प्रोड्रोमल चरण
अवधि : नेत्र लक्षणों की शुरुआत से 1-2 सप्ताह पहले
लक्षण : सिर की त्वचा में झुनझुनी, सिरदर्द (64.7%), टिनिटस (24.7%), थकान (21.1%), सर्दी जैसे लक्षण2)

वोग्ट-कोयानागी-हराडा रोग (VKH रोग) मेलेनिन प्रोटीन के विरुद्ध टी-कोशिका मध्यस्थ ऑटोइम्यून रोग है। प्रारंभिक चरण में यूवाइटिस, सिरदर्द जैसे मेनिन्जियल जलन लक्षण और सुनने की हानि दिखाई देती है, और सूजन के बने रहने से त्वचा के सफेद धब्बे, बालों का झड़ना और सफेद बाल जैसे त्वचा लक्षण उत्पन्न होते हैं। मेलानोसाइट्स वाले सभी ऊतकों—आंख, बाल, त्वचा, आंतरिक कान, मेनिन्जेस—में सूजन संबंधी घाव दिखाई देते हैं।
लगभग आधे रोगियों में रोग की शुरुआत से 2 सप्ताह के भीतर फ्लू जैसे लक्षण देखे जाते हैं, जिससे अनुमान लगाया जाता है कि वायरल संक्रमण ट्रिगर हो सकता है और प्रतिरक्षाविज्ञानी क्रॉस-रिएक्शन (आणविक नकल) के माध्यम से रोग विकसित हो सकता है। एपस्टीन-बार वायरस और साइटोमेगालोवायरस की भूमिका का सुझाव दिया गया है। सामान्यतः दृष्टि का पूर्वानुमान अच्छा है, लेकिन सूजन के बने रहने से गंभीर दृष्टि हानि वाले मामले भी होते हैं, इसलिए प्रारंभिक निदान और प्रारंभिक उपचार महत्वपूर्ण है।
वोग्ट-कोयानागी-हरदा रोग (VKH) यूवाइटिस का दूसरा सबसे आम कारण है। 2002 के महामारी विज्ञान सर्वेक्षण में VKH के 205 मामले (6.7%) और 2009 के सर्वेक्षण में 267 मामले (7.0%) रिपोर्ट किए गए, जो सारकॉइडोसिस के बाद दूसरे स्थान पर है1)। सामान्य आयु 20-50 वर्ष है, महिलाओं में थोड़ी अधिकता है। 80% रोगियों में HLA-DR4 पॉजिटिव पाया जाता है (जापानी सामान्य जनसंख्या में 25% HLA-DR4 पॉजिटिव होते हैं)। यह रंगीन जातियों (एशियाई, हिस्पैनिक, मूल अमेरिकी) में अधिक और गोरों में दुर्लभ है। FAST अध्ययन में पंजीकृत 93 VKH रोगियों में से 71% महिलाएं थीं, औसत आयु 35-38 वर्ष2)। यह पूर्वी एशिया में सबसे आम है, लेकिन उत्तरी और दक्षिण अमेरिका के प्रशांत तटीय क्षेत्रों में भी पाया जाता है3)।
यह रंगीन जातियों (एशियाई, हिस्पैनिक, मूल अमेरिकी) में अधिक और गोरों में दुर्लभ है। यह HLA-DR4 पॉजिटिव व्यक्तियों और 20-50 वर्ष की आयु वालों में महिलाओं में थोड़ी अधिकता के साथ होता है। माना जाता है कि यह आनुवंशिक प्रवृत्ति (HLA-DRB1*0405) और किसी पर्यावरणीय ट्रिगर के संयोजन से उत्पन्न होता है3)।
प्रोड्रोमल चरण
अवधि : नेत्र लक्षणों की शुरुआत से 1-2 सप्ताह पहले
लक्षण : सिर की त्वचा में झुनझुनी, सिरदर्द (64.7%), टिनिटस (24.7%), थकान (21.1%), सर्दी जैसे लक्षण2)
तीव्र चरण (नेत्र लक्षण शुरू होने का चरण)
अचानक दृष्टि हानि : द्विपक्षीय सीरस रेटिनल डिटेचमेंट (तीव्र VKH का 57.6%)2)
हल्का पूर्वकाल कक्ष सूजन और कांच का धुंधलापन, ऑप्टिक डिस्क की लालिमा और सूजन (लगभग 70%)
कोरॉइडल सिलवटें : गंभीर मामलों में कोरॉइडल डिटेचमेंट और उथला पूर्वकाल कक्ष
जीर्ण चरण (पुनरावृत्ति चरण)
पूर्वकाल खंड की ग्रैनुलोमेटस सूजन प्रमुख
चर्बी जैसी KP, Koeppe/Busacca ग्रंथियाँ, आइरिस का पश्च संलयन
क्रोनिक VKH के 33.3% मामलों में सनसेट ग्लो फंडस दिखाई देता है2)
देर चरण (स्वास्थ्य लाभ)
सनसेट ग्लो फंडस (sunset glow fundus): कोरॉइडल मेलेनिन वर्णक का नुकसान
सुगिउरा चिह्न: कॉर्नियल लिंबस का अपवर्णन (लगभग 1 महीने बाद)
त्वचा लक्षण (लगभग 20%): सफेद दाग, बालों का झड़ना, सफेद बाल (कुछ महीनों बाद)
मैक्युलर वर्णक संचय, कोरियोरेटिनल अपवर्णन धब्बों का बिखराव
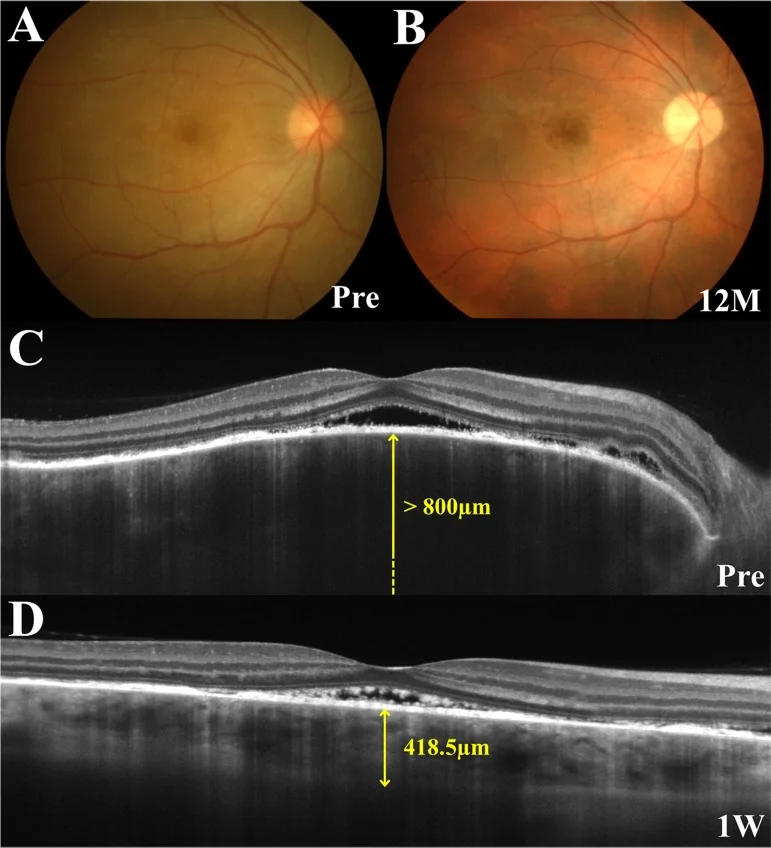
प्रोड्रोमल चरण में सिर की त्वचा में झुनझुनी, सिरदर्द और टिनिटस होता है, और 1-2 सप्ताह बाद दोनों आँखों में एक साथ या क्रमिक रूप से तीव्र दृष्टि हानि और धुंधली दृष्टि विकसित होती है। OCT पर, तीव्र रेटिना डिटेचमेंट के अंदर सेप्टेट संरचनाएँ देखी जाना विशेषता है।
अधिकांश रोगियों में रोग की शुरुआत में मेनिन्जियल जलन के लक्षण (सिरदर्द, गर्दन में अकड़न) दिखाई देते हैं। सेंसरिनुरल श्रवण हानि (कम महसूस होती है लेकिन जाँच में पता चलती है)। त्वचा के लक्षण (सफेद दाग, बालों का झड़ना, सफेद बाल) शुरुआत के कुछ महीनों बाद दिखाई देते हैं और लगभग 20% मामलों में देखे जाते हैं।
पुनरावृत्ति में, प्रारंभिक प्रकरण जैसा पश्च खंड का सीरस रेटिना डिटेचमेंट दुर्लभ होता है; पूर्वकाल खंड की ग्रैनुलोमेटस सूजन प्रमुख होती है। चर्बी जैसे कॉर्नियल एंडोथेलियल अवक्षेप (KP), Koeppe और Busacca ग्रंथियाँ देखी जाती हैं, और आइरिस का पश्च संलयन अक्सर होता है। प्रोड्रोमल लक्षणों में आँखों का लाल होना और धुंधलापन शामिल हो सकते हैं।
मेलेनिन प्रोटीन (टायरोसिनेज़ परिवार: टायरोसिनेज़, TRP-1, TRP-2, gp100) के विरुद्ध CD4-पॉज़िटिव T-कोशिका ऑटोइम्यून प्रतिक्रिया रोगविज्ञान का मूल है 3)। लक्ष्य अंग यूविया (कोरॉइड), केंद्रीय तंत्रिका तंत्र (मेनिन्जेस), आंतरिक कान और त्वचा के मेलानोसाइट्स हैं; कोरॉइड की ग्रैनुलोमैटस सूजन प्रारंभिक मुख्य घाव है।
आनुवंशिक प्रवृत्ति के रूप में HLA-DR4 (विशेष रूप से DRB10405) के साथ मजबूत संबंध ज्ञात है 3)। HLA-DPB10501 के साथ लिंकेज असंतुलन भी रिपोर्ट किया गया है 3)। वायरल संक्रमण (EBV, CMV) द्वारा आणविक नकल के माध्यम से ऑटोइम्यूनिटी को ट्रिगर करने की परिकल्पना है।
मुख्य जोखिम कारक:
| प्रकार | मानदंड |
|---|---|
| पूर्ण VKH रोग | नेत्र संबंधी लक्षण + तंत्रिका संबंधी/श्रवण संबंधी लक्षण + त्वचा संबंधी अभिव्यक्तियाँ, सभी उपस्थित |
| अपूर्ण VKH रोग | नेत्र संबंधी लक्षण उपस्थित, लेकिन तंत्रिका संबंधी/श्रवण संबंधी लक्षण या त्वचा संबंधी अभिव्यक्तियों में से कोई एक अनुपस्थित |
| संभावित VKH रोग | केवल नेत्र संबंधी लक्षण (पृथक यूवाइटिस) |
प्रारंभिक अवस्था में त्वचा संबंधी लक्षण नहीं दिखते, इसलिए अधिकांश मामले अपूर्ण प्रकार के होते हैं। बाद में जब त्वचा संबंधी लक्षण उत्पन्न होते हैं, तो वे पूर्ण प्रकार में बदल जाते हैं। प्रारंभिक अवस्था में द्विपक्षीय सीरस रेटिना डिटेचमेंट विशिष्ट होता है, और यदि सिरदर्द जैसे प्रोड्रोमल लक्षण या टिनिटस जैसे बाह्य नेत्र लक्षण हों, तो निदान आसान है 1)। असामान्य मामलों (ऑप्टिक डिस्क एडिमा प्रकार, एकपक्षीय मामला) में, मस्तिष्कमेरु द्रव परीक्षण निदान का निर्णायक कारक होता है।
मस्तिष्कमेरु द्रव परीक्षण : लिम्फोसाइट-प्रमुख कोशिका वृद्धि। 8 सप्ताह तक बनी रहती है। निदान की पुष्टि के लिए सबसे उपयोगी।
फ्लोरेसिन फंडस एंजियोग्राफी (FA) : प्रारंभ में कोरॉइडल भरने में देरी दर्शाने वाला पैची हाइपोफ्लोरेसेंस → मध्य चरण में पिनपॉइंट लीकेज → देर चरण में SRD क्षेत्र में डाई का संचय। ऑप्टिक डिस्क का हाइपरफ्लोरेसेंस (लगभग 70%) 1)।
ICG एंजियोग्राफी : प्रारंभ में पैची कोरॉइडल भरने में देरी और कोरॉइडल वाहिकाओं से डाई का रिसाव, मध्य से देर चरण में बिखरे हुए हाइपोफ्लोरेसेंट धब्बे। कोरॉइडल संचार विकार के कारण मध्यम और बड़ी वाहिकाओं का धुंधलापन भी विशिष्ट है।
OCT : सीरस रेटिना डिटेचमेंट का पता लगाना और निगरानी। प्रारंभ में स्पष्ट कोरॉइडल मोटाई। EDI-OCT से कोरॉइड के क्रॉस-सेक्शन का विस्तृत अवलोकन संभव है। SRD के अंदर फाइब्रिन झिल्ली जैसी संरचनाएं और सेप्टा देखे जा सकते हैं 1)।
अल्ट्रासाउंड B-मोड : कोरॉइडल मोटाई का निष्कर्ष। पोस्टीरियर स्क्लेराइटिस से विभेदन में उपयोगी 1)।
HLA class II : HLA-DR4 (सहायक परीक्षण)। सकारात्मकता दर 80% लेकिन विशिष्टता कम (सामान्य लोगों में भी 25% सकारात्मक)।
ERG (इलेक्ट्रोरेटिनोग्राम) : पुरानी अवस्था में फोटोपिक और स्कोटोपिक आयामों में कमी 3)।
| विभेदक रोग | विभेदन बिंदु |
|---|---|
| पोस्टीरियर स्क्लेराइटिस | एकपक्षीय, अल्ट्रासाउंड में T-साइन, नेत्र गति में दर्द |
| मल्टीफोकल पोस्टीरियर पिगमेंट एपिथेलियोपैथी (MPPE) | एकपक्षीय, गतिशील बुलस सीरस रेटिना डिटेचमेंट |
| एक्यूट पोस्टीरियर मल्टीफोकल प्लेकॉइड पिगमेंट एपिथेलियोपैथी (APMPPE) | FA उलटा घटना (प्रारंभिक हाइपरफ्लोरेसेंस → देर से हाइपोफ्लोरेसेंस), युवा रोगी, पूर्व संक्रमण |
| सेंट्रल सीरस कोरियोरेटिनोपैथी (CSCR) | एकतरफा, पुरुष प्रधान, स्टेरॉयड उत्तेजक कारक हैं3) |
| सिम्पैथेटिक ऑप्थैल्मिया | पिछले छिद्रित नेत्र आघात या अंतःनेत्र शल्य चिकित्सा के इतिहास से विभेदन। रोगजन्य रूप से इसे एक ही रोग माना जाता है1) |
| इडियोपैथिक यूवियल इफ्यूजन सिंड्रोम | नैनोफ्थाल्मोस से संबंध, कोण बंद होने पर ध्यान दें |
अनिवार्य नहीं है, लेकिन निदान में कठिन असामान्य मामलों (ऑप्टिक डिस्क एडिमा प्रकार, एकतरफा मामला) में यह निर्णायक होता है। लिम्फोसाइट-प्रमुख कोशिका वृद्धि 8 सप्ताह तक बनी रहती है, इसलिए रोग की शुरुआत के बाद उपयुक्त समय पर इसका प्रदर्शन निदान सटीकता बढ़ाता है। स्पष्ट द्विपक्षीय सीरस रेटिनल डिटेचमेंट वाले विशिष्ट मामलों में, अक्सर केवल नैदानिक निष्कर्षों से ही निदान किया जा सकता है।
स्टेरॉयड पल्स थेरेपी → मौखिक उच्च खुराक क्रमिक कमी मानक है। उपचार के बिना निगरानी करने पर, कई मामलों में पुनरावृत्ति या दीर्घकालिकता होती है और गंभीर दृश्य हानि होती है। वर्तमान चिकित्सा में स्वतः ठीक होने वाले मामलों और पुनरावृत्ति/दीर्घकालिक मामलों के बीच अंतर करने का कोई संकेतक नहीं है, इसलिए यदि संभव हो तो स्टेरॉयड उच्च खुराक की सिफारिश की जाती है।
दिशानिर्देश प्रतिनिधि मामला नुस्खा उदाहरण1):
मौखिक क्रमिक कमी अनुसूची (प्रेडनिसोन 5 मिलीग्राम टैबलेट):
| खुराक | अवधि |
|---|---|
| 200 मिलीग्राम/दिन | 2 दिन |
| 150 मिलीग्राम/दिन | 2 दिन |
| 100 मिलीग्राम/दिन | 2 दिन |
| 80 मिलीग्राम/दिन | 2 दिन |
| 60 मिलीग्राम/दिन | 4 दिन |
| 40 मिलीग्राम/दिन | 10 दिन |
| 30 मिलीग्राम/दिन | 2 सप्ताह |
| 20 मिलीग्राम/दिन | 4 सप्ताह |
| 15 मिलीग्राम/दिन | 4 सप्ताह |
| 10 मिलीग्राम/दिन | 4 सप्ताह |
| 5 मिलीग्राम/दिन | 4 सप्ताह |
| 5 मिलीग्राम/दिन (हर दूसरे दिन) | 4 सप्ताह |
खुराक कम करना धीरे-धीरे किया जाना चाहिए, और पुनरावृत्ति न होने पर भी 6 महीने या उससे अधिक समय में दवा बंद करनी चाहिए। 6 महीने से कम उपचार में पुनरावृत्ति दर 58.8% है, जबकि 6 महीने या अधिक में यह 11.1% तक कम हो जाती है 5)। पुनरावृत्ति होने पर स्टेरॉयड की खुराक बढ़ाएँ और पिछली बार की तुलना में अधिक समय लेकर धीरे-धीरे कम करें। अकेले स्टेरॉयड उपचार से 44% में पुनरावृत्ति होती है और 59% में सनसेट ग्लो फंडस विकसित होता है 2)।
बाल रोगियों के लिए उपचार खुराक : एक निश्चित आयु और वजन वाले बच्चों में, मिथाइलप्रेडनिसोलोन 500 मिलीग्राम/दिन का 3 दिनों तक अंतःशिरा जलसेक (पल्स थेरेपी) या प्रेडनिसोलोन 0.5-1.0 मिलीग्राम/किग्रा/दिन से मौखिक रूप से धीरे-धीरे कम करना किया जाता है। दुष्प्रभावों पर ध्यान देते हुए खुराक कम करें।
साइक्लोस्पोरिन (नियोरल®) : 3 मिलीग्राम/किग्रा/दिन (60 किग्रा वजन पर 180 मिलीग्राम/दिन, दो विभाजित खुराकों में)। ट्रफ सांद्रता की नियमित निगरानी आवश्यक है। स्टेरॉयड खुराक में कमी की उम्मीद की जा सकती है। लंबित मामलों में लागू करें 1)। संक्रमण की संवेदनशीलता, गुर्दे और यकृत की शिथिलता जैसे दुष्प्रभावों पर ध्यान दें।
मेथोट्रेक्सेट (MTX) : 25 मिलीग्राम/सप्ताह मौखिक रूप से। प्रारंभ में 15 मिलीग्राम/सप्ताह 2 सप्ताह के लिए, फिर खुराक बढ़ाएँ 2)।
माइकोफेनोलेट मोफेटिल (MMF) : 1.5 ग्राम दिन में दो बार मौखिक रूप से। प्रारंभ में 500 मिलीग्राम दिन में दो बार से शुरू करें और धीरे-धीरे बढ़ाएँ 2)।
FAST परीक्षण (NCT01829295) गैर-संक्रामक यूवाइटिस पर एक RCT है (216 मामलों में से VKH के 93 मामलों का उप-विश्लेषण)। MTX 49 मामलों बनाम MMF 44 मामलों में यादृच्छिक रूप से आवंटित किया गया, प्रेडनिसोन 1 मिलीग्राम/किग्रा/दिन (अधिकतम 60 मिलीग्राम/दिन) से शुरू करके धीरे-धीरे कम किया गया (6 महीने में 7.5 मिलीग्राम/दिन या उससे कम का लक्ष्य)।
6 महीने का प्राथमिक परिणाम (VKH उप-विश्लेषण) :
| संकेतक | MTX समूह | MMF समूह | P मान |
|---|---|---|---|
| उपचार सफलता दर | 80.4% (37/46 मामले) | 64.1% (25/39 मामले) | 0.10 |
| फोवियल रेटिना मोटाई में कमी | −62.5 μm | −4.0 μm | 0.003 |
| SRD गायब होने की दर | 86.3% | 64.1% | 0.02 |
| दृष्टि में सुधार | समान | समान | 0.78 |
कुल उपचार सफलता दर 74.7% (62/85 मामले) थी। तीव्र VKH में, MTX ने CST में कमी और SRD के गायब होने में श्रेष्ठता दिखाई। 12 महीनों में, MMF समूह के 91.3% ने उपचार सफलता बनाए रखी, और लगभग आधे (MTX 50.0%, MMF 56.5%) ने प्रेडनिसोन से पूर्ण मुक्ति प्राप्त की 2)। प्रारंभिक उपचार विफलता के बाद MMF से MTX में स्विच करने पर 81.8% सफल रहे 2)। MMF के प्रारंभिक संयोजन से तीव्र VKH के 93% में 20/20 दृष्टि बनी रही, और सभी मामलों में पुनरावृत्ति या सनसेट ग्लो फंडस गठन नहीं हुआ 2)।
उन रोगियों में जिनमें प्रणालीगत स्टेरॉयड देना कठिन है (बुजुर्ग, गर्भवती, मधुमेह, मानसिक बीमारी का इतिहास), ट्रायम्सिनोलोन एसीटोनाइड के पश्च टेनॉन उप-कैप्सुलर इंजेक्शन पर विचार करें 1)।
सहवर्ती मोतियाबिंद: स्टेरॉयड के अत्यधिक उपयोग से स्टेरॉयड मोतियाबिंद की उच्च दर होती है। पूर्ण छूट वाले मामलों में सामान्य सर्जरी के समान जोखिम होता है। IOL प्रत्यारोपण में कोई समस्या नहीं है। यदि बाद में फ़िल्टरिंग सर्जरी की आवश्यकता हो, तो ऊपरी कंजंक्टिवा को बचाते हुए कॉर्नियल चीरा चुनें।
द्वितीयक ग्लूकोमा / स्टेरॉयड ग्लूकोमा: दबाव कम करने वाली आई ड्रॉप (बीटा-ब्लॉकर्स, PG एनालॉग्स, कार्बोनिक एनहाइड्रेज़ इनहिबिटर) → मौखिक CAI → D-मैनिटोल IV इस क्रम में उपयोग करें। ट्रैबेकुलोटॉमी (स्टेरॉयड ग्लूकोमा में प्रभावी) करें, यदि अपर्याप्त हो तो ट्रैबेकुलेक्टोमी करें।
पुनरावृत्ति न होने पर भी, कम से कम 6 महीने से अधिक समय में धीरे-धीरे खुराक कम करने की सिफारिश की जाती है। 6 महीने से कम में बंद करने पर पुनरावृत्ति दर लगभग 58.8% अधिक होती है, जबकि 6 महीने से अधिक जारी रखने पर यह 11.1% तक कम हो जाती है 5)। पुनरावृत्ति होने पर, पिछली बार की तुलना में अधिक धीरे-धीरे खुराक कम करें और इम्यूनोसप्रेसिव दवा जोड़ने पर विचार करें।
साइक्लोस्पोरिन (नियोरल® 3 mg/kg/दिन) का उपयोग लंबे समय तक चलने वाले मामलों में स्टेरॉयड-बचत एजेंट के रूप में किया जाता है 1)। FAST परीक्षण ने मेथोट्रेक्सेट (MTX 25 mg/सप्ताह) और माइकोफेनोलेट मोफेटिल (MMF 1.5 g × 2 बार/दिन) की प्रभावकारिता की पुष्टि की। तीव्र VKH में, MTX ने फोवियल रेटिनल मोटाई में कमी और SRD गायब होने की दर में बेहतर प्रवृत्ति दिखाई 2)।
मेलेनिन प्रोटीन (टायरोसिनेज, TRP-1, TRP-2, gp100) के विरुद्ध CD4-पॉजिटिव T-कोशिका ऑटोइम्यून प्रतिक्रिया केंद्रीय रोगजनन है 3)। लक्ष्य यूविया (कोरॉइड), केंद्रीय तंत्रिका तंत्र (मेनिन्जेस), आंतरिक कान और त्वचा के मेलानोसाइट्स हैं; कोरॉइड की ग्रैनुलोमेटस सूजन प्रारंभिक मुख्य घाव है।
आनुवंशिक प्रवृत्ति के रूप में HLA-DR4 (विशेष रूप से DRB10405) के साथ मजबूत संबंध ज्ञात है 3), और HLA-DPB10501 के साथ लिंकेज असंतुलन भी रिपोर्ट किया गया है 3)। लगभग आधे रोगियों में शुरुआत से 2 सप्ताह के भीतर सर्दी जैसे लक्षण दिखाई देते हैं, जिससे यह परिकल्पना बनती है कि वायरल संक्रमण (EBV, CMV) आणविक नकल के माध्यम से ऑटोइम्यूनिटी को ट्रिगर करता है।
इमेजिंग निष्कर्षों की व्याख्या: ICG में कोरॉइडल संचार विकारों के कारण मध्यम और बड़ी वाहिकाओं का धुंधलापन और हाइपोफ्लोरेसेंट धब्बे देखे जाते हैं। EDI-OCT द्वारा प्रारंभिक स्पष्ट कोरॉइडल मोटाई कोरॉइडल स्ट्रोमल एडिमा को दर्शाती है। क्रोनिक चरण में मेलेनिन हानि से सनसेट ग्लो फंडस बनता है 3)।
स्टेरॉयड पल्स थेरेपी के बावजूद लगभग 25% मामलों में सूजन बनी रहती है; कोरॉइड में सूजन के बने रहने से धीरे-धीरे रेटिनोकोरॉइडल एट्रोफी फैलती है और कुछ रोगियों में गंभीर दृश्य हानि होती है। हल्की मेटामोर्फोप्सिया या रंग दृष्टि असामान्यताएं जैसे व्यक्तिपरक लक्षण अक्सर बने रहते हैं।
FAST परीक्षण का नैदानिक महत्व 2): गैर-संक्रामक यूवाइटिस में MTX बनाम MMF का पहला प्रत्यक्ष तुलनात्मक RCT। VKH के 93 मामले परीक्षण का सबसे बड़ा उपसमूह थे, जिसने तीव्र VKH में प्रारंभिक इम्यूनोसप्रेसेंट शुरू करने की प्रभावकारिता दिखाई। आगे अनुवर्ती अध्ययनों की उम्मीद है।
प्रारंभिक इम्यूनोसप्रेसेंट शुरू करने का महत्व 2): अकेले स्टेरॉयड थेरेपी से 44% रोगियों में पुनरावृत्ति होती है और 59% में सनसेट ग्लो फंडस विकसित होता है। प्रारंभिक स्टेरॉयड + एंटीमेटाबोलाइट संयोजन पुनरावृत्ति दर और सनसेट ग्लो फंडस की घटना को कम कर सकता है। “उपचार की चिकित्सीय खिड़की” — रोग की शुरुआत में प्रारंभिक स्टेरॉयड शुरू करना क्रोनिक पुनरावर्ती चरण में प्रगति को रोकता है और दीर्घकालिक इम्यूनोसप्रेसिव थेरेपी की आवश्यकता को कम करता है — की अवधारणा लोकप्रिय हो रही है।
इमेजिंग निदान का विकास3) : EDI-OCT द्वारा कोरॉइडल मोटाई का मात्रात्मक मूल्यांकन और ICG द्वारा अव्यक्त कोरॉइडाइटिस का पता लगाना उपचार निगरानी में उपयोग किया जाता है। एन फेस OCT द्वारा हाइपररिफ्लेक्टिव कोरॉइडल फॉसी (HCF) का मात्रात्मक माप VKH गतिविधि मूल्यांकन के लिए एक बायोमार्कर हो सकता है।
संशोधित निदान मानदंडों की प्रवृत्ति2) : OCT, FA और ICG को शामिल करते हुए प्रारंभिक/देर से वर्गीकरण प्रस्तावित किया गया है, जिससे निदान सटीकता में सुधार की उम्मीद है। वर्तमान 2001 संशोधित मानदंडों में प्रारंभिक VKH का पता लगाने में सीमाएँ हैं।