Prodromal dönem
Zaman: Göz belirtilerinin başlamasından 1-2 hafta önce
Belirtiler: Saçlı deride karıncalanma hissi, baş ağrısı (%64.7), kulak çınlaması (%24.7), halsizlik (%21.1), soğuk algınlığı benzeri belirtiler2)

Vogt-Koyanagi-Harada hastalığı (VKH), melanin proteinine karşı T hücre aracılı otoimmün bir hastalıktır. Başlangıç döneminde üveit, baş ağrısı gibi meninks irritasyon bulguları ve işitme kaybı gösterir; inflamasyonun devamı ile beyaz lekeler, saç dökülmesi ve beyazlama gibi cilt bulguları ortaya çıkar. Melanositlerin dağıldığı tüm vücut bölgelerinde - göz, saç, cilt, iç kulak, meninksler - inflamatuar lezyonlar oluşur.
Başlangıçtan önceki 2 hafta içinde hastaların yaklaşık yarısında soğuk algınlığı benzeri semptomlar görülmesi nedeniyle, viral enfeksiyonun tetikleyici olduğu ve moleküler taklit (molecular mimicry) yoluyla hastalığın başladığı düşünülmektedir. Epstein-Barr virüsü ve sitomegalovirüsün rolü öne sürülmüştür. Genel olarak görme prognozu iyidir, ancak inflamasyonun devamı ile ciddi görme kaybına yol açan vakalar da vardır, bu nedenle erken tanı ve tedavi önemlidir.
VKH hastalığı, üveitin ikinci en sık nedenidir. 2002 epidemiyolojik çalışmasında 205 vaka (%6.7), 2009 çalışmasında ise 267 vaka (%7.0) bildirilmiş olup, her ikisinde de sarkoidozdan sonra ikinci sıradadır1). En sık görülme yaşı 20-50 yaş arasıdır ve kadınlarda biraz daha sıktır. Hastaların %80’inde HLA-DR4 pozitiftir (Japon normal popülasyonun %25’i HLA-DR4 pozitiftir). Renkli ırklarda (Asyalılar, Hispanikler, Kızılderililer) daha sık, beyazlarda nadirdir. FAST çalışmasına kayıtlı 93 VKH hastasının %71’i kadın ve ortanca yaş 35-38 idi2). En sık Doğu Asya’da görülür, ancak Kuzey Amerika ve Güney Amerika’nın Pasifik kıyı bölgelerinde de görülür3).
Renkli ırklarda (Asyalılar, Hispanikler, Kızılderililer) daha sık, beyazlarda nadirdir. HLA-DR4 pozitif bireylerde ve 20-50 yaş arasında kadınlarda hafif baskınlıkla sık görülür. Genetik yatkınlık (HLA-DRB1*0405) ile bazı çevresel tetikleyicilerin birleşmesi sonucu ortaya çıktığı düşünülmektedir3).
Prodromal dönem
Zaman: Göz belirtilerinin başlamasından 1-2 hafta önce
Belirtiler: Saçlı deride karıncalanma hissi, baş ağrısı (%64.7), kulak çınlaması (%24.7), halsizlik (%21.1), soğuk algınlığı benzeri belirtiler2)
Akut dönem (göz belirtilerinin başladığı dönem)
Ani görme azalması: Bilateral seröz retina dekolmanı (akut VKH’nin %57.6’sı)2)
Hafif ön kamara inflamasyonu ve vitreus bulanıklığı, optik diskte kızarıklık ve şişlik (yaklaşık %70)
Koroid kıvrımları: Şiddetli olgularda koroid dekolmanı ve sığ ön kamara
Kronik dönem (nüks dönemi)
Ön segmentte granülomatöz inflamasyon baskındır
Mum yağı benzeri KP, Koeppe/Busacca nodülleri, iris arka sineşisi
Kronik VKH’nin %33.3’ünde gün batımı fundusu görülür2)
Geç dönem (iyileşme dönemi)
Gün batımı fundusu (sunset glow fundus): Koroid melanin pigment kaybı
Sugiura bulgusu: Kornea limbüsünde depigmentasyon (başlangıçtan yaklaşık 1 ay sonra)
Deri bulguları (yaklaşık %20): Vitiligo, saç dökülmesi, poliosis (birkaç ay sonra)
Makulada pigment birikimi, retina ve koroidde dağınık depigmente lekeler
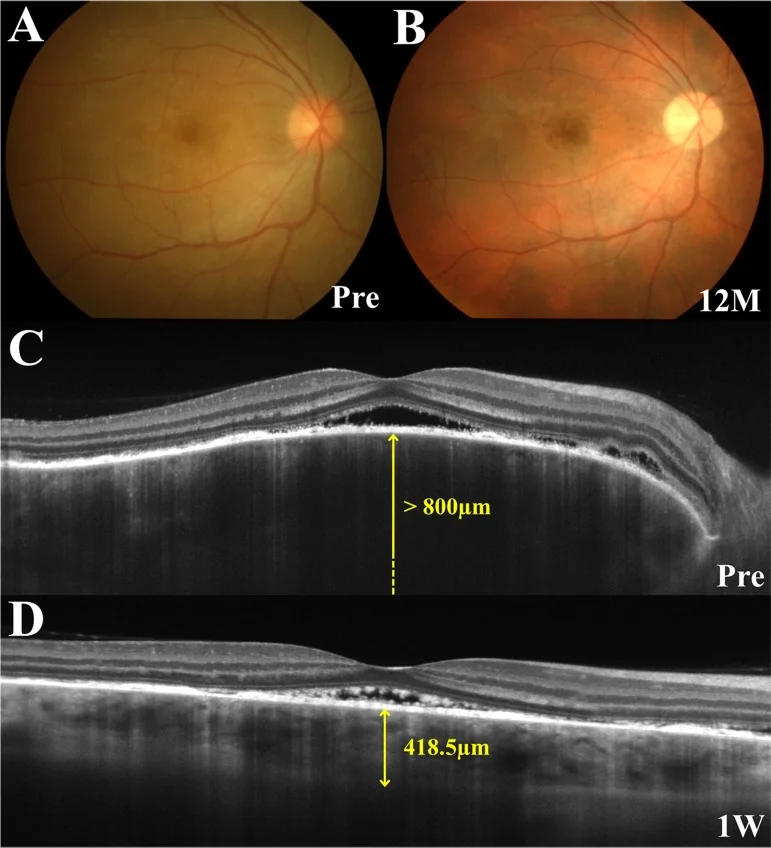
Prodromal dönemde saçlı deride karıncalanma, baş ağrısı ve kulak çınlaması ortaya çıkar; 1-2 hafta sonra her iki gözde eş zamanlı veya ardışık olarak ani görme azalması ve bulanık görme gelişir. OCT’de akut dönemde retina dekolmanı içinde septal yapıların izlenmesi karakteristiktir.
Meningeal irritasyon bulguları (baş ağrısı, ense sertliği) çoğu vakada erken dönemde ortaya çıkar. Sensörinöral işitme kaybı (hasta tarafından nadiren fark edilir ancak testlerle saptanır). Deri bulguları (vitiligo, saç dökülmesi, poliosis) başlangıçtan birkaç ay sonra ortaya çıkar ve vakaların yaklaşık %20’sinde görülür.
Nüks sırasında ilk ataktaki gibi arka segmentte seröz retina dekolmanı nadirdir; ön segmentte granülomatöz inflamasyon baskındır. Mum yağı benzeri kornea endotel çökeltileri (KP), Koeppe nodülleri, Busacca nodülleri görülür ve sıklıkla iris arka sineşisi gelişir. Prodromal belirtiler olarak gözde kızarıklık ve bulanık görme ortaya çıkabilir.
Melanin proteinine (tirozinaz ailesi: tirozinaz, TRP-1, TRP-2, gp100) karşı CD4+ T hücre otoimmün reaksiyonu patogenezin çekirdeğidir 3). Hedef organlar uvea (koroid), merkezi sinir sistemi (meninks), iç kulak ve derideki melanositlerdir ve koroidin granülomatöz inflamasyonu ana erken lezyondur.
Genetik yatkınlık olarak HLA-DR4 (özellikle DRB10405) ile güçlü ilişki bilinmektedir 3). HLA-DPB10501 ile bağlantı dengesizliği de rapor edilmiştir 3). Viral enfeksiyonların (EBV, CMV) moleküler taklit yoluyla otoimmüniteyi tetiklediği hipotezi vardır.
Başlıca risk faktörleri:
| Tip | Kriter |
|---|---|
| Komple VKH hastalığı (Complete VKH disease) | Göz bulguları + nörolojik/işitsel bulgular + deri semptomlarının tümünü karşılar |
| İnkomple VKH hastalığı (Incomplete VKH disease) | Göz bulguları mevcut, ancak nörolojik/işitsel bulgular veya deri semptomlarından biri eksik |
| Olası VKH hastalığı (Probable VKH disease) | Sadece göz bulguları (izole üveit) |
Erken dönemde cilt bulguları olmadığı için çoğu olgu eksik tiptedir. Daha sonra cilt bulguları ortaya çıktığında tam tipe dönüşür. Erken dönemde iki taraflı seröz retina dekolmanı karakteristiktir ve baş ağrısı gibi prodromal semptomlar veya kulak çınlaması gibi ekstraoküler bulgular varsa tanı kolaydır 1). Atipik olgularda (optik disk ödemi tipi veya tek taraflı olgular) beyin omurilik sıvısı incelemesi tanıda belirleyicidir.
Beyin omurilik sıvısı incelemesi: Lenfosit baskın hücre artışı. 8 haftaya kadar devam eder. Tanıyı doğrulamada en yararlı yöntemdir.
Floresein anjiyografi (FA): Erken dönemde koroid dolumunda gecikme gösteren yamalı hipofloresans → orta dönemde noktasal floresein sızıntısı (pinpoint leakage) → geç dönemde SRD alanında boya birikimi. Optik disk hiperfloresansı (yaklaşık %70) 1).
İndosiyanin yeşili anjiyografisi (ICG): Erken dönemde yamalı koroid dolum gecikmesi ve koroid damarlarından boya sızıntısı, orta-geç dönemde yaygın hipofloresan lekeler. Koroid dolaşım bozukluğuna bağlı orta ve büyük damarların bulanıklaşması da karakteristiktir.
OCT: Seröz retina dekolmanının tespiti ve izlenmesi. Erken dönemde belirgin koroid kalınlaşması. EDI-OCT ile koroid kesiti ayrıntılı olarak incelenebilir. SRD içinde fibrin membran benzeri yapılar ve septalar görülebilir 1).
B-mod ultrasonografi: Koroid kalınlaşması bulgusu. Arka sklerit ile ayırıcı tanıda yararlıdır 1).
HLA class II: HLA-DR4 (yardımcı test). Pozitiflik oranı %80 ancak özgüllüğü düşüktür (sağlıklı bireylerde de %25 pozitif).
ERG (elektroretinogram): Kronik dönemde aydınlık ve karanlık uyum amplitüdlerinde azalma 3).
| Ayırıcı tanı hastalığı | Ayırıcı noktalar |
|---|---|
| Arka sklerit | Tek taraflı, ultrasonda T işareti, göz hareketlerinde ağrı ve hassasiyet |
| Multifokal posterior pigment epitelyopatisi (MPPE) | Tek taraflı, gezici büllöz seröz retina dekolmanı |
| Akut posterior multifokal plakoid pigment epiteliyopatisi (APMPPE) | FA ters fenomeni (erken hiperfloresan → geç hipofloresan), genç yaş, öncesinde enfeksiyon |
| Santral seröz koryoretinopati (CSCR) | Tek taraflı, erkek baskınlığı, steroidler kötüleştirici faktör 3) |
| Sempatik oftalmi | Delici göz travması veya intraoküler cerrahi öyküsü ile ayırt edilir. Patolojik olarak aynı hastalık olarak kabul edilir 1) |
| İdiyopatik üveal efüzyon sendromu | Nanofthalmus ile ilişki, açı kapanmasına dikkat |
Zorunlu değildir, ancak tanı koymanın zor olduğu atipik olgularda (optik disk ödemi tipi, tek taraflı olgular) belirleyicidir. Lenfosit baskın hücre artışı 8 haftaya kadar devam ettiğinden, hastalık başlangıcından sonra uygun zamanda yapılması tanı doğruluğunu artırır. İki taraflı belirgin seröz retina dekolmanı olan tipik olgularda genellikle sadece klinik bulgularla tanı konulabilir.
Steroid puls tedavisi → ardından yüksek doz oral kademeli azaltma standarttır. Tedavisiz izlemde birçok olguda nüks ve kronikleşme görülür ve ciddi görme kaybına yol açar. Güncel tıpta kendiliğinden iyileşen olgular ile nüks ve kronikleşen olguları ayırt edecek bir belirteç olmadığından, mümkünse yüksek doz steroid uygulaması önerilir.
Kılavuz temsili reçete örneği1):
Oral kademeli azaltma takvimi (Prednin tablet 5 mg):
| Doz | Süre |
|---|---|
| 200 mg/gün | 2 gün |
| 150 mg/gün | 2 gün |
| 100 mg/gün | 2 gün |
| 80 mg/gün | 2 gün |
| 60 mg/gün | 4 gün |
| 40 mg/gün | 10 gün |
| 30 mg/gün | 2 hafta |
| 20 mg/gün | 4 hafta |
| 15 mg/gün | 4 hafta |
| 10 mg/gün | 4 hafta |
| 5 mg/gün | 4 hafta |
| 5 mg/gün (gün aşırı) | 4 hafta |
Doz azaltımı yavaş yapılır ve nüks olmasa bile 6 ay veya daha uzun sürede kesilir. 6 aydan kısa tedavide nüks oranı %58,8 iken, 6 ay ve üzerinde %11,1’e düşer5). Nüks durumunda steroid dozu artırılır ve öncekinden daha uzun sürede azaltılır. Tek başına steroid tedavisinde %44 nüks görülür ve %59’da sunset glow fundus gelişir2).
Çocuk hastalarda tedavi dozu: Belirli yaş ve kilonun üzerindeki çocuklarda metilprednizolon 500 mg/gün IV 3 gün (pulse tedavisi) veya prednizolon 0,5-1,0 mg/kg/gün oral kademeli azaltma uygulanır. Yan etkilere dikkat edilerek azaltılır.
Siklosporin (Neoral®): 3 mg/kg/gün (60 kg için 180 mg/gün, 2 dozda). Düzenli kan düzeyi (trough) ölçümü gerekir. Steroid dozunun azaltılması beklenir. Dirençli olgularda kullanılır1). Enfeksiyona yatkınlık, böbrek ve karaciğer fonksiyon bozukluğu gibi yan etkilere dikkat edin.
Metotreksat (MTX): 25 mg/hafta oral. Başlangıç 15 mg/hafta 2 hafta, sonra doz artırılır2).
Mikofenolat Mofetil (MMF): 1,5 g günde 2 kez oral. Başlangıç 500 mg günde 2 kez, kademeli artırılır2).
FAST çalışması (NCT01829295), non-enfeksiyöz üveit üzerine randomize kontrollü bir çalışmadır (216 hastanın 93’ü VKH alt analizi). MTX 49 hasta, MMF 44 hastaya randomize edilmiş; prednizon 1 mg/kg/gün (maks 60 mg/gün) ile başlanıp azaltılmıştır (6. ayda ≤7,5 mg/gün hedef).
6 aylık birincil sonuç (VKH alt grup analizi):
| Gösterge | MTX grubu | MMF grubu | P değeri |
|---|---|---|---|
| Tedavi başarı oranı | %80.4 (37/46 vaka) | %64.1 (25/39 vaka) | 0.10 |
| Foveal retina kalınlığında azalma | −62.5 μm | −4.0 μm | 0.003 |
| SRD kaybolma oranı | %86.3 | %64.1 | 0.02 |
| Görme iyileşmesi | Eşdeğer | Eşdeğer | 0.78 |
Genel tedavi başarı oranı %74.7 (62/85 hasta) idi. Akut VKH’de MTX, CST azalması ve SRD kaybolması açısından üstündü. 12. ayda MMF grubunun %91.3’ü başarılı tedaviye devam ederken, yaklaşık yarısı (MTX %50.0, MMF %56.5) prednizondan tamamen kesildi2). İlk tedavi başarısızlığından sonra MMF’den MTX’e geçişte %81.8 başarılı oldu2). MMF’nin erken kombinasyonunda akut VKH’nin %93’ü 20/20 görme keskinliğini korudu ve hiçbir vakada nüks veya sunset glow fundus oluşumu bildirilmedi2).
Sistemik steroid uygulamasının zor olduğu durumlarda (yaşlılar, gebeler, diyabet, psikiyatrik öykü), posterior tenon kapsülü altına triamsinolon asetonid enjeksiyonu düşünün1).
Eşlik eden katarakt: Yüksek doz steroid kullanımı steroid kataraktına yol açar. Tam remisyondaki vakalar normal cerrahi ile benzer risk taşır. GİL implantasyonu da sorunsuzdur. Daha sonra filtrasyon cerrahisi gerekebilecekse üst konjonktiva korunmalı ve korneal kesi tercih edilmelidir.
Sekonder glokom ve steroid glokomu: Basınç düşürücü damlalar (beta blokerler, PG analogları, karbonik anhidraz inhibitörleri) → oral CAI → D-mannitol infüzyonu sırasıyla kullanılır. Trabekülotomi (steroid glokomunda etkilidir) ve yetersizse trabekülektomi yapılır.
Nüks olmasa bile, 6 ay veya daha uzun sürede yavaşça azaltılması önerilir. 6 aydan kısa sürede kesilmesi nüks oranını yaklaşık %58.8’e çıkarırken, 6 aydan uzun süre devam edilmesi bu oranı %11.1’e düşürür5). Nüks durumunda, öncekinden daha uzun sürede azaltın ve immünosupresif ilaç eklemeyi de düşünün.
Siklosporin (Neoral® 3 mg/kg/gün) steroid azaltıcı ilaç olarak dirençli vakalarda kullanılır1). FAST çalışmasında metotreksat (MTX 25 mg/hafta) ve mikofenolat mofetil (MMF 1.5 g × 2/gün) etkinliği doğrulanmıştır. Akut VKH’de MTX, foveal retina kalınlığında azalma ve SRD kaybolma oranında üstünlük eğilimi göstermiştir2).
Melanin proteinlerine (tirozinaz, TRP-1, TRP-2, gp100) karşı CD4+ T hücre aracılı otoimmün yanıt temel patolojidir3). Hedef, uvea (koroid), merkezi sinir sistemi (meninks), iç kulak ve derideki melanositlerdir ve koroidin granülomatöz inflamasyonu erken ana lezyondur.
Genetik yatkınlık olarak HLA-DR4 (özellikle DRB10405) ile güçlü ilişki bilinmektedir3) ve HLA-DPB10501 ile bağlantı dengesizliği de rapor edilmiştir3). Hastaların yaklaşık yarısında başlangıçtan önceki 2 hafta içinde soğuk algınlığı benzeri semptomlar görülmesi, viral enfeksiyonun (EBV, CMV) moleküler taklit yoluyla otoimmüniteyi tetiklediği hipotezini desteklemektedir.
Görüntüleme bulgularının yorumlanması: ICG’de koroid dolaşım bozukluğuna bağlı orta-büyük damarlarda bulanıklık ve hipofloresan lekeler gözlenir. EDI-OCT ile erken dönemde belirgin koroid kalınlaşması, koroid interstisyel ödemini yansıtır. Kronik fazda melanin kaybına bağlı gün batımı manzarası fundus oluşur3).
Steroid puls tedavisine rağmen vakaların yaklaşık %25’inde inflamasyon dirençlidir ve koroidde devam eden inflamasyon, giderek yaygın retina-koroid atrofisine ve ileri görme kaybına yol açabilir. Hafif distorsiyon veya renk görme anormalliği gibi subjektif semptomlar sıklıkla kalıcı olur.
FAST çalışmasının klinik önemi2): Non-enfeksiyöz üveitte MTX ile MMF’nin ilk doğrudan karşılaştırmalı randomize kontrollü çalışması. 93 VKH vakası çalışmadaki en büyük alt gruptu ve akut VKH’de erken immünosupresif ilaç başlamanın etkinliği gösterildi. Gelecekte daha fazla takip çalışması beklenmektedir.
Erken immünosupresif ilaç başlamanın önemi2): Tek başına steroid tedavisinde %44 nüks ve %59 gün batımı manzarası fundus gelişir. Erken steroid + antimetabolit kombinasyonu nüks ve gün batımı manzarası fundus gelişme oranını azaltabilir. «Tedavi penceresi» — hastalığın erken evresinde steroid başlamanın kronik nüks evresine ilerlemeyi önleyebileceği ve uzun süreli immünosupresif tedavi ihtiyacını azaltabileceği fikri yaygınlaşmaktadır.
Görüntüleme Tanısında Gelişmeler3): EDI-OCT ile koroid kalınlığının kantitatif değerlendirmesi ve ICG ile gizli koroiditin tespiti tedavi takibinde kullanılmaktadır. En face OCT ile hiperreflektif koroidal odakların (HCF) kantitatif ölçümü, VKH aktivitesinin değerlendirilmesinde biyobelirteç olabilir.
Revize Tanı Kriterlerindeki Gelişmeler2): OCT, FA ve ICG’yi içeren erken/geç sınıflandırma önerilmiş olup tanı doğruluğunun artması beklenmektedir. Mevcut 2001 revizyon kriterlerinin erken VKH tespitinde sınırlı olduğu belirtilmektedir.