Tipik Tip
Hasta profili: Çoğunlukla 30-40 yaş arası erkekler. Genellikle tek taraflı.
Patofizyoloji: Makulada sınırlı seröz retina dekolmanı.
Seyir: Çoğu vaka 3-4 ay içinde kendiliğinden emilir. Görme prognozu genellikle iyidir.

Santral Seröz Koryoretinopati (CSC), makulada seröz retina dekolmanı (SRF) ile karakterize bir hastalıktır. Floresein anjiyografide (FA) retina pigment epiteli (RPE) seviyesinde floresein sızıntısı gözlenir. Yaşa bağlı makula dejenerasyonu, diyabetik retinopati ve retina ven tıkanıklığından sonra en sık görülen dördüncü retina hastalığıdır. 1866’da von Graefe tarafından “santral tekrarlayan retinit” olarak tanımlanmış ve 1967’de Gass ve arkadaşları tarafından bugünkü adı verilmiştir. Eskiden ülkemizde genellikle sadece makulada sınırlı retina dekolmanı oluşturan tipik vakalar (santral seröz retinit) kastedilirken, günümüzde üç tipe ayrılmaktadır. Birçok vakada kendiliğinden iyileşme görülür, ancak SRF’nin uzadığı vakalarda görme prognozu kötüleşebilir.
Epidemiyolojik olarak, erkeklerde yılda 100.000’de 9,9, kadınlarda 1,7 insidans olup erkek/kadın oranı yaklaşık 8:1’dir4). 250 gözü içeren bir çalışmada ortalama yaş 46,6 ve erkek oranı %88,4 bulunmuştur3).
Bu hastalığın aşağıdaki üç tipi vardır:
Tipik Tip
Hasta profili: Çoğunlukla 30-40 yaş arası erkekler. Genellikle tek taraflı.
Patofizyoloji: Makulada sınırlı seröz retina dekolmanı.
Seyir: Çoğu vaka 3-4 ay içinde kendiliğinden emilir. Görme prognozu genellikle iyidir.
Kronik Tip
Hasta profili: Yaşlılarda daha sık görülür. Sıklıkla iki taraflıdır. Son zamanlarda artış eğilimindedir.
Patofizyoloji: Yaygın RPE hasarı. Sıklıkla tekrarlar.
Seyir: SRF 6 aydan uzun sürer. Aktif tedavi gerektirir 5).
Büllöz retina dekolmanı
Hasta profili: Yüksek doz steroid kullanımında sık görülür. Japonya’da “multipl posterior kutup retina pigment epitelopatisi” olarak adlandırılan duruma karşılık gelir.
Patofizyoloji: Büllöz retina dekolmanı ile birlikte görülen şiddetli tip. Büyük RPE dekolmanı (PED) ve multipl beyaz lekeler eşlik eder.
Seyir: SRF alanı sıklıkla fundusun alt kısmına kadar uzanır ve görme prognozu kötü olabilir.
Bir yıl içinde nüks oranı %50’ye kadar yüksektir. Bu hastalık, pakikoroid hastalık spektrumunun (koroid kalınlaşması ile karakterize hastalık grubu) bir parçası olarak kabul edilir 3)9).
Tipik vakalarda genellikle 3-4 ay içinde kendiliğinden düzelme olur ve görme prognozu genellikle iyidir. Ancak bir yıl içinde nüks oranı %50’ye ulaşır. SRF 6 aydan uzun sürerse kronik tip olarak kabul edilir ve PDT gibi tedavi gerekir. Pakikoroid grupta kendiliğinden gerileme oranı pakikoroid olmayan gruba (%48) göre daha düşüktür (%28.8) ve nüks oranı daha yüksektir (%31.2’ye karşı %10.4), bu nedenle dikkatli olunmalıdır 3).
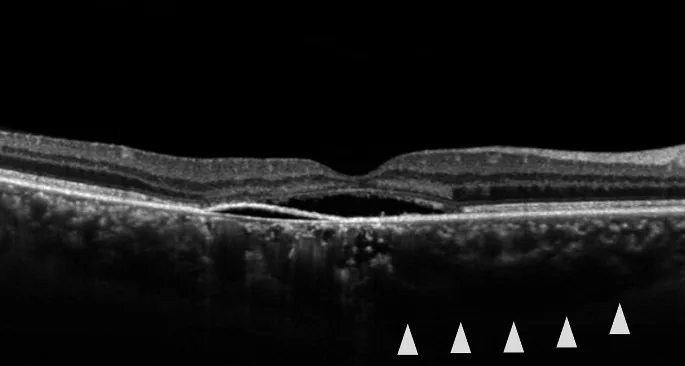
Subretinal sıvı emildiğinde santral skotom ve metamorfopsi nispeten erken düzelir. Ancak mikropsi ve kontrast duyarlılığında azalma kalıcı olabilir. Kronik tipte tekrarlayan ataklar görülür ve kötü görme keskinliği sık görülür. Tipik olgularda genellikle tek taraflıdır, kronik tip ve büllöz retina dekolmanında ise iki taraflılık sıktır.
Yarık lamba biyomikroskopisi ve çeşitli görüntüleme yöntemlerinde aşağıdaki bulgular saptanır:
Kronik tipte pigment epitel hasarı yaygındır ve pigment epitel atrofi bantları eşliğinde aşağıya doğru uzanan retina dekolmanı görülebilir. Büllöz retina dekolmanında, dekolman şiddetlidir ve sıklıkla fundusun alt kısmına kadar uzanır, büyük PED’ler ve multipl beyaz lekeler eşlik eder.
Hastalığın temel nedeni bilinmemekle birlikte, koroid damar geçirgenliğinde artış temel mekanizma olarak kabul edilir. Stres ve steroidlerin hastalığın başlangıcı ve alevlenmesi ile ilişkili olduğu bilinmektedir. Aşağıdaki risk faktörleri bildirilmiştir:
| Risk faktörleri | İlişki gücü | Özel notlar |
|---|---|---|
| Steroidler | OR 37.11) | Tüm uygulama yolları |
| Tip A kişilik | Orta düzey | Stresle ilişkili |
| Gebelik | %0.008/yıl7) | Doğum sonrası sık spontan remisyon |
| OSA | Hastaların %61’i9) | Sempatik aktivite artışı |
| PDE5 inhibitörleri | Vaka raporu8) | Kesilince geriler |
Hastalığın başlangıcı çoklu vuruş teorisi (multi-hit theory) ile açıklanır9). Üç aşamada geliştiği düşünülür: ① anatomik yatkınlık (kısa aksiyel uzunluk, sklera kalınlaşması, vorteks ven drenajında asimetri vb.), ② tetikleyici olay (steroid, stres, OSA vb.), ③ dekompansasyon.
Steroidler bu hastalık için en büyük risk faktörüdür ve göz damlası, inhalasyon, enjeksiyon veya ağız yoluyla tüm uygulama yolları riski artırır. Olasılık oranı 37.1 olarak bildirilmiştir ki bu oldukça yüksektir 1). Bu hastalık tanısı konulduğunda ve steroid kullanılıyorsa, sorumlu doktorla görüşülerek mümkün olduğunca doz azaltımı veya kesilmesi düşünülmelidir. Sistemik bir hastalık nedeniyle steroid uygulanıyorsa, her vaka için diğer bölümlerle işbirliği içinde hareket edilmesi gerekir.
Bu hastalığın tanısında FA ve OCT kombinasyonu temeldir. Başlıca testlerin özellikleri aşağıda gösterilmiştir.
| Test | Karakteristik bulgular | Ana rol |
|---|---|---|
| FA | Noktasal floresan sızıntısı | Sızıntı noktasının belirlenmesi ve tedavi planlaması |
| IA (ICG) | Koroid hiperfloresansı | Koroid anormalliğinin değerlendirilmesi ve ayırıcı tanı |
| OCT | SRF ve pigment epitel dekolmanı görüntülemesi | Takip ve kantifikasyon |
Her testin detayları aşağıdaki gibidir.
Bu hastalık için kanıtlanmış bir ilaç tedavisi yoktur. FA’daki floresan sızıntı noktalarına lazer fotokoagülasyon şu anda kabul gören tek tedavidir ve tedavi stratejisi hastalığın tipine, evresine ve sızıntı noktalarının konumuna göre belirlenir.
Tipik akut tipte kendiliğinden iyileşme eğilimi vardır; ilk atakta akut dönemde 4-6 ay boyunca subretinal sıvının kendiliğinden emilmesi beklenir. Tipik vakalarda 3-4 ayda tam emilim sık görülür ve görme prognozu da iyidir. Non-pakikoroid grupta kendiliğinden gerileme oranı %48 iken, pakikoroid grupta %28,8 ile daha düşüktür 3).
Semptomlar şiddetliyse ve hasta erken iyileşme istiyorsa, akut tipik vakalarda bile fotokoagülasyon endikedir. Steroid kullanılıyorsa mümkün olduğunca azaltılmalı veya kesilmelidir. Sistemik hastalık nedeniyle steroid veriliyorsa, her vaka için diğer bölümlerle işbirliği içinde hareket edilir.
Başlangıçtan itibaren 4-6 aydan uzun süren dekolman, nüks vakaları, şiddetli vakalar veya diğer gözde de bu hastalığa bağlı görme kaybı olan vakalar (kronik tip ve büllöz retina dekolmanı) tedavi ile subretinal sıvının erken emilimini sağlamayı gerektirir. Çünkü makula hasarı görme prognozunu kötüleştirir.
Sızıntı noktasının foveadan en az 500 μm uzakta ve en azından foveal avasküler zonun dışında olması durumunda endikedir. FA’da tanımlanan sızıntı noktası doğrudan koagüle edilir (200 μm çap, 0.2 saniye, 70-120 mW). Koagülasyon derecesi retinanın derin katmanlarında soluk grimsi beyaz bir koagülasyon lekesi oluşturacak şekilde zayıf olmalıdır. Papillomaküler bölgedeki sızıntıda bile zayıf koagülasyon sorun değildir. Pigment epitel dekolmanı içinde sızıntı varsa, sadece sızıntı noktası koagüle edilmelidir.
Fotokoagülasyon etkili olursa, retina dekolmanı birkaç hafta içinde geriler. Ancak semptomların düzelmesi genellikle daha uzun sürer. Komplikasyonlar arasında foveanın yanlışlıkla ışınlanması ve postoperatif koroidal neovaskülarizasyon (CNV) gelişimi (uzun dalga boyu, kısa süreli, küçük spot koagülasyonla daha sık görülür) yer alır.
577 nm sarı lazer kullanılır. 240 mW, 200 μm spot çapı, 200 ms, %5 görev döngüsü ayarlarıyla ışınlama yapılır 4). Enerji sadece RPE’ye seçici olarak verildiği için skar oluşmaz. Fovea altına bile ışınlama yapılabilir.
Bodea F ve ark. (2024), MPLT uygulanan santral seröz korioretinopati hastalarında tedaviden 2 hafta sonra SRF’de azalma ve 6 haftada gerileme bildirmiştir 4).
Gebelikte bu hastalık için mikropulse lazer tek güvenli tedavi seçeneği olarak kabul edilir 7).
İzlem
Endikasyon: Akut tipik vakalarda birinci basamak tedavi.
Süre: 4-6 ay. Doğal emilim beklenir.
Dikkat: Steroid kullanımı sırasında diğer bölümlerle koordineli olarak doz azaltımı veya kesilmesi değerlendirilmelidir.
PDT (Fotodinamik Tedavi)
Endikasyon: Kronik santral seröz koryoretinopatide birinci basamak tedavi.
Yöntem: Half-dose (half-fluence) PDT önerilir.
Kanıt: PLACE ve SPECTRA çalışmaları (12. haftada SRF gerileme oranı %78’e karşı eplerenon %17) etkinliği kanıtlamıştır9).
Mikropulse Lazer
Özellik: Skar bırakmaz, fovea altına bile uygulanabilir.
Avantaj: Gebelikte kullanılabilen tek tedavi7).
Etki: 2 haftada SRF azalması, 6 haftada gerileme4).
Sızıntı noktasının foveal avasküler bölgede olduğu veya kronik tip gibi lazer fotokoagülasyonun yapılamadığı olgularda kullanılır. Verteporfin (visudyne) ile half-dose PDT (normal dozun yarısı) veya half-fluence PDT (yarım lazer gücü) kronik santral seröz koryoretinopati için birinci basamak tedavi olarak önerilmektedir9).
Başlıca klinik çalışmaların sonuçları aşağıdadır9).
Mineralokortikoid reseptör antagonisti. Günde 50 mg dozunda kullanılır. VICI çalışmasında (çok merkezli randomize çift kör plasebo kontrollü çalışma), 12 aylık uygulama sonrasında eplerenon, plaseboya kıyasla BCVA iyileşmesinde anlamlı fark göstermemiştir9). PDT’ye kıyasla daha az etkili olduğu düşünülmektedir ve 10 aylık uygulama sonrasında bile yanıtsız olduğu bildirilen vakalar vardır5).
590 nm sarı LED ve 625 nm kırmızı LED’in her biri 6 dakika süreyle uygulandığı yeni bir tedavi yöntemidir5). Eplerenona dirençli kronik santral seröz koryoretinopatiye eşlik eden seröz pigment epitel dekolmanında, en iyi düzeltilmiş görme keskinliğinin 20/80’den 20/25’e iyileştiği ve santral retina kalınlığının 752 µm’den 296 µm’ye düştüğü bir vaka bildirilmiştir (1. ayda)5).
Hamilelikte bu hastalığın görülme sıklığı yılda %0,008 olarak bildirilmiştir7). Çoğu vaka doğumdan sonraki 3 ay içinde kendiliğinden düzelir. Tedavi gerektiğinde, mikropulse lazer (MPLT) hamilelikte tek güvenli seçenek olarak kabul edilir ve fovea altında bile skar bırakmadan uygulanabilir7).
Akut tipik vakalarda 4-6 ay süreyle takip esastır. Subretinal sıvının 6 aydan uzun sürdüğü kronik tipte, yarım doz PDT birinci basamak tedavidir9). SPECTRA çalışmasında, 12. haftada subretinal sıvının tamamen kaybolma oranı PDT grubunda %78, eplerenon grubunda %17 olarak anlamlı fark göstermiştir. Sızıntı noktası foveal avasküler zonun dışındaysa lazer fotokoagülasyon (zayıf koagülasyon), fovea altında veya hamilelikte mikropulse lazer tercih edilir. Eplerenon, VICI çalışmasında plaseboya kıyasla en iyi düzeltilmiş görme keskinliğinde anlamlı iyileşme göstermemiştir9).
Bu hastalığın oluşum mekanizması, merkezinde «koroid damar geçirgenliğinde artış» olan karmaşık bir mekanizmayla açıklanır. İndosiyanin yeşili anjiyografi çalışmaları, primer lezyonun koroidde olduğunu ve sekonder olarak RPE hasarının oluştuğunu göstermiştir. Koroidde lezyonun neden oluştuğu hala büyük ölçüde bilinmemektedir. Stres ve steroidlerin hastalığın başlaması ve kötüleşmesiyle ilişkili olduğu bilinmektedir.
Floresein anjiyografide, pigment epitelinden floresan sızıntısı ve subretinal boya birikimi olarak gösterilir. OCT çalışmaları, bu hastalıkta normal göze kıyasla koroidin kalınlaştığını göstermiş ve morfolojik olarak da koroid anormalliği kanıtlanmıştır.
Cheung CMG ve ark. (2025), bu hastalığın oluşumunu multi-hit teorisi ile açıklamaktadır9).
CSC’li gözlerde, ön ve arka sklera normal gözlere göre anlamlı derecede daha kalındır9). Vorteks venleri sklerayı eğik olarak deldiğinden (intraskleral seyir yaklaşık 4 mm), sklera kalınlaşması venöz çıkış direncini artırarak koroid konjesyonuna neden olabilir9). CSC’li gözlerin %62’sinde suprakoroidal boşlukta sıvı lokülasyonu ve %19’unda siliokoroidal efüzyon saptanır9). Steroid kaynaklı CSC’de sklera idiyopatik CSC’ye göre daha incedir ve skleranın patogenezdeki rolü farklı olabilir9).
Multimodal görüntülemeye dayalı yeni bir sınıflandırma önerilmiştir9).
Her kategori içinde primary (ilk atak) / recurrent (tekrarlayan) / resolved (gerilemiş) alt sınıfları bulunur. Kompleks CSC, basit CSC’ye kıyasla daha yüksek koroidal neovaskülarizasyon (MNV) riski taşır. 10 retina uzmanı arasındaki uyum κ=0.57 (orta düzey) olup sınıflandırma iyileştirmeleri devam etmektedir9).
CSC hastalarının %40’ından fazlasında pakidrüzen görülür9). Pakidrüzenli CSC gözlerinde RPE anormallikleri daha yaygındır ve şekil ile dağılım açısından geleneksel yumuşak drüzenden farklıdır. Haller tabakası kalınlaşması ile koroid kapillerlerinin incelmesi arasında ilişki gösterilmiştir9).
PBM, verteporfin kullanmayan yeni bir tedavi yöntemi olarak dikkat çekmektedir. 590 nm sarı LED ve 625 nm kırmızı LED kombinasyonu ile uygulanır5). Verteporfin tedarik sıkıntısı durumunda alternatif tedavi olarak umut vaat etmektedir.
Pakikoroid bulgularının varlığı, bu hastalığın prognozunda önemli bir belirleyici olarak önem kazanmaktadır. Pakikoroid grubunda, pakikoroid olmayan gruba kıyasla nüks oranı daha yüksek (%31,2’ye karşı %10,4) ve kendiliğinden gerileme oranı daha düşüktür (%28,8’e karşı %48)3). Pakikoroid bulgularının varlığı, tedavi stratejisinin belirlenmesinde önemli bir göstergedir.
COVID-19 aşısı sonrası bu hastalığın başlangıcı ve nüksüne dair raporlar birikmektedir6). Aşının HPA aksını aktive etmesi ve steroid hormon benzeri etkilerinin rol oynayabileceği düşünülmektedir.