Thể điển hình
Nhóm bệnh nhân: Nam giới 30-40 tuổi. Thường một mắt.
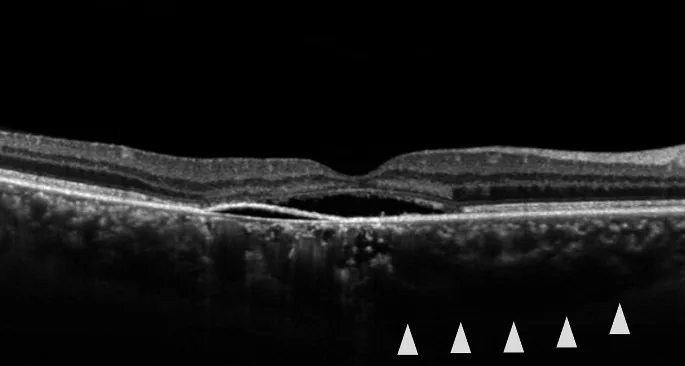
Bệnh lý: Bong thanh dịch võng mạc giới hạn ở hoàng điểm.
Diễn tiến: Hầu hết tự hấp thu trong vòng 3-4 tháng. Tiên lượng thị lực thường tốt.

Bệnh lý hắc võng mạc trung tâm thanh dịch (Central Serous Chorioretinopathy; CSC) là bệnh trong đó xảy ra bong thanh dịch võng mạc (SRF) ở vùng hoàng điểm. Trên chụp mạch huỳnh quang (FA), quan sát thấy rò rỉ huỳnh quang ở mức biểu mô sắc tố võng mạc (RPE). Đây được coi là bệnh võng mạc phổ biến thứ tư sau thoái hóa hoàng điểm tuổi già, bệnh võng mạc tiểu đường và tắc tĩnh mạch võng mạc. Von Graefe đã mô tả nó là “viêm võng mạc trung tâm tái phát” vào năm 1866, và Gass cùng cộng sự đã đặt tên hiện tại vào năm 1967. Trước đây ở Nhật Bản, thuật ngữ này thường chỉ đề cập đến các trường hợp điển hình gây bong võng mạc giới hạn ở hoàng điểm (gọi là viêm võng mạc trung tâm), nhưng hiện nay được phân loại thành ba thể. Hầu hết các trường hợp tự khỏi, nhưng ở những trường hợp SRF kéo dài, tiên lượng thị lực có thể xấu đi.
Về dịch tễ học, tỷ lệ mắc là 9,9 trên 100.000 nam và 1,7 trên 100.000 nữ, với tỷ lệ nam:nữ khoảng 8:14). Trong một nghiên cứu trên 250 mắt, tuổi trung bình là 46,6 tuổi, 88,4% là nam giới3).
Bệnh này có ba thể sau:
Thể điển hình
Nhóm bệnh nhân: Nam giới 30-40 tuổi. Thường một mắt.
Bệnh lý: Bong thanh dịch võng mạc giới hạn ở hoàng điểm.
Diễn tiến: Hầu hết tự hấp thu trong vòng 3-4 tháng. Tiên lượng thị lực thường tốt.
Thể mạn tính
Nhóm bệnh nhân: Thường gặp ở người cao tuổi. Thường cả hai mắt. Xu hướng gia tăng gần đây.
Bệnh sinh: Rối loạn RPE lan rộng. Thường tái phát.
Diễn tiến: SRF kéo dài ≥6 tháng. Cần điều trị tích cực 5).
Bong võng mạc dạng bọng nước
Nhóm bệnh nhân: Thường gặp ở những người dùng steroid liều cao. Tương ứng với bệnh lý biểu mô sắc tố võng mạc đa ổ cực sau trước đây ở Nhật Bản.
Bệnh sinh: Thể nặng kèm bong võng mạc dạng bọng nước. Kèm theo bong RPE lớn và các đốm trắng đa ổ.
Diễn tiến: SRF thường lan rộng xuống dưới đáy mắt, tiên lượng thị lực có thể xấu.
Tỷ lệ tái phát cao tới 50% trong vòng 1 năm. Bệnh này được coi là một phần của phổ bệnh lý hắc mạc dày (nhóm bệnh đặc trưng bởi dày hắc mạc) 3)9).
Ở các trường hợp điển hình, thường tự thuyên giảm trong vòng 3-4 tháng, tiên lượng thị lực nhìn chung tốt. Tuy nhiên, tỷ lệ tái phát lên tới 50% trong vòng 1 năm. Nếu SRF kéo dài >6 tháng, được coi là mạn tính và cần điều trị như PDT. Ở nhóm hắc mạc dày, tỷ lệ tự thoái lui thấp hơn (28,8%) so với nhóm không dày (48%), và tỷ lệ tái phát cao hơn (31,2% so với 10,4%), do đó cần chú ý 3).
Khi dịch dưới võng mạc được hấp thụ, ám điểm trung tâm và chứng nhìn hình méo mó (Metamorphopsia) cải thiện tương đối sớm. Mặt khác, chứng nhìn thấy vật nhỏ hơn và giảm độ nhạy tương phản có thể tồn tại. Ở thể mạn tính, tái phát thường xuyên và nhiều trường hợp có thị lực kém. Trong các trường hợp điển hình, thường một mắt bị ảnh hưởng, trong khi ở thể mạn tính và bong võng mạc dạng bọng nước, thường cả hai mắt bị ảnh hưởng.
Khám bằng đèn khe và các xét nghiệm hình ảnh khác nhau cho thấy các dấu hiệu sau.
Ở thể mạn tính, tổn thương biểu mô sắc tố lan rộng, và đôi khi thấy bong võng mạc kéo dài xuống dưới kèm theo các dải teo biểu mô sắc tố. Trong bong võng mạc dạng bọng nước, bong võng mạc thường nặng và lan đến phần dưới của đáy mắt, kèm theo bong biểu mô sắc tố lớn và nhiều đốm trắng.
Nguyên nhân cơ bản của bệnh này chưa được biết rõ, nhưng tăng tính thấm của mạch máu hắc mạc được cho là bản chất. Căng thẳng và steroid được biết là có liên quan đến khởi phát và làm nặng thêm bệnh. Các yếu tố nguy cơ sau đây đã được báo cáo.
| Yếu tố nguy cơ | Mức độ liên quan | Ghi chú đặc biệt |
|---|---|---|
| Steroid | OR 37,11) | Tất cả đường dùng |
| Tính cách loại A | Trung bình | Liên quan đến căng thẳng |
| Mang thai | 0,008%/năm7) | Thường tự thuyên giảm sau sinh |
| OSA | 61% bệnh nhân9) | Tăng hoạt động giao cảm |
| Thuốc ức chế PDE5 | Báo cáo ca bệnh8) | Thoái lui khi ngừng thuốc |
Khởi phát bệnh được giải thích bằng thuyết đa yếu tố (multi-hit theory)9). Được cho là xảy ra qua ba giai đoạn: ① yếu tố giải phẫu thuận lợi (trục nhãn cầu ngắn, củng mạc dày, bất đối xứng dẫn lưu tĩnh mạch xoáy, v.v.), ② sự kiện kích hoạt (steroid, căng thẳng, OSA, v.v.), ③ mất bù.
Steroid là yếu tố nguy cơ lớn nhất của bệnh này, và nguy cơ tăng lên ở tất cả các đường dùng bao gồm nhỏ mắt, hít, tiêm và uống. Tỷ suất chênh (odds ratio) được báo cáo là rất cao, 37,1 1). Nếu được chẩn đoán mắc bệnh này và đang sử dụng steroid, hãy tham khảo ý kiến bác sĩ điều trị và xem xét giảm liều hoặc ngừng thuốc nếu có thể. Nếu steroid được dùng do bệnh toàn thân, cần phối hợp với các khoa khác để xử lý từng trường hợp riêng lẻ.
Chẩn đoán bệnh này dựa trên sự kết hợp giữa FA và OCT. Đặc điểm của các xét nghiệm chính được trình bày dưới đây.
| Xét nghiệm | Dấu hiệu đặc trưng | Vai trò chính |
|---|---|---|
| FA | Rò rỉ huỳnh quang dạng chấm | Xác định điểm rò rỉ và lập kế hoạch điều trị |
| IA (ICG) | Tăng huỳnh quang hắc mạc | Đánh giá bất thường hắc mạc và chẩn đoán phân biệt |
| OCT | Hình ảnh SRF và bong biểu mô sắc tố | Theo dõi và định lượng |
Chi tiết của từng xét nghiệm như sau.
Không có liệu pháp thuốc nào được thiết lập cho bệnh này. Quang đông laser các điểm rò rỉ trên chụp mạch huỳnh quang hiện là phương pháp điều trị duy nhất được chấp nhận rộng rãi, và kế hoạch điều trị được xác định dựa trên loại bệnh, giai đoạn và vị trí điểm rò rỉ.
Ở thể cấp tính điển hình, có xu hướng tự thuyên giảm. Trong giai đoạn cấp của các trường hợp đầu tiên, chờ hấp thu tự nhiên dịch dưới võng mạc trong 4-6 tháng. Ở các trường hợp điển hình, thường hấp thu hoàn toàn trong 3-4 tháng và tiên lượng thị lực tốt. Tỷ lệ tự thoái lui ở nhóm không có dày màng bồ đào là 48%, trong khi ở nhóm có dày màng bồ đào thấp hơn, 28,8% 3).
Nếu triệu chứng chủ quan nặng và bệnh nhân muốn cải thiện sớm, quang đông cũng được chỉ định ngay cả ở thể cấp tính điển hình. Nếu đang sử dụng steroid, hãy giảm liều hoặc ngừng càng nhiều càng tốt. Nếu steroid được dùng do bệnh toàn thân, hãy xử lý từng trường hợp phối hợp với các khoa khác.
Ở các trường hợp bong võng mạc kéo dài hơn 4-6 tháng kể từ khi khởi phát, trường hợp tái phát, trường hợp nặng, hoặc trường hợp mắt còn lại cũng bị suy giảm thị lực do bệnh này (thể mạn tính hoặc bong võng mạc dạng bọng), cần hấp thu sớm dịch dưới võng mạc bằng điều trị. Vì tiên lượng thị lực xấu do tổn thương hoàng điểm.
Chỉ định khi điểm rò rỉ cách hố trung tâm từ 500 μm trở lên và ít nhất nằm ngoài vùng vô mạch hố trung tâm. Đông trực tiếp điểm rò rỉ được xác định bằng chụp mạch huỳnh quang (đường kính 200 μm, 0,2 giây, 70-120 mW). Mức độ đông là đông nhẹ tạo ra đốm đông trắng xám ở các lớp sâu của võng mạc. Rò rỉ giữa gai thị và hoàng điểm không thành vấn đề với đông nhẹ. Nếu có rò rỉ trong bong biểu mô sắc tố, chỉ cần đông điểm rò rỉ.
Khi quang đông có hiệu quả, bong võng mạc sẽ thoái lui trong vòng vài tuần. Tuy nhiên, cải thiện triệu chứng chủ quan thường mất nhiều thời gian hơn. Các biến chứng bao gồm: chiếu xạ nhầm hố trung tâm, xuất hiện tân mạch hắc mạc sau phẫu thuật (dễ xảy ra hơn với đông bước sóng dài, thời gian ngắn, điểm nhỏ).
Sử dụng laser vàng 577 nm. Chiếu xạ với cài đặt 240 mW, đường kính điểm 200 μm, 200 ms, chu kỳ làm việc 5% 4). Năng lượng được cung cấp chọn lọc chỉ cho biểu mô sắc tố, do đó không hình thành sẹo. Có thể chiếu xạ trực tiếp dưới hố trung tâm.
Bodea F và cộng sự (2024) báo cáo rằng ở bệnh nhân bệnh lý hắc võng mạc trung tâm thanh dịch được điều trị bằng MPLT, có sự giảm dịch dưới võng mạc trong 2 tuần và hết trong 6 tuần 4).
Đối với bệnh này trong thai kỳ, laser xung vi mô được coi là lựa chọn điều trị an toàn duy nhất 7).
Theo dõi
Chỉ định: Lựa chọn đầu tiên cho các trường hợp cấp tính điển hình.
Thời gian: 4–6 tháng. Chờ hấp thu tự nhiên.
Lưu ý: Trong khi sử dụng steroid, cần xem xét giảm liều hoặc ngừng thuốc phối hợp với các khoa khác.
PDT (Liệu pháp quang động)
Chỉ định: Lựa chọn đầu tiên cho bệnh lý hắc võng mạc trung tâm thanh dịch mạn tính.
Phương pháp: Khuyến cáo sử dụng PDT nửa liều (nửa cường độ).
Bằng chứng: Các thử nghiệm PLACE và SPECTRA đã chứng minh hiệu quả (tỷ lệ tiêu dịch dưới võng mạc ở tuần 12: 78% so với 17% ở eplerenone)9).
Laser vi xung
Đặc điểm: Không để lại sẹo, có thể chiếu trực tiếp dưới hố mắt.
Ưu điểm: Liệu pháp duy nhất có thể sử dụng trong thai kỳ7).
Hiệu quả: Dịch dưới võng mạc giảm sau 2 tuần, tiêu sau 6 tuần4).
Được sử dụng trong các trường hợp không thể đông quang laser, như điểm rò rỉ nằm trong vùng vô mạch hố mắt hoặc thể mạn tính. PDT nửa liều verteporfin (visudyne) (nửa liều thông thường) hoặc nửa cường độ (nửa năng lượng laser) được khuyến cáo là lựa chọn đầu tiên cho bệnh lý hắc võng mạc trung tâm thanh dịch mạn tính9).
Kết quả của các thử nghiệm lâm sàng chính như sau9).
Thuốc đối kháng thụ thể mineralocorticoid. Sử dụng liều 50 mg/ngày. Trong thử nghiệm VICI (thử nghiệm ngẫu nhiên mù đôi có đối chứng giả dược), eplerenone không cho thấy sự khác biệt có ý nghĩa trong cải thiện BCVA so với giả dược sau 12 tháng dùng thuốc9). Được cho là kém hiệu quả hơn PDT, và có báo cáo trường hợp không đáp ứng ngay cả sau 10 tháng điều trị5).
Phương pháp điều trị mới bao gồm chiếu đèn LED vàng 590 nm và đèn LED đỏ 625 nm, mỗi loại trong 6 phút5). Đã có báo cáo trường hợp BCVA cải thiện từ 20/80 lên 20/25, và độ dày võng mạc trung tâm giảm từ 752 μm xuống 296 μm (tại 1 tháng) ở bệnh nhân bong biểu mô sắc tố thanh dịch mạn tính liên quan đến CSC không đáp ứng với eplerenone5).
Tỷ lệ mắc bệnh này trong thai kỳ được báo cáo là 0,008%/năm 7). Hầu hết các trường hợp tự thuyên giảm trong vòng 3 tháng sau sinh. Nếu cần điều trị, laser vi xung (MPLT) được coi là lựa chọn an toàn duy nhất trong thai kỳ, có thể chiếu mà không để lại sẹo ngay cả dưới hố mắt 7).
Trong các trường hợp cấp tính điển hình, theo dõi trong 4-6 tháng là cơ bản. Đối với thể mạn tính có SRF kéo dài trên 6 tháng, PDT liều một nửa (half-dose PDT) là lựa chọn đầu tiên 9). Thử nghiệm SPECTRA cho thấy tỷ lệ SRF biến mất hoàn toàn ở tuần thứ 12 là 78% ở nhóm PDT so với 17% ở nhóm eplerenone, khác biệt có ý nghĩa. Nếu điểm rò rỉ nằm ngoài vùng vô mạch của hố mắt, sử dụng laser đông máu (đông yếu); nếu ngay dưới hố mắt hoặc trong thai kỳ, chọn laser vi xung. Eplerenone không cho thấy cải thiện BCVA có ý nghĩa so với giả dược trong thử nghiệm VICI 9).
Cơ chế bệnh sinh của bệnh này được giải thích thông qua các cơ chế phức tạp tập trung vào “tăng tính thấm của mạch máu hắc mạc”. Từ các nghiên cứu IA, người ta cho rằng tổn thương nguyên phát nằm ở hắc mạc, và tổn thương RPE xảy ra thứ phát. Vẫn còn nhiều điều chưa rõ về lý do tổn thương xảy ra ở hắc mạc. Căng thẳng và steroid được biết là có liên quan đến sự khởi phát và làm nặng thêm bệnh.
Trên FA, biểu hiện là rò rỉ huỳnh quang từ biểu mô sắc tố và tích tụ sắc tố dưới võng mạc. Các nghiên cứu OCT cho thấy hắc mạc dày hơn ở bệnh này so với mắt bình thường, chứng minh về mặt hình thái sự bất thường của hắc mạc.
Cheung CMG và cộng sự (2025) giải thích sự xuất hiện của bệnh này bằng thuyết đa tác động 9).
Mắt CSC có củng mạc trước và sau dày hơn đáng kể so với mắt bình thường 9). Các tĩnh mạch xoáy xuyên qua củng mạc theo đường chéo (đoạn trong củng mạc khoảng 4 mm), do đó củng mạc dày có thể làm tăng sức cản dòng chảy tĩnh mạch và gây ứ huyết hắc mạc 9). Ở 62% mắt CSC, có tích tụ dịch trong khoang trên hắc mạc (loculation of fluid), và 19% có tràn dịch thể mi-hắc mạc (ciliochoroidal effusion) 9). Trong CSC do steroid, củng mạc mỏng hơn so với CSC vô căn, cho thấy vai trò khác nhau của củng mạc trong bệnh sinh 9).
Một phân loại mới dựa trên hình ảnh đa phương thức đã được đề xuất 9).
Trong mỗi loại có phân loại phụ: nguyên phát / tái phát / đã lui. CSC phức tạp có nguy cơ mắc tân mạch hắc mạc (MNV) cao hơn so với CSC đơn giản. Hệ số đồng thuận giữa 10 chuyên gia võng mạc là κ=0,57 (trung bình), và việc phân loại đang được cải thiện liên tục 9).
Pachydrusen được tìm thấy ở hơn 40% bệnh nhân CSC 9). Mắt CSC có pachydrusen có bất thường RPE lan rộng hơn, và khác biệt về hình thái và phân bố so với drusen mềm thông thường. Mối liên quan giữa dày lớp Haller và mỏng mao mạch hắc mạc đã được chứng minh 9).
PBM là liệu pháp mới không sử dụng verteporfin, chiếu xạ kết hợp đèn LED vàng 590 nm và đèn LED đỏ 625 nm 5). Được kỳ vọng là liệu pháp thay thế trong tình trạng thiếu hụt nguồn cung verteporfin.
Sự hiện diện của các dấu hiệu pachychoroid ngày càng quan trọng như một yếu tố dự đoán tiên lượng của bệnh này. Ở nhóm pachychoroid, tỷ lệ tái phát cao hơn (31,2% so với 10,4%) và tỷ lệ tự lui thấp hơn (28,8% so với 48%) so với nhóm không pachychoroid 3). Sự hiện diện của các dấu hiệu pachychoroid là một chỉ số quan trọng trong việc xác định chiến lược điều trị.
Các báo cáo về khởi phát hoặc tái phát bệnh này sau tiêm vắc-xin COVID-19 đang được tích lũy 6). Có giả thuyết cho rằng sự kích hoạt trục HPA bởi vắc-xin và tác dụng giống hormone steroid có thể liên quan.