विशिष्ट प्रकार
रोगी समूह : मुख्यतः 30-40 वर्ष के पुरुष। आमतौर पर एक आँख में।
रोगविज्ञान : मैक्युला तक सीमित सीरस रेटिनल डिटेचमेंट।
पाठ्यक्रम : अधिकांश 3-4 महीनों में स्वतः अवशोषित हो जाते हैं। दृष्टि का पूर्वानुमान आमतौर पर अच्छा होता है।

सेंट्रल सीरस कोरियोरेटिनोपैथी (CSC) एक ऐसी बीमारी है जिसमें मैक्युला में सीरस रेटिनल डिटेचमेंट (SRF) होता है। फ्लोरेसिन एंजियोग्राफी (FA) में रेटिनल पिगमेंट एपिथेलियम (RPE) स्तर पर फ्लोरेसिन रिसाव देखा जाता है। यह उम्र से संबंधित मैक्यूलर डीजनरेशन, डायबिटिक रेटिनोपैथी और रेटिनल वेन ऑक्लूजन के बाद चौथा सबसे आम रेटिनल रोग है। 1866 में वॉन ग्रेफ़ ने इसे ‘सेंट्रल रिकरंट रेटिनाइटिस’ के रूप में वर्णित किया, और 1967 में गैस एट अल. ने वर्तमान नाम दिया। पहले जापान में यह अक्सर केवल मैक्युला तक सीमित रेटिनल डिटेचमेंट वाले विशिष्ट मामलों (तथाकथित सेंट्रल रेटिनाइटिस) को संदर्भित करता था, लेकिन अब इसे तीन प्रकारों में वर्गीकृत किया जाता है। कई मामलों में यह स्वतः ठीक हो जाता है, लेकिन SRF के लंबे समय तक बने रहने वाले मामलों में दृष्टि का पूर्वानुमान खराब हो सकता है।
महामारी विज्ञान के अनुसार, प्रति 100,000 पुरुषों में 9.9 और प्रति 100,000 महिलाओं में 1.7 मामले होते हैं, और पुरुष-महिला अनुपात लगभग 8:1 है4)। 250 आँखों पर किए गए एक अध्ययन में औसत आयु 46.6 वर्ष और 88.4% पुरुष थे3)।
इस रोग के निम्नलिखित तीन प्रकार हैं।
विशिष्ट प्रकार
रोगी समूह : मुख्यतः 30-40 वर्ष के पुरुष। आमतौर पर एक आँख में।
रोगविज्ञान : मैक्युला तक सीमित सीरस रेटिनल डिटेचमेंट।
पाठ्यक्रम : अधिकांश 3-4 महीनों में स्वतः अवशोषित हो जाते हैं। दृष्टि का पूर्वानुमान आमतौर पर अच्छा होता है।
क्रोनिक प्रकार
रोगी समूह : वृद्धों में अधिक सामान्य। अक्सर दोनों आँखों में। हाल ही में बढ़ती प्रवृत्ति।
रोग प्रक्रिया : व्यापक RPE क्षति। बार-बार पुनरावृत्ति होती है।
पाठ्यक्रम : SRF 6 महीने से अधिक समय तक बना रहता है। सक्रिय उपचार की आवश्यकता होती है 5)।
बुलस रेटिनल डिटेचमेंट
रोगी समूह : स्टेरॉयड के उच्च खुराक उपयोग वाले रोगियों में सामान्य। यह जापान में मल्टीफोकल पोस्टीरियर पोल रेटिनल पिगमेंट एपिथेलियोपैथी कहे जाने वाले रोग से मेल खाता है।
रोग प्रक्रिया : बुलस रेटिनल डिटेचमेंट के साथ गंभीर रूप। बड़े RPE डिटेचमेंट (PED) और बहुवचन सफेद धब्बों के साथ।
पाठ्यक्रम : SRF की सीमा फंडस के निचले हिस्से तक फैल सकती है, और दृष्टि का पूर्वानुमान खराब हो सकता है।
पुनरावृत्ति दर 1 वर्ष के भीतर 50% तक अधिक होती है। इस रोग को पैकीकोरॉइड रोग स्पेक्ट्रम (कोरॉइड मोटाई की विशेषता वाले रोगों का समूह) का हिस्सा माना जाता है 3)9)।
सामान्य मामलों में, 3-4 महीनों के भीतर स्वतः छूट हो जाती है, और दृष्टि का पूर्वानुमान आमतौर पर अच्छा होता है। हालांकि, पुनरावृत्ति दर 1 वर्ष के भीतर 50% तक पहुंच जाती है। यदि SRF 6 महीने से अधिक समय तक बना रहता है, तो इसे क्रोनिक माना जाता है और PDT जैसे उपचार की आवश्यकता होती है। पैकीकोरॉइड समूह में, स्वतः प्रतिगमन दर गैर-पैकीकोरॉइड समूह (48%) की तुलना में कम (28.8%) है, और पुनरावृत्ति दर अधिक (31.2% बनाम 10.4%) है, इसलिए सावधानी आवश्यक है 3)।
जब उपरेटिनल द्रव अवशोषित हो जाता है, तो केंद्रीय अंधबिंदु और विरूपदर्शिता (मेटामॉर्फोप्सिया) अपेक्षाकृत जल्दी ठीक हो जाते हैं। दूसरी ओर, सूक्ष्मदर्शिता और कंट्रास्ट संवेदनशीलता में कमी बनी रह सकती है। जीर्ण प्रकार में पुनरावृत्ति अक्सर होती है और दृष्टि खराब होने के कई मामले होते हैं। विशिष्ट मामलों में अक्सर एक आँख प्रभावित होती है, जबकि जीर्ण प्रकार और बुलस रेटिनल डिटेचमेंट में अक्सर दोनों आँखें प्रभावित होती हैं।
स्लिट लैंप माइक्रोस्कोपी और विभिन्न इमेजिंग परीक्षणों में निम्नलिखित निष्कर्ष देखे जाते हैं।
जीर्ण प्रकार में, पिगमेंट एपिथेलियम की क्षति व्यापक होती है, जिसमें पिगमेंट एपिथेलियम के एट्रोफिक बैंड और नीचे की ओर फैलने वाला रेटिनल डिटेचमेंट देखा जा सकता है। बुलस रेटिनल डिटेचमेंट में, डिटेचमेंट गंभीर होता है और अक्सर फंडस के निचले हिस्से तक फैल जाता है, जिसमें बड़े PED और कई सफेद धब्बे होते हैं।
इस रोग का मूल कारण अज्ञात है, लेकिन कोरॉइडल वाहिकाओं की अतिपारगम्यता को इसका मूल तंत्र माना जाता है। तनाव और स्टेरॉइड इस रोग के प्रारंभ और बिगड़ने से संबंधित पाए गए हैं। निम्नलिखित जोखिम कारक बताए गए हैं।
| जोखिम कारक | संबंध की मजबूती | विशेष टिप्पणियाँ |
|---|---|---|
| स्टेरॉयड | OR 37.11) | सभी प्रशासन मार्ग |
| टाइप A व्यक्तित्व | मध्यम | तनाव-संबंधी |
| गर्भावस्था | 0.008%/वर्ष7) | प्रसव के बाद अक्सर स्वतः छूट |
| OSA | 61% रोगियों में9) | सहानुभूति तंत्रिका अतिसक्रियता |
| PDE5 अवरोधक | केस रिपोर्ट8) | बंद करने पर ठीक होना |
रोग की शुरुआत मल्टी-हिट थ्योरी (बहुकारक परिकल्पना) द्वारा समझाई जाती है9)। यह तीन चरणों में होती है: ① शारीरिक प्रवृत्ति (छोटी अक्षीय लंबाई, श्वेतपटल का मोटा होना, वोर्टिकोज शिरा जल निकासी की विषमता आदि), ② ट्रिगर घटना (स्टेरॉयड, तनाव, OSA आदि), ③ विघटन।
स्टेरॉयड इस रोग का सबसे बड़ा जोखिम कारक है, और आई ड्रॉप, इनहेलेशन, इंजेक्शन या मौखिक सभी प्रशासन मार्गों से जोखिम बढ़ता है। ऑड्स अनुपात 37.1 बताया गया है, जो अत्यधिक उच्च है 1)। यदि इस रोग का निदान होता है और रोगी स्टेरॉयड का उपयोग कर रहा है, तो उपचार करने वाले चिकित्सक से परामर्श करके यथासंभव कम या बंद करने पर विचार करें। यदि प्रणालीगत रोग के लिए स्टेरॉयड दिया जा रहा है, तो प्रत्येक मामले में अन्य विभागों के साथ समन्वय करके उपचार करना आवश्यक है।
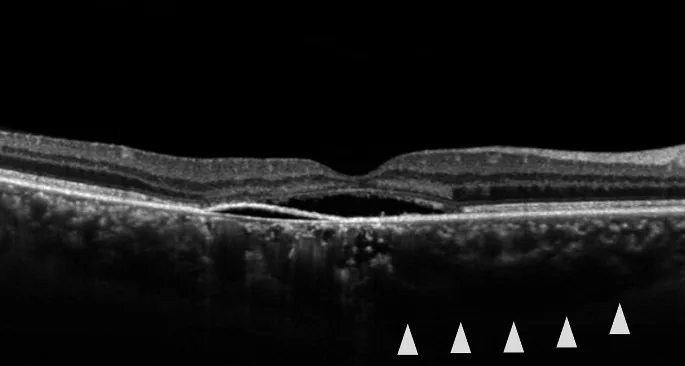
इस रोग के निदान के लिए FA और OCT का संयोजन मूलभूत है। मुख्य जांचों की विशेषताएँ नीचे दी गई हैं।
| जांच | विशिष्ट निष्कर्ष | मुख्य भूमिका |
|---|---|---|
| FA | बिंदुवार फ्लोरेसिन रिसाव | रिसाव बिंदु की पहचान और उपचार योजना |
| IA (ICG) | कोरॉइडल हाइपरफ्लोरेसेंस | कोरॉइडल असामान्यता मूल्यांकन और विभेदक निदान |
| OCT | सबरेटिनल द्रव और आरपीई डिटेचमेंट का चित्रण | अनुवर्ती और मात्रात्मक मूल्यांकन |
प्रत्येक परीक्षण का विवरण इस प्रकार है।
इस रोग के लिए कोई स्थापित दवा उपचार नहीं है। फ्लोरेसिन एंजियोग्राफी पर लीक बिंदुओं का लेज़र फोटोकोएग्यूलेशन वर्तमान में एकमात्र सामान्यतः स्वीकृत उपचार है, और उपचार की रणनीति रोग के प्रकार, अवस्था और लीक बिंदु के स्थान के अनुसार निर्धारित की जाती है।
विशिष्ट तीव्र प्रकार में स्वतः छूटने की प्रवृत्ति होती है। पहले प्रकरण के तीव्र चरण में, उपरेटिनल द्रव के स्वतः अवशोषण के लिए 4-6 महीने तक प्रतीक्षा की जाती है। विशिष्ट मामलों में, 3-4 महीनों में पूर्ण अवशोषण हो जाता है, और दृष्टि का पूर्वानुमान अच्छा होता है। गैर-पैकीकोरॉइड समूह में स्वतः प्रतिगमन दर 48% है, जबकि पैकीकोरॉइड समूह में यह 28.8% कम है 3)।
यदि व्यक्तिपरक लक्षण गंभीर हैं और रोगी शीघ्र सुधार चाहता है, तो तीव्र विशिष्ट मामलों में भी फोटोकोएग्यूलेशन का संकेत दिया जाता है। यदि स्टेरॉयड का उपयोग कर रहे हैं, तो जितना संभव हो कम या बंद करें। यदि प्रणालीगत रोग के लिए स्टेरॉयड दिए जा रहे हैं, तो प्रत्येक मामले में अन्य विभागों के साथ समन्वय करके निपटें।
ऐसे मामलों में जहां शुरुआत के 4-6 महीने बाद भी डिटेचमेंट बना रहता है, पुनरावर्ती मामले, गंभीर मामले, या जब दूसरी आंख में पहले से ही इस रोग के कारण दृष्टि हानि हो (क्रोनिक प्रकार या बुलस डिटेचमेंट), उपरेटिनल द्रव के शीघ्र अवशोषण के लिए उपचार आवश्यक है। ऐसा इसलिए क्योंकि मैक्यूलर क्षति के कारण दृष्टि का पूर्वानुमान खराब होता है।
संकेत तब दिया जाता है जब लीक बिंदु फोविया से कम से कम 500 μm दूर और फोवियल एवस्कुलर ज़ोन के बाहर हो। फ्लोरेसिन एंजियोग्राफी द्वारा पहचाने गए लीक बिंदु को सीधे जमाया जाता है (200 μm व्यास, 0.2 सेकंड, 70-120 mW)। जमाव की तीव्रता हल्की होनी चाहिए, जिससे रेटिना की गहरी परतों में हल्का भूरा-सफेद जमाव प्राप्त हो। पैपिलोमैक्यूलर बंडल के बीच लीक होने पर भी हल्का जमाव समस्या नहीं है। पिगमेंट एपिथेलियम डिटेचमेंट के भीतर लीक होने पर केवल लीक बिंदु को जमाया जाना चाहिए।
यदि फोटोकोएग्यूलेशन प्रभावी है, तो रेटिनल डिटेचमेंट कुछ हफ्तों में ठीक हो जाता है। हालांकि, व्यक्तिपरक लक्षणों में सुधार में अक्सर अधिक समय लगता है। जटिलताओं में फोविया का आकस्मिक विकिरण और पश्चात कोरॉइडल नियोवैस्कुलराइजेशन (लंबी तरंगदैर्ध्य, छोटी अवधि, छोटे स्पॉट के जमाव में अधिक सामान्य) शामिल हैं।
577 nm पीले लेज़र का उपयोग। सेटिंग: 240 mW, 200 μm स्पॉट व्यास, 200 ms, 5% ड्यूटी साइकिल 4)। ऊर्जा चुनिंदा रूप से केवल RPE को दी जाती है, जिससे कोई निशान नहीं बनता। फोविया के ठीक नीचे भी लागू किया जा सकता है।
Bodea F एट अल. (2024) ने सेंट्रल सीरस कोरियोरेटिनोपैथी के रोगियों में MPLT के 2 सप्ताह बाद SRF में कमी और 6 सप्ताह में समाधान की सूचना दी 4)।
गर्भावस्था के दौरान इस रोग के लिए माइक्रोपल्स लेज़र को एकमात्र सुरक्षित उपचार विकल्प माना जाता है 7)।
अनुवर्तन
संकेत : तीव्र विशिष्ट मामलों में प्रथम-पंक्ति उपचार।
अवधि : 4-6 महीने। स्वतः अवशोषण की प्रतीक्षा करें।
सावधानी : स्टेरॉयड के उपयोग के दौरान, अन्य विभागों के साथ समन्वय करके खुराक कम करने या बंद करने पर विचार करें।
PDT (फोटोडायनामिक थेरेपी)
संकेत : क्रोनिक सेंट्रल सीरस कोरियोरेटिनोपैथी के लिए प्रथम-पंक्ति उपचार।
विधि : हाफ-डोज़ (हाफ-फ्लुएंस) PDT की सिफारिश की जाती है।
प्रमाण : PLACE और SPECTRA परीक्षणों (12 सप्ताह में SRF समाधान दर 78% बनाम एप्लेरेनोन 17%) में प्रभावकारिता सिद्ध हुई है9)।
माइक्रोपल्स लेज़र
विशेषताएँ : कोई निशान नहीं, सीधे फोविया के नीचे भी लगाया जा सकता है।
लाभ : गर्भावस्था में भी उपयोग किया जा सकने वाला एकमात्र उपचार7)।
प्रभाव : 2 सप्ताह में SRF में कमी, 6 सप्ताह में समाधान4)।
जब रिसाव बिंदु फोवियल एवस्कुलर ज़ोन में हो या पुराने मामलों में जहाँ लेज़र फोटोकोएग्यूलेशन संभव न हो, तब इसका उपयोग किया जाता है। वर्टेपोर्फिन (विसुडाइन) के साथ हाफ-डोज़ PDT (सामान्य खुराक का आधा) या हाफ-फ्लुएंस PDT (आधी लेज़र शक्ति) को क्रोनिक सेंट्रल सीरस कोरियोरेटिनोपैथी के लिए प्रथम-पंक्ति उपचार के रूप में अनुशंसित किया जाता है9)।
प्रमुख नैदानिक परीक्षणों के परिणाम इस प्रकार हैं9)।
मिनरलोकॉर्टिकॉइड रिसेप्टर विरोधी। 50 मिलीग्राम/दिन पर उपयोग किया जाता है। VICI परीक्षण (बहुकेंद्रीय यादृच्छिक डबल-ब्लाइंड प्लेसीबो-नियंत्रित परीक्षण) में, 12 महीने के उपचार के बाद एप्लेरेनोन ने BCVA सुधार में प्लेसीबो की तुलना में कोई महत्वपूर्ण अंतर नहीं दिखाया 9)। PDT की तुलना में इसे कम प्रभावी माना जाता है, और 10 महीने के उपचार के बाद भी अप्रभावी होने के मामले सामने आए हैं 5)।
यह एक नई चिकित्सा है जिसमें 590nm पीली LED और 625nm लाल LED प्रत्येक को 6 मिनट तक विकिरणित किया जाता है 5)। एप्लेरेनोन के प्रति अनुत्तरदायी क्रोनिक सेंट्रल सीरस कोरियोरेटिनोपैथी से जुड़े सीरस पिगमेंट एपिथेलियल डिटेचमेंट के एक मामले में, सर्वोत्तम सुधारित दृश्य तीक्ष्णता 20/80 से 20/25 तक सुधरी और केंद्रीय रेटिना मोटाई 752 μm से घटकर 296 μm हो गई (1 महीने में) 5)।
गर्भावस्था में इस रोग की घटना 0.008% प्रति वर्ष बताई गई है 7)। अधिकांश मामलों में प्रसव के 3 महीने के भीतर स्वतः ठीक हो जाता है। यदि उपचार आवश्यक हो, तो माइक्रोपल्स लेज़र (MPLT) को गर्भावस्था में एकमात्र सुरक्षित विकल्प माना जाता है, और इसे फोविया के ठीक नीचे भी बिना दाग के लगाया जा सकता है 7)।
तीव्र विशिष्ट मामलों में 4-6 महीने तक निरीक्षण मूल नियम है। 6 महीने से अधिक समय तक SRF बने रहने वाले जीर्ण प्रकार में हाफ-डोज़ PDT पहली पसंद है 9)। SPECTRA परीक्षण में 12 सप्ताह में SRF के पूर्ण समाधान की दर PDT समूह में 78% और एप्लेरेनोन समूह में 17% थी, जो महत्वपूर्ण अंतर है। यदि रिसाव बिंदु फोवियल एवस्कुलर ज़ोन के बाहर है, तो लेज़र फोटोकोएग्यूलेशन (कमजोर जमाव) चुना जाता है; फोविया के ठीक नीचे या गर्भावस्था में माइक्रोपल्स लेज़र चुना जाता है। VICI परीक्षण में एप्लेरेनोन ने प्लेसीबो की तुलना में BCVA सुधार में महत्वपूर्ण अंतर नहीं दिखाया 9)।
इस रोग का तंत्र ‘कोरॉइडल वाहिकाओं की बढ़ी हुई पारगम्यता’ पर केंद्रित एक जटिल तंत्र द्वारा समझाया गया है। IA अध्ययनों से यह माना जाने लगा है कि प्राथमिक घाव कोरॉइड में है, और द्वितीयक रूप से RPE क्षति होती है। कोरॉइड में घाव क्यों होता है, इसके बारे में अभी भी कई बातें अज्ञात हैं। तनाव और स्टेरॉयड इस रोग की शुरुआत और वृद्धि से संबंधित जाने जाते हैं।
FA में यह वर्णक उपकला से फ्लोरेसिन रिसाव और सबरेटिनल डाई संचय के रूप में दिखाया जाता है। OCT अध्ययनों ने दिखाया है कि इस रोग में सामान्य आंखों की तुलना में कोरॉइड मोटा होता है, जो रूपात्मक रूप से कोरॉइडल असामान्यता को साबित करता है।
Cheung CMG और सहकर्मियों (2025) ने इस रोग के विकास को मल्टी-हिट थ्योरी द्वारा समझाया है 9)।
CSC आँखों में सामान्य आँखों की तुलना में पूर्वकाल और पश्च श्वेतपटल काफी मोटा होता है 9)। भंवर शिराएँ श्वेतपटल को तिरछे पार करती हैं (लगभग 4 मिमी का अंतःश्वेतपटल मार्ग), इसलिए श्वेतपटल का मोटा होना शिरापरक बहिर्वाह प्रतिरोध को बढ़ा सकता है और कोरॉइडल जमाव को प्रेरित कर सकता है 9)। CSC आँखों के 62% में सुप्राकोरॉइडल स्थान में द्रव संचय (loculation of fluid) पाया जाता है, और 19% में सिलियोकोरॉइडल इफ्यूजन पाया जाता है 9)। स्टेरॉयड-प्रेरित CSC में श्वेतपटल अज्ञातहेतुक CSC की तुलना में पतला होता है, जो दर्शाता है कि श्वेतपटल की भूमिका रोग प्रक्रिया में भिन्न हो सकती है 9)।
मल्टीमॉडल इमेजिंग पर आधारित एक नया वर्गीकरण प्रस्तावित किया गया है 9)।
प्रत्येक श्रेणी में प्राथमिक (पहली बार) / पुनरावर्ती (पुनः होने वाला) / समाधान (ठीक होने वाला) उप-वर्गीकरण होते हैं। जटिल CSC में सरल CSC की तुलना में कोरॉइडल नववाहिकीकरण (MNV) विकसित होने का जोखिम अधिक होता है। 10 रेटिना विशेषज्ञों के बीच सहमति का स्तर κ = 0.57 (मध्यम) था, और वर्गीकरण में सुधार जारी है9)।
CSC के 40% से अधिक रोगियों में पैकीड्रूज़न पाए जाते हैं9)। पैकीड्रूज़न वाली CSC आँखों में RPE असामान्यताएँ अधिक व्यापक होती हैं, और ये पारंपरिक नरम ड्रूज़न से आकार और वितरण में भिन्न होती हैं। हेलर परत का मोटा होना और कोरॉइडल केशिकाओं का पतला होना दिखाया गया है9)।
PBM एक नया उपचार है जो वर्टेपोर्फिन का उपयोग नहीं करता है और ध्यान आकर्षित कर रहा है। यह 590 nm पीली LED और 625 nm लाल LED के संयोजन से विकिरण करता है5)। वर्टेपोर्फिन की आपूर्ति की कमी की स्थिति में इसकी वैकल्पिक चिकित्सा के रूप में उम्मीद है।
पैकीकोरॉइड निष्कर्षों की उपस्थिति इस रोग के पूर्वानुमान कारक के रूप में महत्वपूर्ण होती जा रही है। पैकीकोरॉइड समूह में गैर-पैकीकोरॉइड समूह की तुलना में पुनरावृत्ति दर अधिक (31.2% बनाम 10.4%) और स्वतः समाधान दर कम (28.8% बनाम 48%) होती है3)। पैकीकोरॉइड निष्कर्षों की उपस्थिति उपचार निर्णय में एक महत्वपूर्ण संकेतक है।
COVID-19 टीकाकरण के बाद इस रोग के प्रकट होने या पुनरावृत्ति के मामले संचित हो रहे हैं6)। टीके द्वारा HPA अक्ष के सक्रियण और स्टेरॉयड हार्मोन जैसे प्रभाव की संभावना सुझाई गई है।