المرحلة البادرية
التوقيت: قبل 1-2 أسبوع من ظهور الأعراض العينية
الأعراض: إحساس بالوخز في فروة الرأس، صداع (64.7%)، طنين (24.7%)، إرهاق (21.1%)، أعراض شبيهة بالبرد 2)

مرض فوغت-كوياناغي-هارادا (Vogt-Koyanagi-Harada disease; VKH) هو مرض مناعي ذاتي بوساطة الخلايا التائية ضد بروتين الميلانين. في مرحلة البداية، يظهر التهاب العنبية والصداع وأعراض تهيج السحايا وفقدان السمع، ومع استمرار الالتهاب تظهر أعراض جلدية مثل البهاق وتساقط الشعر وشيب الشعر. يظهر الالتهاب في جميع الأماكن التي توجد بها الخلايا الصبغية (الخلايا الميلانينية) في جميع أنحاء الجسم - العين والشعر والجلد والأذن الداخلية والسحايا.
نظرًا لأن حوالي نصف المرضى يعانون من أعراض شبيهة بالزكام في غضون أسبوعين قبل البداية، يُعتقد أن العدوى الفيروسية قد تكون محفزًا يؤدي إلى تفاعل مناعي متصالب (molecular mimicry). يُشتبه في تورط فيروس إبشتاين-بار والفيروس المضخم للخلايا. بشكل عام، يكون تشخيص حدة البصر جيدًا، ولكن في بعض الحالات، قد يؤدي استمرار الالتهاب إلى ضعف بصري شديد، لذا فإن التشخيص المبكر والعلاج الأولي مهمان.
يحتل مرض VKH المرتبة الثانية كسبب لالتهاب العنبية. في مسح وبائي عام 2002، تم الإبلاغ عن 205 حالة (6.7%)، وفي مسح عام 2009، تم الإبلاغ عن 267 حالة (7.0%)، وهو ثاني أكثر الأسباب شيوعًا بعد الساركويد 1). يتراوح عمر الإصابة بين 20 و50 عامًا، وهو أكثر شيوعًا قليلاً عند النساء. حوالي 80% من المرضى إيجابيون لـ HLA-DR4 (25% من اليابانيين الطبيعيين إيجابيون لـ HLA-DR4)، وهو أكثر شيوعًا في الأشخاص ذوي البشرة الملونة (الآسيويين، ذوي الأصول الإسبانية، الأمريكيين الأصليين) ونادر في القوقازيين. من بين 93 مريضًا بـ VKH المسجلين في دراسة FAST، كانت 71% منهم إناث، ومتوسط العمر 35-38 عامًا 2). وهو أكثر شيوعًا في شرق آسيا، ولكنه يوجد أيضًا في مناطق المحيط الهادئ في أمريكا الشمالية والجنوبية 3).
يحدث بشكل أكثر شيوعًا في الأشخاص ذوي البشرة الملونة (الآسيويين، ذوي الأصول الإسبانية، الأمريكيين الأصليين) ونادر في القوقازيين. يحدث غالبًا في الأشخاص إيجابيي HLA-DR4 وفي الفئة العمرية 20-50 عامًا مع غلبة طفيفة للإناث. يُعتقد أن المرض يحدث نتيجة مزيج من الاستعداد الوراثي (HLA-DRB1*0405) ومحفز بيئي معين 3).
المرحلة البادرية
التوقيت: قبل 1-2 أسبوع من ظهور الأعراض العينية
الأعراض: إحساس بالوخز في فروة الرأس، صداع (64.7%)، طنين (24.7%)، إرهاق (21.1%)، أعراض شبيهة بالبرد 2)
المرحلة الحادة (مرحلة ظهور الأعراض العينية)
انخفاض حاد في الرؤية: انفصال مصلي ثنائي للشبكية (57.6% من حالات VKH الحادة) 2)
التهاب خفيف في الغرفة الأمامية وعتامة زجاجية، احمرار وتورم في القرص البصري (حوالي 70%)
طيات المشيمية: في الحالات الشديدة، انفصال المشيمية وغرفة أمامية ضحلة
المرحلة المزمنة (مرحلة الانتكاس)
التهاب حبيبي في الجزء الأمامي من العين هو السمة الرئيسية
ترسبات دهنية على القرنية (KP)، عقيدات كوبي/بوساكا، التصاق القزحية الخلفي
في 33.3% من حالات VKH المزمنة، يظهر قاع العين بلون الغروب 2)
المرحلة المتأخرة (مرحلة النقاهة)
قاع العين بلون الغروب (sunset glow fundus): فقدان صبغة الميلانين في المشيمية
علامة سوجيورا (Sugiura sign): فقدان التصبغ في حوف القرنية (بعد حوالي شهر من البداية)
الأعراض الجلدية (حوالي 20%): البهاق، تساقط الشعر، الشيب (بعد عدة أشهر)
تراكم الصبغة في البقعة، بقع منتشرة من فقدان التصبغ في الشبكية والمشيمية
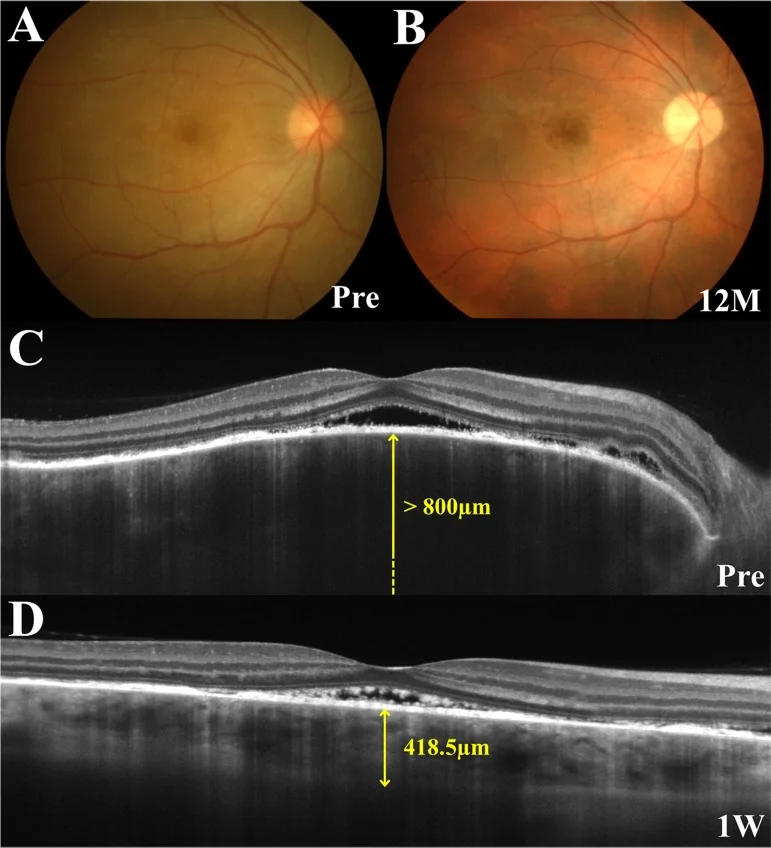
في المرحلة البادرية، يحدث وخز في فروة الرأس، صداع، وطنين، وبعد 1-2 أسبوع يحدث انخفاض حاد في الرؤية وضبابية في كلتا العينين في وقت واحد أو متتالي. في التصوير المقطعي التوافقي البصري (OCT)، تتميز المرحلة الحادة بوجود بنية حاجزية داخل انفصال الشبكية.
تظهر أعراض تهيج السحايا (صداع، تصلب الرقبة) في معظم الحالات في وقت مبكر من المرض. فقدان السمع الحسي العصبي (قليل من الشكاوى الذاتية ولكن يكتشف بالفحص). تظهر الأعراض الجلدية (البهاق، تساقط الشعر، الشيب) بعد عدة أشهر من البداية، وتحدث في حوالي 20% من الحالات.
في حالة الانتكاس، يكون انفصال الشبكية المصلي في الجزء الخلفي أقل شيوعًا مما كان عليه في البداية، ويسود الالتهاب الحبيبي في الجزء الأمامي. تظهر ترسبات دهنية على القرنية (KP)، عقيدات كوبي، عقيدات بوساكا، وغالبًا ما يحدث التصاق القزحية الخلفي. قد تظهر أعراض بادرية مثل احمرار العين وعدم وضوح الرؤية.
التفاعل المناعي الذاتي بوساطة الخلايا التائية CD4+ ضد بروتينات الميلانين (عائلة التيروزيناز: التيروزيناز، TRP-1، TRP-2، gp100) هو جوهر المرض 3). الأعضاء المستهدفة هي العنبية (المشيمية)، الجهاز العصبي المركزي (السحايا)، الأذن الداخلية، والخلايا الصباغية في الجلد، والالتهاب الحبيبي للمشيمية هو الآفة الأولية الرئيسية.
من العوامل الوراثية، يُعرف ارتباط قوي مع HLA-DR4 (خاصة DRB10405) 3). كما تم الإبلاغ عن عدم توازن ارتباط مع HLA-DPB10501 3). هناك فرضية أن العدوى الفيروسية (EBV، CMV) تحفز المناعة الذاتية عن طريق المحاكاة الجزيئية.
عوامل الخطر الرئيسية:
| النوع | المعيار |
|---|---|
| مرض VKH الكامل (Complete VKH disease) | العلامات العينية + العلامات العصبية/السمعية + الأعراض الجلدية، جميعها موجودة |
| مرض VKH غير الكامل (Incomplete VKH disease) | العلامات العينية موجودة، مع فقدان إما العلامات العصبية/السمعية أو الأعراض الجلدية |
| مرض VKH المشتبه (Probable VKH disease) | العلامات العينية فقط (التهاب العنبية المعزول) |
في المراحل المبكرة، لا توجد مظاهر جلدية، لذا تكون معظم الحالات غير مكتملة. لاحقًا، عند ظهور المظاهر الجلدية، تصبح الحالة مكتملة. انفصال الشبكية المصلي الثنائي في المراحل المبكرة هو سمة مميزة، وإذا كانت هناك أعراض سابقة مثل الصداع أو أعراض خارج العين مثل طنين الأذن، يكون التشخيص سهلاً 1). في الحالات غير النمطية (وذمة القرص البصري، الحالات أحادية العين)، يكون فحص السائل الدماغي الشوكي حاسمًا للتشخيص.
فحص السائل الدماغي الشوكي: زيادة في الخلايا الليمفاوية. يستمر لمدة تصل إلى 8 أسابيع. الأكثر فائدة لتأكيد التشخيص.
تصوير الأوعية بالفلوريسين (FA): في المرحلة المبكرة، تأخر امتلاء المشيمية مع نقص تألق بقعي ← في المرحلة المتوسطة، تسرب فلوري نقطي (pinpoint leakage) ← في المرحلة المتأخرة، تراكم الصبغة في منطقة انفصال الشبكية المصلي. فرط تألق القرص البصري (حوالي 70%) 1).
تصوير الأوعية بالخضاب الأخضر (ICG): في المرحلة المبكرة، تأخر امتلاء المشيمية البقعي وتسرب الصبغة من الأوعية المشيمية، في المرحلة المتوسطة إلى المتأخرة، بقع نقص تألق منتشرة. عدم وضوح الأوعية المتوسطة والكبيرة بسبب اضطراب الدورة الدموية المشيمية هو أيضًا سمة مميزة.
التصوير المقطعي البصري (OCT): الكشف عن انفصال الشبكية المصلي ومراقبته. في المرحلة المبكرة، سماكة ملحوظة في المشيمية. يمكن ملاحظة المقطع العرضي للمشيمية بالتفصيل باستخدام EDI-OCT. قد توجد أغشية ليفية وهياكل حاجزة داخل انفصال الشبكية المصلي 1).
الموجات فوق الصوتية (B-mode): سماكة المشيمية. مفيد للتمييز عن التهاب الصلبة الخلفي 1).
HLA class II: HLA-DR4 (فحص مساعد). نسبة الإيجابية 80% لكن النوعية منخفضة (25% إيجابية لدى الأصحاء).
تخطيط كهربية الشبكية (ERG): في المرحلة المزمنة، انخفاض سعة موجات الرؤية الضوئية والتكيف مع الظلام 3).
| مرض التفريق | نقاط التفريق |
|---|---|
| التهاب الصلبة الخلفي | أحادي العين، علامة T في الموجات فوق الصوتية، ألم مع حركة العين / ألم |
| اعتلال الظهارة الصباغية المتعدد في القطب الخلفي (MPPE) | أحادي العين، انفصال شبكية مصلي حويصلي متحرك |
| اعتلال الظهارة الصباغية متعدد البقع الحاد الخلفي (APMPPE) | ظاهرة انعكاس FA (فرط التألق المبكر → نقص التألق المتأخر)، المرضى الشباب، العدوى السابقة |
| اعتلال المشيمية والشبكية المصلي المركزي (CSCR) | أحادي العين، غلبة الذكور، الستيرويدات عامل تفاقم 3) |
| التهاب العين الودي | يتم التفريق بناءً على تاريخ إصابة العين النافذة أو جراحة العين الداخلية. يُعتبر نفس المرض من الناحية المرضية 1) |
| متلازمة الإفرازات العنبية مجهولة السبب | الارتباط بصغر العين النانوي، الحذر من انسداد الزاوية |
ليس ضروريًا، لكنه حاسم في الحالات غير النمطية الصعبة (نوع وذمة القرص البصري، الحالات أحادية العين). نظرًا لأن كثرة الخلايا اللمفاوية تستمر لمدة تصل إلى 8 أسابيع، فإن إجراء الفحص في الوقت المناسب بعد ظهور الأعراض يزيد من دقة التشخيص. في الحالات النمطية الواضحة مع انفصال شبكي مصلي ثنائي، يمكن التشخيص غالبًا بناءً على النتائج السريرية فقط.
العلاج النبضي بالستيرويدات → الجرعة الفموية العالية المتناقصة هو المعيار. إذا تُرك المرض دون علاج، فإن العديد من الحالات تؤدي إلى انتكاس أو استمرار المرض مع ضعف بصري شديد. نظرًا لعدم وجود مؤشرات في الطب الحالي للتمييز بين الحالات التي تشفى تلقائيًا وتلك التي تنتكس أو تستمر، يُوصى بإعطاء جرعة عالية من الستيرويدات إذا أمكن.
مثال وصفة علاجية ممثلة في الإرشادات1):
جدول التخفيض التدريجي عن طريق الفم (أقراص بريدنين 5 ملغ):
| الجرعة | المدة |
|---|---|
| 200 ملغ/يوم | يومان |
| 150 ملغ/يوم | يومان |
| 100 ملغ/يوم | يومان |
| 80 ملغ/يوم | يومان |
| 60 ملغ/يوم | 4 أيام |
| 40 ملغ/يوم | 10 أيام |
| 30 ملغ/يوم | أسبوعان |
| 20 ملغ/يوم | 4 أسابيع |
| 15 ملغ/يوم | 4 أسابيع |
| 10 ملغ/يوم | 4 أسابيع |
| 5 ملغ/يوم | 4 أسابيع |
| 5 ملغ/يوم (كل يومين) | 4 أسابيع |
يتم التخفيض ببطء، ويتم إيقاف الدواء على مدى 6 أشهر أو أكثر حتى في حالة عدم حدوث انتكاسة. مع العلاج لمدة أقل من 6 أشهر، يكون معدل الانتكاس 58.8%، بينما ينخفض إلى 11.1% مع العلاج لمدة 6 أشهر أو أكثر5). في حالة الانتكاس، يتم زيادة جرعة الستيرويد وتقليلها تدريجياً على مدى فترة أطول من المرة السابقة. مع العلاج الأحادي بالستيرويد، يحدث انتكاس في 44% من الحالات، ويظهر قاع العين بلون غروب الشمس (sunset glow fundus) في 59% من الحالات2).
جرعة العلاج للأطفال: بالنسبة للمرضى الذين لديهم عمر ووزن معينين، يتم إعطاء ميثيل بريدنيزولون 500 ملغ/يوم عن طريق الوريد لمدة 3 أيام (العلاج النبضي) أو البدء ببريدنيزولون 0.5-1.0 ملغ/كغ/يوم عن طريق الفم مع التخفيض التدريجي. يتم التخفيض مع مراقبة الآثار الجانبية.
السيكلوسبورين (نيورال®): 3 ملغ/كغ/يوم (لوزن 60 كغ: 180 ملغ/يوم مقسمة على جرعتين). يلزم قياس التركيز القاعدي بانتظام. من المتوقع أن يقلل جرعة الستيرويد. يُستخدم في الحالات المزمنة1). يجب الانتباه إلى الآثار الجانبية مثل القابلية للعدوى، اختلال وظائف الكلى، واختلال وظائف الكبد.
الميثوتريكسات (MTX): 25 ملغ/أسبوع عن طريق الفم. يبدأ بجرعة 15 ملغ/أسبوع لمدة أسبوعين ثم تزداد2).
ميكوفينولات موفيتيل (MMF): 1.5 غ مرتين يومياً عن طريق الفم. يبدأ بجرعة 500 ملغ مرتين يومياً ثم تزداد تدريجياً2).
تجربة FAST (NCT01829295) هي تجربة عشوائية محكومة لالتهاب العنبية غير المعدي (تحليل فرعي لـ 93 حالة VKH من أصل 216 حالة). تم توزيع 49 حالة عشوائياً على MTX و44 حالة على MMF، وبدأ العلاج ببريدنيزون 1 ملغ/كغ/يوم (بحد أقصى 60 ملغ/يوم) مع التخفيض التدريجي (الهدف: 7.5 ملغ/يوم أو أقل عند 6 أشهر).
نتائج أولية لمدة 6 أشهر (تحليل فرعي لـ VKH):
| المؤشر | مجموعة MTX | مجموعة MMF | قيمة P |
|---|---|---|---|
| معدل نجاح العلاج | 80.4% (37/46 حالة) | 64.1% (25/39 حالة) | 0.10 |
| انخفاض سمك الشبكية في النقرة | −62.5 ميكرومتر | −4.0 ميكرومتر | 0.003 |
| معدل اختفاء SRD | 86.3% | 64.1% | 0.02 |
| تحسين الرؤية | مكافئ | مكافئ | 0.78 |
معدل نجاح العلاج الإجمالي هو 74.7% (62/85 حالة). في حالة VKH الحادة، كان MTX متفوقًا في تقليل CST واختفاء SRD. في 12 شهرًا، استمر 91.3% من مجموعة MMF في نجاح العلاج، وحوالي النصف (MTX 50.0%، MMF 56.5%) حققوا التوقف الكامل عن البريدنيزون 2). في حالة فشل العلاج الأولي والتحول من MMF إلى MTX، نجح 81.8% 2). مع الاستخدام المبكر لـ MMF، حافظ 93% من حالات VKH الحادة على 20/20، ولم يتم الإبلاغ عن أي انتكاسة أو تكوين sunset glow fundus 2).
في الحالات التي يصعب فيها إعطاء الستيرويد الجهازي (كبار السن، الحوامل، مرضى السكري، تاريخ مرض نفسي)، يجب النظر في حقن تريامسينولون أسيتونيد تحت محفظة تينون الخلفية 1).
إعتام عدسة العلة المصاحب: يظهر إعتام عدسة العلة الستيرويدي بمعدل مرتفع بسبب الاستخدام المكثف للستيرويدات. حالات الشفاء التام لها نفس مخاطر الجراحة العادية. لا توجد مشكلة في زرع العدسة داخل العين. إذا كانت هناك حاجة لاحتمالية إجراء جراحة الترشيح، يتم اختيار الحفاظ على الملتحمة العلوية والشق القرني.
الجلوكوما الثانوية وجلوكوما الستيرويد: يتم استخدام قطرات خافضة للضغط (حاصرات بيتا، نظائر البروستاجلاندين، مثبطات الأنهيدراز الكربوني) → مثبطات الأنهيدراز الكربوني عن طريق الفم → تسريب D-مانيتول بالترتيب. يتم إجراء استئصال التربيق (فعال في جلوكوما الستيرويد)، وإذا لم يكن كافيًا، يتم إجراء استئصال التربيق.
يوصى بالتخفيض التدريجي ببطء على مدى 6 أشهر أو أكثر حتى في حالة عدم وجود انتكاسة. التوقف قبل 6 أشهر يؤدي إلى معدل انتكاسة مرتفع يبلغ حوالي 58.8%، بينما الاستمرار لأكثر من 6 أشهر يخفضه إلى 11.1% 5). في حالة الانتكاس، يتم التخفيض التدريجي على مدى أطول من المرة السابقة، ويتم النظر في إضافة مثبطات المناعة.
يستخدم السيكلوسبورين (نيورال® 3 ملغم/كغم/يوم) كدواء موفر للستيرويد في الحالات المزمنة 1). أكدت تجربة FAST فعالية الميثوتريكسيت (MTX 25 ملغم/أسبوع) والميكوفينولات موفيتيل (MMF 1.5 غم مرتين/يوم). في VKH الحاد، أظهر MTX ميلاً أفضل في تقليل سمك الشبكية في النقرة واختفاء الانفصال المصلي للشبكية 2).
الآلية المرضية الأساسية هي تفاعل مناعي ذاتي بوساطة الخلايا التائية CD4+ الموجبة ضد بروتينات الميلانين (تيروسيناز، TRP-1، TRP-2، gp100) 3). الأهداف هي الخلايا الصباغية في العنبية (المشيمية)، الجهاز العصبي المركزي (السحايا)، الأذن الداخلية، والجلد، ويكون الالتهاب الحبيبي للمشيمية هو الآفة الأولية الرئيسية.
من العوامل الوراثية، يُعرف ارتباط قوي بـ HLA-DR4 (خاصة DRB10405) 3)، كما وُجد عدم توازن ارتباط مع HLA-DPB10501 3). نظراً لظهور أعراض شبيهة بالزكام في حوالي نصف الحالات خلال أسبوعين قبل البداية، تُطرح فرضية أن العدوى الفيروسية (EBV، CMV) تحفز المناعة الذاتية عبر المحاكاة الجزيئية.
تفسير الصور الشعاعية: في التصوير بالأخضر الإندوسيانين (ICG)، يُلاحظ عدم وضوح الأوعية المتوسطة والكبيرة وبقع نقص التألق بسبب اضطراب الدوران المشيمي. السُمك المشيمي البارز المبكر في التصوير المقطعي التوافقي البصري المعزز بالعمق (EDI-OCT) يعكس وذمة السدى المشيمية. يؤدي فقدان الميلانين في المرحلة المزمنة إلى تكوين قاع العين بلون الغروب 3).
حتى مع العلاج بالستيرويد النبضي، يستمر الالتهاب في حوالي 25% من الحالات، مما يؤدي إلى ضمور شبكي مشيمي تدريجي وفقدان شديد للبصر في بعض الحالات. غالباً ما تبقى أعراض ذاتية مثل تشوه الرؤية البسيط أو اضطراب رؤية الألوان.
الأهمية السريرية لتجربة FAST 2): أول تجربة عشوائية محكومة تقارن مباشرة MTX وMMF في التهاب العنبية غير المعدي. كانت 93 حالة VKH أكبر مجموعة فرعية في التجربة، وأظهرت فعالية إدخال مثبط المناعة المبكر في VKH الحاد. يُتوقع المزيد من دراسات المتابعة.
أهمية إدخال مثبط المناعة المبكر 2): مع العلاج بالستيرويد وحده، ينتكس 44% من الحالات ويظهر قاع العين بلون الغروب في 59%. قد يؤدي الجمع المبكر بين الستيرويد ومضاد الأيض إلى تقليل معدل الانتكاس وظهور قاع العين بلون الغروب. ينتشر مفهوم “النافذة العلاجية” — أن بدء الستيرويد مبكراً في المرحلة الحادة يمنع التقدم إلى المرحلة المزمنة المنتكسة ويقلل الحاجة إلى العلاج المثبط للمناعة طويل الأمد.
تطور التصوير التشخيصي3): يُستخدم التقييم الكمي لسماكة المشيمية بواسطة EDI-OCT والكشف عن التهاب المشيمية الكامن بواسطة ICG في مراقبة العلاج. قد يكون القياس الكمي للبؤر المشيمية مفرطة الانعكاس (HCF) بواسطة التصوير المقطعي التوافقي البصري (en face OCT) علامة حيوية لتقييم نشاط مرض VKH.
اتجاهات مراجعة معايير التشخيص2): تم اقتراح تصنيف مبكر/متأخر يتضمن OCT وFA وICG، ومن المتوقع تحسين دقة التشخيص. هناك ملاحظات تشير إلى أن المعايير المنقحة لعام 2001 لها حدود في الكشف المبكر عن VKH.