前驱期
时间:眼部症状出现前1~2周
症状:头皮刺痛感、头痛(64.7%)、耳鸣(24.7%)、乏力(21.1%)、感冒样症状2)

Vogt-小柳-原田病(VKH病)是一种针对黑色素蛋白的T细胞介导的自身免疫性疾病。发病期表现为葡萄膜炎、头痛等脑膜刺激症状和听力下降。随着炎症迁延,出现白斑、脱发、白发等皮肤表现。炎症病变分布于全身黑色素细胞存在的部位:眼、毛发、皮肤、内耳和脑膜。
约半数患者在发病前2周内有感冒样症状,提示病毒感染可能通过免疫交叉反应(分子模拟)触发发病。已提示EB病毒和巨细胞病毒可能参与。总体视力预后良好,但部分病例因炎症迁延导致严重视力障碍,因此早期诊断和初始治疗很重要。
VKH是葡萄膜炎的第二大常见病因。2002年的流行病学调查报告了205例VKH(6.7%),2009年调查报告了267例(7.0%),均仅次于结节病,位居第二1)。好发年龄为2050岁,女性略多。80%的患者HLA-DR4阳性(日本正常人25%为HLA-DR4阳性),在有色人种(亚洲人、西班牙裔、美洲原住民)中多见,白人中罕见。FAST试验登记的93例VKH患者中,女性占71%,年龄中位数为3538岁2)。东亚地区最常见,但北美和南美的太平洋沿岸地区也有发生3)。
有色人种(亚洲人、西班牙裔、美洲原住民)中多见,白人中罕见。好发于HLA-DR4阳性者及20~50岁人群,女性略多。一般认为是由遗传易感性(HLA-DRB1*0405)与某种环境触发因素共同作用而发病3)。
前驱期
时间:眼部症状出现前1~2周
症状:头皮刺痛感、头痛(64.7%)、耳鸣(24.7%)、乏力(21.1%)、感冒样症状2)
急性期(眼部症状发作期)
慢性期(复发期)
以前段肉芽肿性炎症为主
羊脂状KP、Koeppe/Busacca结节、虹膜后粘连
慢性VKH中33.3%出现晚霞状眼底2)
晚期(恢复期)
晚霞状眼底:脉络膜黑色素脱失
Sugiura征:角膜缘脱色素(发病后约1个月)
皮肤表现(约20%):白癜风、脱发、白发(数月后)
黄斑区色素聚集,散在的脉络膜视网膜脱色素斑
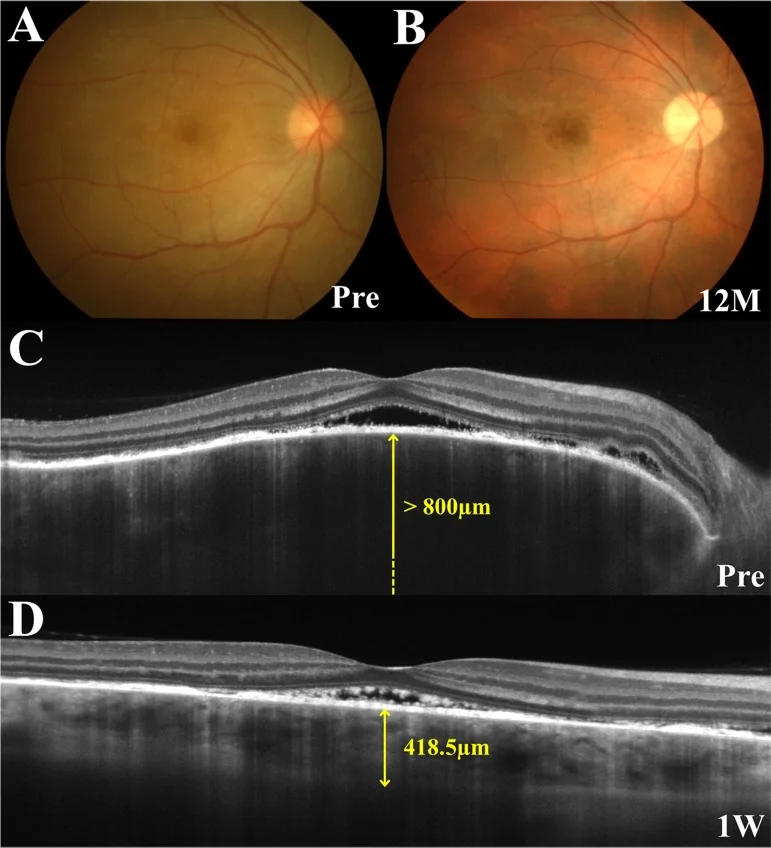
前驱期出现头皮刺痛感、头痛、耳鸣,1~2周后双眼同时或先后出现急剧视力下降、视物模糊。OCT上,急性期视网膜脱离内部可见间隔结构,具有特征性。
大多数病例在发病早期出现脑膜刺激症状(头痛、颈项强直)。感音神经性耳聋(自觉症状少,但检查可发现)。皮肤表现(白癜风、脱发、白发)在发病后数月出现,约占20%。
复发时,初发时那样的后段浆液性视网膜脱离较少见,以前段肉芽肿性炎症为主。可见羊脂状角膜后沉着物(KP)、Koeppe结节、Busacca结节,常导致虹膜后粘连。前驱症状可能出现眼红、视物模糊。
针对黑色素蛋白(酪氨酸酶家族:酪氨酸酶、TRP-1、TRP-2、gp100)的CD4阳性T细胞自身免疫反应是病理核心3)。靶器官为葡萄膜(脉络膜)、中枢神经系统(脑膜)、内耳和皮肤的黑色素细胞,脉络膜的肉芽肿性炎症是初期主要病变。
已知遗传易感性与HLA-DR4(尤其是DRB10405)密切相关3)。与HLA-DPB10501的连锁不平衡也有报道3)。有假说认为病毒感染(EBV、CMV)通过分子模拟诱发自身免疫。
主要风险因素:
| 类型 | 标准 |
|---|---|
| 完全型VKH病 | 眼部表现 + 神经系统/听觉表现 + 皮肤表现,全部满足 |
| 不完全型VKH病 | 有眼部表现,缺乏神经系统/听觉表现或皮肤表现之一 |
| 疑似VKH病 | 仅有眼部表现(孤立性葡萄膜炎) |
发病早期无皮肤表现,因此多为不全型。之后出现皮肤表现则变为完全型。发病早期的双眼浆液性视网膜脱离具有特征性,若伴有头痛等前驱症状或耳鸣等眼外症状,则诊断容易1)。非典型病例(视乳头水肿型、单眼病例)中,脑脊液检查是诊断的关键。
脑脊液检查:以淋巴细胞为主的细胞增多。持续至8周。对确诊最有用。
荧光眼底造影(FA):早期显示脉络膜充盈延迟所致的斑片状低荧光 → 中期出现颗粒状荧光渗漏(针尖样渗漏)→ 后期浆液性视网膜脱离区域染料积存。视乳头强荧光(约70%)1)。
ICG造影:早期显示斑片状脉络膜充盈延迟、脉络膜血管染料渗漏,中后期出现散在低荧光斑。脉络膜循环障碍导致的中大血管模糊不清也具有特征性。
OCT:检测和监测浆液性视网膜脱离。早期脉络膜明显增厚。EDI-OCT可详细观察脉络膜断面。浆液性视网膜脱离内有时可见纤维蛋白样膜状结构或分隔结构1)。
超声B模式:脉络膜增厚表现。有助于与后巩膜炎鉴别1)。
HLA class II:HLA-DR4(辅助检查)。阳性率80%,但特异性低(正常人也有25%阳性)。
| 鉴别疾病 | 鉴别要点 |
|---|---|
| 后巩膜炎 | 单眼性,超声T征,眼球运动痛/疼痛 |
| 多发性后极部色素上皮病变(MPPE) | 单眼性,移动性大疱性浆液性视网膜脱离 |
| 急性后部多灶性鳞状色素上皮病变(APMPPE) | FA逆转现象(早期高荧光→晚期低荧光)、年轻患者、前驱感染 |
| 中心性浆液性脉络膜视网膜病变(CSCR) | 单眼发病、男性多见、类固醇为加重因素3) |
| 交感性眼炎 | 通过穿透性眼外伤或内眼手术史鉴别。病理上被认为是同一疾病1) |
| 特发性葡萄膜渗漏综合征 | 与小眼球相关,注意房角关闭 |
并非必须,但在诊断困难的不典型病例(视乳头水肿型、单眼病例)中具有决定性作用。由于淋巴细胞为主的细胞增多可持续长达8周,因此在发病后适当时间进行检查可提高诊断准确性。对于双眼浆液性视网膜脱离明显的典型病例,通常仅凭临床所见即可诊断。
类固醇冲击疗法后口服大剂量逐渐减量是标准方案。若不治疗而观察,许多病例会出现复发或迁延,导致严重视力障碍。由于目前的医学无法区分自然痊愈的病例和复发/迁延的病例,因此尽可能推荐大剂量类固醇治疗。
指南代表性病例处方示例1):
口服减量方案(泼尼松片5毫克):
| 剂量 | 持续时间 |
|---|---|
| 200毫克/日 | 2天 |
| 150毫克/日 | 2天 |
| 100毫克/日 | 2天 |
| 80毫克/日 | 2天 |
| 60毫克/日 | 4天 |
| 40毫克/日 | 10天 |
| 30毫克/日 | 2周 |
| 20毫克/日 | 4周 |
| 15毫克/日 | 4周 |
| 10毫克/日 | 4周 |
| 5毫克/日 | 4周 |
| 5毫克/日(隔日) | 4周 |
减量应缓慢进行,即使无复发,也应在6个月以上逐渐停药。治疗不足6个月时复发率为58.8%,6个月以上则降至11.1% 5)。复发时应增加类固醇剂量,并比前次更缓慢地减量。单用类固醇治疗时,44%复发,59%出现日落样眼底 2)。
儿童患者治疗剂量:对于一定年龄和体重的患儿,可采用甲泼尼龙500mg/日静脉滴注3天(冲击疗法),或口服泼尼松龙0.5~1.0mg/kg/日开始并逐渐减量。在注意副作用的同时逐渐减量。
环孢素(新山地明®):3mg/kg/日(体重60kg时180mg/日,分2次)。需定期监测谷浓度。预期可减少类固醇用量。适用于难治病例 1)。注意易感染性、肾功能障碍、肝功能障碍等副作用。
甲氨蝶呤(MTX):25mg/周口服。初始15mg/周,2周后增量 2)。
吗替麦考酚酯(MMF):1.5g每日2次口服。初始500mg每日2次,逐渐加量 2)。
FAST试验(NCT01829295)是一项针对非感染性葡萄膜炎的RCT(216例中VKH 93例的亚分析)。49例随机分配至MTX组,44例至MMF组,起始泼尼松1mg/kg/日(最大60mg/日)并逐渐减量(目标6个月时≤7.5mg/日)。
6个月主要结局(VKH亚组分析):
| 指标 | MTX组 | MMF组 | P值 |
|---|---|---|---|
| 治疗成功率 | 80.4%(37/46例) | 64.1%(25/39例) | 0.10 |
| 中心凹视网膜厚度减少 | −62.5 μm | −4.0 μm | 0.003 |
| SRD消失率 | 86.3% | 64.1% | 0.02 |
| 视力改善 | 相当 | 相当 | 0.78 |
总体治疗成功率为74.7%(62/85例)。在急性VKH中,MTX在减少CST和消除SRD方面更优。12个月时,MMF组91.3%维持治疗成功,约半数(MTX 50.0%,MMF 56.5%)实现泼尼松完全停药2)。初始治疗失败后从MMF切换至MTX的成功率为81.8%2)。初始联合MMF时,93%的急性VKH患者维持20/20视力,所有病例均无复发或日落样眼底形成2)。
对于全身类固醇给药困难的患者(老年人、孕妇、糖尿病、精神疾病史),可考虑后Tenon囊下注射曲安奈德1)。
并发性白内障:大量使用类固醇导致类固醇性白内障发生率很高。完全缓解的病例风险与常规手术相当。植入人工晶状体也无问题。如果将来可能需要滤过手术,应选择上方结膜保留和角膜切口。
继发性青光眼/类固醇性青光眼:依次使用降压滴眼液(β受体阻滞剂、PG制剂、碳酸酐酶抑制剂)→口服CAI→静脉滴注D-甘露醇。进行小梁切开术(对类固醇性青光眼有效),如效果不佳则行小梁切除术。
即使无复发,也建议在至少6个月内缓慢减量。6个月内停药复发率高达约58.8%,而持续6个月以上则降至11.1%5)。复发时,应比上次更缓慢地减量,并考虑加用免疫抑制剂。
针对黑色素蛋白(酪氨酸酶、TRP-1、TRP-2、gp100)的CD4阳性T细胞自身免疫反应是核心病理机制3)。靶细胞是葡萄膜(脉络膜)、中枢神经系统(脑膜)、内耳和皮肤的黑色素细胞,脉络膜的肉芽肿性炎症是初期主要病变。
已知与HLA-DR4(尤其是DRB10405)有强遗传关联3),与HLA-DPB10501的连锁不平衡也有报道3)。约半数患者在发病前两周内出现感冒样症状,提示病毒感染(EBV、CMV)可能通过分子模拟诱发自身免疫。
影像学表现解读:ICG显示脉络膜循环障碍导致的中大血管模糊和低荧光斑。EDI-OCT早期显著的脉络膜增厚反映脉络膜间质水肿。慢性期黑色素脱失形成夕阳红眼底3)。
即使进行类固醇冲击治疗,约25%的病例仍存在炎症迁延,脉络膜炎症持续导致视网膜脉络膜萎缩逐渐扩大,部分患者出现严重视力障碍。常残留轻度视物变形和色觉异常等主观症状。
FAST试验的临床意义2):这是非感染性葡萄膜炎中首个MTX与MMF直接比较的RCT。93例VKH是试验中最大的亚组,显示了早期引入免疫抑制剂对急性VKH的有效性。期待进一步的随访研究。
早期引入免疫抑制剂的重要性2):类固醇单药治疗时,44%复发,59%出现夕阳红眼底。早期类固醇联合抗代谢药物可能降低复发率和夕阳红眼底发生率。“治疗窗口期”的概念——在疾病早期开始类固醇治疗以预防进展为慢性复发期,并减少长期免疫抑制治疗的必要性——正逐渐被接受。
影像诊断的进展3):利用EDI-OCT定量评估脉络膜增厚,利用ICG检测隐匿性脉络膜炎,这些方法被用于治疗监测。通过en face OCT定量测量高反射脉络膜病灶(HCF)可能成为VKH活动性评估的生物标志物。
修订诊断标准的趋势2):已提出结合OCT、FA和ICG的早期/晚期分类,有望提高诊断准确性。有指出当前2001年修订标准在检测早期VKH方面存在局限性。