Giai đoạn tiền triệu
Thời điểm: 1-2 tuần trước khi xuất hiện triệu chứng mắt
Triệu chứng: Cảm giác kim châm ở da đầu, đau đầu (64,7%), ù tai (24,7%), mệt mỏi (21,1%), triệu chứng giống cảm lạnh 2)

Bệnh Vogt-Koyanagi-Harada (Vogt-Koyanagi-Harada disease; VKH) là bệnh tự miễn qua trung gian tế bào T chống lại protein melanin. Ở giai đoạn khởi phát, biểu hiện viêm màng bồ đào, đau đầu, triệu chứng kích thích màng não và mất thính lực, và với tình trạng viêm kéo dài, xuất hiện các triệu chứng da như bạch biến, rụng tóc và tóc bạc. Các tổn thương viêm xuất hiện ở khắp nơi có tế bào sắc tố (melanocyte) trong cơ thể - mắt, tóc, da, tai trong và màng não.
Vì khoảng một nửa số bệnh nhân có triệu chứng giống cảm cúm trong vòng 2 tuần trước khi khởi phát, người ta cho rằng nhiễm virus có thể là yếu tố kích hoạt dẫn đến phản ứng chéo miễn dịch (molecular mimicry). Virus Epstein-Barr và cytomegalovirus được nghi ngờ có liên quan. Nhìn chung, tiên lượng thị lực tốt, nhưng trong một số trường hợp, viêm kéo dài có thể dẫn đến suy giảm thị lực nghiêm trọng, do đó chẩn đoán sớm và điều trị ban đầu rất quan trọng.
VKH là nguyên nhân phổ biến thứ hai gây viêm màng bồ đào. Trong một khảo sát dịch tễ năm 2002, có 205 trường hợp VKH (6,7%) được báo cáo, và năm 2009, 267 trường hợp (7,0%), là nguyên nhân phổ biến thứ hai sau sarcoidosis 1). Tuổi khởi phát thường từ 20-50 tuổi, hơi phổ biến hơn ở nữ. Khoảng 80% bệnh nhân dương tính với HLA-DR4 (25% người Nhật bình thường dương tính với HLA-DR4), phổ biến hơn ở người da màu (châu Á, gốc Tây Ban Nha, thổ dân châu Mỹ) và hiếm gặp ở người da trắng. Trong số 93 bệnh nhân VKH đăng ký trong nghiên cứu FAST, 71% là nữ, tuổi trung vị 35-38 tuổi 2). Phổ biến nhất ở Đông Á, nhưng cũng được tìm thấy ở các khu vực Thái Bình Dương của Bắc và Nam Mỹ 3).
Xảy ra thường xuyên hơn ở người da màu (châu Á, gốc Tây Ban Nha, thổ dân châu Mỹ) và hiếm gặp ở người da trắng. Thường xảy ra ở những người dương tính với HLA-DR4 và ở độ tuổi 20-50, với tỷ lệ nữ cao hơn một chút. Người ta tin rằng bệnh xảy ra do sự kết hợp của yếu tố di truyền (HLA-DRB1*0405) và một tác nhân môi trường cụ thể 3).
Giai đoạn tiền triệu
Thời điểm: 1-2 tuần trước khi xuất hiện triệu chứng mắt
Triệu chứng: Cảm giác kim châm ở da đầu, đau đầu (64,7%), ù tai (24,7%), mệt mỏi (21,1%), triệu chứng giống cảm lạnh 2)
Giai đoạn cấp (giai đoạn khởi phát triệu chứng mắt)
Giảm thị lực đột ngột: Bong võng mạc thanh dịch hai bên (57,6% VKH cấp) 2)
Viêm tiền phòng nhẹ và đục dịch kính, đỏ và phù gai thị (khoảng 70%)
Nếp gấp hắc mạc: Trong trường hợp nặng, bong hắc mạc và tiền phòng nông
Giai đoạn mạn tính (giai đoạn tái phát)
Viêm u hạt ở tiền phòng là đặc điểm chính
KP dạng mỡ, nốt Koeppe/Busacca, dính mống mắt sau
Ở 33,3% bệnh VKH mạn tính, xuất hiện đáy mắt hoàng hôn 2)
Giai đoạn muộn (giai đoạn hồi phục)
Đáy mắt hoàng hôn (sunset glow fundus): mất sắc tố melanin hắc mạc
Dấu hiệu Sugiura: mất sắc tố vùng rìa giác mạc (khoảng 1 tháng sau khởi phát)
Triệu chứng da (khoảng 20%): bạch biến, rụng tóc, tóc bạc (vài tháng sau)
Tích tụ sắc tố hoàng điểm, các đốm mất sắc tố võng mạc-hắc mạc rải rác
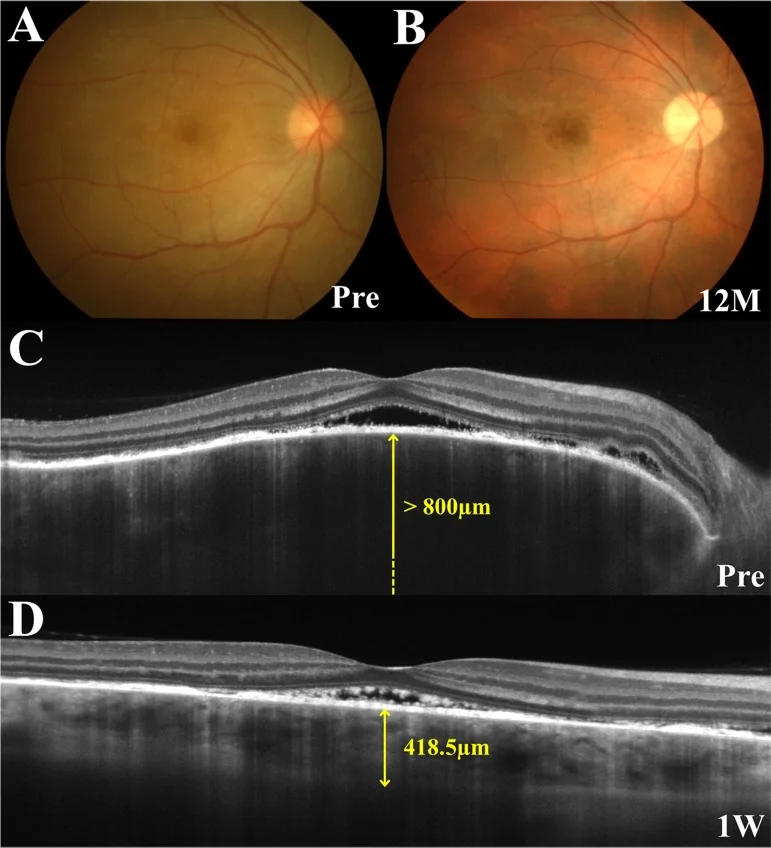
Ở giai đoạn tiền triệu, xuất hiện cảm giác kim châm ở da đầu, đau đầu, ù tai, và sau 1-2 tuần, thị lực giảm đột ngột và mờ ở cả hai mắt đồng thời hoặc tuần tự. Trên OCT, giai đoạn cấp tính đặc trưng bởi cấu trúc vách ngăn bên trong bong võng mạc.
Triệu chứng kích thích màng não (đau đầu, cứng gáy) xuất hiện sớm ở hầu hết các trường hợp. Mất thính lực thần kinh giác quan (ít được báo cáo nhưng phát hiện qua kiểm tra). Triệu chứng da (bạch biến, rụng tóc, tóc bạc) xuất hiện vài tháng sau khởi phát và xảy ra ở khoảng 20% trường hợp.
Khi tái phát, bong võng mạc thanh dịch ở hậu phòng ít gặp hơn so với lần đầu, và viêm u hạt tiền phòng chiếm ưu thế. Xuất hiện KP dạng mỡ, nốt Koeppe, nốt Busacca, và thường xảy ra dính mống mắt sau. Các triệu chứng tiền triệu như đỏ mắt và mờ mắt có thể xuất hiện.
Phản ứng tự miễn qua trung gian tế bào T CD4+ đối với protein melanin (họ tyrosinase: tyrosinase, TRP-1, TRP-2, gp100) là cốt lõi của bệnh sinh 3). Các cơ quan đích là màng bồ đào (hắc mạc), hệ thần kinh trung ương (màng não), tai trong và tế bào hắc tố da, với viêm u hạt hắc mạc là tổn thương ban đầu chính.
Yếu tố di truyền được biết đến là mối liên quan chặt chẽ với HLA-DR4 (đặc biệt DRB10405) 3). Mất cân bằng liên kết với HLA-DPB10501 cũng đã được báo cáo 3). Nhiễm virus (EBV, CMV) được giả thuyết là kích hoạt tự miễn qua cơ chế bắt chước phân tử.
Các yếu tố nguy cơ chính:
| Loại | Tiêu chuẩn |
|---|---|
| Bệnh VKH hoàn toàn (Complete VKH disease) | Có đầy đủ các dấu hiệu mắt + dấu hiệu thần kinh/thính giác + triệu chứng da |
| Bệnh VKH không hoàn toàn (Incomplete VKH disease) | Có dấu hiệu mắt, nhưng thiếu một trong các dấu hiệu thần kinh/thính giác hoặc triệu chứng da |
| Bệnh VKH nghi ngờ (Probable VKH disease) | Chỉ có dấu hiệu mắt (viêm màng bồ đào đơn độc) |
Trong giai đoạn đầu, không có biểu hiện da, do đó hầu hết là thể không hoàn toàn. Sau đó, khi xuất hiện biểu hiện da, trở thành thể hoàn toàn. Bong võng mạc thanh dịch hai mắt trong giai đoạn đầu là đặc trưng, và nếu có triệu chứng tiền triệu như đau đầu hoặc triệu chứng ngoài mắt như ù tai, chẩn đoán dễ dàng 1). Trong các trường hợp không điển hình (phù gai thị, trường hợp một mắt), xét nghiệm dịch não tủy là yếu tố quyết định chẩn đoán.
Xét nghiệm dịch não tủy: Tăng tế bào lympho chủ yếu. Kéo dài đến 8 tuần. Hữu ích nhất để xác định chẩn đoán.
Chụp mạch huỳnh quang (FA): Giai đoạn sớm: chậm làm đầy hắc mạc với giảm huỳnh quang dạng đốm → Giai đoạn giữa: rò rỉ huỳnh quang dạng chấm (pinpoint leakage) → Giai đoạn muộn: ứ đọng thuốc nhuộm ở vùng bong võng mạc thanh dịch. Tăng huỳnh quang gai thị (khoảng 70%) 1).
Chụp mạch ICG: Giai đoạn sớm: chậm làm đầy hắc mạc dạng đốm và rò rỉ thuốc nhuộm từ mạch hắc mạc, giai đoạn giữa đến muộn: các đốm giảm huỳnh quang rải rác. Mờ các mạch máu cỡ vừa và lớn do rối loạn tuần hoàn hắc mạc cũng là đặc trưng.
OCT: Phát hiện và theo dõi bong võng mạc thanh dịch. Giai đoạn sớm: dày hắc mạc rõ rệt. EDI-OCT cho phép quan sát chi tiết mặt cắt ngang hắc mạc. Đôi khi thấy cấu trúc màng fibrin và vách ngăn trong bong võng mạc thanh dịch 1).
Siêu âm B-mode: Dày hắc mạc. Hữu ích để phân biệt với viêm củng mạc sau 1).
HLA class II: HLA-DR4 (xét nghiệm bổ trợ). Tỷ lệ dương tính 80% nhưng độ đặc hiệu thấp (25% dương tính ở người bình thường).
Điện võng mạc (ERG): Trong giai đoạn mạn tính, biên độ thị giác sáng và tối giảm 3).
| Bệnh cần phân biệt | Điểm phân biệt |
|---|---|
| Viêm củng mạc sau | Một mắt, dấu hiệu T trên siêu âm, đau khi vận động nhãn cầu / đau |
| Bệnh biểu mô sắc tố đa ổ cực sau (MPPE) | Một mắt, bong võng mạc thanh dịch dạng bọng di động |
| Bệnh biểu mô sắc tố đa ổ cấp tính sau (APMPPE) | Hiện tượng đảo ngược FA (tăng huỳnh quang sớm → giảm huỳnh quang muộn), bệnh nhân trẻ, nhiễm trùng trước đó |
| Bệnh hắc võng mạc trung tâm thanh dịch (CSCR) | Một mắt, ưu thế nam, steroid là yếu tố làm nặng thêm 3) |
| Viêm mắt giao cảm | Phân biệt dựa trên tiền sử chấn thương xuyên nhãn cầu hoặc phẫu thuật nội nhãn. Về mặt bệnh lý được coi là cùng một bệnh 1) |
| Hội chứng tiết dịch màng bồ đào vô căn | Liên quan đến mắt nhỏ (nanophthalmos), chú ý tắc góc |
Không bắt buộc, nhưng rất quyết định trong các trường hợp không điển hình khó (thể phù gai thị, trường hợp một mắt). Vì tăng bạch cầu lympho kéo dài đến 8 tuần, thực hiện xét nghiệm vào thời điểm thích hợp sau khởi phát giúp tăng độ chính xác chẩn đoán. Trong các trường hợp điển hình với bong võng mạc thanh dịch hai mắt rõ ràng, thường có thể chẩn đoán chỉ dựa trên lâm sàng.
Liệu pháp xung steroid → giảm dần đường uống liều cao là tiêu chuẩn. Nếu không điều trị, nhiều trường hợp tái phát hoặc kéo dài dẫn đến suy giảm thị lực nghiêm trọng. Vì không có chỉ số nào trong y học hiện tại để phân biệt các trường hợp tự khỏi với các trường hợp tái phát hoặc kéo dài, nên khuyến cáo dùng steroid liều cao nếu có thể.
Ví dụ đơn thuốc đại diện theo hướng dẫn1):
Lịch giảm dần đường uống (viên Prednin 5 mg):
| Liều lượng | Thời gian |
|---|---|
| 200 mg/ngày | 2 ngày |
| 150 mg/ngày | 2 ngày |
| 100 mg/ngày | 2 ngày |
| 80 mg/ngày | 2 ngày |
| 60 mg/ngày | 4 ngày |
| 40 mg/ngày | 10 ngày |
| 30 mg/ngày | 2 tuần |
| 20 mg/ngày | 4 tuần |
| 15 mg/ngày | 4 tuần |
| 10 mg/ngày | 4 tuần |
| 5 mg/ngày | 4 tuần |
| 5 mg/ngày (cách ngày) | 4 tuần |
Việc giảm liều được thực hiện chậm rãi, và ngừng thuốc trong vòng 6 tháng hoặc hơn ngay cả khi không tái phát. Với điều trị dưới 6 tháng, tỷ lệ tái phát là 58,8%; với 6 tháng trở lên, giảm xuống còn 11,1%5). Nếu tái phát, tăng liều steroid và giảm dần trong thời gian dài hơn lần trước. Với đơn trị liệu steroid, 44% tái phát và 59% xuất hiện đáy mắt màu hoàng hôn (sunset glow fundus)2).
Liều điều trị cho trẻ em: Ở bệnh nhân có độ tuổi và cân nặng nhất định, tiêm methylprednisolone 500 mg/ngày tĩnh mạch trong 3 ngày (liệu pháp xung) hoặc prednisolone 0,5–1,0 mg/kg/ngày uống, sau đó giảm dần. Giảm liều với chú ý đến tác dụng phụ.
Cyclosporine (Neoral®): 3 mg/kg/ngày (cân nặng 60 kg: 180 mg/ngày chia 2 lần). Cần đo nồng độ đáy thường xuyên. Dự kiến giảm liều steroid. Áp dụng cho các trường hợp kéo dài1). Chú ý tác dụng phụ như dễ nhiễm trùng, rối loạn chức năng thận và gan.
Methotrexate (MTX): 25 mg/tuần uống. Bắt đầu với 15 mg/tuần trong 2 tuần, sau đó tăng liều2).
Mycophenolate mofetil (MMF): 1,5 g hai lần mỗi ngày uống. Bắt đầu với 500 mg hai lần mỗi ngày, sau đó tăng dần2).
Thử nghiệm FAST (NCT01829295) là RCT cho viêm màng bồ đào không nhiễm trùng (phân tích phụ 93 trường hợp VKH trong số 216 trường hợp). 49 trường hợp được phân ngẫu nhiên vào MTX và 44 vào MMF, bắt đầu với prednisone 1 mg/kg/ngày (tối đa 60 mg/ngày) và giảm dần (mục tiêu ≤7,5 mg/ngày ở tháng thứ 6).
Kết quả chính sau 6 tháng (Phân tích phụ VKH):
| Chỉ số | Nhóm MTX | Nhóm MMF | Giá trị P |
|---|---|---|---|
| Tỷ lệ thành công điều trị | 80,4% (37/46 ca) | 64,1% (25/39 ca) | 0,10 |
| Giảm độ dày võng mạc trung tâm | −62,5 μm | −4,0 μm | 0,003 |
| Tỷ lệ biến mất SRD | 86,3% | 64,1% | 0,02 |
| Cải thiện thị lực | Tương đương | Tương đương | 0.78 |
Tỷ lệ thành công điều trị tổng thể là 74,7% (62/85 ca). Trong VKH cấp tính, MTX vượt trội trong việc giảm CST và biến mất SRD. Ở tháng thứ 12, 91,3% nhóm MMF tiếp tục thành công điều trị, và khoảng một nửa (MTX 50,0%, MMF 56,5%) đạt được ngừng hoàn toàn prednisone 2). Khi thất bại điều trị ban đầu và chuyển từ MMF sang MTX, 81,8% thành công 2). Với việc sử dụng MMF sớm, 93% VKH cấp tính duy trì 20/20, và không có báo cáo tái phát hoặc hình thành sunset glow fundus 2).
Trong trường hợp khó dùng steroid toàn thân (người già, phụ nữ mang thai, tiểu đường, tiền sử bệnh tâm thần), cân nhắc tiêm triamcinolone acetonide dưới bao Tenon sau 1).
Đục thủy tinh thể đi kèm: Đục thủy tinh thể do steroid xuất hiện với tỷ lệ cao do sử dụng steroid liều cao. Các trường hợp thuyên giảm hoàn toàn có nguy cơ tương tự phẫu thuật thông thường. Đặt IOL cũng không vấn đề. Nếu có khả năng phẫu thuật lọc sau này, chọn bảo tồn kết mạc trên và rạch giác mạc.
Glôcôm thứ phát và glôcôm do steroid: Sử dụng thuốc nhỏ hạ áp (thuốc chẹn beta, chất tương tự PG, thuốc ức chế carbonic anhydrase) → thuốc ức chế carbonic anhydrase đường uống → truyền D-mannitol theo thứ tự. Thực hiện phẫu thuật cắt bè (hiệu quả với glôcôm do steroid), nếu không đủ, thực hiện phẫu thuật cắt bè củng mạc.
Khuyến cáo giảm dần liều từ từ trong 6 tháng hoặc hơn ngay cả khi không tái phát. Ngừng trước 6 tháng dẫn đến tỷ lệ tái phát cao khoảng 58,8%, trong khi tiếp tục hơn 6 tháng giảm xuống 11,1% 5). Khi tái phát, giảm liều chậm hơn lần trước và cân nhắc thêm thuốc ức chế miễn dịch.
Cyclosporine (Neoral® 3 mg/kg/ngày) được sử dụng như thuốc tiết kiệm steroid trong các trường hợp kéo dài 1). Thử nghiệm FAST xác nhận hiệu quả của methotrexate (MTX 25 mg/tuần) và mycophenolate mofetil (MMF 1,5 g x 2 lần/ngày). Trong VKH cấp, MTX cho thấy xu hướng vượt trội trong giảm độ dày võng mạc trung tâm và tỷ lệ biến mất SRD 2).
Phản ứng tự miễn qua trung gian tế bào T CD4+ chống lại protein melanin (tyrosinase, TRP-1, TRP-2, gp100) là cơ chế bệnh sinh trung tâm 3). Mục tiêu là các tế bào hắc tố ở màng bồ đào (hắc mạc), hệ thần kinh trung ương (màng não), tai trong và da; viêm u hạt hắc mạc là tổn thương ban đầu chính.
Yếu tố di truyền cho thấy mối liên quan chặt chẽ với HLA-DR4 (đặc biệt DRB10405) 3), và cũng có báo cáo về mất cân bằng liên kết với HLA-DPB10501 3). Khoảng một nửa số ca có triệu chứng giống cảm cúm trong vòng 2 tuần trước khởi phát, gợi ý nhiễm virus (EBV, CMV) kích hoạt tự miễn qua bắt chước phân tử.
Giải thích hình ảnh: Trên ICG, thấy mờ các mạch máu trung bình-lớn và các đốm giảm huỳnh quang do rối loạn tuần hoàn hắc mạc. Dày hắc mạc rõ sớm trên EDI-OCT phản ánh phù nề mô đệm hắc mạc. Mất melanin mạn tính tạo nên đáy mắt màu hoàng hôn 3).
Ngay cả với liệu pháp steroid xung, viêm vẫn tồn tại ở khoảng 25% trường hợp, dẫn đến teo võng mạc-hắc mạc tiến triển và mất thị lực nặng ở một số ca. Thường còn các triệu chứng chủ quan như méo hình nhẹ hoặc bất thường thị giác màu sắc.
Ý nghĩa lâm sàng của thử nghiệm FAST 2): RCT đầu tiên so sánh trực tiếp MTX và MMF trong viêm màng bồ đào không nhiễm trùng. 93 ca VKH là phân nhóm lớn nhất trong thử nghiệm, cho thấy hiệu quả của việc đưa thuốc ức chế miễn dịch sớm trong VKH cấp. Các nghiên cứu theo dõi tiếp theo được kỳ vọng.
Tầm quan trọng của việc đưa thuốc ức chế miễn dịch sớm 2): Với steroid đơn thuần, 44% tái phát và 59% xuất hiện đáy mắt màu hoàng hôn. Kết hợp sớm steroid + thuốc kháng chuyển hóa có thể làm giảm tỷ lệ tái phát và tỷ lệ xuất hiện đáy mắt màu hoàng hôn. Khái niệm “cửa sổ điều trị” — bắt đầu steroid sớm ở giai đoạn cấp để ngăn tiến triển thành giai đoạn mạn tính tái phát và giảm nhu cầu ức chế miễn dịch kéo dài — đang được lan rộng.
Sự tiến hóa của chẩn đoán hình ảnh3): Đánh giá định lượng độ dày màng bồ đào bằng EDI-OCT và phát hiện viêm màng bồ đào tiềm ẩn bằng ICG được sử dụng để theo dõi điều trị. Đo lường định lượng các ổ màng bồ đào tăng phản xạ (HCF) bằng en face OCT có thể là dấu ấn sinh học để đánh giá hoạt động của VKH.
Xu hướng sửa đổi tiêu chuẩn chẩn đoán2): Phân loại sớm/muộn kết hợp OCT, FA và ICG đã được đề xuất và dự kiến sẽ cải thiện độ chính xác chẩn đoán. Có ý kiến cho rằng tiêu chuẩn sửa đổi năm 2001 có hạn chế trong việc phát hiện VKH giai đoạn sớm.