Продромальная стадия
Период : за 1–2 недели до появления глазных симптомов
Симптомы : покалывание кожи головы, головная боль (64,7%), шум в ушах (24,7%), утомляемость (21,1%), гриппоподобные симптомы2)

Болезнь Фогта-Коянаги-Харады (VKH) — это T-клеточное аутоиммунное заболевание против меланинового белка. В острой фазе проявляется увеитом, менингеальными симптомами (головная боль) и потерей слуха; при хроническом воспалении возникают кожные проявления: витилиго, алопеция и поседение волос. Воспалительные поражения появляются во всех тканях, содержащих меланоциты: глазах, волосах, коже, внутреннем ухе и мозговых оболочках.
Примерно у половины пациентов за 2 недели до начала заболевания наблюдаются гриппоподобные симптомы, что позволяет предположить, что вирусная инфекция служит триггером, и заболевание развивается вследствие иммунологической перекрестной реакции (молекулярной мимикрии). Предполагается роль вируса Эпштейна-Барр и цитомегаловируса. В целом прогноз для зрения благоприятный, но в некоторых случаях хроническое воспаление приводит к тяжелой потере зрения, поэтому важны ранняя диагностика и лечение.
Болезнь Фогта-Коянаги-Харады (VKH) является второй по частоте причиной увеита. Согласно эпидемиологическому исследованию 2002 года, было зарегистрировано 205 случаев VKH (6,7%), а в 2009 году – 267 случаев (7,0%), что ставит ее на второе место после саркоидоза1). Заболевание чаще встречается в возрасте 20–50 лет, с небольшим преобладанием женщин. 80% пациентов являются HLA-DR4-положительными (25% нормальной японской популяции HLA-DR4-положительны). Заболевание чаще встречается у цветных людей (азиатов, латиноамериканцев, коренных американцев) и редко у белых. В исследовании FAST из 93 пациентов с VKH 71% составляли женщины, медиана возраста 35–38 лет2). Наиболее распространено в Восточной Азии, но также встречается в тихоокеанских прибрежных регионах Северной и Южной Америки3).
Заболевание чаще встречается у цветных людей (азиатов, латиноамериканцев, коренных американцев) и редко у белых. Оно чаще возникает у HLA-DR4-положительных лиц и в возрастной группе 20–50 лет с небольшим преобладанием женщин. Считается, что оно возникает в результате сочетания генетической предрасположенности (HLA-DRB1*0405) и какого-либо экологического триггера3).
Продромальная стадия
Период : за 1–2 недели до появления глазных симптомов
Симптомы : покалывание кожи головы, головная боль (64,7%), шум в ушах (24,7%), утомляемость (21,1%), гриппоподобные симптомы2)
Острая стадия (стадия появления глазных симптомов)
Резкое снижение зрения : двусторонняя серозная отслойка сетчатки (57,6% острой VKH)2)
Легкое воспаление передней камеры и помутнение стекловидного тела, покраснение и отек диска зрительного нерва (около 70%)
Складки хориоидеи : в тяжелых случаях отслойка хориоидеи и мелкая передняя камера
Хроническая стадия (стадия рецидива)
Преобладает гранулематозное воспаление переднего отрезка глаза
Сальные KP, узелки Кёппе/Бузакка, задние синехии радужки
У 33,3% хронической VKH появляется глазное дно в виде заката2)
Поздняя стадия (выздоровление)
Глазное дно в виде заката (sunset glow fundus): потеря меланина хориоидеи
Признак Сугиуры: депигментация лимба роговицы (примерно через 1 месяц после начала)
Кожные симптомы (около 20%): витилиго, алопеция, полиоз (через несколько месяцев)
Макулярное скопление пигмента, рассеянные очаги хориоретинальной депигментации
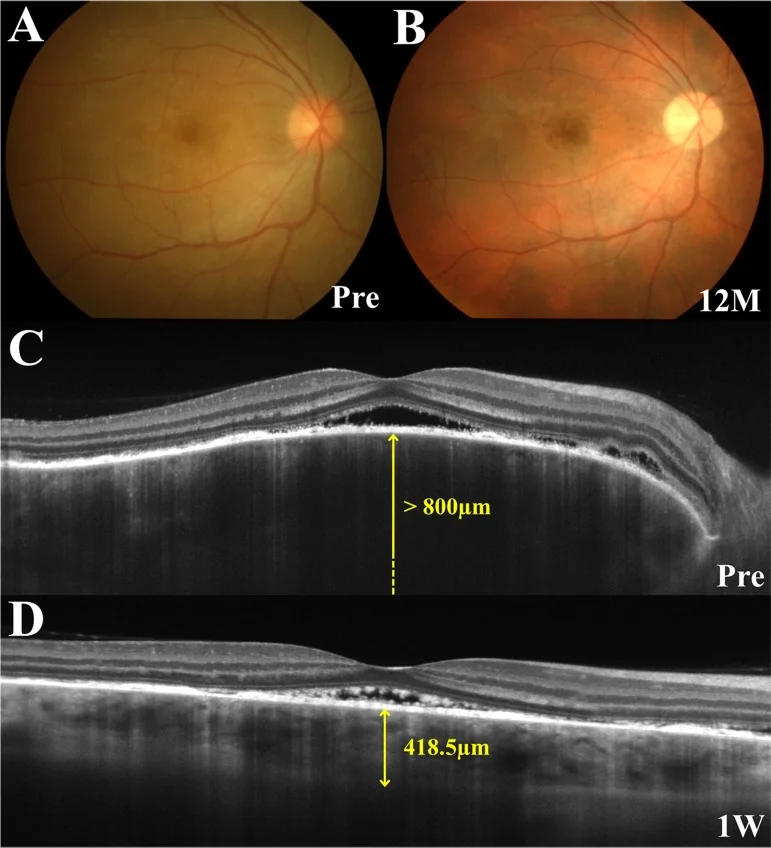
В продромальном периоде возникают покалывание кожи головы, головная боль и шум в ушах, а через 1–2 недели развивается резкое снижение зрения и затуманивание зрения, одновременно или последовательно на обоих глазах. На ОКТ характерно наличие перегородчатых структур внутри острой отслойки сетчатки.
Симптомы раздражения мозговых оболочек (головная боль, ригидность затылочных мышц) появляются у большинства пациентов на ранней стадии заболевания. Нейросенсорная тугоухость (мало ощущается, но выявляется при обследовании). Кожные симптомы (витилиго, алопеция, полиоз) появляются через несколько месяцев после начала и наблюдаются примерно в 20% случаев.
При рецидиве серозная отслойка сетчатки заднего отрезка, характерная для первого эпизода, встречается редко; преобладает гранулематозное воспаление переднего отрезка. Наблюдаются сальные преципитаты на эндотелии роговицы (KP), узелки Кёппе и Бузакка, часто возникают задние синехии радужки. Могут появляться продромальные симптомы, такие как покраснение глаз и затуманивание зрения.
Аутоиммунная реакция CD4-положительных Т-клеток против белков меланина (семейство тирозиназ: тирозиназа, TRP-1, TRP-2, gp100) является основой патологии 3). Органами-мишенями являются меланоциты увеального тракта (хориоидеи), центральной нервной системы (мозговых оболочек), внутреннего уха и кожи; гранулематозное воспаление хориоидеи является первичным ранним поражением.
В качестве генетической предрасположенности известна сильная ассоциация с HLA-DR4 (особенно DRB10405) 3). Также сообщалось о неравновесии по сцеплению с HLA-DPB10501 3). Существует гипотеза, что вирусные инфекции (EBV, CMV) запускают аутоиммунитет через молекулярную мимикрию.
Основные факторы риска:
| Тип | Критерии |
|---|---|
| Полная болезнь Фогта–Коянаги–Харады | Глазные проявления + неврологические/слуховые проявления + кожные проявления, все присутствуют |
| Неполная болезнь Фогта–Коянаги–Харады | Глазные проявления присутствуют, но отсутствуют неврологические/слуховые проявления или кожные проявления |
| Вероятная болезнь Фогта–Коянаги–Харады | Только глазные проявления (изолированный увеит) |
На ранней стадии кожные проявления отсутствуют, поэтому большинство случаев являются неполными. Позже, когда появляются кожные изменения, они становятся полными. Двусторонняя серозная отслойка сетчатки на ранней стадии характерна, и диагноз легко поставить при наличии продромальных симптомов, таких как головная боль, или экстраокулярных симптомов, таких как шум в ушах 1). В атипичных случаях (отек диска зрительного нерва, односторонний) решающее значение для диагностики имеет исследование спинномозговой жидкости.
Исследование спинномозговой жидкости: лимфоцитарный плеоцитоз. Сохраняется до 8 недель. Наиболее полезно для подтверждения диагноза.
Флюоресцентная ангиография глазного дна (ФАГ): на ранней стадии пятнистая гипофлюоресценция из-за замедления заполнения хориоидеи → на средней стадии точечное просачивание (pinpoint leakage) → на поздней стадии накопление красителя в зоне СРО. Гиперфлюоресценция диска зрительного нерва (около 70%) 1).
ИЦГ-ангиография: на ранней стадии пятнистое замедление заполнения хориоидеи и просачивание красителя из хориоидальных сосудов, на средней и поздней стадиях рассеянные гипофлюоресцентные пятна. Также характерно размытие средних и крупных сосудов из-за нарушения хориоидального кровообращения.
ОКТ: выявление и мониторинг серозной отслойки сетчатки. На ранней стадии выраженное утолщение хориоидеи. EDI-ОКТ позволяет детально наблюдать поперечное сечение хориоидеи. В СРО могут наблюдаться фибриновые мембраноподобные структуры и перегородки 1).
В-режим ультразвукового сканирования: утолщение хориоидеи. Полезно для дифференциальной диагностики с задним склеритом 1).
HLA класса II: HLA-DR4 (вспомогательное исследование). Частота положительных результатов 80%, но специфичность низкая (у здоровых также 25% положительных).
ЭРГ (электроретинограмма): в хронической стадии снижение амплитуд фотопических и скотопических ответов 3).
| Дифференцируемое заболевание | Дифференциальные признаки |
|---|---|
| Задний склерит | Односторонность, Т-симптом на УЗИ, боль при движении глаз |
| Мультифокальная задняя пигментная эпителиопатия (МЗПЭ) | Односторонность, подвижная буллезная серозная отслойка сетчатки |
| Острая задняя мультифокальная плакоидная пигментная эпителиопатия (ОЗМППЭ) | Феномен инверсии ФА (ранняя гиперфлюоресценция → поздняя гипофлюоресценция), молодой возраст, предшествующая инфекция |
| Центральная серозная хориоретинопатия (ЦСХ) | Одностороннее, преобладание мужчин, стероиды являются отягчающим фактором3) |
| Симпатическая офтальмия | Дифференциация по анамнезу проникающей травмы глаза или внутриглазной хирургии. Патогенетически считается одним и тем же заболеванием1) |
| Идиопатический увеальный экссудативный синдром | Связь с нанофтальмом, внимание к блокаде угла |
Не обязательно, но оно является решающим в трудных для диагностики атипичных случаях (тип с отеком диска зрительного нерва, односторонний случай). Лимфоцитарный плеоцитоз сохраняется до 8 недель, поэтому проведение исследования в соответствующий срок после начала повышает диагностическую точность. В типичных случаях с явной двусторонней серозной отслойкой сетчатки диагноз часто может быть поставлен только на основании клинических данных.
Стандартом является пульс-терапия стероидами с последующим пероральным приемом высоких доз с постепенным снижением. При наблюдении без лечения во многих случаях возникают рецидивы или хроническое течение, приводящие к тяжелой потере зрения. Поскольку в современной медицине нет показателей, позволяющих отличить случаи спонтанного выздоровления от рецидивирующих/хронических, по возможности рекомендуется высокодозная стероидная терапия.
Пример рецепта по клиническим рекомендациям1):
График перорального снижения (преднизон 5 мг таблетки):
| Доза | Продолжительность |
|---|---|
| 200 мг/сут | 2 дня |
| 150 мг/сут | 2 дня |
| 100 мг/сут | 2 дня |
| 80 мг/сут | 2 дня |
| 60 мг/сут | 4 дня |
| 40 мг/сут | 10 дней |
| 30 мг/сут | 2 недели |
| 20 мг/сут | 4 недели |
| 15 мг/сут | 4 недели |
| 10 мг/сут | 4 недели |
| 5 мг/сут | 4 недели |
| 5 мг/сут (через день) | 4 недели |
Снижение дозы должно проводиться медленно, и даже при отсутствии рецидива лечение следует прекращать в течение не менее 6 месяцев. При лечении менее 6 месяцев частота рецидивов составляет 58,8%, а при лечении 6 месяцев и более снижается до 11,1% 5). При рецидиве увеличить дозу стероидов и снижать ее более медленно, чем в предыдущий раз. При монотерапии стероидами рецидив возникает у 44% пациентов, а у 59% развивается глазное дно в виде заката солнца 2).
Дозы для детей: У детей определенного возраста и веса проводят внутривенную инфузию метилпреднизолона 500 мг/сут в течение 3 дней (пульс-терапия) или пероральное снижение преднизолона, начиная с 0,5–1,0 мг/кг/сут. Снижение проводят с контролем побочных эффектов.
Циклоспорин (Неорал®): 3 мг/кг/сут (при весе 60 кг 180 мг/сут в 2 приема). Требуется регулярный контроль остаточной концентрации. Позволяет снизить дозу стероидов. Применяется при затяжном течении 1). Обратить внимание на побочные эффекты: склонность к инфекциям, нарушение функции почек и печени.
Метотрексат (MTX): 25 мг/нед внутрь. Начальная доза 15 мг/нед в течение 2 недель, затем увеличение 2).
Микофенолата мофетил (MMF): 1,5 г 2 раза в сутки внутрь. Начальная доза 500 мг 2 раза в сутки с постепенным увеличением 2).
Исследование FAST (NCT01829295) — РКИ при неинфекционном увеите (субанализ 93 случаев VKH из 216 пациентов). 49 пациентов рандомизированы в группу MTX, 44 — в группу MMF, с преднизоном 1 мг/кг/сут (макс. 60 мг/сут) в начале и последующим снижением (цель ≤ 7,5 мг/сут через 6 месяцев).
Первичный исход через 6 месяцев (поданализ VKH) :
| Показатель | Группа MTX | Группа MMF | Значение P |
|---|---|---|---|
| Частота успеха лечения | 80,4% (37/46 случаев) | 64,1% (25/39 случаев) | 0,10 |
| Уменьшение толщины сетчатки в фовеа | −62,5 мкм | −4,0 мкм | 0,003 |
| Частота исчезновения SRD | 86,3% | 64,1% | 0,02 |
| Улучшение зрения | Эквивалентно | Эквивалентно | 0,78 |
Общий показатель успеха лечения составил 74,7% (62/85 случаев). При острой VKH MTX превосходил по снижению центральной толщины сетчатки (CST) и исчезновению серозной отслойки сетчатки (SRD). Через 12 месяцев 91,3% группы MMF сохраняли успех лечения, и примерно половина (MTX 50,0%, MMF 56,5%) достигли полной отмены преднизолона 2). После неудачи первоначального лечения переход с MMF на MTX был успешным в 81,8% случаев 2). При начальной комбинации с MMF у 93% пациентов с острой VKH сохранялось зрение 20/20, и не было зарегистрировано рецидивов или формирования fundus sunset glow 2).
У пациентов, которым затруднительно системное введение стероидов (пожилые, беременные, диабетики, психические заболевания в анамнезе), следует рассмотреть субтеноновую инъекцию триамцинолона ацетонида в задний полюс 1).
Сопутствующая катаракта: При массивном применении стероидов часто развивается стероидная катаракта. При полной ремиссии риск аналогичен стандартной операции. Имплантация ИОЛ не представляет проблемы. Если впоследствии может потребоваться фильтрующая операция, следует выбрать роговичный разрез с сохранением верхней конъюнктивы.
Вторичная глаукома / стероидная глаукома: Используют гипотензивные капли (бета-блокаторы, аналоги ПГ, ингибиторы карбоангидразы) → пероральные ИКА → инфузия D-маннитола в указанном порядке. Выполняют трабекулотомию (эффективна при стероидной глаукоме), при недостаточности — трабекулэктомию.
Даже при отсутствии рецидива рекомендуется медленно снижать дозу в течение не менее 6 месяцев. Отмена менее чем за 6 месяцев приводит к высокой частоте рецидивов около 58,8%, тогда как продолжение более 6 месяцев снижает этот показатель до 11,1% 5). При рецидиве снижайте дозу медленнее, чем в предыдущий раз, и рассмотрите добавление иммуносупрессивного препарата.
Циклоспорин (Неорал® 3 мг/кг/сут) используется как стероидсберегающий препарат при персистирующих случаях 1). Исследование FAST подтвердило эффективность метотрексата (MTX 25 мг/нед) и микофенолата мофетила (MMF 1,5 г × 2 раза/сут). При острой ВКХ MTX показал тенденцию к превосходству в уменьшении толщины фовеальной сетчатки и частоте исчезновения СРС 2).
Центральным патогенетическим механизмом является CD4-положительная Т-клеточная аутоиммунная реакция против белков меланина (тирозиназа, TRP-1, TRP-2, gp100) 3). Мишенями являются меланоциты увеального тракта (хориоидеи), центральной нервной системы (мозговые оболочки), внутреннего уха и кожи; гранулематозное воспаление хориоидеи является первичным ранним поражением.
В качестве генетической предрасположенности известна сильная ассоциация с HLA-DR4 (особенно DRB10405) 3), также сообщалось о неравновесии по сцеплению с HLA-DPB10501 3). Примерно у половины пациентов в течение двух недель до начала заболевания наблюдаются гриппоподобные симптомы, что подтверждает гипотезу о том, что вирусная инфекция (EBV, CMV) запускает аутоиммунитет через молекулярную мимикрию.
Интерпретация результатов визуализации: При ИКЗ наблюдаются нечеткость средних и крупных сосудов и гипофлуоресцентные пятна вследствие нарушений хориоидального кровообращения. Раннее выраженное утолщение хориоидеи на ЭДИ-ОКТ отражает отек стромы хориоидеи. Потеря меланина в хронической стадии приводит к формированию глазного дна в виде заката 3).
Примерно в 25% случаев воспаление сохраняется даже после пульс-терапии стероидами; персистенция воспаления в хориоидее приводит к постепенному распространению хориоретинальной атрофии и тяжелому нарушению зрения у некоторых пациентов. Часто сохраняются субъективные симптомы, такие как легкая метаморфопсия или аномалии цветового зрения.
Клиническое значение исследования FAST 2): Первое прямое сравнительное РКИ MTX и MMF при неинфекционном увеите. 93 случая ВКХ составили самую большую подгруппу исследования, продемонстрировав эффективность раннего введения иммуносупрессоров при острой ВКХ. Ожидаются дальнейшие последующие исследования.
Важность раннего введения иммуносупрессоров 2): При монотерапии стероидами у 44% пациентов возникают рецидивы, а у 59% развивается глазное дно в виде заката. Ранняя комбинация стероидов и антиметаболитов может снизить частоту рецидивов и развития глазного дна в виде заката. Концепция «терапевтического окна» — раннее начало стероидов в дебюте заболевания предотвращает прогрессирование в хроническую рецидивирующую стадию и снижает потребность в длительной иммуносупрессивной терапии — набирает популярность.
Эволюция диагностической визуализации3): Количественная оценка толщины хориоидеи с помощью EDI-OCT и выявление скрытого хориоидита с помощью ICG используются для мониторинга лечения. Количественное измерение гиперрефлективных хориоидальных очагов (HCF) с помощью en face OCT может стать биомаркером активности болезни Фогта–Коянаги–Харада.
Тенденции пересмотренных диагностических критериев2): Предложена ранняя/поздняя классификация с включением ОКТ, ФА и ИК-ангиографии, что должно повысить точность диагностики. Текущие пересмотренные критерии 2001 года имеют ограничения в выявлении ранней стадии болезни Фогта–Коянаги–Харада.