Fase prodromal
Waktu: 1-2 minggu sebelum timbulnya gejala mata
Gejala: Sensasi kesemutan di kulit kepala, sakit kepala (64,7%), tinnitus (24,7%), kelelahan (21,1%), gejala seperti flu 2)

Penyakit Vogt-Koyanagi-Harada (Vogt-Koyanagi-Harada disease; VKH) adalah penyakit autoimun yang diperantarai sel T terhadap protein melanin. Pada fase onset, menunjukkan uveitis, sakit kepala, gejala iritasi meningeal, dan gangguan pendengaran, dan dengan peradangan yang berkepanjangan, muncul gejala kulit seperti vitiligo, rambut rontok, dan uban. Lesi inflamasi muncul di seluruh tubuh tempat sel pigmen (melanosit) berada - mata, rambut, kulit, telinga dalam, dan meninges.
Karena sekitar setengah pasien mengalami gejala seperti flu dalam 2 minggu sebelum onset, diduga infeksi virus menjadi pemicu yang menyebabkan reaksi silang imunologis (molecular mimicry). Keterlibatan virus Epstein-Barr dan sitomegalovirus diduga. Secara umum, prognosis ketajaman penglihatan baik, tetapi pada beberapa kasus, peradangan yang berkepanjangan dapat menyebabkan gangguan penglihatan berat, sehingga diagnosis dini dan pengobatan awal penting.
VKH menempati urutan kedua sebagai penyebab uveitis. Dalam survei epidemiologi tahun 2002, dilaporkan 205 kasus VKH (6,7%), dan dalam survei tahun 2009, 267 kasus (7,0%), menjadikannya penyebab paling umum kedua setelah sarkoidosis 1). Usia onset biasanya antara 20-50 tahun, sedikit lebih sering pada wanita. Sekitar 80% pasien positif HLA-DR4 (25% orang Jepang normal positif HLA-DR4), lebih sering pada orang berkulit berwarna (Asia, Hispanik, Penduduk Asli Amerika) dan jarang pada orang kulit putih. Dari 93 pasien VKH yang terdaftar dalam studi FAST, 71% adalah wanita, dengan usia median 35-38 tahun 2). Paling umum di Asia Timur, tetapi juga ditemukan di wilayah Pasifik di Amerika Utara dan Selatan 3).
Lebih sering terjadi pada orang berkulit berwarna (Asia, Hispanik, Penduduk Asli Amerika) dan jarang pada orang kulit putih. Sering terjadi pada individu positif HLA-DR4 dan pada usia 20-50 tahun dengan dominasi wanita sedikit lebih tinggi. Diyakini bahwa penyakit ini terjadi karena kombinasi predisposisi genetik (HLA-DRB1*0405) dan pemicu lingkungan tertentu 3).
Fase prodromal
Waktu: 1-2 minggu sebelum timbulnya gejala mata
Gejala: Sensasi kesemutan di kulit kepala, sakit kepala (64,7%), tinnitus (24,7%), kelelahan (21,1%), gejala seperti flu 2)
Fase akut (fase onset gejala mata)
Penurunan tajam penglihatan: Ablasi retina serosa bilateral (57,6% VKH akut) 2)
Peradangan bilik mata depan ringan dan kekeruhan vitreus, kemerahan dan pembengkakan diskus optikus (sekitar 70%)
Lipatan koroid: Pada kasus berat, ablasi koroid dan bilik mata depan dangkal
Fase kronis (fase kekambuhan)
Peradangan granulomatosa segmen anterior merupakan ciri utama
KP seperti lemak, nodul Koeppe/Busacca, sinekia posterior iris
Pada 33,3% VKH kronis, muncul fundus sunset glow 2)
Tahap lanjut (fase pemulihan)
Fundus sunset glow: kehilangan pigmen melanin koroid
Tanda Sugiura: depigmentasi limbus kornea (sekitar 1 bulan setelah onset)
Gejala kulit (sekitar 20%): vitiligo, rambut rontok, uban (beberapa bulan kemudian)
Akumulasi pigmen makula, bercak depigmentasi retino-koroid yang tersebar
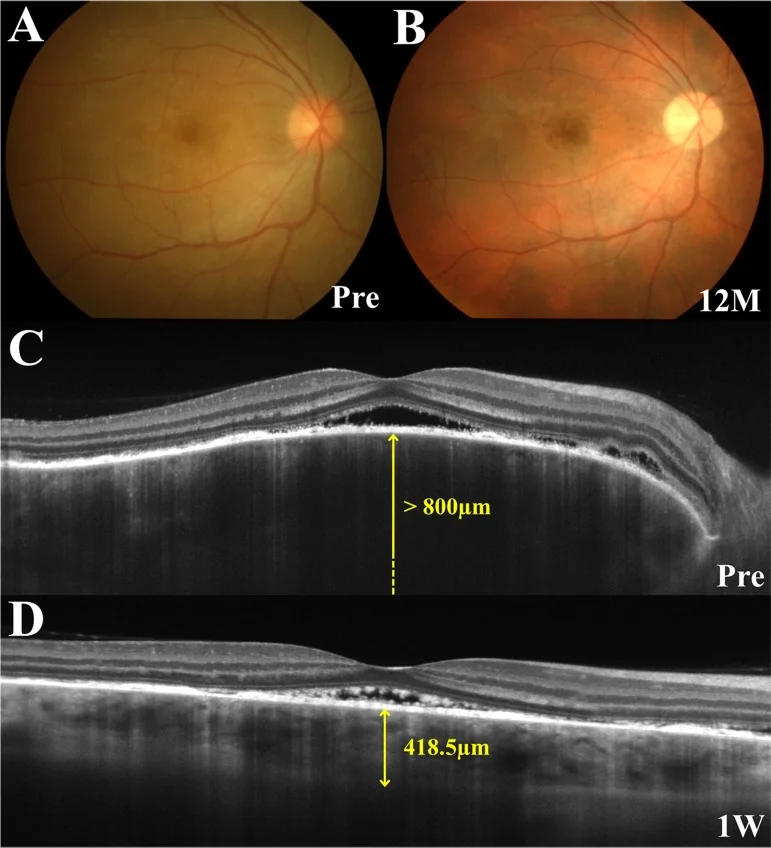
Pada fase prodromal, timbul sensasi kesemutan di kulit kepala, sakit kepala, dan tinnitus, kemudian 1-2 minggu setelahnya terjadi penurunan tajam penglihatan dan kabur pada kedua mata secara bersamaan atau berurutan. Pada OCT, karakteristik fase akut adalah adanya struktur septa di dalam ablasi retina.
Gejala iritasi meningeal (sakit kepala, kaku kuduk) muncul pada awal perjalanan penyakit pada hampir semua kasus. Gangguan pendengaran sensorineural (jarang dikeluhkan tetapi terdeteksi pada pemeriksaan). Gejala kulit (vitiligo, rambut rontok, uban) muncul beberapa bulan setelah onset dan terjadi pada sekitar 20% kasus.
Pada kekambuhan, ablasi retina serosa segmen posterior lebih jarang dibandingkan onset awal, dan peradangan granulomatosa segmen anterior mendominasi. Tampak KP seperti lemak, nodul Koeppe, nodul Busacca, dan sering terjadi sinekia posterior. Gejala prodromal seperti mata merah dan penglihatan kabur dapat muncul.
Reaksi autoimun sel T CD4+ terhadap protein melanin (keluarga tirosinase: tirosinase, TRP-1, TRP-2, gp100) merupakan inti patogenesis 3). Organ target adalah uvea (koroid), sistem saraf pusat (meningen), telinga dalam, dan melanosit kulit, dengan inflamasi granulomatosa koroid sebagai lesi awal utama.
Faktor genetik yang diketahui adalah hubungan kuat dengan HLA-DR4 (terutama DRB10405) 3). Ketidakseimbangan keterkaitan dengan HLA-DPB10501 juga telah dilaporkan 3). Infeksi virus (EBV, CMV) diduga memicu autoimunitas melalui mimikri molekuler.
Faktor risiko utama:
| Tipe | Kriteria |
|---|---|
| Penyakit VKH Lengkap (Complete VKH disease) | Temuan mata + temuan neurologis/auditori + gejala kulit, semuanya terpenuhi |
| Penyakit VKH Tidak Lengkap (Incomplete VKH disease) | Temuan mata ada, tetapi salah satu dari temuan neurologis/auditori atau gejala kulit tidak ada |
| Penyakit VKH Kemungkinan (Probable VKH disease) | Hanya temuan mata (uveitis terisolasi) |
Pada awal onset, tidak ditemukan manifestasi kulit, sehingga sebagian besar merupakan tipe tidak lengkap. Kemudian, ketika manifestasi kulit muncul, menjadi tipe lengkap. Ablasi retina serosa bilateral pada awal onset adalah karakteristik, dan jika ada gejala prodromal seperti sakit kepala atau gejala ekstraokular seperti tinnitus, diagnosis mudah ditegakkan 1). Pada kasus atipikal (edema papil saraf optik, kasus unilateral), pemeriksaan cairan serebrospinal menjadi penentu diagnosis.
Pemeriksaan cairan serebrospinal: Peningkatan sel dominan limfosit. Berlangsung hingga 8 minggu. Paling berguna untuk memastikan diagnosis.
Angiografi fluorescein (FA): Awal: keterlambatan pengisian koroid dengan hipofluoresensi bercak → Pertengahan: kebocoran fluorescein pinpoint → Akhir: akumulasi pewarna di area ablasi retina serosa. Hiperfluoresensi diskus optikus (sekitar 70%) 1).
Angiografi ICG: Awal: keterlambatan pengisian koroid bercak dan kebocoran pewarna dari pembuluh koroid, Pertengahan hingga akhir: bercak hipofluoresensi tersebar. Ketidakjelasan pembuluh sedang dan besar akibat gangguan sirkulasi koroid juga merupakan karakteristik.
OCT: Deteksi dan pemantauan ablasi retina serosa. Awal: penebalan koroid yang nyata. EDI-OCT memungkinkan pengamatan penampang koroid secara detail. Kadang ditemukan struktur membran fibrin dan septa di dalam ablasi retina serosa 1).
Ultrasonografi B-mode: Temuan penebalan koroid. Berguna untuk membedakan dari skleritis posterior 1).
HLA class II: HLA-DR4 (pemeriksaan tambahan). Tingkat positif 80% tetapi spesifisitas rendah (25% positif pada orang normal).
ERG (Elektroretinografi): Pada fase kronis, amplitudo penglihatan fotopik dan skotopik menurun 3).
| Penyakit banding | Poin pembeda |
|---|---|
| Skleritis posterior | Unilateral, tanda T pada USG, nyeri gerakan bola mata / nyeri |
| Multiple posterior pole pigment epitheliopathy (MPPE) | Unilateral, ablasi retina serosa vesikuler yang berpindah |
| Epiteliopati pigmen multipel akut posterior (APMPPE) | Fenomena inversi FA (hiperfluoresensi awal → hipofluoresensi akhir), usia muda, infeksi sebelumnya |
| Korioretinopati serosa sentral (CSCR) | Unilateral, dominasi pria, steroid sebagai faktor eksaserbasi 3) |
| Oftalmia simpatika | Dibedakan berdasarkan riwayat trauma tembus bola mata atau operasi intraokular. Secara patologis dianggap sebagai penyakit yang sama 1) |
| Sindrom eksudasi uvea idiopatik | Hubungan dengan nanophthalmos, perhatikan penutupan sudut |
Tidak wajib, tetapi sangat menentukan pada kasus atipikal yang sulit (tipe edema papil saraf optik, kasus unilateral). Karena pleositosis dominan limfosit bertahan hingga 8 minggu, pemeriksaan pada waktu yang tepat setelah onset meningkatkan akurasi diagnosis. Pada kasus tipikal dengan ablasi retina serosa bilateral yang jelas, diagnosis sering dapat ditegakkan hanya berdasarkan temuan klinis.
Terapi puls steroid → tirus oral dosis tinggi adalah standar. Jika tidak diobati, banyak kasus mengalami kekambuhan atau persistensi yang menyebabkan gangguan penglihatan berat. Karena tidak ada indikator dalam pengobatan saat ini untuk membedakan kasus yang sembuh spontan dengan yang kambuh atau persisten, pemberian steroid dosis tinggi dianjurkan jika memungkinkan.
Contoh resep perwakilan pedoman1):
Jadwal penurunan bertahap oral (tablet Prednin 5 mg):
| Dosis | Durasi |
|---|---|
| 200 mg/hari | 2 hari |
| 150 mg/hari | 2 hari |
| 100 mg/hari | 2 hari |
| 80 mg/hari | 2 hari |
| 60 mg/hari | 4 hari |
| 40 mg/hari | 10 hari |
| 30 mg/hari | 2 minggu |
| 20 mg/hari | 4 minggu |
| 15 mg/hari | 4 minggu |
| 10 mg/hari | 4 minggu |
| 5 mg/hari | 4 minggu |
| 5 mg/hari (setiap dua hari) | 4 minggu |
Pengurangan dosis dilakukan secara perlahan, dan dihentikan dalam waktu 6 bulan atau lebih meskipun tidak ada kekambuhan. Dengan pengobatan kurang dari 6 bulan, angka kekambuhan 58,8%; dengan 6 bulan atau lebih menurun menjadi 11,1%5). Jika kambuh, steroid ditingkatkan dan diturunkan secara bertahap lebih lama dari sebelumnya. Dengan terapi steroid saja, 44% kambuh dan 59% mengalami sunset glow fundus2).
Dosis pengobatan pada anak: Pada pasien dengan usia dan berat badan tertentu, diberikan metilprednisolon 500 mg/hari intravena selama 3 hari (terapi denyut) atau prednisolon 0,5–1,0 mg/kg/hari oral dengan penurunan bertahap. Penurunan dosis dilakukan dengan memperhatikan efek samping.
Siklosporin (Neoral®): 3 mg/kg/hari (berat 60 kg: 180 mg/hari dibagi 2 dosis). Perlu pemantauan kadar trough secara teratur. Diharapkan dapat mengurangi dosis steroid. Digunakan pada kasus persisten1). Perhatikan efek samping seperti mudah terinfeksi, gangguan fungsi ginjal, dan gangguan fungsi hati.
Metotreksat (MTX): 25 mg/minggu oral. Mulai dengan 15 mg/minggu selama 2 minggu, kemudian ditingkatkan2).
Mikofenolat mofetil (MMF): 1,5 g dua kali sehari oral. Mulai dengan 500 mg dua kali sehari, kemudian ditingkatkan secara bertahap2).
Uji FAST (NCT01829295) adalah RCT untuk uveitis non-infeksi (analisis subgrup 93 VKH dari 216 kasus). 49 kasus dialokasikan secara acak ke MTX dan 44 ke MMF, dimulai dengan prednison 1 mg/kg/hari (maks 60 mg/hari) dan diturunkan bertahap (target ≤7,5 mg/hari pada 6 bulan).
Hasil Utama 6 Bulan (Analisis Sub-VKH):
| Indikator | Kelompok MTX | Kelompok MMF | Nilai P |
|---|---|---|---|
| Tingkat Keberhasilan Pengobatan | 80,4% (37/46 kasus) | 64,1% (25/39 kasus) | 0,10 |
| Penurunan Ketebalan Retina Fovea | −62,5 μm | −4,0 μm | 0,003 |
| Tingkat Hilangnya SRD | 86,3% | 64,1% | 0,02 |
| Perbaikan penglihatan | Setara | Setara | 0.78 |
Tingkat keberhasilan pengobatan secara keseluruhan adalah 74,7% (62/85 kasus). Pada VKH akut, MTX lebih unggul dalam mengurangi CST dan menghilangkan SRD. Pada 12 bulan, 91,3% kelompok MMF melanjutkan keberhasilan pengobatan, dan sekitar setengahnya (MTX 50,0%, MMF 56,5%) mencapai penghentian total prednison 2). Pada kegagalan pengobatan awal dan peralihan dari MMF ke MTX, 81,8% berhasil 2). Dengan penggunaan awal MMF, 93% VKH akut mempertahankan 20/20, dan tidak ada laporan kekambuhan atau pembentukan sunset glow fundus 2).
Pada kasus yang sulit diberikan steroid sistemik (lansia, hamil, diabetes, riwayat penyakit mental), pertimbangkan injeksi triamsinolon asetonida sub-Tenon posterior 1).
Katarak komorbid: Katarak steroid sering muncul akibat penggunaan steroid dosis tinggi. Kasus remisi total memiliki risiko yang sama dengan operasi biasa. Pemasangan IOL juga tidak masalah. Jika ada kemungkinan operasi filtrasi di kemudian hari, pilih preservasi konjungtiva superior dan insisi kornea.
Glaukoma sekunder dan glaukoma steroid: Gunakan tetes penurun tekanan (beta-blocker, analog PG, inhibitor karbonat anhidrase) → inhibitor karbonat anhidrase oral → infus D-manitol secara berurutan. Lakukan trabekulotomi (efektif untuk glaukoma steroid), jika tidak cukup, lakukan trabekulektomi.
Disarankan untuk mengurangi dosis secara perlahan selama 6 bulan atau lebih meskipun tidak ada kekambuhan. Penghentian sebelum 6 bulan menyebabkan tingkat kekambuhan tinggi sekitar 58,8%, sedangkan kelanjutan lebih dari 6 bulan menurunkannya menjadi 11,1% 5). Jika kambuh, kurangi dosis lebih lambat dari sebelumnya, dan pertimbangkan penambahan imunosupresan.
Siklosporin (Neoral® 3 mg/kg/hari) digunakan sebagai obat penghemat steroid pada kasus persisten 1). Uji FAST mengonfirmasi efektivitas metotreksat (MTX 25 mg/minggu) dan mikofenolat mofetil (MMF 1,5 g dua kali/hari). Pada VKH akut, MTX menunjukkan kecenderungan lebih baik dalam mengurangi ketebalan retina fovea dan tingkat hilangnya SRD 2).
Reaksi autoimun sel T CD4+ terhadap protein melanin (tirosinase, TRP-1, TRP-2, gp100) merupakan patogenesis utama 3). Targetnya adalah melanosit di uvea (koroid), sistem saraf pusat (meningen), telinga dalam, dan kulit; inflamasi granulomatosa koroid merupakan lesi awal utama.
Faktor genetik menunjukkan hubungan kuat dengan HLA-DR4 (terutama DRB10405) 3), dan dilaporkan pula ketidakseimbangan tautan dengan HLA-DPB10501 3). Sekitar setengah kasus mengalami gejala mirip flu dalam 2 minggu sebelum onset, sehingga diduga infeksi virus (EBV, CMV) memicu autoimun melalui mimikri molekuler.
Interpretasi Gambaran: Pada ICG, terlihat ketidakjelasan pembuluh sedang-besar dan bintik hipofluoresen akibat gangguan sirkulasi koroid. Penebalan koroid mencolok awal pada EDI-OCT mencerminkan edema stroma koroid. Kehilangan melanin kronis membentuk fundus sunset glow 3).
Meskipun dengan terapi steroid puls, inflamasi menetap pada sekitar 25% kasus, menyebabkan atrofi retinokoroid progresif dan gangguan penglihatan berat pada beberapa kasus. Seringkali tersisa gejala subjektif seperti distorsi ringan atau kelainan penglihatan warna.
Signifikansi Klinis Uji FAST 2): RCT pertama yang membandingkan langsung MTX dan MMF pada uveitis non-infeksi. 93 kasus VKH merupakan subkelompok terbesar dalam uji coba, menunjukkan efektivitas pengenalan imunosupresan dini pada VKH akut. Studi lanjutan diharapkan.
Pentingnya Pengenalan Imunosupresan Dini 2): Dengan steroid saja, 44% kambuh dan 59% mengalami sunset glow fundus. Kombinasi dini steroid + antimetabolit dapat menurunkan angka kekambuhan dan kejadian sunset glow fundus. Konsep “jendela terapeutik” — memulai steroid dini pada fase akut mencegah progresi ke fase kronis rekuren dan mengurangi kebutuhan imunosupresan jangka panjang — semakin diterima.
Evolusi Pencitraan Diagnostik3): Penilaian kuantitatif penebalan koroid dengan EDI-OCT dan deteksi koroiditis laten dengan ICG digunakan untuk pemantauan terapi. Pengukuran kuantitatif Hyperreflective choroidal foci (HCF) dengan en face OCT berpotensi menjadi biomarker untuk menilai aktivitas VKH.
Tren Revisi Kriteria Diagnosis2): Klasifikasi dini/lanjut yang mencakup OCT, FA, dan ICG telah diusulkan, dan diharapkan dapat meningkatkan akurasi diagnosis. Ada catatan bahwa kriteria revisi tahun 2001 memiliki keterbatasan dalam mendeteksi VKH dini.