ระยะเริ่มต้น
ช่วงเวลา: 1-2 สัปดาห์ก่อนเริ่มมีอาการทางตา
อาการ: รู้สึกเสียวแปลบที่หนังศีรษะ ปวดศีรษะ (64.7%) หูอื้อ (24.7%) อ่อนเพลีย (21.1%) อาการคล้ายไข้หวัด 2)

โรคโวกต์-โคยานางิ-ฮาราดะ (Vogt-Koyanagi-Harada disease; VKH) เป็นโรคภูมิต้านตนเองที่อาศัยทีเซลล์ต่อต้านโปรตีนเมลานิน ในระยะเริ่มแรก จะมีม่านตาอักเสบ ปวดศีรษะ อาการระคายเคืองเยื่อหุ้มสมอง และสูญเสียการได้ยิน และเมื่อการอักเสบเรื้อรัง จะเกิดอาการทางผิวหนัง เช่น โรคด่างขาว ผมร่วง และผมหงอก รอยโรคอักเสบปรากฏทั่วร่างกายที่มีเซลล์เม็ดสี (เมลาโนไซต์) กระจายอยู่ ได้แก่ ตา ผม ผิวหนัง หูชั้นใน และเยื่อหุ้มสมอง
เนื่องจากประมาณครึ่งหนึ่งของผู้ป่วยมีอาการคล้ายไข้หวัดภายใน 2 สัปดาห์ก่อนเริ่มป่วย จึงสันนิษฐานว่าการติดเชื้อไวรัสอาจเป็นตัวกระตุ้นให้เกิดปฏิกิริยาข้ามทางภูมิคุ้มกัน (molecular mimicry) สงสัยว่าเกี่ยวข้องกับไวรัสเอปสไตน์-บาร์และไซโตเมกาโลไวรัส โดยทั่วไป การพยากรณ์โรคด้านการมองเห็นดี แต่ในบางกรณี การอักเสบเรื้อรังอาจทำให้สูญเสียการมองเห็นอย่างรุนแรง ดังนั้นการวินิจฉัยตั้งแต่เนิ่นๆ และการรักษาเริ่มแรกจึงมีความสำคัญ
VKH เป็นสาเหตุอันดับสองของม่านตาอักเสบ จากการสำรวจทางระบาดวิทยาในปี 2002 มีรายงานผู้ป่วย VKH 205 ราย (6.7%) และในปี 2009 มี 267 ราย (7.0%) ซึ่งเป็นสาเหตุที่พบบ่อยเป็นอันดับสองรองจากซาร์คอยโดซิส 1) อายุที่เริ่มป่วยมักอยู่ระหว่าง 20-50 ปี พบในผู้หญิงบ่อยกว่าเล็กน้อย ผู้ป่วยประมาณ 80% มี HLA-DR4 เป็นบวก (คนญี่ปุ่นปกติ 25% มี HLA-DR4 เป็นบวก) พบได้บ่อยในคนผิวสี (ชาวเอเชีย ฮิสแปนิก ชนพื้นเมืองอเมริกัน) และพบได้น้อยในคนผิวขาว จากผู้ป่วย VKH 93 รายที่ลงทะเบียนในการศึกษา FAST ร้อยละ 71 เป็นผู้หญิง อายุมัธยฐาน 35-38 ปี 2) พบมากที่สุดในเอเชียตะวันออก แต่ก็พบในภูมิภาคแปซิฟิกของอเมริกาเหนือและใต้ด้วย 3)
พบได้บ่อยในคนผิวสี (ชาวเอเชีย ฮิสแปนิก ชนพื้นเมืองอเมริกัน) และพบได้น้อยในคนผิวขาว มักเกิดในผู้ที่มี HLA-DR4 เป็นบวก และในช่วงอายุ 20-50 ปี โดยพบในผู้หญิงมากกว่าเล็กน้อย เชื่อว่าโรคนี้เกิดจากปัจจัยทางพันธุกรรม (HLA-DRB1*0405) ร่วมกับสิ่งกระตุ้นจากสิ่งแวดล้อมบางอย่าง 3)
ระยะเริ่มต้น
ช่วงเวลา: 1-2 สัปดาห์ก่อนเริ่มมีอาการทางตา
อาการ: รู้สึกเสียวแปลบที่หนังศีรษะ ปวดศีรษะ (64.7%) หูอื้อ (24.7%) อ่อนเพลีย (21.1%) อาการคล้ายไข้หวัด 2)
ระยะเฉียบพลัน (ระยะเริ่มมีอาการทางตา)
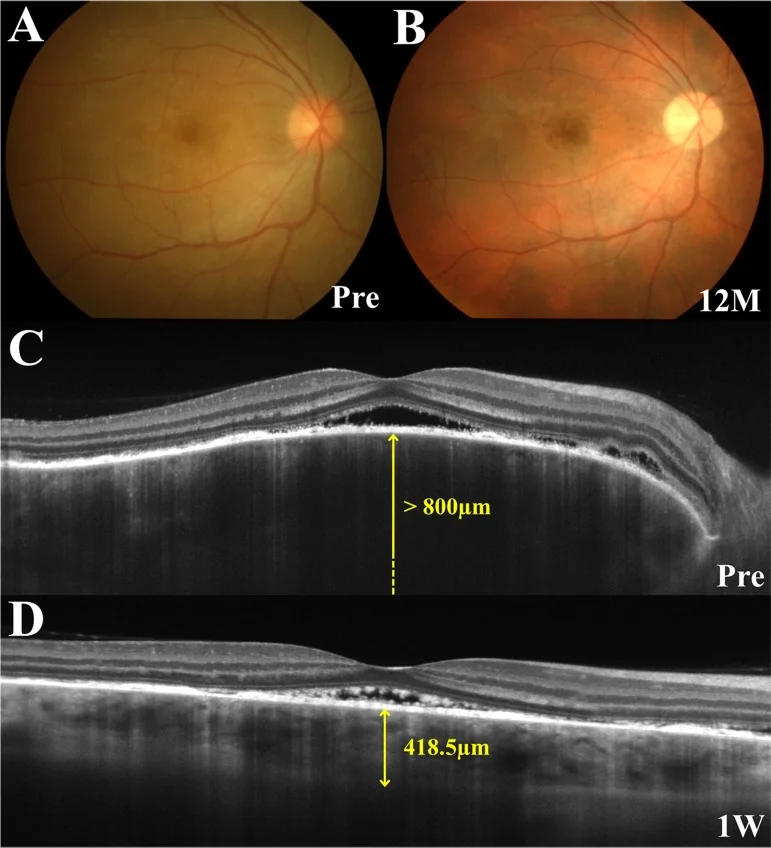
การมองเห็นลดลงอย่างรวดเร็ว: จอตาลอกแบบมีน้ำทั้งสองข้าง (57.6% ของ VKH เฉียบพลัน) 2)
การอักเสบของช่องหน้าตาเล็กน้อยและขุ่นมัวของวุ้นตา จานประสาทตาแดงและบวม (ประมาณ 70%)
รอยพับของคอรอยด์: ในรายรุนแรง คอรอยด์ลอกและช่องหน้าตาตื้น
ระยะเรื้อรัง (ระยะกลับเป็นซ้ำ)
การอักเสบแบบแกรนูโลมาที่ส่วนหน้าของตาเป็นลักษณะสำคัญ
KP ลักษณะไขมัน, ก้อน Koeppe/Busacca, การยึดติดของม่านตาด้านหลัง
ใน 33.3% ของ VKH เรื้อรัง พบจอประสาทตาสีพระอาทิตย์ตก 2)
ระยะปลาย (ระยะฟื้นตัว)
จอประสาทตาสีพระอาทิตย์ตก (sunset glow fundus): การสูญเสียเม็ดสีเมลานินของคอรอยด์
สัญญาณซูกิอุระ (Sugiura sign): การสูญเสียสีที่ลิมบัสกระจกตา (ประมาณ 1 เดือนหลังเริ่มป่วย)
อาการทางผิวหนัง (ประมาณ 20%): โรคด่างขาว, ผมร่วง, ผมหงอก (หลายเดือนต่อมา)
การสะสมเม็ดสีที่จุดภาพชัด, จุดด่างขาวกระจายของจอตาและคอรอยด์
ในระยะนำ มีอาการเสียวแปลบที่หนังศีรษะ ปวดศีรษะ หูอื้อ และหลังจากนั้น 1-2 สัปดาห์ จะมีการมองเห็นลดลงอย่างรุนแรงและตาพร่าทั้งสองข้างพร้อมกันหรือทีละข้าง ใน OCT ระยะเฉียบพลันมีลักษณะเฉพาะคือมีโครงสร้างกั้นภายในจอตาลอก
อาการระคายเคืองเยื่อหุ้มสมอง (ปวดศีรษะ คอแข็ง) ปรากฏในระยะแรกของโรคในเกือบทุกกรณี การสูญเสียการได้ยินแบบประสาทรับเสียง (ผู้ป่วยมักไม่รู้ตัว แต่ตรวจพบได้) อาการทางผิวหนัง (โรคด่างขาว ผมร่วง ผมหงอก) ปรากฏหลายเดือนหลังเริ่มป่วย และพบในประมาณ 20% ของกรณี
เมื่อกลับเป็นซ้ำ จอตาลอกแบบเซรุ่มที่ส่วนหลังพบน้อยกว่าตอนเริ่มป่วย และการอักเสบแบบแกรนูโลมาที่ส่วนหน้าจะเด่นชัด พบ KP ลักษณะไขมัน ก้อน Koeppe ก้อน Busacca และมักเกิดการยึดติดของม่านตาด้านหลัง อาการนำเช่นตาแดงและตาพร่าอาจปรากฏขึ้น
ปฏิกิริยาภูมิต้านตนเองที่อาศัยเซลล์ T CD4+ ต่อโปรตีนเมลานิน (กลุ่มไทโรซิเนส: ไทโรซิเนส, TRP-1, TRP-2, gp100) เป็นแกนกลางของพยาธิกำเนิด 3) อวัยวะเป้าหมาย ได้แก่ ยูเวีย (คอรอยด์), ระบบประสาทส่วนกลาง (เยื่อหุ้มสมอง), หูชั้นใน และเมลาโนไซต์ของผิวหนัง โดยการอักเสบแบบแกรนูโลมาของคอรอยด์เป็นรอยโรคเริ่มต้นหลัก
ปัจจัยทางพันธุกรรมที่ทราบคือความสัมพันธ์ที่แข็งแกร่งกับ HLA-DR4 (โดยเฉพาะ DRB10405) 3) นอกจากนี้ยังมีรายงานความไม่สมดุลของการเชื่อมโยงกับ HLA-DPB10501 3) การติดเชื้อไวรัส (EBV, CMV) ถูกตั้งสมมติฐานว่ากระตุ้นภูมิต้านตนเองผ่านการเลียนแบบโมเลกุล
ปัจจัยเสี่ยงหลัก:
| ชนิด | เกณฑ์ |
|---|---|
| โรค VKH ชนิดสมบูรณ์ (Complete VKH disease) | มีอาการทางตา + อาการทางระบบประสาท/การได้ยิน + อาการทางผิวหนัง ครบทั้งหมด |
| โรค VKH ชนิดไม่สมบูรณ์ (Incomplete VKH disease) | มีอาการทางตา แต่ขาดอาการทางระบบประสาท/การได้ยิน หรืออาการทางผิวหนังอย่างใดอย่างหนึ่ง |
| โรค VKH ที่น่าสงสัย (Probable VKH disease) | มีเฉพาะอาการทางตา (ม่านตาอักเสบแบบแยกเดี่ยว) |
ในระยะเริ่มแรก ไม่พบอาการทางผิวหนัง ดังนั้นส่วนใหญ่เป็นชนิดไม่สมบูรณ์ ต่อมาเมื่อมีอาการทางผิวหนังเกิดขึ้น จะกลายเป็นชนิดสมบูรณ์ จอประสาทตาลอกแบบมีน้ำใต้จอประสาทตาทั้งสองข้างในระยะเริ่มแรกเป็นลักษณะเฉพาะ และหากมีอาการนำเช่นปวดศีรษะ หรืออาการนอกตาอย่างหูอื้อ การวินิจฉัยก็ทำได้ง่าย 1) ในกรณีที่ไม่ปกติ (ชนิดจานประสาทตาบวม, ชนิดตาเดียว) การตรวจน้ำไขสันหลังจะเป็นตัวชี้ขาดในการวินิจฉัย
การตรวจน้ำไขสันหลัง: มีเซลล์เม็ดเลือดขาวชนิดลิมโฟไซต์เพิ่มขึ้น เป็นนานถึง 8 สัปดาห์ มีประโยชน์มากที่สุดในการยืนยันการวินิจฉัย
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA): ระยะแรก: การเติมสีของคอรอยด์ล่าช้าเป็นหย่อมๆ → ระยะกลาง: การรั่วซึมแบบจุดเล็กๆ (pinpoint leakage) → ระยะปลาย: การสะสมสีในบริเวณจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา การเรืองแสงมากเกินไปของจานประสาทตา (ประมาณ 70%) 1)
การถ่ายภาพหลอดเลือดด้วย ICG: ระยะแรก: การเติมสีของคอรอยด์ล่าช้าเป็นหย่อมๆ และการรั่วซึมของสีจากหลอดเลือดคอรอยด์ ระยะกลางถึงปลาย: จุดเรืองแสงน้อยกระจาย การไม่ชัดเจนของหลอดเลือดขนาดกลางและใหญ่เนื่องจากการไหลเวียนของคอรอยด์ผิดปกติก็เป็นลักษณะเฉพาะ
OCT: การตรวจหาและติดตามจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา ระยะแรก: คอรอยด์หนาตัวชัดเจน EDI-OCT ช่วยให้เห็นภาพตัดขวางของคอรอยด์อย่างละเอียด อาจพบโครงสร้างเยื่อไฟบรินและผนังกั้นภายในจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา 1)
อัลตราซาวนด์โหมด B: คอรอยด์หนาตัว มีประโยชน์ในการแยกจาก posterior scleritis 1)
HLA class II: HLA-DR4 (การตรวจเสริม) อัตราบวก 80% แต่ความจำเพาะต่ำ (คนปกติบวก 25%)
ERG (คลื่นไฟฟ้าจอประสาทตา): ในระยะเรื้อรัง แอมพลิจูดของการมองเห็นในที่สว่างและในที่มืดลดลง 3)
| โรคที่ต้องแยก | จุดแยก |
|---|---|
| posterior scleritis | ตาเดียว, T sign ในอัลตราซาวนด์, ปวดเมื่อขยับลูกตา / ปวด |
| multiple posterior pole pigment epitheliopathy (MPPE) | ตาเดียว, จอประสาทตาลอกแบบมีน้ำใต้จอประสาทตาชนิดถุงน้ำที่เคลื่อนที่ได้ |
| โรคเยื่อบุเม็ดสีหลายจุดเฉียบพลันส่วนหลัง (APMPPE) | ปรากฏการณ์กลับของ FA (เรืองแสงมากระยะแรก → เรืองแสงน้อยระยะหลัง), ผู้ป่วยอายุน้อย, การติดเชื้อก่อนหน้า |
| โรคคอริโอเรติโนพาทีชนิดเซรุ่มส่วนกลาง (CSCR) | ข้างเดียว, พบในผู้ชายมากกว่า, สเตียรอยด์เป็นปัจจัยกระตุ้น 3) |
| โรคตาอักเสบซิมพาเทติก | แยกจากประวัติการบาดเจ็บทะลุลูกตาหรือการผ่าตัดภายในลูกตา ทางพยาธิวิทยาถือเป็นโรคเดียวกัน 1) |
| กลุ่มอาการยูเวียลเอ็กซูเดชันไม่ทราบสาเหตุ | สัมพันธ์กับนาโนฟทาลมอส, ระวังการปิดมุม |
ไม่จำเป็น แต่มีความสำคัญในกรณีผิดปกติที่วินิจฉัยยาก (ชนิด optic disc edema, กรณีข้างเดียว) เนื่องจากภาวะเม็ดเลือดขาวลิมโฟไซต์สูงยังคงอยู่นานถึง 8 สัปดาห์ การตรวจในช่วงเวลาที่เหมาะสมหลังเริ่มมีอาการจะเพิ่มความแม่นยำในการวินิจฉัย ในกรณีทั่วไปที่มีจอประสาทตาลอกแบบเซรุ่มทั้งสองข้างชัดเจน มักวินิจฉัยได้จากอาการทางคลินิกเท่านั้น
การรักษาด้วยสเตียรอยด์แบบพัลส์ → การลดขนาดยาทางปากเป็นมาตรฐาน หากปล่อยไว้ไม่รักษา หลายกรณีจะเกิดการกลับเป็นซ้ำหรือยืดเยื้อ นำไปสู่ความบกพร่องทางการมองเห็นอย่างรุนแรง เนื่องจากปัจจุบันยังไม่มีตัวบ่งชี้ที่แยกกรณีที่หายเองกับกรณีที่กลับเป็นซ้ำหรือยืดเยื้อได้ จึงแนะนำให้ใช้สเตียรอยด์ขนาดสูงหากเป็นไปได้
ตัวอย่างใบสั่งยาตัวแทนตามแนวทาง1):
ตารางการลดขนาดยารับประทานแบบค่อยเป็นค่อยไป (ยาเม็ด Prednin 5 มก.):
| ขนาดยา | ระยะเวลา |
|---|---|
| 200 มก./วัน | 2 วัน |
| 150 มก./วัน | 2 วัน |
| 100 มก./วัน | 2 วัน |
| 80 มก./วัน | 2 วัน |
| 60 มก./วัน | 4 วัน |
| 40 มก./วัน | 10 วัน |
| 30 มก./วัน | 2 สัปดาห์ |
| 20 มก./วัน | 4 สัปดาห์ |
| 15 มก./วัน | 4 สัปดาห์ |
| 10 มก./วัน | 4 สัปดาห์ |
| 5 มก./วัน | 4 สัปดาห์ |
| 5 มก./วัน (วันเว้นวัน) | 4 สัปดาห์ |
การลดขนาดยาทำอย่างช้าๆ และหยุดยาโดยใช้เวลา 6 เดือนขึ้นไปแม้ไม่มีอาการกำเริบ การรักษาน้อยกว่า 6 เดือนมีอัตราการกำเริบ 58.8% ส่วน 6 เดือนขึ้นไปลดลงเหลือ 11.1%5) หากกำเริบ ให้เพิ่มขนาดสเตียรอยด์และค่อยๆ ลดลงนานกว่าครั้งก่อน การรักษาด้วยสเตียรอยด์เดี่ยวทำให้กำเริบ 44% และพบ sunset glow fundus 59%2)
ขนาดยาสำหรับผู้ป่วยเด็ก: ในผู้ป่วยที่มีอายุและน้ำหนักตามเกณฑ์ ให้ methylprednisolone 500 มก./วัน ทางหลอดเลือดดำ 3 วัน (pulse therapy) หรือ prednisolone 0.5–1.0 มก./กก./วัน ทางปากแล้วค่อยๆ ลดลง ลดขนาดยาโดยเฝ้าระวังผลข้างเคียง
Cyclosporine (Neoral®): 3 มก./กก./วัน (น้ำหนัก 60 กก.: 180 มก./วัน แบ่ง 2 ครั้ง) ต้องวัดระดับ trough เป็นระยะ คาดว่าจะลดขนาดสเตียรอยด์ได้ ใช้ในกรณีเรื้อรัง1) ระวังผลข้างเคียง เช่น ติดเชื้อง่าย การทำงานของไตและตับบกพร่อง
Methotrexate (MTX): 25 มก./สัปดาห์ ทางปาก เริ่มด้วย 15 มก./สัปดาห์ นาน 2 สัปดาห์ แล้วเพิ่มขนาด2)
Mycophenolate mofetil (MMF): 1.5 กรัม วันละ 2 ครั้ง ทางปาก เริ่มด้วย 500 มก. วันละ 2 ครั้ง แล้วค่อยๆ เพิ่ม2)
การทดลอง FAST (NCT01829295) เป็น RCT สำหรับม่านตาอักเสบที่ไม่ติดเชื้อ (การวิเคราะห์กลุ่มย่อย 93 ราย VKH จาก 216 ราย) สุ่ม 49 รายให้ MTX และ 44 รายให้ MMF เริ่มด้วย prednisone 1 มก./กก./วัน (สูงสุด 60 มก./วัน) แล้วค่อยๆ ลด (เป้าหมาย ≤7.5 มก./วัน ที่ 6 เดือน)
ผลลัพธ์หลักที่ 6 เดือน (การวิเคราะห์ย่อยของ VKH):
| ตัวชี้วัด | กลุ่ม MTX | กลุ่ม MMF | ค่า P |
|---|---|---|---|
| อัตราความสำเร็จของการรักษา | 80.4% (37/46 ราย) | 64.1% (25/39 ราย) | 0.10 |
| การลดความหนาจอประสาทตาส่วนโฟเวีย | −62.5 μm | −4.0 μm | 0.003 |
| อัตราการหายไปของ SRD | 86.3% | 64.1% | 0.02 |
| การมองเห็นดีขึ้น | เทียบเท่า | เทียบเท่า | 0.78 |
อัตราความสำเร็จในการรักษาโดยรวมคือ 74.7% (62/85 ราย) ใน VKH ชนิดเฉียบพลัน MTX เหนือกว่าในการลด CST และการหายไปของ SRD ที่ 12 เดือน 91.3% ของกลุ่ม MMF ยังคงประสบความสำเร็จในการรักษา และประมาณครึ่งหนึ่ง (MTX 50.0%, MMF 56.5%) บรรลุการหยุด prednisone โดยสมบูรณ์ 2) เมื่อการรักษาครั้งแรกล้มเหลวและเปลี่ยนจาก MMF เป็น MTX 81.8% ประสบความสำเร็จ 2) ด้วยการใช้ MMF ตั้งแต่แรกเริ่ม 93% ของ VKH ชนิดเฉียบพลันคงไว้ที่ 20/20 และไม่มีรายงานการกลับเป็นซ้ำหรือการเกิด sunset glow fundus 2).
ในกรณีที่ยากต่อการให้สเตียรอยด์ทั้งตัว (ผู้สูงอายุ หญิงตั้งครรภ์ เบาหวาน ประวัติโรคจิตเวช) ควรพิจารณาฉีด triamcinolone acetonide ใต้เยื่อหุ้ม Tenon ด้านหลัง 1).
ต้อกระจกร่วม: ต้อกระจกจากสเตียรอยด์เกิดขึ้นในอัตราสูงเนื่องจากการใช้สเตียรอยด์ในปริมาณมาก กรณีที่หายขาดมีความเสี่ยงเท่ากับการผ่าตัดปกติ การใส่เลนส์แก้วตาเทียมก็ไม่มีปัญหา หากมีความเป็นไปได้ที่จะต้องผ่าตัดกรองในภายหลัง ให้เลือกสงวนเยื่อบุตาส่วนบนและกรีดกระจกตา
ต้อหินทุติยภูมิและต้อหินจากสเตียรอยด์: ใช้ยาหยอดตาลดความดัน (beta-blocker, PG analogue, carbonic anhydrase inhibitor) → carbonic anhydrase inhibitor ชนิดรับประทาน → การให้ D-mannitol ทางหลอดเลือดดำตามลำดับ ทำ trabeculotomy (ได้ผลดีในต้อหินจากสเตียรอยด์) หากไม่เพียงพอ ให้ทำ trabeculectomy
แนะนำให้ลดขนาดยาอย่างช้าๆ เป็นเวลา 6 เดือนหรือมากกว่าแม้จะไม่มีการกลับเป็นซ้ำ การหยุดก่อน 6 เดือนส่งผลให้อัตราการกลับเป็นซ้ำสูงประมาณ 58.8% ในขณะที่การดำเนินต่อมากกว่า 6 เดือนลดลงเหลือ 11.1% 5) เมื่อกลับเป็นซ้ำ ให้ลดขนาดยาช้ากว่าครั้งก่อน และพิจารณาเพิ่มยากดภูมิคุ้มกัน
Cyclosporine (Neoral® 3 มก./กก./วัน) ใช้เป็นยาลดการใช้สเตียรอยด์ในกรณีที่เรื้อรัง 1) การทดลอง FAST ยืนยันประสิทธิภาพของ methotrexate (MTX 25 มก./สัปดาห์) และ mycophenolate mofetil (MMF 1.5 กรัม วันละ 2 ครั้ง) ใน VKH ระยะเฉียบพลัน MTX มีแนวโน้มดีกว่าในการลดความหนาของจอประสาทตาบริเวณโฟเวียและอัตราการหายไปของ SRD 2)
ปฏิกิริยาภูมิต้านตนเองของเซลล์ T CD4+ ต่อโปรตีนเมลานิน (tyrosinase, TRP-1, TRP-2, gp100) เป็นพยาธิกำเนิดหลัก 3) เป้าหมายคือเมลาโนไซต์ในยูเวีย (คอรอยด์), ระบบประสาทส่วนกลาง (เยื่อหุ้มสมอง), หูชั้นใน และผิวหนัง; การอักเสบแบบแกรนูโลมาของคอรอยด์เป็นรอยโรคเริ่มแรกหลัก
ปัจจัยทางพันธุกรรมแสดงความสัมพันธ์ที่แน่นแฟ้นกับ HLA-DR4 (โดยเฉพาะ DRB10405) 3) และยังมีรายงานความไม่สมดุลของการเชื่อมโยงกับ HLA-DPB10501 3) ประมาณครึ่งหนึ่งของผู้ป่วยมีอาการคล้ายไข้หวัดภายใน 2 สัปดาห์ก่อนเริ่มป่วย ทำให้เกิดสมมติฐานว่าการติดเชื้อไวรัส (EBV, CMV) กระตุ้นภูมิต้านตนเองผ่านการเลียนแบบโมเลกุล
การแปลผลภาพ: ใน ICG จะเห็นความไม่ชัดเจนของหลอดเลือดขนาดกลาง-ใหญ่และจุดเรืองแสงลดลงเนื่องจากการไหลเวียนของคอรอยด์ผิดปกติ ความหนาของคอรอยด์ที่เด่นชัดในระยะแรกบน EDI-OCT สะท้อนถึงอาการบวมน้ำของสโตรมาคอรอยด์ การสูญเสียเมลานินเรื้อรังทำให้เกิดจอประสาทตาสีพระอาทิตย์ตก 3)
แม้จะได้รับการรักษาด้วยสเตียรอยด์แบบพัลส์ การอักเสบยังคงอยู่ประมาณ 25% ของผู้ป่วย ทำให้เกิดการฝ่อของจอประสาทตา-คอรอยด์แบบก้าวหน้าและสูญเสียการมองเห็นอย่างรุนแรงในบางราย มักมีอาการทางความรู้สึกหลงเหลืออยู่ เช่น การบิดเบือนเล็กน้อยหรือความผิดปกติของการมองเห็นสี
ความสำคัญทางคลินิกของการทดลอง FAST 2): RCT ครั้งแรกที่เปรียบเทียบ MTX และ MMF โดยตรงในม่านตาอักเสบที่ไม่ติดเชื้อ ผู้ป่วย VKH 93 รายเป็นกลุ่มย่อยที่ใหญ่ที่สุดในการทดลอง แสดงให้เห็นประสิทธิภาพของการให้ยากดภูมิคุ้มกันตั้งแต่เนิ่นๆ ใน VKH ระยะเฉียบพลัน คาดว่าจะมีการศึกษาติดตามผลเพิ่มเติม
ความสำคัญของการให้ยากดภูมิคุ้มกันตั้งแต่เนิ่นๆ 2): ด้วยสเตียรอยด์เพียงอย่างเดียว 44% กลับเป็นซ้ำและ 59% เกิดจอประสาทตาสีพระอาทิตย์ตก การใช้สเตียรอยด์ร่วมกับยาต้านเมตาบอไลต์ตั้งแต่เนิ่นๆ อาจลดอัตราการกลับเป็นซ้ำและการเกิดจอประสาทตาสีพระอาทิตย์ตก แนวคิด “หน้าต่างการรักษา” — การเริ่มสเตียรอยด์ตั้งแต่ระยะเฉียบพลันเพื่อป้องกันการดำเนินไปสู่ระยะเรื้อรังที่กลับเป็นซ้ำและลดความจำเป็นในการกดภูมิคุ้มกันระยะยาว — กำลังแพร่หลายมากขึ้น
วิวัฒนาการของการวินิจฉัยด้วยภาพ3): การประเมินปริมาณความหนาของคอรอยด์ด้วย EDI-OCT และการตรวจหาคอรอยด์อักเสบแฝงด้วย ICG ถูกนำมาใช้ในการติดตามการรักษา การวัดปริมาณ Hyperreflective choroidal foci (HCF) ด้วย en face OCT อาจเป็นตัวบ่งชี้ทางชีวภาพสำหรับการประเมินกิจกรรมของ VKH
แนวโน้มการปรับปรุงเกณฑ์การวินิจฉัย2): มีการเสนอการจำแนกประเภทระยะต้น/ปลายที่รวม OCT, FA และ ICG และคาดว่าจะช่วยเพิ่มความแม่นยำในการวินิจฉัย มีข้อสังเกตว่าเกณฑ์ที่ปรับปรุงปี 2001 มีข้อจำกัดในการตรวจหา VKH ระยะต้น