0-1期
**0期(正常):**鼻側、上側、下側邊界模糊。放射狀神經纖維層。
**1期(極早期):**乳頭鼻側邊界模糊。邊界無隆起。微妙的灰色暈輪。同心圓狀或放射狀脈絡膜皺襞。

視乳頭水腫是由於顱內壓(ICP)升高引起的雙側視乳頭腫脹。「papilledema(choked disc)」一詞僅限於ICP升高時使用,其他原因引起的視乳頭腫脹稱為「視神經乳頭水腫(optic disc edema)」。視神經周圍蜘蛛膜下腔壓力升高,壓迫視神經,導致軸漿流停滯,從而引起視乳頭水腫。
IIH的年發生率為1.15/10萬(美國1997-2016年數據,女性1.97 vs 男性0.36)2),1844歲最高(2.47/10萬)。美國1855歲女性的盛行率為3.44/10,000(95%CI 2.61~5.39)3)。按種族劃分,發生率(/10萬)依次為黑人2.05 > 白人1.04 > 西班牙裔0.67 > 亞裔/太平洋島民0.16 2),與肥胖盛行率在地理上大致一致(Moran I=0.20,P=0.03)3)。
正常ICP成人<250 mmH2O,兒童<280 mmH2O。猛爆性IIH(FIH)佔所有IIH患者的2~3%,是一種以症狀出現4週內快速視力損害為特徵的急症。1)
乳頭水腫(papilledema)是僅限於顱內壓增高時的術語,其他原因(如視神經炎、缺血、浸潤性病變等)引起的視盤腫脹則稱為「視神經盤水腫(optic disc edema)」。這種術語區分對於確定病因和選擇適當治療至關重要。
急性乳頭水腫早期通常無症狀,中心視覺功能(最佳矯正視力、色覺)通常保留。
在兒童中,顱內壓增高常因雙側外展神經麻痺引起的内斜視而被發現。
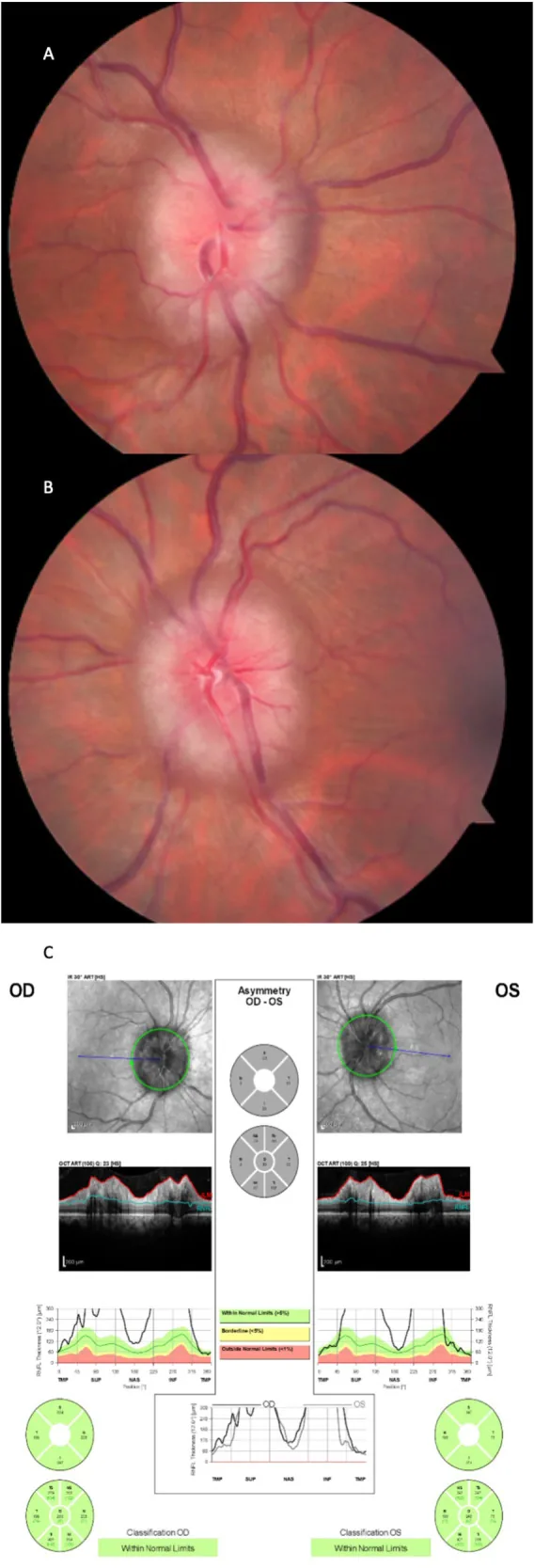
急性乳頭水腫的眼底所見:
**慢性乳頭水腫的附加所見:**視神經乳頭蒼白,神經膠質增生,視睫分流血管,屈光體。慢性期,死亡的神經纖維不再腫脹,因此即使顱內壓持續升高,水腫也可能消失(萎縮性終末期)。
雙眼性視神經乳頭發紅且視力良好時,必須鑑別鬱血乳頭。鬱血乳頭除非到末期,否則視力接近正常。
乳頭水腫的嚴重程度採用Frisén量表(0-5期)評估,並作為視功能預後的指標。
0-1期
**0期(正常):**鼻側、上側、下側邊界模糊。放射狀神經纖維層。
**1期(極早期):**乳頭鼻側邊界模糊。邊界無隆起。微妙的灰色暈輪。同心圓狀或放射狀脈絡膜皺襞。
2-3期
第2期(早期):所有邊界模糊。鼻側邊界隆起。完全性視乳頭周圍暈輪。
第3期(中度):視乳頭直徑增大。部分主要血管節段模糊。暈輪外緣有指狀延伸。
第4~5期
第4期(顯著):整個視乳頭隆起。視乳頭上的主要血管節段完全模糊。
第5期(重度):穹頂狀突出。暈輪狹窄,邊界光滑。生理凹陷消失。
TVO是視乳頭水腫的特徵性症狀,但其本身並非視力喪失的直接預兆。然而,如果顱內壓增高長期持續,可能從嚴重的周邊視野缺損進展為中心視力下降。如果TVO頻繁出現,應及時就醫查明原因。
視乳頭水腫的形成速度取決於顱內壓升高的速度。緩慢的ICP升高可能需要數週出現,而急劇升高可能在數小時至一天內出現。
對於IIH,體重減輕5-10%可改善ICP症狀和視乳頭水腫。ICP正常化(緩解)需要體重減少24%(IIHWT的符合計畫分析)15)。如果僅透過生活型態改善難以達成,肥胖外科手術也是一種選擇。體重管理僅是保守治療的一部分,根據視乳頭水腫程度和視功能障礙情況,可能需要與藥物治療或手術治療合併使用。
按以下順序評估:檢眼鏡確認雙眼視乳頭水腫→螢光眼底攝影→OCT→CT/MRI+對比增強MRV→腰椎穿刺(LP)。首先測量血壓以排除惡性高血壓,然後進行緊急影像學檢查(CT→MRI+對比增強MRV)評估佔位性病變和靜脈竇血栓。確認無腦疝風險後進行LP。
MRI+對比增強MRV是最佳選擇;IIH必須評估靜脈竇狹窄/阻塞。評估以下高ICP徵象:
| 標準 | 內容 |
|---|---|
| 1. 視乳頭水腫 | 存在雙側視乳頭水腫 |
| 2. 神經系統檢查 | 除腦神經異常外正常 |
| 3. 神經影像學 | 腦實質正常、無腦室擴大、無腫瘤、無異常顯影 |
| 4. 腦脊髓液成分 | 正常 |
| 5. 腦脊髓液初壓 | 成人≥250 mmH2O,兒童≥280 mmH2O |
疑似診斷:雙側視乳頭水腫存在 + 符合標準1-4但腦脊髓液壓力未達標準。25-30 cmH2O為灰色地帶,建議重新評估。
據報告,17.8%的IIH診斷不準確或過早,13.0%為誤診18)。非典型患者(男性、正常BMI、兒童)中未進行MRV(42.4%)是最常見的誤診原因,導致CVST漏診最多。
假性視乳頭水腫可由高度遠視、玻璃膜疣、傾斜視盤、有髓神經纖維、錯構瘤等引起。以下表現提示假性視乳頭水腫。
鑑別診斷列表:埋藏性玻璃膜疣、傾斜視盤、糖尿病性視乳頭病變、高血壓性視乳頭病變、後鞏膜炎、視神經周圍炎、葡萄膜炎(類肉瘤病、VKH)、視神經炎、甲狀腺眼病、CRVO、NAION、浸潤性視神經病變、視神經鞘腦膜瘤。
據報告,10%的視乳頭水腫患者存在可治療的缺鐵性貧血,建議進行篩查。
在鬱血乳頭(ICP升高引起的視乳頭水腫)中,早期視力可能保持正常。這是因為儘管ICP升高導致視神經乳頭軸漿流停滯,但對傳入性視功能的影響尚輕微。相反,視神經炎常引起急性視力下降,這一差異可作為鑑別的線索。
治療的三個目標是:①治療根本原因,②保護視功能,③緩解症狀(如頭痛)。
如果早期降低顱內壓,視乳頭水腫會迅速吸收,不留視功能障礙。如果治療延遲,出現視功能障礙則不可逆。
| 藥物 | 劑量 | 備註 |
|---|---|---|
| 乙醯唑胺(第一線用藥) | 250–500 mg,每日2次 → 最大2–4 g/日 | IIHTT(2014)證實對輕度視野缺損的IIH有效16)。對頭痛無一致效果。日本未納入健保。 |
| 托吡酯(第二線用藥) | 個別調整 | 降低顱內壓並促進減重。對偏頭痛樣頭痛也有用。具致畸性 → 孕婦禁用。 |
| 呋塞米 | 輔助使用 | 不耐受乙醯唑胺時的替代藥物。 |
| 甲基潑尼松龍靜脈注射 | 1 g/日,連用3天 | 僅用於暴發性IIH的臨時措施。北美有使用慣例。 |
乙醯唑胺的主要副作用:感覺異常(手腳麻木)、味覺障礙(金屬味)、消化道症狀(噁心、嘔吐、腹瀉)、疲倦、腎結石。慢性代償性代謝性酸中毒、輕度低鉀血症。
| 術式 | 視力改善率 | 頭痛改善率 | 主要併發症 |
|---|---|---|---|
| 視神經鞘開窗術(ONSF) | 59% | 44% | 併發症10 |
| 腦脊液分流術(LPS/VPS) | 54% | 80% | 分流失敗43~50%,感染,移位1) |
| 硬腦膜靜脈竇支架置入術(VSS) | 78% | 82~83% | 術後需抗血小板治療6個月。再次手術率10~18%1) |
| 減重手術 | — | — | IIHWT隨機對照試驗顯示2年內持續降低顱內壓和減輕體重15) |
VSS(硬腦膜靜脈竇支架)的適應症:確認橫竇狹窄且壓力梯度 >8 mmHg。ONSF不能降低ICP。單側ONSF可能對側效果不佳。腰椎腹腔(LP)分流術常被選為IIH的第一線外科介入。
佔IIH患者的2~3%。特徵為症狀出現後4週內快速視力喪失。原則上需住院治療,並積極進行內科及外科治療。
CSF開放壓平均為54.1 cmH2O(範圍29~70)6),極高。Thambisetty等人16例系列研究6)顯示,儘管積極治療,50%仍達到法定盲,所有患者均殘留視野缺損及視神經萎縮。若HVF基線MD低於-7 dB,視力恢復困難。1) 初始pRNFL越高,長期視力預後越差。1)
有報告單用乙醯唑胺最大4 g/天治癒FIH(36歲男性,BMI 47.3,CSF OP 45 cmH2O→4個月後視乳頭水腫消失,6個月後雙眼視力恢復至20/20)8)。當FIH合併惡性高血壓時,診斷延遲平均3.2個月,最終視力可能極差(20/400至光感)7)。
妊娠期IIH盛行率為16/10萬。61%的病例發生在妊娠早期9)。妊娠本身不被視為IIH的病因因子。視覺預後與非妊娠期相當,通常不被視為高風險妊娠。
預後:IIH復發率9~28%2)。預後不良因子:體重增加、乳頭水腫嚴重度、基線頭痛程度2)。
乙醯唑胺是IIH的第一線治療藥物,療效確立,但若病因是腦靜脈血栓,則可能惡化病情,因此禁忌使用。隱球菌性腦膜炎也禁忌使用。首先必須確定病因,並根據根本原因選擇治療方法。另需注意,該藥在日本不屬於健保給付範圍。
雖然屬於FDA分類C類,但系統性回顧未發現其與先天畸形有因果關係9)。即使在懷孕初期大量使用(≥1克/天),也未觀察到畸形風險增加。必須在產科醫師協商下使用,且多數情況下僅限於懷孕20週後使用。
猛爆性IIH(FIH)是IIH的一種亞型,其特點是在症狀出現後4週內迅速出現嚴重視力損害。約2~3%的IIH患者會發生。一般IIH進展相對緩慢,而FIH可在數天內視力惡化,若不迅速介入,可能導致不可逆性失明6)。
視神經周圍蜘蛛膜下腔壓力升高,壓迫視神經,導致軸漿流停滯,從而引起乳頭水腫。具體途徑如下。
顱內壓升高→視神經周圍蜘蛛膜下腔壓力升高→視神經受壓→順行性軸漿運輸停滯→神經水腫(視乳頭水腫)。壓力持續→神經內缺血→軸突消失→視神經萎縮→視力障礙。萎縮期死亡的神经纤维不再腫脹,因此即使顱內壓持續升高,視乳頭水腫也可能消失(萎縮終末期)。
腦脊髓液排出障礙假說
蜘蛛膜顆粒和淋巴路徑中腦脊髓液排出延遲導致顱內壓升高。米諾環素擾亂蜘蛛膜顆粒的cAMP訊號,降低腦脊髓液吸收13)。
靜脈竇壓力升高假說
超過90%的IIH患者存在雙側橫竇狹窄2)。鏈條:肥胖→腹腔內壓升高→胸腔內壓升高→腦靜脈回流障礙→顱內壓升高。靜脈竇支架術的有效性支持此假說。
代謝和荷爾蒙異常假說
雄激素調節異常被認為參與其中2)。瘦素過量→脈絡叢過度活化→腦脊髓液過度產生。GLP-1受體存在於脈絡叢,大鼠模型顯示GLP-1受體促效劑可減少腦脊髓液產生。
在一項比較減重手術與社區體重管理介入的隨機對照試驗中,減重手術組在2年內持續降低顱內壓並減輕體重15)。5年後的成本效益也優於飲食療法。顱內壓降低量與減重幅度相關。
艾塞那肽等GLP-1受體促效劑作為IIH的新候選治療藥物備受關注。它們透過降低Na⁺/K⁺-ATP酶活性減少脈絡叢的腦脊液分泌。有報告稱,在人體中給藥2.5小時後顱內壓降低5.7±2.9 cmH₂O(P=0.048)。預期具有促進減重和直接降低顱內壓的雙重機制。但需注意停藥後體重反彈導致IIH發病的風險。
關於橫竇支架置放安全性和有效性的報告不斷累積4, 5)。英國正在進行一項比較VSS與腦室腹腔分流術的隨機對照試驗。VSS的視力改善率為78%,頭痛改善率為82-83%(統合分析)。再次手術率為10-18%。
11β-HSD1(11β-羥基類固醇脫氫酶1型)抑制劑作為IIH的新型治療標靶正在研究中1)。
有討論提出基於「視力威脅性」而非「4週內」的時間標準來定義1)。時間標準可能會漏診快速進展的病例。
已有報告指出,在不符合傳統風險特徵的患者中出現視乳頭水腫1)。例如:非肥胖、非女性個體的IIH;與MIS-C(兒童多系統炎症症候群)相關的病例;以及阿斯特捷利康疫苗後的VITT等。
美國境內已確認存在顯著的州際差異(Moran I = 0.20,P = 0.03)3)。在德克薩斯州、奧克拉荷馬州等地,觀察到肥胖率高但IIH發生率低的不一致現象,其原因尚不清楚。
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Navigating the enigma: a comprehensive review of idiopathic intracranial hypertension. Cureus. 2024;16(3):e56256.
Fraz MA, Kim BM, Chen JJ, et al. Nationwide prevalence and geographic variation of idiopathic intracranial hypertension among women in the United States. Ophthalmology. 2025;132:476-483.
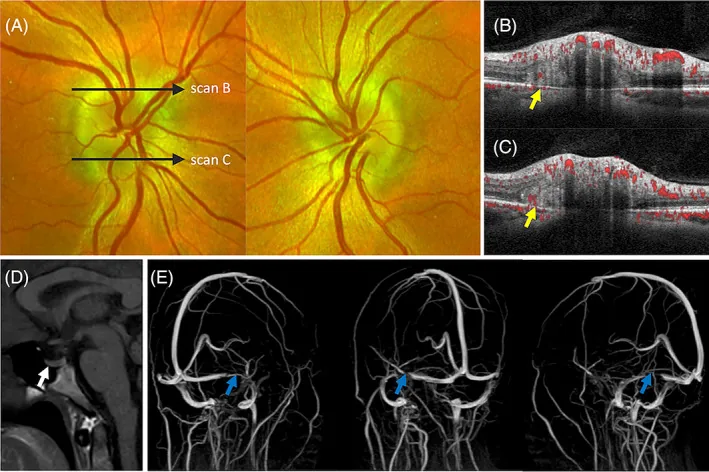
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.
Thambisetty M, Lavin PJ, Newman NJ, Biousse V. Fulminant idiopathic intracranial hypertension. Neurology. 2007;68(3):229-232.
Aldhahwani B, Shah SM, Jiang H, Lam BL. Severe visual loss from concurrent fulminant idiopathic intracranial hypertension and malignant arterial hypertension: prompt suspicion matters. Am J Ophthalmol Case Reports. 2024;36:102201.
Srivastava O, Micieli JA. Resolution of fulminant idiopathic intracranial hypertension treated with acetazolamide. Case Rep Neurol. 2022;14:432-436.
Palermo M, Trevisi G, D’Arrigo S, Sturiale CL. Idiopathic intracranial hypertension in pregnancy: a systematic review on clinical course, treatments, delivery and maternal-fetal outcome. Eur J Neurol. 2025;32:e70186.
Alves S, Sousa N, Cardoso L, Alves J. Multidisciplinary management of idiopathic intracranial hypertension in pregnancy: case series and narrative review. Braz J Anesthesiol. 2022;72(6):790-794.
Regev T, Fried-Regev N, Leeman S, et al. Transverse venous sinus stenting for fulminant idiopathic intracranial hypertension during pregnancy: a report of two cases and literature review. Quant Imaging Med Surg. 2025;15(5):4796-4815.
Selvaraj J, Veeranki V, Kommaraju SY, et al. Abortion and fulminant idiopathic intracranial hypertension. Cureus. 2021;13(2):e13501.
Paramo R, Leishangthem L. Optic atrophy secondary to minocycline-induced idiopathic intracranial hypertension. BMJ Case Rep. 2023;16:e252731.
Mollan SP, Davies B, Silver NC, et al. Idiopathic intracranial hypertension: consensus guidelines on management. J Neurol Neurosurg Psychiatry. 2018;89(10):1088-1100.
Mollan SP, Mitchell JL, Ottridge RS, et al. Effectiveness of bariatric surgery vs community weight management intervention for the treatment of idiopathic intracranial hypertension: a randomized clinical trial. JAMA Neurol. 2021;78:678-686.
Wall M, McDermott MP, Kieburtz KD, et al. Effect of acetazolamide on visual function in patients with idiopathic intracranial hypertension and mild visual loss: the idiopathic intracranial hypertension treatment trial. JAMA. 2014;311:1641-1651.
Pasricha SV, Bhayana R, Wu PE. Supine headache and papilledema: a case and review of cerebral venous sinus thrombosis. Clin Case Rep. 2023;11:e07329.
Fisayo A, Bruce BB, Newman NJ, Biousse V. Overdiagnosis of idiopathic intracranial hypertension. Neurology. 2016;86:341-350.