स्टेज 0-1
स्टेज 0 (सामान्य): नाक, ऊपरी और निचली सीमाएं धुंधली। रेडियल तंत्रिका फाइबर परत।
स्टेज 1 (अत्यंत प्रारंभिक): पैपिला की नाक सीमा का धुंधलापन। सीमा का कोई उभार नहीं। हल्का भूरा प्रभामंडल। संकेंद्रित और रेडियल कोरॉइडल सिलवटें।

पैपिलीडेमा इंट्राक्रैनील दबाव (ICP) बढ़ने के कारण दोनों आँखों की ऑप्टिक डिस्क की सूजन है। ‘पैपिलीडेमा (चोक्ड डिस्क)’ शब्द केवल ICP बढ़ने के लिए उपयोग किया जाता है, और अन्य कारणों से होने वाली सूजन को ‘ऑप्टिक डिस्क एडिमा’ कहा जाता है। ऑप्टिक तंत्रिका के चारों ओर सबरैक्नॉइड स्पेस में दबाव बढ़ने से तंत्रिका संकुचित होती है, अक्षीय प्रवाह रुक जाता है और डिस्क में सूजन आ जाती है।
IIH की वार्षिक घटना 1.15/100,000 है (अमेरिकी डेटा 1997-2016, महिलाएं 1.97 बनाम पुरुष 0.36) 2), और 18-44 वर्ष में सबसे अधिक (2.47/100,000) है। अमेरिकी 18-55 वर्ष की महिलाओं में प्रसार 3.44/10,000 (95% CI 2.61-5.39) है 3)। जाति के अनुसार, घटना अश्वेतों में 2.05 > श्वेतों में 1.04 > हिस्पैनिक में 0.67 > एशियाई/प्रशांत द्वीपवासियों में 0.16 (प्रति 100,000) है 2), और मोटापे की व्यापकता से भौगोलिक रूप से मेल खाती है (Moran I=0.20, P=0.03) 3).
सामान्य ICP वयस्कों में < 250 mmH2O और बच्चों में < 280 mmH2O है। फुलमिनेंट IIH (FIH) सभी IIH रोगियों के 2-3% में होता है और लक्षण शुरू होने के 4 सप्ताह के भीतर तेजी से दृष्टि हानि की विशेषता वाली आपातकालीन स्थिति है। 1)
पैपिलीडीमा (papilledema) शब्द केवल बढ़े हुए इंट्राक्रैनील दबाव (ICP) के कारण होने वाली ऑप्टिक डिस्क की सूजन के लिए उपयोग किया जाता है। अन्य कारणों (जैसे ऑप्टिक न्यूरिटिस, इस्कीमिया, घुसपैठ करने वाले घाव) से होने वाली सूजन को ‘ऑप्टिक डिस्क एडिमा’ (optic disc edema) कहा जाता है। यह अंतर महत्वपूर्ण है क्योंकि यह सीधे कारण की पहचान और उचित उपचार के चयन से जुड़ा है।
तीव्र चरण में पैपिलीडीमा शुरू में लक्षणहीन हो सकता है, और केंद्रीय दृश्य कार्य (सर्वोत्तम सुधारित दृश्य तीक्ष्णता, रंग दृष्टि) आमतौर पर संरक्षित रहते हैं।
बच्चों में, द्विपक्षीय एब्ड्यूसेंस तंत्रिका पक्षाघात के कारण एसोट्रोपिया के साथ अक्सर इंट्राक्रैनील हाइपरटेंशन का पता चलता है।
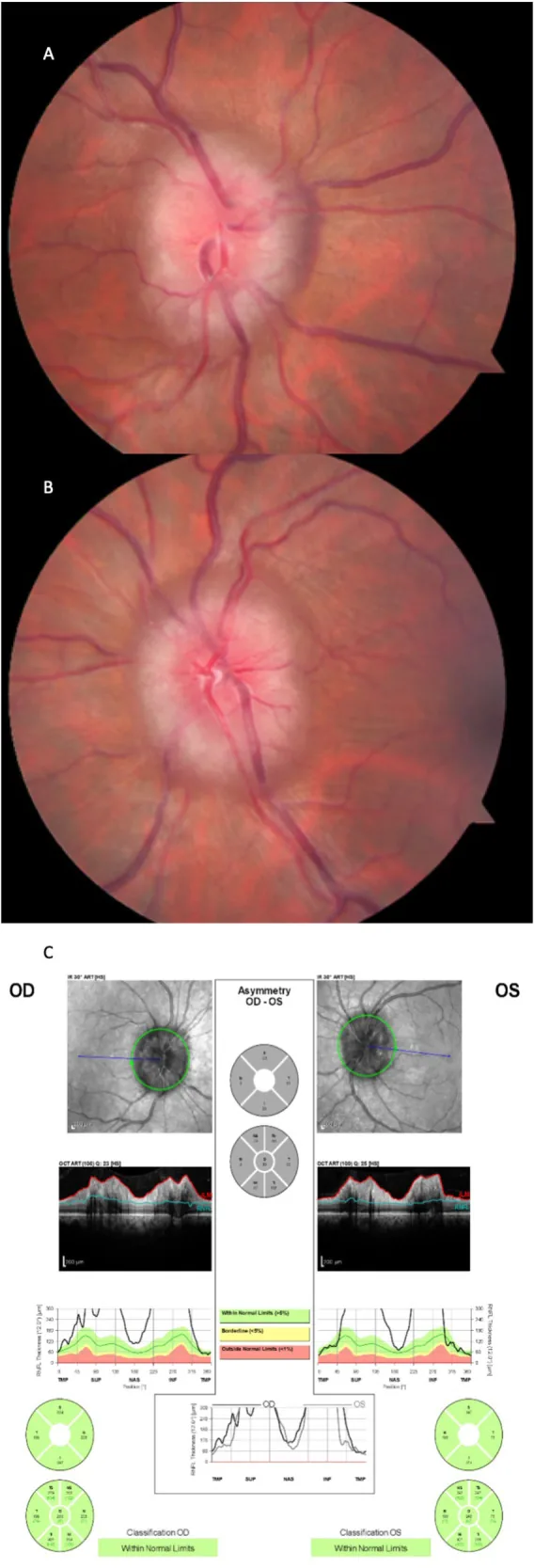
तीव्र पैपिलीडीमा के फंडस निष्कर्ष:
क्रोनिक पैपिलीडीमा के अतिरिक्त निष्कर्ष: ऑप्टिक डिस्क का पीलापन, ग्लियोसिस, ऑप्टोसिलियरी शंट वाहिका, अपवर्तक निकाय। क्रोनिक चरण में, मृत तंत्रिका फाइबर सूजते नहीं हैं, इसलिए ICP बढ़ा रहने पर भी एडिमा गायब हो सकती है (एट्रोफिक अंतिम चरण)।
द्विपक्षीय ऑप्टिक डिस्क लालिमा और अच्छी दृष्टि के मामले में, हमेशा कंजेस्टिव पैपिला को विभेदक निदान में शामिल करें। कंजेस्टिव पैपिला में अंतिम चरण तक दृष्टि लगभग सामान्य रहती है।
पैपिलीडीमा की गंभीरता का मूल्यांकन फ्रिसेन स्केल (स्टेज 0-5) द्वारा किया जाता है और इसका उपयोग दृश्य कार्य पूर्वानुमान के संकेतक के रूप में किया जाता है।
स्टेज 0-1
स्टेज 0 (सामान्य): नाक, ऊपरी और निचली सीमाएं धुंधली। रेडियल तंत्रिका फाइबर परत।
स्टेज 1 (अत्यंत प्रारंभिक): पैपिला की नाक सीमा का धुंधलापन। सीमा का कोई उभार नहीं। हल्का भूरा प्रभामंडल। संकेंद्रित और रेडियल कोरॉइडल सिलवटें।
स्टेज 2-3
चरण 2 (प्रारंभिक) : सभी सीमाओं का धुंधलापन। नासिका पक्ष की सीमा का उभार। पूर्ण पेरिपैपिलरी हेलो।
चरण 3 (मध्यम) : पैपिला व्यास में वृद्धि। प्रमुख वाहिकाओं के कुछ खंडों का धुंधलापन। हेलो के बाहरी किनारे पर उंगली जैसी विस्तार।
चरण 4 से 5
चरण 4 (स्पष्ट) : पूरे पैपिला का उभार। पैपिला पर प्रमुख वाहिका खंडों का पूर्ण धुंधलापन।
चरण 5 (गंभीर) : गुंबद जैसा उभार। हेलो संकीर्ण और चिकने किनारों वाला। शारीरिक गड्ढे का गायब होना।
TVO पैपिलीडीमा का एक विशिष्ट लक्षण है, लेकिन यह स्वयं दृष्टि हानि का प्रत्यक्ष पूर्व संकेत नहीं है। हालांकि, यदि इंट्राक्रैनील दबाव लंबे समय तक बना रहता है, तो यह गंभीर परिधीय दृश्य क्षेत्र दोष से केंद्रीय दृष्टि हानि तक बढ़ सकता है। यदि TVO बार-बार होता है, तो तुरंत किसी विशेषज्ञ से परामर्श करना और कारण की जांच करना महत्वपूर्ण है।
पैपिलीडीमा के गठन की गति इंट्राक्रैनील दबाव में वृद्धि की दर पर निर्भर करती है। धीमी ICP वृद्धि में इसे प्रकट होने में कई सप्ताह लग सकते हैं, जबकि तीव्र वृद्धि में यह कुछ घंटों से एक दिन के भीतर प्रकट हो सकता है।
IIH के मामले में, 5-10% वजन घटाने से ICP लक्षणों और पैपिलिडेमा में सुधार होता है। ICP के सामान्यीकरण (छूट) के लिए 24% वजन घटाने की आवश्यकता होती है (IIHWT के प्रति प्रोटोकॉल विश्लेषण 15)), और यदि केवल जीवनशैली में बदलाव से यह प्राप्त करना मुश्किल है, तो मोटापा सर्जरी भी एक विकल्प है। वजन प्रबंधन केवल रूढ़िवादी उपचार का एक हिस्सा है, और पैपिलिडेमा की डिग्री और दृश्य हानि की उपस्थिति के आधार पर दवा या सर्जिकल उपचार के साथ संयोजन की आवश्यकता हो सकती है।
नेत्रदर्शी से दोनों आँखों में पैपिलिडेमा की पुष्टि करें → फ्लोरेसिन फंडस एंजियोग्राफी → OCT → CT/MRI + कंट्रास्ट MRV → काठ का पंचर (LP) के क्रम में मूल्यांकन करें। पहले घातक उच्च रक्तचाप को बाहर करने के लिए रक्तचाप मापें, और आपातकालीन इमेजिंग (CT → MRI + कंट्रास्ट MRV) से स्थान-अधिकारी घाव और शिरापरक साइनस थ्रोम्बोसिस का मूल्यांकन करें। मस्तिष्क हर्नियेशन के जोखिम की अनुपस्थिति की पुष्टि के बाद LP करें।
MRI + कंट्रास्ट MRV सबसे उपयुक्त है; IIH में शिरापरक साइनस स्टेनोसिस और रुकावट का मूल्यांकन अनिवार्य है। उच्च ICP के संकेतों के रूप में निम्नलिखित का मूल्यांकन करें:
| मानदंड | विवरण |
|---|---|
| 1. पैपिलिडेमा | द्विपक्षीय पैपिलिडेमा उपस्थित |
| 2. तंत्रिका संबंधी जांच | कपाल तंत्रिका असामान्यताओं को छोड़कर सामान्य |
| 3. मस्तिष्क इमेजिंग | मस्तिष्क पैरेन्काइमा सामान्य, कोई वेंट्रिकुलर वृद्धि नहीं, कोई ट्यूमर नहीं, कोई असामान्य कंट्रास्ट एन्हांसमेंट नहीं |
| 4. CSF संरचना | सामान्य |
| 5. CSF ओपनिंग प्रेशर | वयस्क ≥ 250 mmH2O, बच्चे ≥ 280 mmH2O |
संदिग्ध निदान: द्विपक्षीय पैपिलिडेमा + मानदंड 1-4 पूरे होते हैं लेकिन CSF दबाव सीमा से कम है। 25-30 cmH2O ग्रे जोन है; पुनर्मूल्यांकन की सिफारिश की जाती है।
रिपोर्टों के अनुसार, IIH के 17.8% निदान गलत या जल्दबाजी में किए गए होते हैं, और 13.0% गलत निदान होते हैं 18)। असामान्य रोगियों (पुरुष, सामान्य BMI, बच्चे) में MRV न करना (42.4%) सबसे आम गलत निदान का कारण है, और CVST का छूट जाना सबसे आम है।
स्यूडोपैपिलीडेमा उच्च दूरदर्शिता, ड्रूज़न, झुकी हुई ऑप्टिक डिस्क, माइलिनेटेड तंत्रिका फाइबर, हैमार्टोमा आदि के कारण हो सकता है। निम्नलिखित लक्षण स्यूडोपैपिलीडेमा का संकेत देते हैं:
विभेदक निदान सूची: दबे हुए ड्रूज़न, झुकी हुई डिस्क, डायबिटिक पैपिलोपैथी, हाइपरटेंसिव पैपिलोपैथी, पोस्टीरियर स्क्लेराइटिस, ऑप्टिक पेरिन्यूराइटिस, यूवाइटिस (सारकॉइडोसिस, वीकेएच), ऑप्टिक न्यूराइटिस, थायरॉइड आई डिजीज, सीआरवीओ, नायन, इन्फिल्ट्रेटिव ऑप्टिक न्यूरोपैथी, ऑप्टिक नर्व शीथ मेनिंजियोमा।
पैपिलीडेमा वाले 10% रोगियों में उपचार योग्य आयरन की कमी से एनीमिया पाया जाता है, और स्क्रीनिंग की सिफारिश की जाती है।
इंट्राक्रैनील दबाव बढ़ने के कारण होने वाले पैपिलीडेमा (कंजेस्टिव पैपिला) में शुरुआत में दृष्टि सामान्य रह सकती है। ऐसा इसलिए है क्योंकि भले ही बढ़ा हुआ आईसीपी ऑप्टिक डिस्क में अक्षीय प्रवाह को रोकता है, लेकिन अभिवाही दृश्य कार्य पर प्रभाव हल्का होता है। दूसरी ओर, ऑप्टिक न्यूराइटिस में तीव्र दृष्टि हानि होने की संभावना अधिक होती है, और यह अंतर विभेदक निदान में सहायक होता है।
उपचार के तीन लक्ष्य हैं: ① अंतर्निहित कारण का उपचार, ② दृश्य कार्य का संरक्षण, और ③ लक्षणों (जैसे सिरदर्द) से राहत।
यदि इंट्राक्रैनील दबाव जल्दी कम हो जाता है, तो पैपिलीडेमा जल्दी से अवशोषित हो जाता है और कोई दृश्य हानि नहीं रहती। यदि उपचार में देरी होती है और दृश्य हानि प्रकट होती है, तो यह अपरिवर्तनीय हो जाती है।
| दवा | खुराक | टिप्पणी |
|---|---|---|
| एसिटाज़ोलामाइड (प्रथम पंक्ति) | 250–500 mg × 2/दिन → अधिकतम 2–4 ग्राम/दिन | IIHTT (2014) ने हल्के दृश्य क्षेत्र दोष वाले IIH में प्रभावकारिता सिद्ध की16)। सिरदर्द पर सुसंगत प्रभाव नहीं। जापान में बीमा कवरेज नहीं। |
| टोपिरामेट (द्वितीय पंक्ति) | व्यक्तिगत समायोजन | ICP में कमी + वजन घटाने को बढ़ावा। माइग्रेन जैसे सिरदर्द में भी उपयोगी। टेराटोजेनिक → गर्भवती महिलाओं में वर्जित। |
| फ़्यूरोसेमाइड | सहायक उपयोग | ACZ असहिष्णुता पर विकल्प |
| मिथाइलप्रेडनिसोलोन IV | 1 ग्राम/दिन × 3 दिन | केवल फुलमिनेंट IIH के लिए अस्थायी उपाय। उत्तरी अमेरिका में प्रचलित अभ्यास। |
ACZ के मुख्य दुष्प्रभाव: पेरेस्थेसिया (हाथ-पैरों में सुन्नता), स्वाद में गड़बड़ी (धातु जैसा स्वाद), गैस्ट्रोइंटेस्टाइनल लक्षण (मतली, उल्टी, दस्त), थकान, गुर्दे की पथरी। क्रोनिक क्षतिपूर्ति चयापचय अम्लरक्तता, हल्का हाइपोकैलिमिया।
| प्रक्रिया | दृश्य सुधार दर | सिरदर्द सुधार दर | प्रमुख जटिलताएँ |
|---|---|---|---|
| ऑप्टिक तंत्रिका आवरण विदारण (ONSF) | 59% | 44% | जटिलताएं 10-15% (दृष्टि हानि 1-2% शामिल CRAO/CRVO)। पुनरावृत्ति दर 1 वर्ष 34% · 3 वर्ष 45%1) |
| मस्तिष्कमेरु द्रव शंट (LPS/VPS) | 54% | 80% | शंट विफलता 43-50%, संक्रमण, विस्थापन1) |
| ड्यूरल शिरापरक साइनस स्टेंटिंग (VSS) | 78% | 82-83% | पोस्टऑपरेटिव 6 महीने तक एंटीप्लेटलेट थेरेपी अनिवार्य। पुनर्सर्जरी दर 10-18%1) |
| मोटापा शल्य चिकित्सा | — | — | IIHWT RCT में 2 वर्षों तक ICP में कमी और वजन घटाने की स्थिरता15) |
VSS (ड्यूरल शिरापरक साइनस स्टेंट) के संकेत: अनुप्रस्थ शिरापरक साइनस स्टेनोसिस + दबाव प्रवणता > 8 mmHg की पुष्टि होने पर। ONSF ICP को कम नहीं करता है। एकतरफा ONSF विपरीत पक्ष पर अपर्याप्त प्रभाव डाल सकता है। लुंबोपेरिटोनियल (LP) शंट को अक्सर IIH के प्राथमिक सर्जिकल हस्तक्षेप के रूप में चुना जाता है।
IIH रोगियों का 2-3%। लक्षणों की शुरुआत के 4 सप्ताह के भीतर तीव्र दृष्टि हानि द्वारा विशेषता। अस्पताल में भर्ती करना सिद्धांत है और आक्रामक चिकित्सा एवं शल्य चिकित्सा उपचार किया जाता है।
CSF ओपनिंग प्रेशर का औसत 54.1 cmH2O (सीमा 29-70) 6) अत्यधिक उच्च है। थंबिसेट्टी एट अल. की 16 मामलों की श्रृंखला 6) में आक्रामक उपचार के बावजूद 50% कानूनी रूप से अंधे हो गए, और सभी में अवशिष्ट दृश्य क्षेत्र दोष और ऑप्टिक शोष बना रहा। HVF बेसलाइन MD -7 dB से कम होने पर दृष्टि सुधार कठिन है। 1) प्रारंभिक pRNFL का उच्च मान दीर्घकालिक दृष्टि पूर्वानुमान के लिए खराब है। 1)
अकेले एसिटाज़ोलमाइड 4 ग्राम/दिन से FIH के ठीक होने की एक रिपोर्ट है (36 वर्षीय पुरुष, BMI 47.3, CSF OP 45 cmH2O → 4 महीने में पैपिलेडेमा गायब, 6 महीने में दोनों आँखों में 20/20 दृष्टि वापस) 8)। FIH और घातक उच्च रक्तचाप के संयोजन में निदान में औसतन 3.2 महीने की देरी होती है, और अंतिम दृष्टि 20/400 से प्रकाश बोध तक अत्यधिक खराब हो सकती है 7)।
गर्भावस्था में IIH का प्रसार 16/100,000 है। 61% मामले पहली तिमाही में होते हैं 9)। गर्भावस्था को स्वयं IIH का एटियोलॉजिक कारक नहीं माना जाता है। दृश्य पूर्वानुमान गैर-गर्भवती अवस्था के समान है, और इसे आमतौर पर उच्च जोखिम वाली गर्भावस्था नहीं माना जाता है।
पूर्वानुमान : IIH पुनरावृत्ति दर 9-28%2)। खराब पूर्वानुमान के कारक: वजन बढ़ना, पैपिलोएडीमा की गंभीरता, आधारभूत सिरदर्द की तीव्रता2)।
एसिटाज़ोलामाइड IIH के लिए पहली पंक्ति की दवा के रूप में प्रभावी है, लेकिन मस्तिष्क शिरा घनास्त्रता के मामलों में यह रोग की स्थिति को बिगाड़ सकता है, इसलिए यह वर्जित है। क्रिप्टोकोकल मेनिन्जाइटिस में भी वर्जित है। पहले कारण की पहचान करना और फिर मूल कारण के अनुसार उपचार चुनना आवश्यक है। यह भी ध्यान दें कि जापान में यह बीमा कवरेज के अंतर्गत नहीं आता है।
यद्यपि इसे FDA श्रेणी C में वर्गीकृत किया गया है, व्यवस्थित समीक्षाओं में जन्म दोषों के साथ कारण संबंध को नकारा गया है9)। पहली तिमाही में भी उच्च खुराक (≥1 ग्राम/दिन) से विकृति का जोखिम नहीं बढ़ा। इसका उपयोग प्रसूति विशेषज्ञ के परामर्श से किया जाना चाहिए, और अक्सर गर्भावस्था के 20 सप्ताह के बाद तक सीमित रहता है।
FIH, IIH का एक उपप्रकार है जो लक्षणों की शुरुआत के 4 सप्ताह के भीतर तीव्र और गंभीर दृष्टि हानि द्वारा विशेषता है। यह IIH के 2-3% रोगियों में होता है। जबकि सामान्य IIH अपेक्षाकृत धीरे-धीरे बढ़ता है, FIH में कुछ दिनों में दृष्टि बिगड़ती है और त्वरित हस्तक्षेप के बिना अपरिवर्तनीय अंधापन हो सकता है6)।
ऑप्टिक तंत्रिका के चारों ओर सबरैक्नॉइड स्पेस में दबाव बढ़ने से तंत्रिका संकुचित होती है, जिससे एक्सोनल प्रवाह रुक जाता है और पैपिलोएडीमा होता है। विशेष रूप से, निम्नलिखित मार्ग शामिल हैं।
ICP बढ़ना → ऑप्टिक तंत्रिका के चारों ओर सबरैक्नॉइड स्पेस का दबाव बढ़ना → ऑप्टिक तंत्रिका का संकुचन → अग्रगामी अक्षीय परिवहन का रुकना → तंत्रिका शोफ (पैपिलीडेमा)। दबाव बने रहना → तंत्रिका के अंदर इस्कीमिया → अक्षीय क्षति → ऑप्टिक शोष → दृष्टि हानि। शोष अवस्था में मृत तंत्रिका तंतु सूजते नहीं हैं, इसलिए ICP बढ़ा रहने पर भी पैपिलीडेमा गायब हो सकता है (एट्रोफिक अंतिम चरण)।
CSF निकासी विकार परिकल्पना
अरैक्नॉइड ग्रैन्यूलेशन और लसीका मार्गों में CSF निकासी में देरी से ICP बढ़ता है। मिनोसाइक्लिन अरैक्नॉइड ग्रैन्यूलेशन के cAMP सिग्नल को बाधित करके CSF अवशोषण को कम करता है13)।
शिरापरक साइनस दबाव वृद्धि परिकल्पना
IIH के 90% से अधिक रोगियों में द्विपक्षीय अनुप्रस्थ साइनस स्टेनोसिस पाया जाता है2)। श्रृंखला: मोटापा → अंतर-उदर दबाव बढ़ना → अंतर-वक्ष दबाव बढ़ना → मस्तिष्क शिरापरक वापसी में बाधा → ICP बढ़ना। VSS की प्रभावशीलता इस परिकल्पना का समर्थन करती है।
चयापचय और हार्मोनल असामान्यता परिकल्पना
एंड्रोजन नियमन में असामान्यता की भूमिका का सुझाव दिया गया है2)। लेप्टिन की अधिकता → कोरॉइड प्लेक्सस का अतिसक्रियण → CSF का अत्यधिक उत्पादन। GLP-1 रिसेप्टर कोरॉइड प्लेक्सस में मौजूद होते हैं, और चूहे के मॉडल में दिखाया गया है कि GLP-1 एगोनिस्ट CSF उत्पादन को कम करते हैं।
मोटापा सर्जरी बनाम सामुदायिक वजन प्रबंधन हस्तक्षेप के आरसीटी में, मोटापा सर्जरी समूह ने दो वर्षों तक आईसीपी में कमी और वजन घटाने को बनाए रखा 15)। पाँच वर्षों के बाद लागत-प्रभावशीलता भी आहार चिकित्सा से बेहतर थी। आईसीपी में कमी वजन घटाने की मात्रा से संबंधित थी।
एक्सेनाटाइड जैसे GLP-1RA को IIH उपचार के नए उम्मीदवार के रूप में ध्यान आकर्षित कर रहे हैं। ये कोरॉइड प्लेक्सस में Na⁺/K⁺-ATPase गतिविधि में कमी के माध्यम से CSF स्राव को कम करते हैं। मनुष्यों में प्रशासन के 2.5 घंटे बाद ICP में 5.7 ± 2.9 cmH2O की कमी (P=0.048) की रिपोर्ट है। वजन घटाने को बढ़ावा देने और ICP को सीधे कम करने के दोहरे तंत्र की उम्मीद है। हालांकि, बंद करने के बाद वजन में वापसी और IIH के जोखिम पर ध्यान देने की आवश्यकता है।
ट्रांसवर्स साइनस स्टेंटिंग को सुरक्षित और प्रभावी बताया गया है, और इस पर साक्ष्य जमा हो रहे हैं 4, 5)। यूके में VSS बनाम VPS की तुलना करने वाला एक RCT चल रहा है। VSS की दृश्य सुधार दर 78% और सिरदर्द सुधार दर 82-83% (मेटा-विश्लेषण) है। पुन: ऑपरेशन दर 10-18% की सीमा में है।
11β-HSD1 (11β-हाइड्रॉक्सीस्टेरॉइड डिहाइड्रोजिनेज टाइप 1) अवरोधकों का IIH के लिए नए उपचार लक्ष्य के रूप में अध्ययन किया जा रहा है 1)।
«4 सप्ताह के भीतर» के समय मानदंड के बजाय «दृष्टि-धमकी» पर आधारित परिभाषा का प्रस्ताव करने वाली चर्चाएँ हैं 1)। समय मानदंड के कारण तेजी से बढ़ने वाले मामलों का निदान से छूटने की संभावना है।
पारंपरिक जोखिम प्रोफ़ाइल में फिट नहीं होने वाले रोगियों में पैपिल्डेमा की सूचना मिली है 1)। गैर-मोटापे, गैर-महिलाओं में IIH, MIS-C (बाल बहुप्रणालीगत सूजन सिंड्रोम) से संबंधित, एस्ट्राजेनेका वैक्सीन के बाद VITT, आदि।
अमेरिका में राज्यों के बीच महत्वपूर्ण अंतर की पुष्टि हुई है (Moran I = 0.20, P = 0.03) 3)। टेक्सास, ओक्लाहोमा आदि में उच्च मोटापा दर/कम IIH की असंगति भी देखी गई है, जिसका कारण अज्ञात है।
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Navigating the enigma: a comprehensive review of idiopathic intracranial hypertension. Cureus. 2024;16(3):e56256.
Fraz MA, Kim BM, Chen JJ, et al. Nationwide prevalence and geographic variation of idiopathic intracranial hypertension among women in the United States. Ophthalmology. 2025;132:476-483.
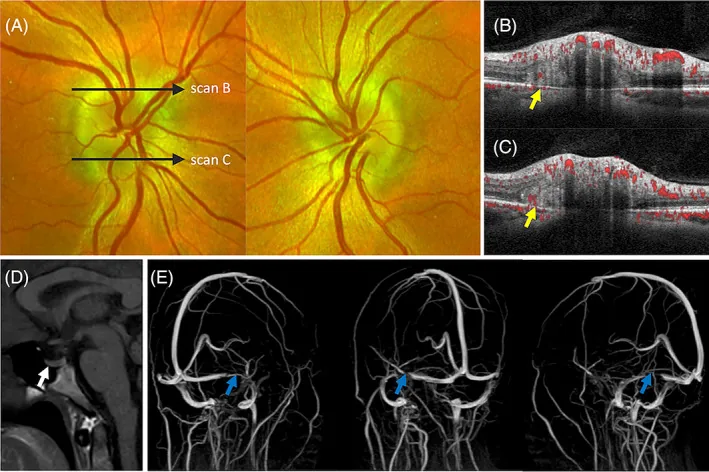
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.
Thambisetty M, Lavin PJ, Newman NJ, Biousse V. Fulminant idiopathic intracranial hypertension. Neurology. 2007;68(3):229-232.
Aldhahwani B, Shah SM, Jiang H, Lam BL. Severe visual loss from concurrent fulminant idiopathic intracranial hypertension and malignant arterial hypertension: prompt suspicion matters. Am J Ophthalmol Case Reports. 2024;36:102201.
Srivastava O, Micieli JA. Resolution of fulminant idiopathic intracranial hypertension treated with acetazolamide. Case Rep Neurol. 2022;14:432-436.
Palermo M, Trevisi G, D’Arrigo S, Sturiale CL. Idiopathic intracranial hypertension in pregnancy: a systematic review on clinical course, treatments, delivery and maternal-fetal outcome. Eur J Neurol. 2025;32:e70186.
Alves S, Sousa N, Cardoso L, Alves J. Multidisciplinary management of idiopathic intracranial hypertension in pregnancy: case series and narrative review. Braz J Anesthesiol. 2022;72(6):790-794.
Regev T, Fried-Regev N, Leeman S, et al. Transverse venous sinus stenting for fulminant idiopathic intracranial hypertension during pregnancy: a report of two cases and literature review. Quant Imaging Med Surg. 2025;15(5):4796-4815.
Selvaraj J, Veeranki V, Kommaraju SY, et al. Abortion and fulminant idiopathic intracranial hypertension. Cureus. 2021;13(2):e13501.
Paramo R, Leishangthem L. Optic atrophy secondary to minocycline-induced idiopathic intracranial hypertension. BMJ Case Rep. 2023;16:e252731.
Mollan SP, Davies B, Silver NC, et al. Idiopathic intracranial hypertension: consensus guidelines on management. J Neurol Neurosurg Psychiatry. 2018;89(10):1088-1100.
Mollan SP, Mitchell JL, Ottridge RS, et al. Effectiveness of bariatric surgery vs community weight management intervention for the treatment of idiopathic intracranial hypertension: a randomized clinical trial. JAMA Neurol. 2021;78:678-686.
Wall M, McDermott MP, Kieburtz KD, et al. Effect of acetazolamide on visual function in patients with idiopathic intracranial hypertension and mild visual loss: the idiopathic intracranial hypertension treatment trial. JAMA. 2014;311:1641-1651.
Pasricha SV, Bhayana R, Wu PE. Supine headache and papilledema: a case and review of cerebral venous sinus thrombosis. Clin Case Rep. 2023;11:e07329.
Fisayo A, Bruce BB, Newman NJ, Biousse V. Overdiagnosis of idiopathic intracranial hypertension. Neurology. 2016;86:341-350.