चरण 0-1
चरण 0 (सामान्य) : नासिका, ऊपरी और निचली सीमाएँ अस्पष्ट। रेडियल तंत्रिका तंतु परत।
चरण 1 (अत्यंत प्रारंभिक) : पैपिला की नासिका सीमा का धुंधलापन। सीमा का कोई उभार नहीं। सूक्ष्म धूसर प्रभामंडल। संकेंद्रित या रेडियल कोरॉइडल सिलवटें।

पैपिलीडीमा (papilledema) इंट्राक्रैनियल दबाव (ICP) बढ़ने के कारण ऑप्टिक डिस्क की सूजन को संदर्भित करता है। यह शब्द केवल ICP बढ़ने के कारण होने वाली डिस्क सूजन के लिए उपयोग किया जाता है; अन्य कारणों से होने वाली सूजन को ‘ऑप्टिक डिस्क एडिमा’ (optic disc edema) कहा जाता है। जापान में इसे ‘कंजेस्टिव डिस्क’ (うっ血乳頭) भी कहा जाता है।
पैपिलीडीमा ब्रेन ट्यूमर, सीएनएस सूजन, सेरेब्रल वेनस थ्रॉम्बोसिस, इडियोपैथिक इंट्राक्रैनियल हाइपरटेंशन (IIH) जैसी गंभीर बीमारियों का चेतावनी संकेत है और इसे नज़रअंदाज़ नहीं किया जाना चाहिए। स्यूडोपैपिलीडीमा (जैसे ऑप्टिक डिस्क ड्रूज़न, झुकी हुई डिस्क, छोटी डिस्क) से अंतर करना भी महत्वपूर्ण है।
महामारी विज्ञान: अमेरिका में इडियोपैथिक इंट्राक्रैनियल हाइपरटेंशन की वार्षिक घटना प्रति 100,000 जनसंख्या पर 1.15 है2), महिलाओं में अधिक (महिला 1.97 बनाम पुरुष 0.36 प्रति 100,000)। 18-44 वर्ष की प्रजनन आयु में सबसे अधिक घटना (2.47 प्रति 100,000) होती है, और मोटापे की महामारी के साथ दुनिया भर में यह बढ़ रही है2)। वयस्कों में सामान्य ICP मैनोमीटर मापन द्वारा 250 mmH2O से कम, बच्चों में 280 mmH2O से कम माना जाता है।
पैपिलीडीमा (papilledema) शब्द केवल ICP बढ़ने के लिए सीमित है, जबकि अन्य कारणों (ऑप्टिक न्यूरिटिस, इस्किमिया, घुसपैठ करने वाले घाव आदि) से होने वाली डिस्क सूजन को ‘ऑप्टिक डिस्क एडिमा’ (optic disc edema) कहा जाता है। यह अंतर एटियलजि की पहचान और उचित उपचार चुनने के लिए महत्वपूर्ण है।
तीव्र अवस्था में पैपिलोएडीमा में अभिकेंद्री दृश्य कार्य (सर्वोत्तम सुधारित दृश्य तीक्ष्णता, रंग दृष्टि) सामान्यतः संरक्षित रहता है, और प्रारंभ में व्यक्तिपरक लक्षण प्रायः कम होते हैं।
बच्चों में, द्विपक्षीय अब्दुसेंस तंत्रिका पक्षाघात से जुड़ी एसोट्रोपिया के कारण अक्सर इंट्राक्रैनील दबाव बढ़ने का पता चलता है।
तीव्र पैपिलोएडीमा के फंडस निष्कर्ष:
क्रोनिक पैपिलेडेमा के अतिरिक्त लक्षण : ऑप्टिक डिस्क का पीलापन, ग्लियोसिस, ऑप्टोसिलियरी शंट वाहिका (रेटिना केंद्रीय शिरा अवरोध, क्रोनिक कंजेस्टिव पैपिला, ऑप्टिक नर्व शीथ मेनिंजियोमा में बनती है), अपवर्तक निकाय।
पुरानी अवस्था में, मृत तंत्रिका तंतु सूजते नहीं हैं, इसलिए ICP में वृद्धि बनी रहने पर भी एडिमा गायब हो सकती है।
पैपिलरी एडिमा की गंभीरता का मूल्यांकन फ्रिसेन पैमाने (चरण 0-5) द्वारा किया जाता है और दृश्य कार्य के पूर्वानुमान के संकेतक के रूप में उपयोग किया जाता है।
चरण 0-1
चरण 0 (सामान्य) : नासिका, ऊपरी और निचली सीमाएँ अस्पष्ट। रेडियल तंत्रिका तंतु परत।
चरण 1 (अत्यंत प्रारंभिक) : पैपिला की नासिका सीमा का धुंधलापन। सीमा का कोई उभार नहीं। सूक्ष्म धूसर प्रभामंडल। संकेंद्रित या रेडियल कोरॉइडल सिलवटें।
चरण 2-3
चरण 2 (प्रारंभिक) : सभी सीमाओं का धुंधलापन। नासिका सीमा का उभार। पूर्ण पेरिपैपिलरी प्रभामंडल।
चरण 3 (मध्यम) : पैपिला व्यास में वृद्धि। प्रमुख वाहिकाओं के कुछ खंडों का आंशिक धुंधलापन। प्रभामंडल की बाहरी सीमा पर उंगली जैसी विस्तार।
चरण 4-5
चरण 4 (स्पष्ट) : पूरे पैपिला का उभार। पैपिला पर प्रमुख वाहिका खंडों का पूर्ण धुंधलापन।
स्टेज 5 (गंभीर) : गुंबद के आकार का उभार। प्रभामंडल संकीर्ण और किनारे चिकने होते हैं। शारीरिक गड्ढे का गायब होना।
TVO पैपिलिडेमा का एक विशिष्ट लक्षण है, लेकिन यह स्वयं दृष्टि हानि का प्रत्यक्ष पूर्व संकेत नहीं है। हालांकि, यदि इंट्राक्रैनील दबाव लंबे समय तक बना रहता है, तो यह गंभीर परिधीय दृश्य क्षेत्र दोष से केंद्रीय दृष्टि हानि तक बढ़ सकता है। यदि TVO बार-बार होता है, तो तुरंत किसी विशेषज्ञ से परामर्श करना और कारण की जांच करना महत्वपूर्ण है।
पैपिलिडेमा के गठन की गति इंट्राक्रैनील दबाव में वृद्धि की दर पर निर्भर करती है। हल्के, धीमे ICP वृद्धि में कई सप्ताह लग सकते हैं, जबकि गंभीर, तीव्र परिवर्तन कुछ घंटों से एक दिन के भीतर हो सकता है।
इडियोपैथिक इंट्राक्रैनियल हाइपरटेंशन के मामलों में, 5-10% वजन घटाने से ICP लक्षणों और पैपिल्डेमा में सुधार दिखाया गया है। हालांकि, वजन प्रबंधन केवल रूढ़िवादी उपचार का एक हिस्सा है; पैपिल्डेमा की गंभीरता और दृश्य हानि की उपस्थिति के आधार पर, दवा या सर्जिकल उपचार के साथ संयोजन आवश्यक हो सकता है।
पैपिल्डेमा का निदान नेत्र संबंधी जांच, न्यूरोइमेजिंग और लंबर पंचर (LP) के संयोजन से किया जाता है। पहले, घातक उच्च रक्तचाप को बाहर करने के लिए रक्तचाप मापें, फिर आपातकालीन इमेजिंग (CT → MRI + कंट्रास्ट MRV) से स्पेस-ऑक्युपाइंग घावों और शिरापरक साइनस थ्रोम्बोसिस का आकलन करें। मस्तिष्क हर्नियेशन के जोखिम की पुष्टि के बाद LP करें।
MRI + कंट्रास्ट MRV सबसे अच्छा इमेजिंग परीक्षण है, जो निम्नलिखित उच्च ICP संकेतों का मूल्यांकन करता है:
इडियोपैथिक इंट्राक्रैनील हाइपरटेंशन के निश्चित निदान के लिए निम्नलिखित सभी 5 मानदंडों को पूरा करना आवश्यक है:
| मानदंड | विवरण |
|---|---|
| 1. पैपिलिडेमा | द्विपक्षीय पैपिलिडेमा मौजूद है |
| 2. न्यूरोलॉजिकल परीक्षण | कपाल तंत्रिका असामान्यताओं को छोड़कर सामान्य |
| 3. न्यूरोइमेजिंग | मस्तिष्क पैरेन्काइमा सामान्य, कोई वेंट्रिकुलर फैलाव नहीं, कोई द्रव्यमान नहीं, कोई असामान्य कंट्रास्ट वृद्धि नहीं |
| 4. CSF संरचना | सामान्य |
| 5. CSF ओपनिंग प्रेशर | वयस्क ≥ 250 mmH2O, बच्चे ≥ 280 mmH2O |
संदिग्ध निदान: द्विपक्षीय पैपिलेडेमा + मानदंड 1-4 पूरे, लेकिन CSF दबाव सीमा से कम।
स्यूडोपैपिलेडेमा उच्च हाइपरोपिया, उच्च मायोपिया, ड्रूज़न, ऑप्टिक डिस्क झुकाव, माइलिनेटेड तंत्रिका फाइबर, हैमार्टोमा आदि के कारण होता है। ऑप्टिक डिस्क की आकृति असामान्य होती है लेकिन वास्तविक एडिमा नहीं होती। निम्नलिखित लक्षण स्यूडोपैपिलेडेमा का सुझाव देते हैं:
विभेदक निदान: एम्बेडेड ड्रूज़न, झुकी हुई ऑप्टिक डिस्क, डायबिटिक पैपिलोपैथी, हाइपरटेंसिव पैपिलोपैथी, पोस्टीरियर स्केलेराइटिस, पेरिऑप्टिक न्यूरिटिस, यूवाइटिस (सारकॉइडोसिस, वीकेएच), ऑप्टिक न्यूरिटिस, थायरॉइड आई डिजीज, सीआरवीओ, एनएआईओएन, इन्फिल्ट्रेटिव ऑप्टिक न्यूरोपैथी (लिंफोमा, ल्यूकेमिया), ऑप्टिक नर्व शीथ मेनिंजियोमा आदि।
उपचार के तीन लक्ष्य हैं: ① मूल कारण का उपचार, ② दृष्टि का संरक्षण, और ③ लक्षणों (जैसे सिरदर्द) से राहत।
जापान में, निम्नलिखित इंट्राक्रैनील दबाव उपचार का आधार हैं।
शल्य उपचार की जटिलताएँ: शंट विफलता, टूटना, संक्रमण, और ONSF में शल्य प्रक्रिया से संबंधित दृष्टि हानि पर ध्यान देना आवश्यक है।
पूर्वानुमान: यदि इंट्राक्रैनील दबाव जल्दी कम हो जाए, तो पैपिलीडीमा शीघ्र अवशोषित हो जाता है और दृश्य कार्य क्षीण नहीं होता। उपचार में देरी से दृश्य हानि अपरिवर्तनीय हो जाती है। अज्ञातहेतुक इंट्राक्रैनील उच्च रक्तचाप की पुनरावृत्ति दर 9-28% है, और नियमित अनुवर्ती महत्वपूर्ण है2)। दृश्य पूर्वानुमान आमतौर पर अच्छा होता है, लेकिन कुछ मामलों में गंभीर दृष्टि हानि हो सकती है2)।
खराब पूर्वानुमान के कारक: वजन बढ़ना, पैपिलीडीमा की गंभीरता, आधारभूत सिरदर्द की तीव्रता2)।
फुलमिनेंट अज्ञातहेतुक इंट्राक्रैनील उच्च रक्तचाप: गंभीर दृष्टि हानि, गंभीर पैपिलीडीमा और दृश्य क्षेत्र संकुचन वाले गंभीर मामलों में, CSF का प्रारंभिक दबाव औसतन 54.1 cmH2O (सीमा 29-70 cmH2O) तक पहुँच सकता है1), 50% कानूनी अंधता की ओर बढ़ते हैं, और सभी में अवशिष्ट दृश्य क्षेत्र दोष और ऑप्टिक शोष देखा जाता है1)। यदि HVF आधारभूत MD -7 dB से कम है, तो दृष्टि ठीक नहीं हुई1)।
एसिटाज़ोलमाइड इडियोपैथिक इंट्राक्रैनील हाइपरटेंशन के लिए पहली पंक्ति की दवा के रूप में प्रभावी साबित हुआ है, लेकिन सेरेब्रल वेनस थ्रोम्बोसिस के मामलों में यह रोग को बढ़ा सकता है, इसलिए यह वर्जित है। पहले कारण की पहचान करना और मूल कारण के अनुसार उपचार चुनना आवश्यक है। जापान में यह बीमा कवरेज के बाहर भी है।
पैपिलोएडेमा के निर्माण में एक्सोनल प्रवाह का ठहराव केंद्रीय भूमिका निभाता है।
एक्सोनल प्रवाह ठहराव का तंत्र:
इडियोपैथिक इंट्राक्रैनील हाइपरटेंशन का पैथोफिजियोलॉजी: सटीक तंत्र अज्ञात है। CSF गतिकी के नियमन में गड़बड़ी, चयापचय और हार्मोनल कारकों की भूमिका मानी जाती है 2)। शिरापरक साइनस स्टेनोसिस के कारण साइनस दबाव में वृद्धि और CSF अवशोषण में कमी भी प्रस्तावित की गई है। हाल ही में, इडियोपैथिक इंट्राक्रैनील हाइपरटेंशन को एंड्रोजन नियमन विकार की पृष्ठभूमि वाली प्रणालीगत चयापचय बीमारी के रूप में मान्यता दी जा रही है 1)।
AVM से संबंधित इंट्राक्रैनील हाइपरटेंशन (दुर्लभ तंत्र): अटूट धमनीशिरापरक विकृति (AVM) बिना रक्तस्राव या हाइड्रोसेफालस के इंट्राक्रैनील हाइपरटेंशन और पैपिलोएडेमा पैदा कर सकती है 3)। कॉर्टिकल नसों के धमनीकरण के कारण असामान्य जल निकासी → सबराचनोइड स्पेस में पल्सेटाइल दबाव में वृद्धि → CSF पुनर्अवशोषण पर प्रभाव का तंत्र प्रस्तावित है, और साहित्य समीक्षा में कुल 26 मामले रिपोर्ट किए गए हैं 3)।
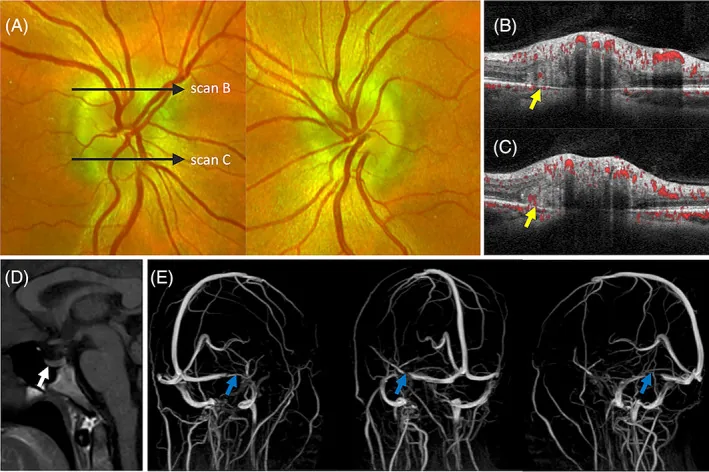
ट्रांसवर्स साइनस स्टेंटिंग (TSS) को इडियोपैथिक इंट्राक्रैनील हाइपरटेंशन के प्रबंधन में एक सुरक्षित और प्रभावी उपचार के रूप में रिपोर्ट किया गया है4)।
Waser एट अल. (2021) ने मस्तिष्क पैरेन्काइमा के ड्यूरल शिरापरक साइनस में हर्नियेशन (BHDVS) के साथ पैपिलिडेमा के एक मामले (52 वर्षीय पुरुष) में TSS की सूचना दी4)। स्टेंटिंग के 6 महीने बाद, पैपिलिडेमा का वस्तुनिष्ठ गायब होना और शिरापरक साइनस दबाव प्रवणता का सामान्यीकरण (32 mmHg → 12 mmHg, प्रवणता >15 mmHg → 5 mmHg) प्राप्त हुआ।
Ghorbani एट अल. (2025) ने इंट्राक्रैनील हाइपरटेंशन और पैपिलिडेमा के साथ 4 अटूट AVM मामलों में एंडोवैस्कुलर एम्बोलिज़ेशन की सूचना दी3)। उपचार के एक महीने के भीतर, द्विपक्षीय पैपिलिडेमा गायब हो गया, और पूर्ण एम्बोलिज़ेशन वाले मामलों में दवा समायोजन की आवश्यकता नहीं थी। केस 1 (35 वर्षीय पुरुष) में, प्रारंभिक LP दबाव 38 cmH2O → एम्बोलिज़ेशन के 1 सप्ताह बाद 28 cmH2O → 1 महीने में 21 cmH2O पर सामान्य हो गया, और पैपिलिडेमा के गायब होने की पुष्टि हुई।
इडियोपैथिक इंट्राक्रैनील हाइपरटेंशन को मोटापे से स्वतंत्र एक प्रणालीगत चयापचय रोग के रूप में तेजी से देखा जा रहा है1)। बेरिएट्रिक सर्जरी बनाम सामुदायिक वजन प्रबंधन हस्तक्षेप के एक RCT (IIH Weight Trial, JAMA Neurol 2021) ने बेरिएट्रिक सर्जरी की प्रभावशीलता दिखाई1)। एंड्रोजन विनियमन विकारों को लक्षित करने वाले नए उपचारों पर शोध चल रहा है1), और सर्जिकल हस्तक्षेपों के साक्ष्य को मजबूत करना भी प्राथमिकता है1)। इडियोपैथिक इंट्राक्रैनील हाइपरटेंशन के एटियलजि, शिथिलता के अतिरिक्त कारकों और इष्टतम उपचार की स्थापना भविष्य के शोध विषय हैं2)।
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Idiopathic intracranial hypertension: a comprehensive review. Cureus. 2024;16(3):e56256.
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.