0-1級
0級(正常):鼻側、上方、下方邊界模糊。放射狀神經纖維層。
1級(極早期):視乳頭鼻側邊界不清。邊界無隆起。細微的灰色暈輪。同心圓狀或放射狀脈絡膜皺襞。

乳頭水腫(papilledema)是指繼發於顱內壓(ICP)升高的視神經乳頭腫脹。此術語僅限用於ICP升高引起的乳頭腫脹,其他原因引起的乳頭腫脹稱為「視神經乳頭水腫(optic disc edema)」。日語中也稱為「鬱血乳頭(うっ血乳頭)」。
乳頭水腫是腦腫瘤、中樞神經系統炎症、腦靜脈血栓、特發性顱內壓升高(IIH)等嚴重疾病的警示信號,是不可忽視的眼科徵象。此外,與視神經乳頭玻璃膜疣、傾斜乳頭、小乳頭等引起的假性乳頭水腫(pseudopapilledema)的鑑別也是重要課題。
流行病學:美國特發性顱內壓升高的年發生率為每10萬人1.15例2),女性多見(女性1.97 vs 男性0.36/10萬人)。18-44歲生育年齡層發生率最高(2.47/10萬人),隨著肥胖流行,全球呈增加趨勢2)。成人正常ICP壓力計測量低於250 mmH2O,兒童低於280 mmH2O。
乳頭水腫(papilledema)是僅限於ICP升高的術語,其他原因(視神經炎、缺血、浸潤性病變等)引起的乳頭腫脹稱為「視神經乳頭水腫(optic disc edema)」。這種術語區分對於確定病因和選擇適當治療至關重要。
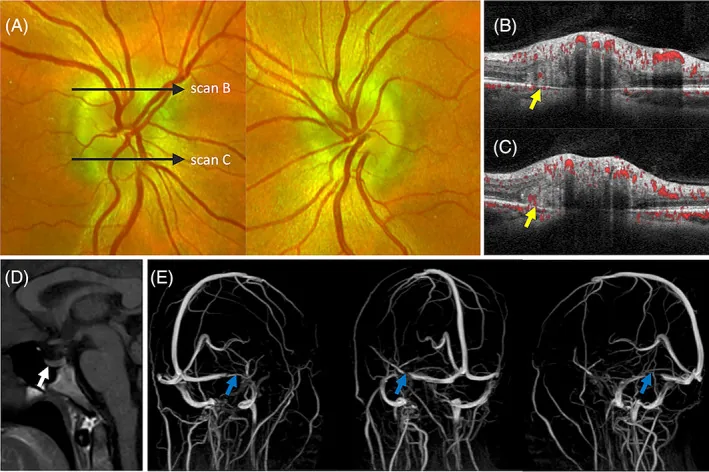
急性期視乳頭水腫時,向心性視覺功能(最佳矯正視力、色覺)通常保持正常,初期自覺症狀多不明顯。
兒童常因雙側外展神經麻痺引起的內斜視而發現顱內壓增高。
急性視乳頭水腫的眼底所見:
慢性視乳頭水腫的附加表現:視乳頭蒼白、膠質增生、視睫狀分流血管(見於視網膜中央靜脈阻塞、慢性鬱血性視乳頭、視神經鞘腦膜瘤)、屈光性體。
進入慢性期後,壞死的神經纖維不再腫脹,因此即使顱內壓增高持續存在,水腫也可能消失。
視乳頭水腫的嚴重程度採用Frisén分級(0-5級)評估,並作為視力預後指標。
0-1級
0級(正常):鼻側、上方、下方邊界模糊。放射狀神經纖維層。
1級(極早期):視乳頭鼻側邊界不清。邊界無隆起。細微的灰色暈輪。同心圓狀或放射狀脈絡膜皺襞。
2-3級
2級(早期):所有邊界模糊。鼻側邊界隆起。完整的視乳頭周圍暈輪。
3級(中度):視乳頭直徑增大。部分主要血管節段模糊。暈輪外緣有指狀延伸。
4-5級
4級(顯著):整個視乳頭隆起。視乳頭上的主要血管節段完全模糊。
第5級(重度):圓頂狀突起。暈輪狹窄,邊緣光滑。生理凹陷消失。
TVO是視乳頭水腫的特徵性症狀,但其本身並非視力喪失的直接預兆。然而,如果顱內壓增高長期持續,可能會從嚴重的周邊視野缺損進展為中心視力下降。如果TVO頻繁出現,應及時就醫查明原因。
視乳頭水腫的形成速度取決於顱內壓升高的速度。輕度緩慢的ICP升高可能需要數週出現,而重度急劇變化可能在數小時至一天內出現。
當由特發性顱內壓增高症引起時,減輕5%~10%的體重已被證明可改善顱內壓症狀和視乳頭水腫。但體重管理僅是保守治療的一部分,根據視乳頭水腫程度和視功能損害情況,可能需要聯合藥物治療或手術治療。
視乳頭水腫的診斷通過眼科檢查、神經影像學和腰椎穿刺(LP)相結合進行。首先測量血壓以排除惡性高血壓,然後進行緊急影像學檢查(CT→MRI+增強MRV)評估佔位性病變和靜脈竇血栓。確認無腦疝風險後進行LP。
MRI合併顯影MRV是最佳的影像學檢查,評估以下高顱內壓徵象:
特發性顱內壓增高的確診需滿足以下全部5項標準:
| 標準 | 內容 |
|---|---|
| 1. 視乳頭水腫 | 存在雙側視乳頭水腫 |
| 2. 神經系統檢查 | 除腦神經異常外正常 |
| 3. 神經影像學 | 腦實質正常,無腦室擴大,無腫塊,無異常顯影 |
| 4. 腦脊髓液成分 | 正常 |
| 5. 腦脊髓液初壓 | 成人≥250 mmH2O,兒童≥280 mmH2O |
疑似診斷:雙側視乳頭水腫存在,符合標準1-4,但腦脊髓液壓力低於標準。
假性視乳頭水腫可由高度遠視、高度近視、玻璃膜疣、傾斜視盤、有髓神經纖維、錯構瘤等引起。視盤形態異常但並非真正水腫。以下表現提示假性視乳頭水腫。
鑑別診斷:埋藏性玻璃膜疣、傾斜視盤、糖尿病性視乳頭病變、高血壓性視乳頭病變、後鞏膜炎、視神經周圍炎、葡萄膜炎(類肉瘤病、VKH)、視神經炎、甲狀腺眼病變、CRVO、NAION、浸潤性視神經病變(淋巴瘤、白血病)、視神經鞘腦膜瘤等。
治療的三個目標是:①治療根本原因,②保存視覺功能,③緩解症狀(如頭痛)。
在日本,以下為顱內壓升高治療的基本方法。
外科治療的併發症:需注意分流管失效、破損、感染,以及ONSF手術操作相關的視力障礙。
預後:早期顱內壓下降,視乳頭水腫迅速吸收,視功能不受損。治療延遲導致視功能障礙則不可逆。IIH復發率為9-28%,定期追蹤很重要2)。視力預後通常良好,但少數病例出現嚴重視力喪失2)。
預後不良因子:體重增加、視乳頭水腫嚴重度、基線頭痛程度2)。
猛爆性IIH:在重度視力下降、嚴重視乳頭水腫、視野縮窄的重症病例中,CSF初壓平均可達54.1 cmH2O(範圍29-70 cmH2O)1);50%進展為法定盲,所有病例均有殘留視野缺損和視神經萎縮1)。若基線HVF MD低於-7 dB,視力未恢復1)。
乙醯唑胺已被確立為特發性顱內壓增高的第一線治療藥物,但如果病因是腦靜脈血栓,則禁用,因為它可能加重病情。必須先確定病因,並根據根本原因選擇治療方法。另外,在日本屬於仿單標示外使用。
軸漿流停滯在視乳頭水腫的形成中扮演核心角色。
軸漿流停滯的機制:
**特發性顱內壓增高的病理生理學:**確切機轉尚不清楚。腦脊髓液動力學調節障礙、代謝與荷爾蒙因素被認為參與其中2)。靜脈竇狹窄導致靜脈竇壓力升高和腦脊髓液吸收減少也被提出。近年來,特發性顱內壓增高越來越被認為是一種與雄性激素調節障礙相關的全身性代謝疾病1)。
**AVM相關的顱內壓增高(罕見機轉):**未破裂的動靜脈畸形(AVM)可在沒有出血或水腦症的情況下引起顱內壓增高和視乳頭水腫3)。提出的機轉是皮質靜脈動脈化導致的異常引流→蜘蛛膜下腔脈壓升高→腦脊髓液再吸收受損。文獻回顧報告了26例此類病例3)。
橫竇支架置放術(TSS)已被報導為治療特發性顱內壓增高的一種安全有效的方法4)。
Waser等人(2021)報導了一例伴有腦實質疝入硬腦膜靜脈竇(BHDVS)的視乳頭水腫患者(52歲男性)接受TSS治療4)。支架置放6個月後,視乳頭水腫客觀消失,靜脈竇壓力梯度恢復正常(32 mmHg→12 mmHg,梯度>15 mmHg→5 mmHg)。
Ghorbani等人(2025)報導了4例表現為顱內壓增高和視乳頭水腫的未破裂AVM患者接受血管內栓塞治療3)。治療後1個月內雙側視乳頭水腫消失,完全栓塞病例無需藥物調整。病例1(35歲男性)腰椎穿刺初壓從38 cmH2O降至栓塞後1週28 cmH2O,1個月時降至21 cmH2O,視乳頭水腫消失得到確認。
特發性顱內壓增高正逐漸被視為一種獨立於肥胖的全身性代謝疾病1)。一項比較減重手術與社區體重管理介入的隨機對照試驗(IIH Weight Trial, JAMA Neurol 2021)顯示了減重手術的有效性1)。針對雄激素調節障礙的新療法研究正在進行中1),加強外科介入的證據也是優先事項1)。確定特發性顱內壓增高的病因、功能障礙的附加因素以及最佳治療方法是未來的研究課題2)。
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Idiopathic intracranial hypertension: a comprehensive review. Cureus. 2024;16(3):e56256.
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.