مرحله ۰ تا ۱
مرحله ۰ (طبیعی): مرزهای بینی، فوقانی و تحتانی نامشخص. لایه رشتههای عصبی شعاعی.
مرحله ۱ (بسیار اولیه): تار شدن مرز بینی دیسک. بدون برجستگی مرز. هاله خاکستری ظریف. چینهای مشیمیه متحدالمرکز و شعاعی.

پاپیلادم (papilledema) به تورم دیسک بینایی ناشی از افزایش فشار داخل جمجمه (ICP) گفته میشود. این اصطلاح منحصراً برای تورم دیسک ناشی از افزایش ICP به کار میرود و تورم ناشی از علل دیگر «ادم دیسک بینایی (optic disc edema)» نامیده میشود. در ژاپن به آن «دیسک احتقانی (choked disc)» نیز میگویند.
پاپیلادم علامت هشداردهنده بیماریهای جدی مانند تومور مغزی، التهاب CNS، ترومبوز وریدهای مغزی و فشار خون بالای ایدیوپاتیک داخل جمجمه (IIH) است و یافته چشمی مهمی است که نباید نادیده گرفته شود. همچنین تشخیص افتراقی از شبهپاپیلادم (pseudopapilledema) ناشی از دروزن دیسک بینایی، دیسک مایل یا دیسک کوچک اهمیت دارد.
اپیدمیولوژی: بروز سالانه فشار خون بالای ایدیوپاتیک داخل جمجمه در ایالات متحده 1.15 در 100,000 نفر است2) و در زنان شایعتر است (زنان 1.97 در مقابل مردان 0.36 در 100,000). بیشترین بروز در سنین باروری 18-44 سال (2.47 در 100,000) است و با شیوع چاقی در سراسر جهان رو به افزایش است2). فشار طبیعی ICP در بزرگسالان با مانومتر کمتر از 250 mmH2O و در کودکان کمتر از 280 mmH2O است.
پاپیلادم (papilledema) اصطلاحی محدود به افزایش ICP است، در حالی که تورم دیسک ناشی از علل دیگر (مانند نوریت بینایی، ایسکمی، ضایعات نفوذی) «ادم دیسک بینایی (optic disc edema)» نامیده میشود. این تمایز برای شناسایی علت و انتخاب درمان مناسب مهم است.
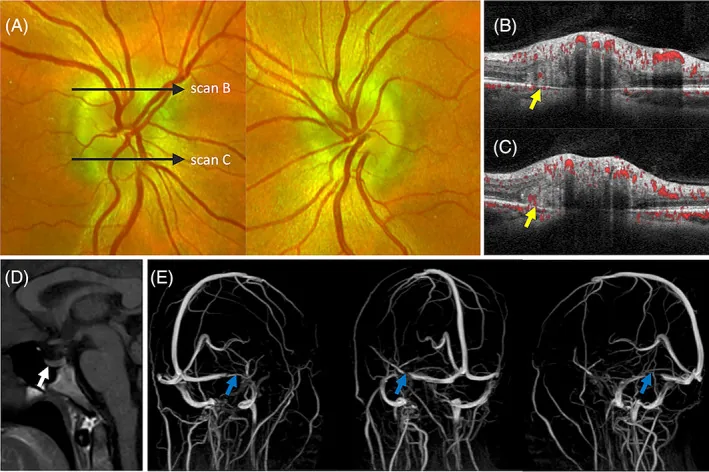
در مرحله حاد ادم پاپی، عملکرد بینایی مرکزی (بهترین corrected visual acuity و دید رنگی) معمولاً طبیعی باقی میماند و در مراحل اولیه اغلب علائم ذهنی کمی وجود دارد.
در کودکان، افزایش فشار داخل جمجمه اغلب با استرابیسم همگرا به دلیل فلج دوطرفه عصب ابدوسنس کشف میشود.
یافتههای فوندوسکوپی در ادم پاپی حاد:
یافتههای اضافی در ادم پاپی مزمن: رنگپریدگی دیسک بینایی، گلیوز، عروق شانت اپتو-سیلیاری (که در انسداد ورید مرکزی شبکیه، ادم پاپی مزمن و مننژیوم غلاف عصب بینایی ایجاد میشود)، و اجسام شکستدهنده.
در مرحله مزمن، رشتههای عصبی مرده متورم نمیشوند، بنابراین حتی با ادامه افزایش فشار داخل جمجمه، ممکن است ادم دیده نشود.
شدت ادم پاپی با مقیاس فریزن (مرحله ۰ تا ۵) ارزیابی میشود و به عنوان شاخص پیشآگهی بینایی استفاده میگردد.
مرحله ۰ تا ۱
مرحله ۰ (طبیعی): مرزهای بینی، فوقانی و تحتانی نامشخص. لایه رشتههای عصبی شعاعی.
مرحله ۱ (بسیار اولیه): تار شدن مرز بینی دیسک. بدون برجستگی مرز. هاله خاکستری ظریف. چینهای مشیمیه متحدالمرکز و شعاعی.
مرحله ۲ تا ۳
مرحله ۲ (اولیه): تار شدن تمام مرزها. برجستگی مرز بینی. هاله کامل اطراف پاپی.
مرحله ۳ (متوسط): افزایش قطر دیسک. تار شدن بخشی از عروق اصلی. امتدادهای انگشتی در لبه خارجی هاله.
مرحله ۴ تا ۵
مرحله ۴ (شدید): برجستگی کامل دیسک. تار شدن کامل بخشهای عروق اصلی روی دیسک.
مرحله 5 (شدید): برآمدگی گنبدی شکل. هاله باریک و لبههای صاف. ناپدید شدن فرورفتگی فیزیولوژیک.
TVO یک علامت مشخصه ادم پاپی است، اما به خودی خود نشانه مستقیم از دست دادن بینایی نیست. با این حال، اگر افزایش فشار داخل جمجمه برای مدت طولانی ادامه یابد، میتواند از نقص شدید میدان بینایی محیطی به کاهش بینایی مرکزی پیشرفت کند. اگر TVO مکرر ظاهر شود، مراجعه سریع به متخصص و بررسی علت آن مهم است.
سرعت تشکیل ادم پاپی به سرعت افزایش فشار داخل جمجمه بستگی دارد. در افزایش خفیف و آهسته ICP، طی چند هفته ظاهر میشود و در تغییرات شدید و ناگهانی، ممکن است طی چند ساعت تا یک روز ظاهر شود.
در موارد ناشی از فشار خون داخل جمجمهای ایدیوپاتیک، کاهش وزن ۵ تا ۱۰ درصد میتواند علائم ICP و ادم پاپی را بهبود بخشد. با این حال، مدیریت وزن تنها بخشی از درمان محافظهکارانه است و بسته به شدت ادم پاپی و وجود اختلال بینایی، ممکن است نیاز به ترکیب با دارودرمانی یا درمان جراحی باشد.
تشخیص ادم پاپی با ترکیبی از معاینه چشم، تصویربرداری عصبی و پونکسیون کمری (LP) انجام میشود. ابتدا فشار خون برای رد فشار خون بدخیم اندازهگیری میشود و سپس تصویربرداری فوری (CT به دنبال MRI + MRV با کنتراست) برای ارزیابی ضایعات فضاگیر و ترومبوز سینوس وریدی انجام میشود. پس از اطمینان از عدم خطر فتق مغزی، LP انجام میشود.
MRI + MRV با کنتراست بهترین روش تصویربرداری است و علائم زیر افزایش فشار داخل جمجمه را ارزیابی میکند:
برای تشخیص قطعی فشار خون بالای داخل جمجمه ایدیوپاتیک، باید هر پنج مورد زیر وجود داشته باشد:
| معیار | شرح |
|---|---|
| 1. ادم پاپی | ادم پاپی دوطرفه وجود دارد |
| 2. معاینه عصبی | به جز ناهنجاریهای اعصاب مغزی، طبیعی است |
| 3. تصویربرداری عصبی | پارانشیم مغز طبیعی، بدون گشاد شدن بطنها، بدون توده، بدون اثر کنتراست غیرطبیعی |
| 4. ترکیب CSF | طبیعی |
| 5. فشار اولیه CSF | بزرگسالان ≥250 mmH2O، کودکان ≥280 mmH2O |
تشخیص مشکوک: ادم پاپیل دوطرفه + معیارهای 1 تا 4، اما فشار CSF کمتر از حد معیار.
شبهادم پاپیل ناشی از هیپروپی بالا، میوپی شدید، دروزن، دیسک مایل، فیبرهای میلیندار، هامارتوم و غیره است. ناهنجاری مورفولوژیک پاپیل وجود دارد اما ادم واقعی نیست. یافتههای زیر نشاندهنده شبهادم پاپیل هستند:
تشخیص افتراقی: دروزن نهفته، دیسک مایل، پاپیلوپاتی دیابتی، پاپیلوپاتی فشارخونی، اسکلریت خلفی، پرینوریت بینایی، یووئیت (سارکوئیدوز، VKH)، نوریت بینایی، بیماری چشمی تیروئید، CRVO، NAION، نوروپاتی بینایی نفوذی (لنفوم، لوسمی)، مننژیوم غلاف عصب بینایی و غیره.
سه هدف درمان عبارتند از: ① درمان علت زمینهای، ② حفظ بینایی، و ③ تسکین علائم (مانند سردرد).
در ژاپن موارد زیر اساس درمان افزایش فشار داخل جمجمه است.
عوارض درمان جراحی: نارسایی، شکستگی یا عفونت شنت، و اختلال بینایی مرتبط با دستکاری جراحی در ONSF نیاز به توجه دارند.
پیشآگهی: اگر فشار داخل جمجمه زود کاهش یابد، پاپیادم به سرعت جذب شده و اختلال عملکرد بینایی باقی نمیماند. اگر درمان به تأخیر بیفتد و اختلال بینایی ظاهر شود، غیرقابل برگشت خواهد بود. میزان عود فشار خون بالای داخل جمجمهای ایدیوپاتیک ۹ تا ۲۸٪ است و پیگیری منظم مهم است2). پیشآگهی بینایی عموماً خوب است، اما در موارد نادر کاهش شدید بینایی رخ میدهد2).
عوامل پیشآگهی بد: افزایش وزن، شدت پاپیادم، و شدت سردرد در ابتدا2).
فشار خون بالای داخل جمجمهای ایدیوپاتیک برقآسا: در موارد شدید با کاهش شدید بینایی، پاپیادم شدید و تنگ شدن میدان بینایی، میانگین فشار اولیه مایع مغزی-نخاعی میتواند به ۵۴.۱ سانتیمتر آب (محدوده ۲۹-۷۰) برسد1)، ۵۰٪ به نابینایی قانونی میرسند و در همه موارد نقص میدان بینایی باقیمانده و آتروفی عصب بینایی دیده میشود1). اگر میانگین انحراف (MD) پایه در میدان بینایی هامفری کمتر از ۷- دسیبل باشد، بینایی بهبود نمییابد1).
استازولامید به عنوان داروی خط اول برای فشار خون بالای داخل جمجمه ایدیوپاتیک مؤثر است، اما در موارد ناشی از ترومبوز ورید مغزی ممکن است وضعیت را بدتر کند، بنابراین منع مصرف دارد. ابتدا باید علت مشخص شود و درمان بر اساس علت اصلی انتخاب شود. همچنین توجه به این نکته ضروری است که در ژاپن تحت پوشش بیمه نیست.
رکود جریان آکسونی نقش اصلی را در تشکیل ادم پاپی ایفا میکند.
مکانیسم رکود جریان آکسونی:
پاتوفیزیولوژی فشار خون بالای داخل جمجمه ایدیوپاتیک: مکانیسم دقیق ناشناخته است. اختلال در تنظیم دینامیک CSF و عوامل متابولیک و هورمونی در نظر گرفته میشوند2). افزایش فشار سینوس وریدی به دلیل تنگی سینوس و کاهش جذب CSF نیز مطرح شده است. اخیراً، فشار خون بالای داخل جمجمه ایدیوپاتیک به عنوان یک بیماری متابولیک سیستمیک با زمینه اختلال تنظیم آندروژن شناخته میشود1).
فشار خون بالای داخل جمجمه مرتبط با AVM (مکانیسم نادر): ناهنجاری شریانی-وریدی (AVM) پاره نشده ممکن است بدون خونریزی یا هیدروسفالی باعث افزایش فشار داخل جمجمه و ادم پاپی شود3). مکانیسم احتمالی شامل درناژ غیرطبیعی ناشی از شریانی شدن وریدهای قشری → افزایش فشار نبض در فضای زیرعنکبوتیه → تأثیر بر بازجذب CSF است. در مرور مقالات، مجموعاً 26 مورد گزارش شده است3).
استنت گذاری سینوس عرضی (TSS) به عنوان یک روش درمانی ایمن و مؤثر در مدیریت افزایش فشار داخل جمجمه ایدیوپاتیک گزارش شده است4).
Waser و همکاران (2021) TSS را در یک مورد ادم پاپی با فتق پارانشیم مغز به داخل سینوس وریدی سختشامه (BHDVS) در یک مرد 52 ساله گزارش کردند4). شش ماه پس از استنت گذاری، ناپدید شدن عینی ادم پاپی و نرمال شدن گرادیان فشار سینوس وریدی (از 32 mmHg به 12 mmHg، گرادیان بیش از 15 mmHg به 5 mmHg) حاصل شد.
Ghorbani و همکاران (2025) آمبولیزاسیون اندوواسکولار را در 4 مورد AVM پاره نشده با افزایش فشار داخل جمجمه و ادم پاپی گزارش کردند3). در عرض یک ماه پس از درمان، ادم پاپی دوطرفه ناپدید شد و در موارد آمبولیزاسیون کامل، نیاز به تنظیم دارو نبود. در مورد 1 (مرد 35 ساله)، فشار اولیه LP 38 cmH2O → یک هفته پس از آمبولیزاسیون به 28 cmH2O → یک ماه بعد به 21 cmH2O نرمال شد و ناپدید شدن ادم پاپی تأیید گردید.
افزایش فشار داخل جمجمه ایدیوپاتیک به عنوان یک بیماری متابولیک سیستمیک مستقل از چاقی در نظر گرفته میشود1). کارآزمایی بالینی تصادفی شده جراحی چاقی در مقابل مداخله مدیریت وزن محلی (IIH Weight Trial, JAMA Neurol 2021) اثربخشی جراحی چاقی را نشان داد1). تحقیقات در مورد درمانهای جدید با هدف اختلال تنظیم آندروژن در حال انجام است1) و تقویت شواهد برای مداخلات جراحی نیز یک اولویت محسوب میشود1). ایجاد علتشناسی، عوامل اضافی اختلال عملکرد، و بهترین روش درمانی برای افزایش فشار داخل جمجمه ایدیوپاتیک موضوعات تحقیقاتی آینده هستند2).
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Idiopathic intracranial hypertension: a comprehensive review. Cureus. 2024;16(3):e56256.
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.