Evre 0-1
Evre 0 (normal): Nazal, üst ve alt sınırlar belirsiz. Radyal sinir lifi tabakası.
Evre 1 (çok erken): Diskin nazal sınırında bulanıklaşma. Sınırda kabarıklık yok. Hafif gri hale. Eşmerkezli ve radyal koroidal kıvrımlar.

Papilödem (papilledema), kafa içi basıncı (intrakraniyal basınç; ICP) artışına sekonder gelişen optik disk şişmesidir. Bu terim yalnızca ICP artışına bağlı disk şişmesi için kullanılır; diğer nedenlere bağlı disk şişmesi ise «optik disk ödemi (optic disc edema)» olarak adlandırılır. Japonya’da «konjestif disk (choked disc)» olarak da bilinir.
Papilödem, beyin tümörü, CNS inflamasyonu, serebral ven trombozu, idiyopatik intrakraniyal hipertansiyon (IIH) gibi ciddi hastalıkların uyarı işaretidir ve gözden kaçırılmaması gereken bir oftalmolojik bulgudur. Ayrıca optik disk druzeni, eğimli disk, küçük disk gibi nedenlerle oluşan yalancı papilödem (pseudopapilledema) ile ayırıcı tanı önemli bir konudur.
Epidemiyoloji: İdiyopatik intrakraniyal hipertansiyonun ABD’de yıllık insidansı 100.000’de 1,15’tir2) ve kadınlarda daha sıktır (kadın 1,97 vs erkek 0,36/100.000). En sık 18-44 yaş arası üreme çağında görülür (2,47/100.000) ve obezite salgınıyla birlikte dünya çapında artış eğilimindedir2). Erişkinlerde normal ICP manometre ile 250 mmH2O’nun altı, çocuklarda ise 280 mmH2O’nun altı olarak kabul edilir.
Papilödem (papilledema) ICP artışına özgü bir terimdir; diğer nedenlerle (optik nörit, iskemi, infiltratif hastalıklar vb.) oluşan disk şişmesi ise «optik disk ödemi (optic disc edema)» olarak ayrılır. Bu terim ayrımı, etiyolojinin belirlenmesi ve uygun tedavi seçimi için önemlidir.
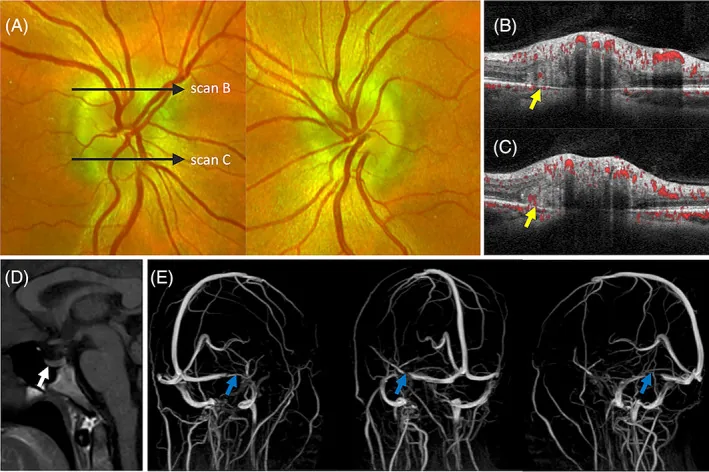
Akut dönemde papilödemde santral görme fonksiyonu (en iyi düzeltilmiş görme keskinliği ve renk görme) genellikle normal kalır ve erken evrelerde sıklıkla sübjektif belirtiler azdır.
Çocuklarda, artmış intrakraniyal basınç sıklıkla bilateral abdusens felcine bağlı içe şaşılık ile keşfedilir.
Akut papilödemin fundus bulguları:
Kronik papilödemde ek bulgular: Optik disk solukluğu, gliozis, optosilier şant damarı (santral retinal ven tıkanıklığı, kronik konjestif disk, optik sinir kılıfı menenjiyomunda oluşur), refraktif cisimler.
Kronik döneme gelindiğinde, ölü sinir lifleri şişmez, bu nedenle KİBAS devam etse bile ödem görülmeyebilir.
Papilödem şiddeti Frisén skalası (evre 0-5) ile değerlendirilir ve görsel prognoz göstergesi olarak kullanılır.
Evre 0-1
Evre 0 (normal): Nazal, üst ve alt sınırlar belirsiz. Radyal sinir lifi tabakası.
Evre 1 (çok erken): Diskin nazal sınırında bulanıklaşma. Sınırda kabarıklık yok. Hafif gri hale. Eşmerkezli ve radyal koroidal kıvrımlar.
Evre 2-3
Evre 2 (erken): Tüm sınırlarda bulanıklaşma. Nazal sınırda kabarıklık. Tam peripapiller hale.
Evre 3 (orta): Disk çapında artış. Ana damarların bazı segmentlerinde bulanıklaşma. Halenin dış kenarında parmak şeklinde uzantılar.
Evre 4-5
Evre 4 (belirgin): Diskin tamamen kabarık olması. Disk üzerinde ana damar segmentlerinin tamamen bulanıklaşması.
Evre 5 (şiddetli): Kubbe şeklinde çıkıntı. Halo dar ve kenarları düzgün. Fizyolojik çukurluğun kaybolması.
TVO, papilödemin karakteristik bir belirtisidir ancak kendi başına görme kaybının doğrudan bir habercisi değildir. Bununla birlikte, kafa içi basınç artışı uzun süre devam ederse, şiddetli periferik görme alanı defektinden merkezi görme azalmasına ilerleyebilir. TVO sık görülüyorsa, hızlıca bir uzmana başvurmak ve nedeni araştırmak önemlidir.
Papilödem oluşum hızı, kafa içi basıncın yükselme hızına bağlıdır. Hafif ve yavaş ICP artışında haftalar içinde ortaya çıkarken, şiddetli ve ani değişikliklerde birkaç saat ila bir gün içinde ortaya çıkabilir.
İdiyopatik intrakraniyal hipertansiyona bağlı vakalarda, %5-10 kilo kaybının ICP semptomlarını ve papilödemiyi iyileştirdiği gösterilmiştir. Ancak kilo yönetimi sadece konservatif tedavinin bir parçasıdır ve papilödemin şiddetine ve görme fonksiyon bozukluğunun varlığına bağlı olarak ilaç tedavisi veya cerrahi tedavi ile kombinasyon gerekebilir.
Papilödem tanısı, oftalmolojik muayene, nörogörüntüleme ve lomber ponksiyon (LP) kombinasyonu ile yapılır. Önce malign hipertansiyonu dışlamak için kan basıncı ölçülür, ardından acil görüntüleme (BT → MRG + kontrastlı MRV) ile yer kaplayan lezyonlar ve venöz sinüs trombozu değerlendirilir. Beyin hernisi riski olmadığından emin olduktan sonra LP yapılır.
MRI + kontrastlı MRV en uygun görüntüleme yöntemidir ve aşağıdaki yüksek ICP bulgularını değerlendirir:
İdiyopatik intrakraniyal hipertansiyonun kesin tanısı için aşağıdaki beş maddenin tamamı karşılanmalıdır:
| Kriter | İçerik |
|---|---|
| 1. Papilödem | Bilateral papilödem mevcuttur |
| 2. Nörolojik muayene | Kranial sinir anormallikleri dışında normaldir |
| 3. Nörogörüntüleme | Beyin parankimi normal, ventrikül genişlemesi yok, kitle yok, anormal kontrast tutulumu yok |
| 4. BOS bileşimi | Normal |
| 5. BOS başlangıç basıncı | Yetişkin ≥250 mmH2O, çocuk ≥280 mmH2O |
Şüpheli tanı: Bilateral papilödem + kriter 1-4 karşılanır ancak BOS basıncı kriterin altındadır.
Psödopapilödem, yüksek hipermetropi, yüksek miyopi, drusen, eğimli disk, miyelinli sinir lifleri, hamartom vb. nedenlerle oluşur. Papil morfolojisi anormaldir ancak gerçek ödem yoktur. Aşağıdaki bulgular psödopapilödemi düşündürür:
Ayırıcı tanı: Gömülü drusen, eğimli disk, diyabetik papilopati, hipertansif papilopati, arka sklerit, optik perinörit, üveit (sarkoidoz, VKH), optik nörit, tiroid göz hastalığı, CRVO, NAION, infiltratif optik nöropati (lenfoma, lösemi), optik sinir kılıfı menenjiyomu vb.
Tedavinin üç hedefi şunlardır: ① Altta yatan nedenin tedavisi, ② Görme yetisinin korunması, ③ Semptomların hafifletilmesi (baş ağrısı gibi).
Japonya’da aşağıdakiler kafa içi basınç artışı tedavisinin temelini oluşturur.
Cerrahi tedavinin komplikasyonları: Şant yetmezliği, kırılması, enfeksiyonu ve ONSF’de cerrahi manipülasyona bağlı görme bozukluğuna dikkat edilmelidir.
Prognoz: İntrakraniyal basınç erken düşerse, papilödem hızla emilir ve görme fonksiyon bozukluğu kalmaz. Tedavi gecikirse ve görme bozukluğu ortaya çıkarsa, geri dönüşümsüz hale gelir. İdiyopatik intrakraniyal hipertansiyonun nüks oranı %9-28’dir ve düzenli takip önemlidir2). Görme prognozu genellikle iyidir, ancak nadir vakalarda ciddi görme kaybı meydana gelir2).
Kötü prognoz faktörleri: Kilo alımı, papilödem şiddeti, başlangıçtaki baş ağrısı derecesi2).
Fulminan idiyopatik intrakraniyal hipertansiyon: Şiddetli görme azalması, şiddetli papilödem ve görme alanı daralması olan ciddi vakalarda, ortalama BOS açılış basıncı 54.1 cmH2O (aralık 29-70 cmH2O) olabilir1), %50’si yasal körlüğe ulaşır ve tüm vakalarda kalıcı görme alanı defekti ve optik atrofi görülür1). HVF başlangıç MD’si -7 dB’den düşükse, görme geri kazanılamamıştır1).
Asetazolamid, idiyopatik intrakraniyal hipertansiyonda birinci basamak ilaç olarak etkinliği kanıtlanmıştır, ancak nedeni serebral ven trombozu ise durumu kötüleştirebileceğinden kontrendikedir. Öncelikle neden belirlenmeli ve tedavi altta yatan nedene göre seçilmelidir. Ayrıca Japonya’da sigorta kapsamı dışında olduğu unutulmamalıdır.
Papilödem oluşumunda aksonal akışın durması merkezi rol oynar.
Aksonal Akış Durgunluğunun Mekanizması:
İdiyopatik intrakraniyal hipertansiyonun patofizyolojisi: Kesin mekanizma bilinmemektedir. BOS dinamiğinin düzenlenmesinde bozukluk, metabolik ve hormonal faktörlerin rol oynadığı düşünülmektedir2). Sinüs stenozuna bağlı venöz sinüs basıncı artışı ve BOS emiliminde azalma da öne sürülmüştür. Son yıllarda idiyopatik intrakraniyal hipertansiyon, androjen düzenleme bozukluğu zemininde sistemik bir metabolik hastalık olarak kabul edilmektedir1).
AVM ile ilişkili intrakraniyal hipertansiyon (nadir mekanizma): Rüptüre olmamış arteriyovenöz malformasyon (AVM), kanama veya hidrosefali olmaksızın intrakraniyal hipertansiyon ve papilödem ile ortaya çıkabilir3). Kortikal venlerin arteriyelizasyonu nedeniyle anormal drenaj → subaraknoid boşlukta nabız basıncı artışı → BOS geri emilimine etki mekanizması düşünülmektedir. Literatür taramasında toplam 26 vaka bildirilmiştir3).
Transvers sinüs stentlemesi (TSS), idiyopatik intrakraniyal hipertansiyon yönetiminde güvenli ve etkili bir tedavi yöntemi olarak rapor edilmiştir4).
Waser ve ark. (2021), beyin parankiminin dura mater venöz sinüs içine herniasyonu (BHDVS) ile birlikte papilödem olan bir vakada (52 yaşında erkek) TSS’yi rapor etmiştir4). Stentlemeden 6 ay sonra papilödemin objektif olarak kaybolması ve venöz sinüs basınç gradiyentinin normalleşmesi (32 mmHg→12 mmHg, gradiyent 15 mmHg üzeri→5 mmHg) sağlanmıştır.
Ghorbani ve ark. (2025), intrakraniyal hipertansiyon ve papilödem ile prezente olan 4 rüptüre olmamış AVM vakasında endovasküler embolizasyonu rapor etmiştir3). Tedaviden sonraki 1 ay içinde bilateral papilödem kaybolmuş ve tam embolize edilen vakalarda ilaç ayarlaması gerekmemiştir. Vaka 1’de (35 yaşında erkek) LP başlangıç basıncı 38 cmH2O → embolizasyondan 1 hafta sonra 28 cmH2O → 1 ay sonra 21 cmH2O’ya normalleşmiş ve papilödem kaybolması doğrulanmıştır.
İdiyopatik intrakraniyal hipertansiyon, obeziteden bağımsız sistemik bir metabolik hastalık olarak konumlandırılmaktadır1). Obezite cerrahisi vs. bölgesel kilo yönetimi müdahalesinin randomize kontrollü çalışması (IIH Weight Trial, JAMA Neurol 2021) obezite cerrahisinin etkinliğini göstermiştir1). Androjen düzensizliğini hedef alan yeni tedavilere yönelik araştırmalar devam etmektedir1) ve cerrahi müdahalelerin kanıtlarının güçlendirilmesi de öncelikli konu olarak belirtilmiştir1). İdiyopatik intrakraniyal hipertansiyonun etiyolojisi, ek disfonksiyon faktörleri ve optimal tedavi yönteminin belirlenmesi gelecekteki araştırma konularıdır2).
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Idiopathic intracranial hypertension: a comprehensive review. Cureus. 2024;16(3):e56256.
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.