ระยะ 0-1
ระยะ 0 (ปกติ): ขอบด้านจมูก ด้านบน และด้านล่างไม่ชัดเจน ชั้นใยประสาทแบบรัศมี
ระยะ 1 (เริ่มต้นมาก): ความไม่ชัดของขอบด้านจมูกของปุ่มประสาทตา ไม่มีการนูนของขอบ รัศมีสีเทาจางๆ รอยพับของคอรอยด์แบบศูนย์กลางและแบบรัศมี

Papilledema คือการบวมของจานประสาทตาทั้งสองข้างจากความดันในกะโหลกศีรษะ (ICP) ที่สูงขึ้น คำว่า “papilledema” ใช้เฉพาะกับ ICP สูง โดยแยกจาก “optic disc edema” ที่เกิดจากสาเหตุอื่น ความดันที่เพิ่มขึ้นในช่องใต้อะแร็กนอยด์รอบเส้นประสาทตาจะกดทับเส้นประสาทและหยุดการไหลของแอกซอน ทำให้เกิดการบวมของจานประสาทตา
อุบัติการณ์รายปีของ IIH คือ 1.15/100,000 (ข้อมูลสหรัฐฯ 1997-2016, ผู้หญิง 1.97 เทียบกับผู้ชาย 0.36) 2) สูงสุดในช่วงอายุ 18-44 ปี (2.47/100,000) ความชุกในผู้หญิงสหรัฐฯ อายุ 18-55 ปี คือ 3.44/10,000 (95% CI 2.61-5.39) 3) ตามเชื้อชาติ: ผิวดำ 2.05 > ผิวขาว 1.04 > ฮิสแปนิก 0.67 > เอเชีย/หมู่เกาะแปซิฟิก 0.16 (ต่อ 100,000) 2) และสอดคล้องทางภูมิศาสตร์กับความชุกของโรคอ้วน (Moran I=0.20, P=0.03) 3)
ICP ปกติในผู้ใหญ่ <250 mmH2O ในเด็ก <280 mmH2O IIH ชนิดรุนแรงเฉียบพลัน (FIH) เกิดขึ้นใน 2-3% ของผู้ป่วย IIH ทั้งหมด มีลักษณะสูญเสียการมองเห็นอย่างรวดเร็วภายใน 4 สัปดาห์หลังจากเริ่มมีอาการ เป็นภาวะฉุกเฉิน 1)
Papilledema เป็นคำที่จำกัดเฉพาะภาวะความดันในกะโหลกศีรษะสูง (ICP) ในขณะที่อาการบวมของจานประสาทตาจากสาเหตุอื่น (เช่น เส้นประสาทตาอักเสบ ภาวะขาดเลือด รอยโรคที่แทรกซึม) เรียกว่า optic disc edema การแยกแยะนี้มีความสำคัญเพราะเกี่ยวข้องโดยตรงกับการระบุสาเหตุและการเลือกวิธีการรักษาที่เหมาะสม
ในระยะเฉียบพลัน papilledema ในระยะแรกมักไม่มีอาการที่ผู้ป่วยรับรู้ และการทำงานของการมองเห็นส่วนกลาง (สายตาที่ดีที่สุดที่แก้ไขแล้ว การมองเห็นสี) มักจะคงอยู่
ในเด็ก ภาวะความดันในกะโหลกศีรษะสูงมักถูกค้นพบจากตาเหล่เข้า (esotropia) ที่มาพร้อมกับอัมพาตของเส้นประสาทสมองคู่ที่ 6 ทั้งสองข้าง
ผลการตรวจจอตาในภาวะปุ่มประสาทตาบวมเฉียบพลัน:
ผลการตรวจเพิ่มเติมในภาวะปุ่มประสาทตาบวมเรื้อรัง: สีซีดของจานประสาทตา, การเจริญของเนื้อเยื่อเกลีย, เส้นเลือดเชื่อมต่อออปโตซิเลียรี, วัตถุหักเหแสง ในระยะเรื้อรัง ใยประสาทที่ตายแล้วจะไม่บวม ดังนั้นอาการบวมอาจหายไปแม้ความดันในกะโหลกศีรษะยังสูงอยู่ (ระยะสุดท้ายแบบฝ่อ)
ในกรณีที่จานประสาทตาแดงทั้งสองข้างและสายตาดี ต้องพิจารณาภาวะเลือดคั่งในปุ่มประสาทตาในการวินิจฉัยแยกโรคเสมอ ในภาวะเลือดคั่งในปุ่มประสาทตา สายตาจะเกือบปกติเว้นแต่จะถึงระยะสุดท้าย
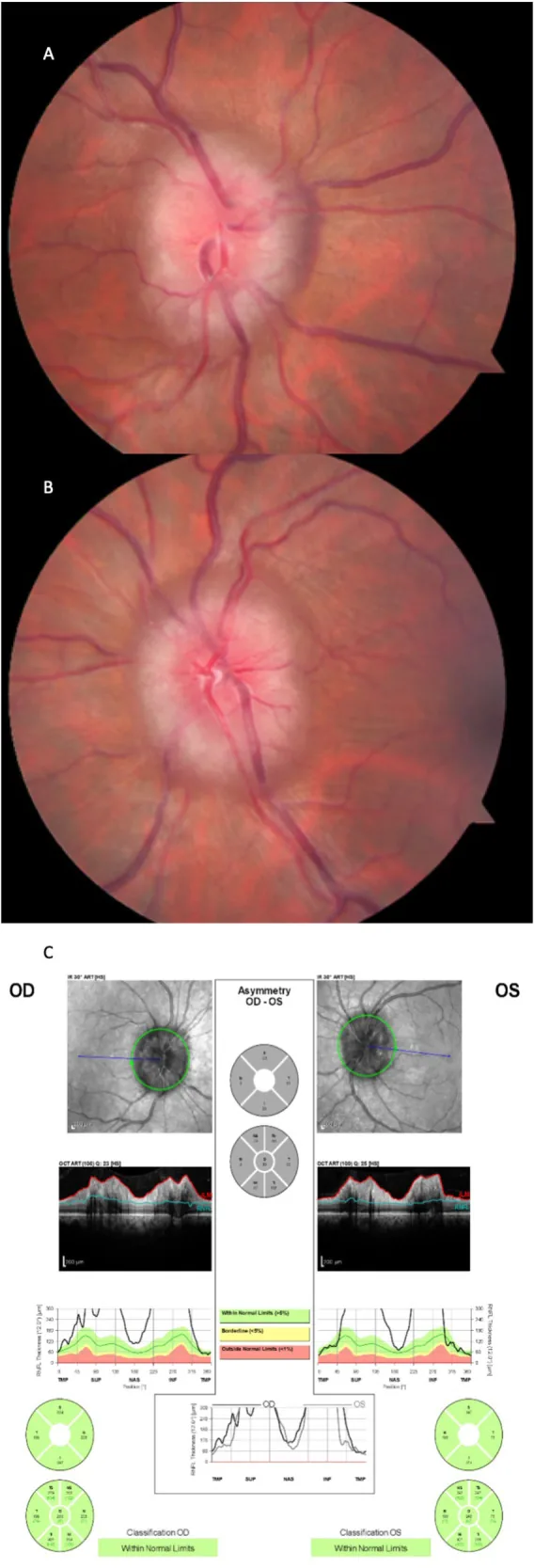
ความรุนแรงของปุ่มประสาทตาบวมประเมินโดยใช้เกณฑ์ Frisén (ระยะ 0-5) และใช้เป็นตัวบ่งชี้พยากรณ์การทำงานของการมองเห็น
ระยะ 0-1
ระยะ 0 (ปกติ): ขอบด้านจมูก ด้านบน และด้านล่างไม่ชัดเจน ชั้นใยประสาทแบบรัศมี
ระยะ 1 (เริ่มต้นมาก): ความไม่ชัดของขอบด้านจมูกของปุ่มประสาทตา ไม่มีการนูนของขอบ รัศมีสีเทาจางๆ รอยพับของคอรอยด์แบบศูนย์กลางและแบบรัศมี
ระยะ 2-3
ระยะที่ 2 (ระยะเริ่มต้น): ขอบเขตทั้งหมดไม่ชัดเจน ขอบด้านจมูกนูนขึ้น มีรัศมีรอบหัวประสาทตาสมบูรณ์
ระยะที่ 3 (ปานกลาง): เส้นผ่านศูนย์กลางของหัวประสาทตาเพิ่มขึ้น ส่วนของหลอดเลือดหลักบางส่วนไม่ชัดเจน มีส่วนยื่นคล้ายนิ้วที่ขอบด้านนอกของรัศมี
ระยะที่ 4–5
ระยะที่ 4 (ชัดเจน): หัวประสาทตาทั้งหมดนูนขึ้น ส่วนของหลอดเลือดหลักบนหัวประสาทตาไม่ชัดเจนโดยสมบูรณ์
ระยะที่ 5 (รุนแรง): นูนเป็นรูปโดม รัศมีแคบ ขอบเรียบ แอ่งสรีระหายไป
TVO เป็นอาการเฉพาะของภาวะหัวประสาทตาบวม แต่ไม่ได้เป็นสัญญาณบอกเหตุโดยตรงของการสูญเสียการมองเห็น อย่างไรก็ตาม หากความดันในกะโหลกศีรษะสูงเป็นเวลานาน อาจลุกลามไปสู่การสูญเสียลานสายตาส่วนปลายอย่างรุนแรง และตามด้วยการมองเห็นส่วนกลางลดลง หาก TVO เกิดขึ้นบ่อยครั้ง สิ่งสำคัญคือต้องไปพบผู้เชี่ยวชาญทันทีเพื่อหาสาเหตุ
ความเร็วในการเกิดภาวะหัวประสาทตาบวมขึ้นอยู่กับความเร็วของการเพิ่มขึ้นของความดันในกะโหลกศีรษะ ในกรณีที่ ICP เพิ่มขึ้นช้า อาจปรากฏภายในหลายสัปดาห์ ในขณะที่การเพิ่มขึ้นเฉียบพลันอาจปรากฏภายในไม่กี่ชั่วโมงถึงหนึ่งวัน
ในกรณีของ IIH การลดน้ำหนัก 5-10% ช่วยให้อาการของ ICP และ papilledema ดีขึ้น การทำให้ ICP ปกติ (remission) ต้องลดน้ำหนัก 24% (การวิเคราะห์ per protocol ของ IIHWT) 15) หากทำได้ยากด้วยการปรับเปลี่ยนวิถีชีวิตเพียงอย่างเดียว การผ่าตัดลดน้ำหนักก็เป็นทางเลือกหนึ่ง การจัดการน้ำหนักเป็นเพียงส่วนหนึ่งของการรักษาแบบประคับประคอง และอาจต้องใช้ร่วมกับการรักษาด้วยยาหรือการผ่าตัด ขึ้นอยู่กับระดับของ papilledema และการมีความบกพร่องทางการมองเห็น
การประเมินทำตามลำดับ: ยืนยัน papilledema ทั้งสองข้างด้วย ophthalmoscope → fluorescein angiography → OCT → CT/MRI + MRV with contrast → lumbar puncture (LP) ขั้นแรก วัดความดันโลหิตเพื่อแยกภาวะความดันโลหิตสูงชนิดร้ายแรง จากนั้นทำการถ่ายภาพฉุกเฉิน (CT → MRI + MRV with contrast) เพื่อประเมินรอยโรคที่กินเนื้อที่และ sinus venous thrombosis ทำ LP หลังจากมั่นใจว่าไม่มีความเสี่ยงต่อ brain herniation
MRI + MRV with contrast เหมาะสมที่สุด และการประเมิน sinus venous stenosis หรือ occlusion เป็นสิ่งจำเป็นใน IIH สัญญาณของ ICP สูงต่อไปนี้ได้รับการประเมิน:
| เกณฑ์ | เนื้อหา |
|---|---|
| 1. ภาวะปุ่มประสาทตาบวม | มีภาวะปุ่มประสาทตาบวมทั้งสองข้าง |
| 2. การตรวจทางระบบประสาท | ปกติ ยกเว้นความผิดปกติของเส้นประสาทสมอง |
| 3. การตรวจภาพทางระบบประสาท | ปกติ: เนื้อสมองปกติ ไม่มีการขยายของโพรงสมอง ไม่มีก้อน ไม่มีการเพิ่มความเข้มข้นผิดปกติ |
| 4. องค์ประกอบของน้ำไขสันหลัง | ปกติ |
| 5. ความดันเปิดของน้ำไขสันหลัง | ผู้ใหญ่ ≥250 mmH2O, เด็ก ≥280 mmH2O |
การวินิจฉัยสงสัย: มีภาวะปุ่มประสาทตาบวมทั้งสองข้าง + ผ่านเกณฑ์ข้อ 1-4 แต่ความดันน้ำไขสันหลังต่ำกว่าเกณฑ์ 25-30 cmH2O ถือเป็นเขตสีเทา แนะนำให้ประเมินซ้ำ
มีรายงานว่า 17.8% ของการวินิจฉัย IIH ไม่ถูกต้องหรือรีบร้อน และ 13.0% เป็นการวินิจฉัยผิดพลาด 18) สาเหตุที่พบบ่อยที่สุดของการวินิจฉัยผิดพลาดคือการไม่ทำ MRV (42.4%) ในผู้ป่วยที่ไม่ปกติ (เพศชาย, ค่าดัชนีมวลกายปกติ, เด็ก) ซึ่งนำไปสู่การมองข้ามภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำสมอง
Pseudopapilledema เกิดจากสายตายาวสูง, ดรูเซน, จานประสาทตาเอียง, เส้นใยประสาทที่มีปลอกไมอีลิน, แฮมาร์โทมา เป็นต้น ผลการตรวจต่อไปนี้บ่งชี้ถึง pseudopapilledema
รายการวินิจฉัยแยกโรค: ดรูเซนฝังลึก, จานประสาทตาเอียง, จานประสาทตาอักเสบจากเบาหวาน, จานประสาทตาอักเสบจากความดันโลหิตสูง, ตาอักเสบส่วนหลัง, เยื่อหุ้มประสาทตาอักเสบ, ม่านตาอักเสบ (ซาร์คอยโดซิส, VKH), ประสาทตาอักเสบ, โรคตาจากต่อมไทรอยด์, หลอดเลือดดำจอตาส่วนกลางอุดตัน, โรคเส้นประสาทตาขาดเลือดเฉียบพลันส่วนหน้า, โรคเส้นประสาทตาถูกแทรกซึม, เยื่อหุ้มสมองหุ้มเส้นประสาทตา
มีรายงานว่า 10% ของผู้ป่วย papilledema มีภาวะโลหิตจางจากการขาดธาตุเหล็กที่รักษาได้ และแนะนำให้ตรวจคัดกรอง
ในภาวะ papilledema คั่ง (papilledema จากความดันในกะโหลกศีรษะสูง) การมองเห็นอาจยังคงปกติในระยะแรก เนื่องจากแม้ว่าความดันในกะโหลกศีรษะสูงจะทำให้การไหลของแอกซอนที่จานประสาทตาหยุดชะงัก แต่ผลกระทบต่อการทำงานของประสาทรับความรู้สึกยังน้อยในระยะนี้ ในทางตรงกันข้าม ในประสาทตาอักเสบ การมองเห็นลดลงเฉียบพลันเกิดขึ้นได้ง่าย และความแตกต่างนี้ช่วยในการแยกโรค
เป้าหมายสามประการของการรักษาคือ: ① รักษาสาเหตุพื้นฐาน ② รักษาการทำงานของการมองเห็น ③ บรรเทาอาการ (เช่น ปวดศีรษะ)
หากความดันในกะโหลกศีรษะลดลงตั้งแต่เนิ่นๆ papilledema จะถูกดูดซึมอย่างรวดเร็วโดยไม่ทิ้งความบกพร่องทางการมองเห็น หากการรักษาล่าช้าและเกิดความบกพร่องทางการมองเห็นขึ้น จะกลายเป็นภาวะที่ไม่สามารถฟื้นคืนได้
| ยา | ขนาดยา | หมายเหตุ |
|---|---|---|
| อะเซตาโซลาไมด์ (ตัวเลือกแรก) | 250-500 มก. x 2/วัน → สูงสุด 2-4 กรัม/วัน | IIHTT (2014) พิสูจน์ประสิทธิภาพใน IIH ที่มีความบกพร่องลานสายตาเล็กน้อย16) ไม่มีผลสม่ำเสมอต่ออาการปวดศีรษะ ไม่ครอบคลุมโดยประกันในญี่ปุ่น |
| โทพิราเมต (ตัวเลือกที่สอง) | ปรับขนาดตามรายบุคคล | ลดความดันในกะโหลกศีรษะ + ผลช่วยลดน้ำหนัก ยังมีประโยชน์สำหรับอาการปวดศีรษะแบบไมเกรน มีผลทำให้ทารกพิการ → ห้ามใช้ในหญิงตั้งครรภ์ |
| ฟูโรเซไมด์ | ใช้เสริม | ทางเลือกเมื่อไม่ทนต่อ ACZ |
| เมทิลเพรดนิโซโลนทางหลอดเลือดดำ | 1 กรัม/วัน x 3 วัน | มาตรการชั่วคราวเฉพาะใน IIH ชนิดรุนแรงเฉียบพลัน แนวปฏิบัติที่ใช้ในอเมริกาเหนือ |
ผลข้างเคียงหลักของ ACZ: อาชา (ชาปลายมือปลายเท้า), การรับรสผิดปกติ (รสโลหะ), อาการทางเดินอาหาร (คลื่นไส้ อาเจียน ท้องเสีย), อ่อนเพลีย, นิ่วในไต ภาวะเลือดเป็นกรดจากการเผาผลาญแบบชดเชยเรื้อรัง, ภาวะโพแทสเซียมต่ำเล็กน้อย
| หัตถการ | อัตราการมองเห็นดีขึ้น | อัตราการปวดศีรษะดีขึ้น | ภาวะแทรกซ้อนหลัก |
|---|---|---|---|
| การผ่าตัดเปิดปลอกประสาทตา (ONSF) | 59% | 44% | ภาวะแทรกซ้อน 10-15% (รวมถึงสูญเสียการมองเห็น 1-2% CRAO/CRVO) อัตราการแย่ลง 34% ใน 1 ปี และ 45% ใน 3 ปี1) |
| การผ่าตัดใส่ท่อระบายน้ำไขสันหลัง (LPS/VPS) | 54% | 80% | ความล้มเหลวของท่อระบาย 43-50% การติดเชื้อ การเคลื่อนย้าย1) |
| การใส่ขดลวดในโพรงเลือดดำดูรา (VSS) | 78% | 82-83% | ต้องให้ยาต้านเกล็ดเลือดเป็นเวลา 6 เดือนหลังผ่าตัด อัตราการผ่าตัดซ้ำ 10-18%1) |
| การผ่าตัดลดน้ำหนัก | — | — | ในการทดลอง IIHWT RCT การลด ICP และน้ำหนักคงอยู่นาน 2 ปี15) |
ข้อบ่งชี้ของ VSS (การใส่ขดลวดในไซนัสดำดูรา): เมื่อยืนยันการตีบของทรานส์เวิร์สไซนัสร่วมกับความดันต่างกัน >8 mmHg ONSF ไม่ได้ลด ICP การทำ ONSF ข้างเดียวอาจไม่เพียงพอต่อผลต่อข้างตรงข้าม การผ่าตัดเปลี่ยนทางเดินน้ำไขสันหลังทางเอวไปช่องท้อง (LP shunt) มักถูกเลือกเป็นการผ่าตัดหลักสำหรับ IIH
2-3% ของผู้ป่วย IIH มีลักษณะเฉพาะคือการสูญเสียการมองเห็นอย่างรวดเร็วภายใน 4 สัปดาห์หลังจากเริ่มมีอาการ หลักการคือการรักษาในโรงพยาบาลและการรักษาทั้งทางการแพทย์และการผ่าตัดอย่างเข้มข้น
ความดันเปิดของน้ำไขสันหลังเฉลี่ยสูงมาก คือ 54.1 ซม.น้ำ (ช่วง 29-70) 6) ในชุดผู้ป่วย 16 รายของ Thambisetty 6) แม้จะได้รับการรักษาอย่างเข้มข้น 50% กลายเป็นตาบอดตามกฎหมาย และผู้ป่วยทุกรายมีข้อบกพร่องของลานสายตาที่เหลืออยู่และฝ่อของเส้นประสาทตา หากค่า MD พื้นฐานของ HVF น้อยกว่า -7 dB การฟื้นฟูการมองเห็นเป็นเรื่องยาก 1) ค่า pRNFL เริ่มต้นที่สูงสัมพันธ์กับการพยากรณ์การมองเห็นระยะยาวที่แย่ลง 1)
มีรายงานการฟื้นตัวของ FIH ด้วย acetazolamide เพียงอย่างเดียวในขนาดสูงสุด 4 กรัม/วัน (ชายอายุ 36 ปี, BMI 47.3, CSF OP 45 ซม.น้ำ → papilledema หายไปใน 4 เดือน, การมองเห็น 20/20 ทั้งสองข้างใน 6 เดือน) 8) เมื่อ FIH ร่วมกับความดันโลหิตสูงชนิดร้ายแรง การวินิจฉัยล่าช้าโดยเฉลี่ย 3.2 เดือน และการพยากรณ์การมองเห็นขั้นสุดท้ายอาจแย่มาก (การมองเห็นสุดท้าย 20/400 ถึงการรับรู้แสง) 7)
ความชุกของ IIH ในระหว่างตั้งครรภ์คือ 16/100,000 61% ของกรณีเกิดขึ้นในไตรมาสแรก 9) การตั้งครรภ์เองไม่ถือเป็นปัจจัยสาเหตุของ IIH การพยากรณ์การมองเห็นเทียบเท่ากับเมื่อไม่ได้ตั้งครรภ์ และโดยทั่วไปไม่ถือเป็นการตั้งครรภ์ที่มีความเสี่ยงสูง
การพยากรณ์โรค: อัตราการกลับเป็นซ้ำของ IIH 9–28%2) ปัจจัยพยากรณ์โรคไม่ดี: น้ำหนักเพิ่มขึ้น ความรุนแรงของ papilledema และระดับอาการปวดศีรษะเริ่มต้น2)
Acetazolamide เป็นยาตัวแรกที่มีประสิทธิภาพสำหรับ IIH แต่มีข้อห้ามในกรณีลิ่มเลือดอุดตันในหลอดเลือดดำสมองเพราะอาจทำให้อาการแย่ลง นอกจากนี้ยังมีข้อห้ามในเยื่อหุ้มสมองอักเสบจาก cryptococcus จำเป็นต้องระบุสาเหตุก่อนและเลือกการรักษาตามสาเหตุที่แท้จริง ควรทราบด้วยว่าไม่ครอบคลุมในประกันสุขภาพของญี่ปุ่น
จัดอยู่ในประเภท C ของ FDA แต่การทบทวนอย่างเป็นระบบไม่พบความสัมพันธ์เชิงสาเหตุกับความพิการแต่กำเนิด9) แม้การใช้ในขนาดสูง (≥1 กรัม/วัน) ในไตรมาสแรกก็ไม่พบความเสี่ยงต่อความพิการเพิ่มขึ้น ต้องใช้ภายใต้การปรึกษากับสูติแพทย์ และมักจำกัดให้ใช้หลังอายุครรภ์ 20 สัปดาห์
IIH ชนิดรุนแรงเฉียบพลันเป็นชนิดย่อยของ IIH ซึ่งมีลักษณะเฉพาะคือสูญเสียการมองเห็นอย่างรวดเร็วและรุนแรงภายใน 4 สัปดาห์หลังจากเริ่มมีอาการ เกิดขึ้นใน 2–3% ของผู้ป่วย IIH ในขณะที่ IIH ทั่วไปดำเนินไปค่อนข้างช้า IIH ชนิดรุนแรงเฉียบพลันจะแย่ลงภายในไม่กี่วัน และอาจทำให้ตาบอดถาวรหากไม่ได้รับการแทรกแซงอย่างรวดเร็ว6)
ความดันที่เพิ่มขึ้นในช่องใต้อะแร็กนอยด์รอบเส้นประสาทตาทำให้เกิดการกดทับเส้นประสาทตาและการหยุดชะงักของการไหลของแอกซอน ส่งผลให้เกิด papilledema โดยเฉพาะอย่างยิ่งผ่านทางเดินดังต่อไปนี้
ความดันในกะโหลกศีรษะสูงขึ้น → ความดันในช่องใต้อะแร็กนอยด์รอบเส้นประสาทตาเพิ่มขึ้น → การบีบรัดเส้นประสาทตา → การหยุดชะงักของการขนส่งตามแนวแอกซอนไปข้างหน้า → อาการบวมน้ำของเส้นประสาท (papilledema) ความดันที่คงอยู่ → ภาวะขาดเลือดภายในเส้นประสาท → การสูญเสียแอกซอน → ฝ่อของเส้นประสาทตา → ความบกพร่องทางการมองเห็น ในระยะฝ่อ เส้นใยประสาทที่ตายแล้วจะไม่บวม ดังนั้น papilledema อาจหายไปแม้ความดันในกะโหลกศีรษะจะยังคงสูงอยู่ (ระยะสุดท้ายแบบฝ่อ)
สมมติฐานความผิดปกติของการระบายน้ำไขสันหลัง
ความล่าช้าในการระบายน้ำไขสันหลังผ่าน arachnoid granulations และทางเดินน้ำเหลืองทำให้ความดันในกะโหลกศีรษะสูงขึ้น Minocycline รบกวนสัญญาณ cAMP ใน arachnoid granulations และลดการดูดซึมน้ำไขสันหลัง 13)
สมมติฐานความดันในไซนัสดำสูงขึ้น
ผู้ป่วย IIH มากกว่า 90% มีการตีบของ transverse sinus ทั้งสองข้าง 2) ห่วงโซ่: โรคอ้วน → ความดันในช่องท้องสูงขึ้น → ความดันในช่องอกสูงขึ้น → การระบายเลือดดำในสมองบกพร่อง → ความดันในกะโหลกศีรษะสูงขึ้น ประสิทธิผลของ VSS สนับสนุนสมมติฐานนี้
สมมติฐานความผิดปกติของเมแทบอลิซึมและฮอร์โมน
มีความผิดปกติของการควบคุมแอนโดรเจนเกี่ยวข้อง 2) Leptin มากเกินไป → การทำงานเกินของ choroid plexus → การผลิตน้ำไขสันหลังมากเกินไป ตัวรับ GLP-1 มีอยู่ที่ choroid plexus และ GLP-1RA ได้รับการแสดงให้เห็นว่าลดการผลิตน้ำไขสันหลังในแบบจำลองหนู
ในการทดลองแบบสุ่มที่มีกลุ่มควบคุมเปรียบเทียบการผ่าตัดลดน้ำหนักกับการแทรกแซงการจัดการน้ำหนักในชุมชน กลุ่มผ่าตัดลดน้ำหนักแสดงให้เห็นการลดลงของ ICP และการลดน้ำหนักอย่างต่อเนื่องเป็นเวลา 2 ปี 15) ความคุ้มค่าทางเศรษฐกิจหลังจาก 5 ปีก็เหนือกว่าการบำบัดด้วยอาหาร ปริมาณการลด ICP สัมพันธ์กับปริมาณการลดน้ำหนัก
ยาออกฤทธิ์ต่อตัวรับ GLP-1 เช่น exenatide กำลังได้รับความสนใจในฐานะตัวเลือกใหม่สำหรับการรักษา IIH ยาเหล่านี้ลดการหลั่งน้ำไขสันหลัง (CSF) ที่ choroid plexus โดยการลดกิจกรรม Na⁺/K⁺-ATPase มีรายงานการลด ICP 5.7 ± 2.9 cmH₂O หลังจากให้ยา 2.5 ชั่วโมงในมนุษย์ (P=0.048) คาดว่ามีกลไกสองประการ: ผลส่งเสริมการลดน้ำหนักและผลลด ICP โดยตรง อย่างไรก็ตาม ต้องระวังความเสี่ยงของการกลับมาน้ำหนักเพิ่มหลังจากหยุดยา ซึ่งอาจนำไปสู่การเกิด IIH
รายงานเกี่ยวกับความปลอดภัยและประสิทธิผลของการใส่ขดลวดใน transverse sinus สะสมเพิ่มขึ้นเรื่อยๆ 4, 5) ขณะนี้กำลังมีการทดลองแบบสุ่มที่มีกลุ่มควบคุมในสหราชอาณาจักรเปรียบเทียบ VSS กับ VP shunt อัตราการมองเห็นดีขึ้นใน VSS คือ 78% และอาการปวดศีรษะดีขึ้น 82-83% (การวิเคราะห์อภิมาน) อัตราการผ่าตัดซ้ำอยู่ในช่วง 10-18%
ยายับยั้ง 11β-HSD1 (11β-hydroxysteroid dehydrogenase type 1) กำลังถูกศึกษาในฐานะเป้าหมายการรักษาใหม่สำหรับ IIH 1)
มีการอภิปรายเพื่อเสนอนิยามตาม “การคุกคามต่อการมองเห็น” แทนเกณฑ์เวลา “ภายใน 4 สัปดาห์” 1) เกณฑ์เวลาอาจทำให้พลาดกรณีที่มีการดำเนินโรคอย่างรวดเร็ว
มีรายงานภาวะ papilledema ในผู้ป่วยที่ไม่ตรงกับโปรไฟล์ความเสี่ยงแบบดั้งเดิม 1) เช่น IIH ในผู้ที่ไม่เป็นโรคอ้วนและไม่ใช่เพศหญิง ที่เกี่ยวข้องกับ MIS-C (กลุ่มอาการอักเสบหลายระบบในเด็ก) และ VITT หลังวัคซีน AstraZeneca
พบความแตกต่างอย่างมีนัยสำคัญระหว่างรัฐในสหรัฐอเมริกา (Moran I=0.20, P=0.03) 3) ในเท็กซัส โอคลาโฮมา ฯลฯ ยังพบความไม่สอดคล้องกันระหว่างอัตราโรคอ้วนที่สูงกับ IIH ที่ต่ำ ซึ่งยังไม่ทราบสาเหตุ
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Navigating the enigma: a comprehensive review of idiopathic intracranial hypertension. Cureus. 2024;16(3):e56256.
Fraz MA, Kim BM, Chen JJ, et al. Nationwide prevalence and geographic variation of idiopathic intracranial hypertension among women in the United States. Ophthalmology. 2025;132:476-483.
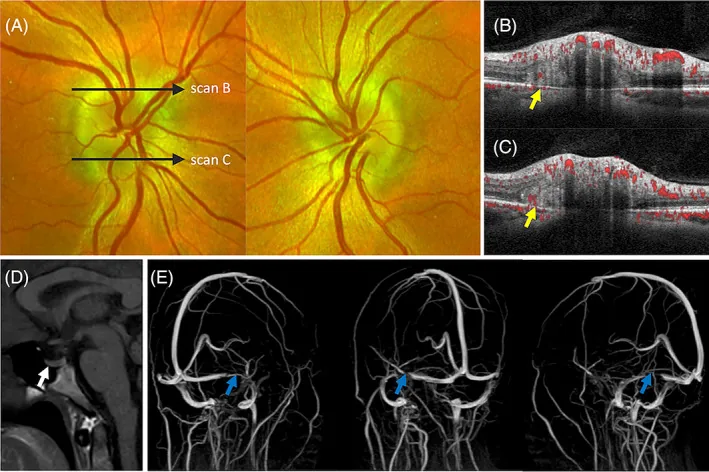
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.
Thambisetty M, Lavin PJ, Newman NJ, Biousse V. Fulminant idiopathic intracranial hypertension. Neurology. 2007;68(3):229-232.
Aldhahwani B, Shah SM, Jiang H, Lam BL. Severe visual loss from concurrent fulminant idiopathic intracranial hypertension and malignant arterial hypertension: prompt suspicion matters. Am J Ophthalmol Case Reports. 2024;36:102201.
Srivastava O, Micieli JA. Resolution of fulminant idiopathic intracranial hypertension treated with acetazolamide. Case Rep Neurol. 2022;14:432-436.
Palermo M, Trevisi G, D’Arrigo S, Sturiale CL. Idiopathic intracranial hypertension in pregnancy: a systematic review on clinical course, treatments, delivery and maternal-fetal outcome. Eur J Neurol. 2025;32:e70186.
Alves S, Sousa N, Cardoso L, Alves J. Multidisciplinary management of idiopathic intracranial hypertension in pregnancy: case series and narrative review. Braz J Anesthesiol. 2022;72(6):790-794.
Regev T, Fried-Regev N, Leeman S, et al. Transverse venous sinus stenting for fulminant idiopathic intracranial hypertension during pregnancy: a report of two cases and literature review. Quant Imaging Med Surg. 2025;15(5):4796-4815.
Selvaraj J, Veeranki V, Kommaraju SY, et al. Abortion and fulminant idiopathic intracranial hypertension. Cureus. 2021;13(2):e13501.
Paramo R, Leishangthem L. Optic atrophy secondary to minocycline-induced idiopathic intracranial hypertension. BMJ Case Rep. 2023;16:e252731.
Mollan SP, Davies B, Silver NC, et al. Idiopathic intracranial hypertension: consensus guidelines on management. J Neurol Neurosurg Psychiatry. 2018;89(10):1088-1100.
Mollan SP, Mitchell JL, Ottridge RS, et al. Effectiveness of bariatric surgery vs community weight management intervention for the treatment of idiopathic intracranial hypertension: a randomized clinical trial. JAMA Neurol. 2021;78:678-686.
Wall M, McDermott MP, Kieburtz KD, et al. Effect of acetazolamide on visual function in patients with idiopathic intracranial hypertension and mild visual loss: the idiopathic intracranial hypertension treatment trial. JAMA. 2014;311:1641-1651.
Pasricha SV, Bhayana R, Wu PE. Supine headache and papilledema: a case and review of cerebral venous sinus thrombosis. Clin Case Rep. 2023;11:e07329.
Fisayo A, Bruce BB, Newman NJ, Biousse V. Overdiagnosis of idiopathic intracranial hypertension. Neurology. 2016;86:341-350.