ภาวะหลอดเลือดแดงจอตาส่วนกลางอุดตัน (CRAO) เป็นภาวะฉุกเฉินทางจักษุวิทยา ที่ทำให้การมองเห็น ลดลงอย่างรุนแรงเฉียบพลันโดยไม่เจ็บปวด เนื่องจากการอุดตันอย่างฉับพลันของหลอดเลือดแดงจอตาส่วนกลาง
เนื่องจากการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้ของจอตาเริ่มต้นประมาณ 100 นาทีหลังการอุดตัน จึงจำเป็นต้องได้รับการรักษาโดยเร็วที่สุด
CRAO แบ่งออกเป็นสองประเภทหลัก: ชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ (>90%) และชนิดสัมพันธ์กับหลอดเลือดแดงอักเสบ มีสามชนิดย่อย: แบบถาวร, แบบชั่วคราว, และแบบที่มีหลอดเลือดแดงซิลิโอเรตินาเปิดอยู่
มีปัจจัยเสี่ยงร่วมกับโรคหลอดเลือดสมอง โดยผู้ป่วย CRAO 15-20% จะเกิดโรคหลอดเลือดสมองภายใน 30 วัน
ในผู้ป่วยทุกรายที่มีอายุมากกว่า 50 ปี การแยกโรคหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ออกเป็นสิ่งสำคัญที่สุด หากสงสัย ให้เริ่มให้สเตียรอยด์ ก่อนการวินิจฉัยที่แน่ชัด
โอกาสที่การมองเห็น จะฟื้นตัวโดยไม่ได้รับการรักษามีเพียงประมาณ 18% และผลลัพธ์ทางการมองเห็น มักไม่ดี โดยมักลดลงเหลือน้อยกว่านับนิ้ว
ในระยะเฉียบพลัน จะทำการสูดดมอะมิลไนไตรท์, ฉีดไดอะม็อกซ์ ทางหลอดเลือดดำ, ให้ยูโรคิเนส, นวดลูกตา, และเจาะห้องหน้าลูกตา หากภายใน 24 ชั่วโมงหลังเริ่มมีอาการ ควรให้การรักษาอย่างจริงจัง
มีรายงานว่าการให้ PGE₁ (พรอสตาแกลนดิน E₁) ตั้งแต่เนิ่นๆ มีประสิทธิภาพในการปรับปรุงการมองเห็น (อยู่ในขั้นตอนการวิจัย)
ภาวะหลอดเลือดแดงจอตาอุดตันเป็นโรคที่ทำให้การทำงานของการมองเห็น บกพร่องอย่างรุนแรง เนื่องจากจอตาขาดเลือดและเนื้อตายจากการอุดตันของหลอดเลือดแดงจอตา เนื่องจากการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้ของจอตาเริ่มต้นประมาณ 100 นาทีหลังการอุดตัน ผลลัพธ์ทางการมองเห็น จึงมักไม่ดีแม้จะได้รับการรักษา แบ่งออกเป็นสามประเภทตามตำแหน่งที่อุดตัน:
CRAO
ภาวะหลอดเลือดแดงจอตาส่วนกลางอุดตัน (Central Retinal Artery Occlusion): การอุดตันของหลอดเลือดแดงจอตาส่วนกลาง เป็นชนิดที่รุนแรงที่สุด การมองเห็น มักลดลงเหลือเพียงการเคลื่อนไหวของมือหรือการรับรู้แสง
อุบัติการณ์ : 1 ต่อ 100,000 คนต่อปี, 1 ต่อ 10,000 ผู้ป่วยนอก8) .
BRAO
ภาวะหลอดเลือดแดงจอประสาทตาสาขาอุดตัน (Branch Retinal Artery Occlusion): การอุดตันของสาขา การพยากรณ์โรคด้านการมองเห็น ขึ้นอยู่กับตำแหน่งที่อุดตันอย่างมาก
ลักษณะเฉพาะ : 80% ในที่สุดจะคงไว้ซึ่งการมองเห็นที่แก้ไขแล้ว ที่ 0.5 หรือดีกว่า การมองเห็น จะไม่ลดลงหากจุดรับภาพไม่ได้รับความเสียหาย
ภาวะหลอดเลือดแดงซิลิโอเรตินอลอุดตัน
ภาวะหลอดเลือดแดงซิลิโอเรตินอลอุดตัน (Cilioretinal Artery Occlusion): การอุดตันของหลอดเลือดแดงซิลิอารี เป็นสาขาหนึ่งของหลอดเลือดแดงซิลิอารีส่วนหลังสั้น พบได้ประมาณ 32% ของดวงตา หล่อเลี้ยงจอประสาทตา บริเวณใกล้กลุ่มเส้นประสาทพาพิลโลมากิวลาร์
ลักษณะเฉพาะ : อาจเกิดขึ้นร่วมกับ CRAO หรือเกิดขึ้นเพียงอย่างเดียว
CRAO ยังแบ่งออกเป็นชนิดไม่เกิดจากหลอดเลือดแดงอักเสบและชนิดเกิดจากหลอดเลือดแดงอักเสบ CRAO ชนิดไม่เกิดจากหลอดเลือดแดงอักเสบคิดเป็นมากกว่า 90% ของทุกกรณี และมี 3 ชนิดย่อยดังนี้:
CRAO ชนิดไม่เกิดจากหลอดเลือดแดงอักเสบแบบถาวร : เกิดจากลิ่มเลือดหรือสิ่งอุดตันเนื่องจากหลอดเลือดแดงแข็ง คิดเป็นประมาณ 2 ใน 3 ของกรณี CRAO ทั้งหมด การมองเห็น โดยทั่วไปน้อยกว่า 0.1 และจุดแดงเชอร์รี ่ (cherry-red spot) เป็นลักษณะเฉพาะที่พบได้ทั่วไปCRAO ชนิดไม่เกิดจากหลอดเลือดแดงอักเสบแบบชั่วคราว : คล้ายกับภาวะสมองขาดเลือดชั่วคราว (TIA) เป็นเวลาหลายนาทีถึงหลายชั่วโมง สาเหตุที่พบบ่อยที่สุดคือสิ่งอุดตันที่เคลื่อนที่ได้ และการพยากรณ์โรคด้านการมองเห็น ดีที่สุดCRAO ชนิดไม่เกิดจากหลอดเลือดแดงอักเสบร่วมกับหลอดเลือดแดงซิลิโอเรตินอลยังคงเปิด : เนื่องจากหลอดเลือดแดงซิลิโอเรตินอลรักษาการไหลเวียนของโฟเวียไว้ การมองเห็น ส่วนกลางจึงอาจคงอยู่ได้
CRAO ชนิดเกิดจากหลอดเลือดแดงอักเสบ เกิดขึ้นเป็นรองจากหลอดเลือดแดงเซลล์ยักษ์อักเสบ (GCA) และคิดเป็นประมาณ 4% ของผู้ป่วย CRAO มีการพยากรณ์โรคที่แย่ที่สุดในสี่ชนิด และการสูญเสียการมองเห็น แทบจะไม่สามารถฟื้นคืนได้ มีแนวโน้มที่จะเกิดขึ้นในผู้ป่วยอายุ 70 ปีขึ้นไป และมักมีอาการที่เกี่ยวข้องกับ GCA เช่น ปวดศีรษะ กดเจ็บหนังศีรษะ ขากรรไกรขัดเมื่อเคี้ยว อ่อนเพลียทั่วไป และน้ำหนักลด การแยก CRAO ชนิดเกิดจากหลอดเลือดแดงอักเสบในผู้ป่วย CRAO ทุกรายที่มีอายุมากกว่า 50 ปีเป็นสิ่งสำคัญที่สุด และทำการวัดอัตราการตกตะกอนของเม็ดเลือดแดง (ESR) และ CRP อย่างรวดเร็ว และตัดชิ้นเนื้อหลอดเลือดแดงขมับหากจำเป็น หากสงสัย GCA อย่างมาก ให้เริ่มให้สเตียรอยด์ ทั้งระบบทันทีโดยไม่รอการวินิจฉัยที่แน่ชัด 8) การรักษาที่ล่าช้าจะเพิ่มความเสี่ยงต่อการตาบอดในตาอีกข้าง
อุบัติการณ์ของ CRAO ประมาณ 1 ต่อ 100,000 คนต่อปี หรือ 1 ต่อ 10,000 ผู้ป่วยนอก อายุเฉลี่ยที่เริ่มป่วยคือช่วงต้น 60 ปี และอุบัติการณ์เพิ่มขึ้นตามอายุ 8) พบในผู้ชายบ่อยกว่า และมักเกิดในตาข้างเดียว แต่ 1-2% เกิดในทั้งสองข้าง ในกรณีที่เกิดทั้งสองข้าง ต้องสงสัยหลอดเลือดแดงเซลล์ยักษ์อักเสบ 8) อุบัติการณ์ในญี่ปุ่นต่ำกว่าเมื่อเทียบกับตะวันตก และอาจกล่าวได้ว่าเป็นโรคที่ค่อนข้างหายาก แต่เป็นโรคที่เร่งด่วนสูงซึ่งการตอบสนองตั้งแต่เนิ่นๆ เป็นตัวกำหนดการพยากรณ์โรคด้านการมองเห็น
จอประสาทตา เป็นเนื้อเยื่อที่แยกความแตกต่างจากสมองในช่วงตัวอ่อน และถือเป็นส่วนหนึ่งของระบบประสาทส่วนกลาง ความสัมพันธ์กับโรคหลอดเลือดสมองนั้นใกล้ชิด และในปี 2013 AHA/ASA (สมาคมโรคหัวใจอเมริกัน/สมาคมโรคหลอดเลือดสมอง) ได้ปรับปรุงคำจำกัดความของโรคหลอดเลือดสมอง และกำหนดให้ภาวะจอประสาทตา ขาดเลือดเป็นชนิดหนึ่งของภาวะสมองขาดเลือด (CNS infarction) อย่างชัดเจน 8) ผู้ป่วย CRAO 15-20% คาดว่าจะเกิดโรคหลอดเลือดสมองภายใน 30 วัน และในฐานะ “Eye stroke (โรคหลอดเลือดสมองของตา)” จึงแนะนำให้มีการประเมินร่างกายโดยรวมอย่างเร่งด่วนที่ศูนย์โรคหลอดเลือดสมอง 8)
Q
CRAO เกี่ยวข้องกับโรคหลอดเลือดสมองหรือไม่?
A
CRAO มีปัจจัยเสี่ยงร่วมกับโรคหลอดเลือดสมอง (หลอดเลือดแดงแข็ง, ภาวะหัวใจห้องบนสั่นพลิ้ว, ภาวะลิ่มเลือดอุดตัน ฯลฯ) และความเสี่ยงของโรคหลอดเลือดสมองภายใน 30 วันหลังเกิดอาการสูงถึง 15-20% 8) AHA/ASA นิยามภาวะจอประสาทตา ขาดเลือดว่าเป็นภาวะสมองขาดเลือด และหลังจากเกิด CRAO การประเมินร่างกายโดยรวมอย่างเร่งด่วนร่วมกับแผนกประสาทวิทยาและอายุรศาสตร์โรคหัวใจเป็นสิ่งจำเป็น
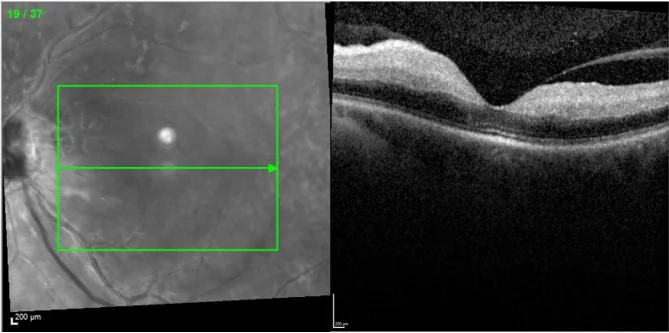
ภาพ OCT ของภาวะหลอดเลือดแดงจอประสาทตาส่วนกลางอุดตัน พบการสะท้อนแสงสูงแบบกระจายและความหนาของจอประสาทตาชั้นในบริเวณจุดรับภาพ Louie E, et al. Paracentral acute middle maculopathy presenting as a sign of impending central retinal artery occlusion: a case report. BMC Ophthalmol. 2023. Figure 3. PM
CI D: PMC10262410. License: CC BY.
ภาพถ่ายจอประสาทตา ด้วยอินฟราเรดและภาพตัดขวาง OCT ของจุดรับภาพ OCT แสดงการสะท้อนแสงสูงแบบกระจายและความหนาของจอประสาทตา ชั้นใน ซึ่งเป็นผลการตรวจที่บ่งชี้ภาวะจอประสาทตา ขาดเลือดเฉียบพลัน และเหมาะสมกับบทความเกี่ยวกับภาวะหลอดเลือดแดงจอประสาทตาส่วนกลางอุดตัน
ลักษณะเด่นที่สุดคือการสูญเสียการมองเห็น อย่างรุนแรงแบบไม่เจ็บปวดที่เกิดขึ้นอย่างฉับพลัน
การมองเห็น ลดลงอย่างรวดเร็วการมองเห็น มักลดลงเหลือเพียงเห็นมือโบกหรือเห็นแสง เนื่องจากไม่มีอาการปวด ผู้ป่วยอาจไม่ตระหนักถึงความเร่งด่วน จึงต้องให้ความสนใจอาการนำของการมองเห็น ผิดปกติชั่วคราว : อาจมีอาการมองเห็น ผิดปกติชั่วคราว (ตามัวชั่วคราว ) เกิดขึ้นซ้ำๆ ก่อนเกิด CRAO ซึ่งมีความสำคัญในฐานะอาการเตือนของโรคหลอดเลือดสมอง (ภาวะสมองขาดเลือดชั่วคราว)การคงไว้ซึ่งการมองเห็น เมื่อหลอดเลือดแดงซิลิโอเรตินาลไม่ถูกอุดตัน : ในบุคคลที่หลอดเลือดแดงซิลิโอเรตินาลเลี้ยงบริเวณรอยบุ๋มจอประสาทตา (ประมาณ 32% ของดวงตาทั้งหมด ประมาณ 1 ใน 3 ของ CRAO) หลอดเลือดนี้อาจไม่ได้รับผลกระทบจากการอุดตัน ดังนั้นการมองเห็น ส่วนกลางจึงอาจคงอยู่ได้
ใน CRAO อาจมีอาการมองเห็น ผิดปกติชั่วคราวเกิดขึ้นซ้ำๆ ก่อนเกิดอาการ ภาวะนี้เรียกว่า ตามัวชั่วคราว (amaurosis fugax) และเป็นสัญญาณเตือนที่สำคัญในฐานะอาการนำของโรคหลอดเลือดสมอง (ภาวะสมองขาดเลือดชั่วคราว) การมองเห็น จะหายไปไม่กี่นาทีแล้วฟื้นคืนเอง แต่มักเป็นลางบอกเหตุของอาการหลัก
มีรายงานกรณีเด็กหญิงอายุ 6 ปีที่มี CRAO ที่เกี่ยวข้องกับ COVID-19 ซึ่งสูญเสียการมองเห็น ทั้งสองข้างอย่างฉับพลัน แสดงให้เห็นว่า (แม้จะพบได้ยาก) การเกิดในเด็กก็เป็นไปได้ 1)
มีผลการตรวจที่จำเพาะในระยะเฉียบพลัน แต่จะเปลี่ยนแปลงไปตามเวลา ในระยะเฉียบพลันมาก (ภายใน 2 ชั่วโมงหลังเริ่มอาการ) การตรวจจอประสาทตา อาจปกติ หรืออาจมีเพียงความขุ่นเล็กน้อยที่จุดรับภาพ
จุดแดงเชอร์รี ่ (cherry-red spot)จอประสาทตา จะขุ่นเป็นสีขาวขุ่นบริเวณขั้วหลัง แอ่งกลางตาจะไม่ขุ่นเพราะประกอบด้วยชั้นนอกของจอประสาทตา เท่านั้นและได้รับสารอาหารจากคอรอยด์ จึงปรากฏเป็นสีแดงตัดกับความขุ่นรอบข้าง ในภาวะหลอดเลือดแดงตา (OAO ) อุดตัน การไหลเวียนของคอรอยด์ ก็เสียหายด้วย จึงไม่มีจุดแดงเชอร์รี ่8) หลอดเลือดแดงตีบแคบและเป็นเส้นสีขาว : หลอดเลือดแดงจอประสาทตา ที่อุดตันจะแคบลงอย่างมากและอาจกลายเป็นเส้นสีขาวโดยไม่มีเลือดในหลอดเลือดการไหลแบบลูกปัด (beading) และการไหลแบบเป็นส่วน (fragmentation) : ในหลอดเลือดแดงที่อุดตัน จะเห็นเสาเลือดเล็กๆ ไหลช้าๆ ซึ่งเป็นลักษณะเฉพาะปรากฏการณ์แบ่งส่วนแบบตู้รถไฟ (boxcar segmentation) : เลือดถูกแบ่งออกเป็นส่วนๆ คล้ายปมในหลอดเลือดแดงและหลอดเลือดดำ บ่งชี้ภาวะขาดเลือดรุนแรงในระยะเฉียบพลัน8)
OCT จอประสาทตา (จากชั้นเส้นใยประสาทถึงชั้นแกรนูลาร์ใน) ต่างจากอาการบวมน้ำจอประสาทตา ทั่วไป สิ่งนี้สะท้อนถึงอาการบวมน้ำภายในเซลล์ (เซลล์บวม) เนื่องจากการขาดเลือด โรคจุดรับภาพกลางชั้นกลางเฉียบพลัน (PAMM ) เป็นแถบสะท้อนแสงสูงในชั้นกลางของจอประสาทตา ที่ตรวจพบด้วย OCT ซึ่งเป็นลักษณะเฉพาะในระยะเฉียบพลัน8) ใน CRAO ชนิดไม่เกิดจากหลอดเลือดแดงอักเสบชั่วคราว ความหนาของจอประสาทตา ชั้นในจะเล็กน้อยและเห็นการสะท้อนแสงสูงของชั้นใน ภายในไม่กี่สัปดาห์ จะเกิดการบางลงของจอประสาทตา และคอรอยด์ ความขุ่นของจอประสาทตา จะหายไป 4-6 สัปดาห์หลังเริ่มมีอาการ แต่เกิดการฝ่อถอยหลังไม่เฉพาะชั้นในเท่านั้น แต่รวมถึงชั้นนอกด้วย ทำให้โครงสร้างเป็นชั้นยากต่อการระบุการตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA ) : เวลาการไหลเวียนจากแขนถึงจอประสาทตา ยาวนานกว่า 30 วินาที (ปกติประมาณ 12 วินาที) โดยมีการเติมเต็มหลอดเลือดจอประสาทตา ล่าช้าอย่างมีนัยสำคัญ เห็นความไม่สม่ำเสมอของผนังหลอดเลือด การรั่วของฟลูออเรสซีน อย่างชัดเจน และเวลาการไหลเวียนภายในจอประสาทตา ล่าช้า มีประโยชน์ในการระบุตำแหน่งที่อุดตัน และยังใช้ประเมินการมีอยู่ของหลอดเลือดแดงซิลิโอเรตินอลและขอบเขตการไหลเวียนเลือดการตรวจคลื่นไฟฟ้าจอประสาทตา (ERG ) : เซลล์รับแสง ยังมีชีวิตอยู่ได้เพราะสารอาหารจากคอรอยด์ ดังนั้นคลื่น a จึงปกติ แต่เนื่องจากความเสียหายต่อเซลล์ไบโพลาร์และเซลล์มุลเลอร์ คลื่น b จึงลดลงหรือหายไป แสดง ERG ชนิดลบ นี่เป็นลักษณะเฉพาะของ CRAO และยืนยันภาวะขาดเลือดที่เด่นในชั้นในทางสรีรวิทยาไฟฟ้าOCTA (การตรวจหลอดเลือดด้วยแสงโคฮีเรนซ์โทโมกราฟี)จอประสาทตา ชั้นผิวได้โดยไม่ต้องผ่าตัด รูปแบบการขาดการไหลเวียนในระยะเฉียบพลันกำลังถูกศึกษาเป็นปัจจัยทำนายผลระยะยาว
ในเด็กหญิงอายุ 6 ปีที่มี CRAO ที่เกี่ยวข้องกับ COVID-19 การบางลงของ RNFL (ชั้นเส้นใยประสาทจอประสาทตา ) ยังคงอยู่ 5 เดือนหลังจากเริ่มมีอาการ1) ใน OCT ระยะเรื้อรัง จอประสาทตา จะบางลง และเกิดการฝ่อถอยหลังไม่เฉพาะชั้นในเท่านั้น แต่รวมถึงชั้นนอกด้วย ทำให้โครงสร้างเป็นชั้นยากต่อการระบุ
Q
ทำไมจึงเกิดจุดแดงเชอร์รี่ (cherry-red spot)?
A
ใน CRAO ชั้นในทั้งหมดของจอประสาทตา จะขุ่นเป็นสีขาวขุ่นเนื่องจากอาการบวมน้ำของเซลล์จากการขาดเลือด อย่างไรก็ตาม รอยบุ๋มจอตา (fovea) จะไม่ขุ่นเพราะประกอบด้วยชั้นนอกของจอประสาทตา เท่านั้นและได้รับสารอาหารจากเส้นเลือดฝอยคอรอยด์ กลไกของจุดแดงเชอร์รี ่คือการปรากฏของสีแดงของคอรอยด์ ที่ตัดกับความขุ่นโดยรอบ ดู ส่วนพยาธิสรีรวิทยา สำหรับกายวิภาคของหลอดเลือดโดยละเอียด
สาเหตุหลักของ CRAO คือภาวะหลอดเลือดอุดตันจากสิ่งอุดตัน (embolism) คิดเป็นประมาณ 95% ของทุกกรณี8) การกระจายของสาเหตุแตกต่างกันไปตามอายุและโรคพื้นเดิม
กลุ่มอายุ สาเหตุหลัก ภาวะที่ควรค้นหา 50 ปีขึ้นไป สิ่งอุดตัน/ลิ่มเลือดจากหลอดเลือดแดงแข็ง หลอดเลือดแดงคาโรติดตีบ, ภาวะหัวใจห้องบนสั่นพลิ้ว, ความดันโลหิตสูง น้อยกว่า 50 ปี ความผิดปกติของการแข็งตัวของเลือด, PFO, หลอดเลือดอักเสบ สิ่งอุดตันแบบย้อนทาง, โรคภูมิต้านตนเอง
สิ่งอุดตันจากหลอดเลือดแดงแข็ง : มักเกิดในผู้สูงอายุที่มีโรคทางระบบ เช่น ความดันโลหิตสูง หลอดเลือดแดงแข็ง และเบาหวาน สิ่งอุดตันเกิดจากแผ่นไขมันในหลอดเลือดแดงคาโรติดภายในหรือลิ่มเลือดในหัวใจจากโรคหัวใจ สิ่งอุดตันคอเลสเตอรอล (แผ่น Hollenhorst) หรือสิ่งอุดตันที่กลายเป็นปูนหลุดจากหลอดเลือดแดงคาโรติดหรือส่วนโค้งของเอออร์ตา และทำให้เกิดการอุดตันในส่วนที่แคบที่สุดของรูหลอดเลือดแดงจอประสาทตา ส่วนกลาง (ขณะทะลุผ่านเยื่อดูราของเส้นประสาทตา )Patent Foramen Ovale (PFO) : สาเหตุสำคัญของ CRAO ในผู้ป่วยอายุต่ำกว่า 50 ปี เกิดจากกลไกการอุดตันแบบ paradoxical embolism ซึ่งลิ่มเลือดจากหลอดเลือดดำเข้าสู่หลอดเลือดแดงผ่าน PFO สัดส่วนที่ต้องวินิจฉัยด้วยการตรวจคลื่นเสียงสะท้อนหัวใจผ่านหลอดอาหาร (TEE) สูงถึง 85.7% ในขณะที่การตรวจผ่านผนังทรวงอก (TTE) ทำได้เพียง 14.3%3) Giant Cell Arteritis (GCA) : มักเกิดในผู้ป่วยอายุมากกว่า 50 ปี โดยเฉพาะมากกว่า 70 ปี คิดเป็นประมาณ 4% ของผู้ป่วย CRAO หากไม่รักษามีความเสี่ยงต่อการสูญเสียการมองเห็น ในตาอีกข้าง การตรวจคัดกรองด้วย ESR, CRP และ CBC เป็นสิ่งจำเป็น8) การฉีดกรดไฮยาลูโรนิก (HA) : มีรายงานผู้ป่วย RAO หลังฉีด HA ใต้ผิวหนังบริเวณใบหน้าเพื่อความสวยงามเพิ่มขึ้น8) กลไกน่าจะเกิดจากการอุดตันแบบย้อนกลับ และการอุดตันสามารถเกิดขึ้นได้แม้ใช้ HA ปริมาณเพียง 0.08 มล.2) หลอดเลือดอักเสบ การติดเชื้อ การบาดเจ็บ การหดเกร็งของหลอดเลือด : แม้พบได้น้อยแต่อาจเป็นสาเหตุได้ มีรายงานการหดเกร็งของหลอดเลือดที่เกี่ยวข้องกับไมเกรน หรือการใช้โคเคนสาเหตุพิเศษในผู้ป่วยอายุน้อย : ในผู้ป่วยอายุต่ำกว่า 50 ปี ความผิดปกติของระบบการแข็งตัวของเลือด (เช่น กลุ่มอาการแอนไทฟอสโฟไลปิด ภาวะลิ่มเลือดอุดตันง่าย) โรคหัวใจ ความผิดปกติแต่กำเนิด และหลอดเลือดจอตาอักเสบ พบได้บ่อยกว่าภาวะหลอดเลือดแข็ง ใน CRAO ในผู้ป่วยอายุน้อย ควรทำการตรวจคลื่นเสียงสะท้อนหัวใจผ่านหลอดอาหารและการตรวจระบบการแข็งตัวอย่างจริงจังเพื่อหาต้นตอของลิ่มเลือดCOVID-19 : สามารถทำให้เกิด CRAO ผ่านภาวะเลือดแข็งตัวมากเกินและความผิดปกติของเยื่อบุหลอดเลือดที่นำไปสู่การเกิดลิ่มเลือด และมีรายงานในเด็กด้วย1)
ปัจจัยเสี่ยงที่ปรับเปลี่ยนได้ ได้แก่ การสูบบุหรี่ ความดันโลหิตสูง ค่า BMI สูง ภาวะไขมันในเลือดผิดปกติ เบาหวาน ความผิดปกติของการแข็งตัวของเลือด และโรคหัวใจ (รวมถึงภาวะหัวใจห้องบนสั่นพลิ้ว)8) ผู้ป่วย CRAO ประมาณ 60% มีปัจจัยเสี่ยงทางหลอดเลือดอย่างน้อยหนึ่งอย่างที่ไม่ได้รับการวินิจฉัย โดยภาวะไขมันในเลือดผิดปกติพบบ่อยที่สุด ระดับ HDL คอเลสเตอรอลต่ำยังถูกรายงานว่าเป็นปัจจัยเสี่ยงอิสระ8)
ปัจจัยเสี่ยงทั่วร่างกายมีดังต่อไปนี้
ความดันโลหิตสูง : ปัจจัยเสี่ยงที่ปรับเปลี่ยนได้สำคัญที่สุดภาวะไขมันในเลือดผิดปกติ : ปัจจัยเสี่ยงที่ไม่ได้รับการวินิจฉัยพบบ่อยที่สุดในผู้ป่วย CRAOเบาหวาน : ความเสี่ยงร่วมกับโรคหลอดเลือดเล็กของจอประสาทตา มีรายงานผู้ป่วยเบาหวานที่เป็น BRAO ในตาข้างหนึ่งแล้วเกิด CRAO ในตาอีกข้าง4) การสูบบุหรี่ : ปัจจัยเร่งหลอดเลือดแข็งภาวะหัวใจห้องบนสั่นพลิ้ว : ความเสี่ยงหลักของลิ่มเลือดอุดตันจากหัวใจค่า BMI สูง ภาวะหยุดหายใจขณะหลับจากการอุดกั้น : ปัจจัยที่เกี่ยวข้องกับหลอดเลือดแข็งการฉีดฟิลเลอร์เพื่อความงาม : ปัจจัยเสี่ยงจากหัตถการทางการแพทย์ที่เพิ่มขึ้น8)
CRAO มักวินิจฉัยได้จากการตรวจอวัยวะรับภาพ แต่การประเมินทั่วร่างกายเพื่อหาสาเหตุเป็นสิ่งจำเป็น การจัดการ CRAO แบ่งเป็น 3 ระยะ: ระยะแรก ฟื้นฟูการไหลเวียนเลือดในระยะเฉียบพลัน ระยะที่สอง ป้องกันภาวะแทรกซ้อนทุติยภูมิในระยะกึ่งเฉียบพลัน ระยะที่สาม ควบคุมทั่วร่างกายและป้องกันเหตุการณ์ขาดเลือดของหลอดเลือดในอนาคต
กล้องจุลทรรศน์ชนิดกรีดและตรวจอวัยวะรับภาพ : ยืนยันจุดแดงเชอร์รี ่ ความขุ่นของจอตา การตีบของหลอดเลือดแดง และปรากฏการณ์บ็อกซ์คาร์ ประเมินการมีอยู่ของสิ่งอุดตัน การมีอยู่ของหลอดเลือดแดงซิลิโอเรตินัล และขอบเขตของการอุดตันการตรวจด้วยแสงคลื่นความถี่ร่วม (OCT ) : ในระยะเฉียบพลัน แสดงการสะท้อนแสงสูงและความหนาของชั้นในจอตา มีประโยชน์ในการตรวจหา PAMM (โรคจุดรับภาพกลางชั้นกลางเฉียบพลันรอบรอยบุ๋ม)8) เมื่อเวลาผ่านไป จะเหลือการบางและฝ่อของชั้นในจอตาการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : ยืนยันการเติมช้าและข้อบกพร่องในการเติมในหลอดเลือดแดงจอตา และระบุตำแหน่งของการอุดตัน การยืดเวลาการไหลเวียนจากแขนถึงจอตา (มากกว่า 30 วินาที) เป็นลักษณะเฉพาะการตรวจคลื่นไฟฟ้าจอตา (ERG ) : ERG ชนิดลบ (คลื่น a ปกติ คลื่น b ลดลง) เป็นลักษณะเฉพาะของ CRAO สะท้อนภาวะขาดเลือดที่เด่นในชั้นใน
ผลการตรวจหลักที่ได้จากการตรวจแต่ละวิธีแสดงไว้ด้านล่าง
วิธีการตรวจ ผลการตรวจหลัก OCT ระยะเฉียบพลัน: ชั้นในมีการสะท้อนแสงสูงและหนาตัว → ระยะเรื้อรัง: ชั้นในบางลง FA การเติมช้า, เวลาหมุนเวียนจากแขนถึงจอประสาทตา ≥30 วินาที ERG คลื่น a ปกติ, คลื่น b ลดลง (ERG ชนิดลบ)
ในระยะเฉียบพลันของ CRAO ควรส่งต่อผู้ป่วยไปยังศูนย์โรคหลอดเลือดสมองทันทีเพื่อประเมินทั่วร่างกายอย่างเร่งด่วน 8) ความเสี่ยงของโรคหลอดเลือดสมองในผู้ป่วย RAO ที่มีอาการสูงที่สุดในช่วง 2 สัปดาห์ก่อนถึง 1 เดือนหลังเกิดอาการ 8) .
อัลตราซาวนด์หลอดเลือดแดงคาโรติดและ MRA : ค้นหารอยโรคหลอดเลือดแข็งและแหล่งกำเนิดลิ่มเลือดอุดตัน ในกรณีหลอดเลือดแดงคาโรติดตีบที่มีอาการ (50-99%) การผ่าตัดเอาผนังหลอดเลือดแดงคาโรติดออกให้ผลลัพธ์ดีกว่าการรักษาทางยา 8) .คลื่นไฟฟ้าหัวใจและ Holter : ตรวจหาภาวะหัวใจห้องบนสั่นพลิ้วการตรวจคลื่นเสียงสะท้อนหัวใจ (ผ่านผนังทรวงอก: TTE) : ประเมินโรคลิ้นหัวใจและลิ่มเลือดในหัวใจ ใน CRAO ในผู้ป่วยอายุน้อย (<50 ปี) อัตราการวินิจฉัยของ TTE เพียง 14.3% และจำเป็นต้องใช้ TEE ใน 85.7% ของกรณี 3) .การตรวจคลื่นเสียงสะท้อนหัวใจผ่านหลอดอาหาร (TEE) : ทำในกรณีที่สงสัย PFO มักถูกมองข้ามในการตรวจ TTE 3) .การตรวจเลือด : CBC, การแข็งตัวของเลือด (PT, APTT, D-dimer), ESR, CRP (เพื่อแยก GCA) ใน CRAO รายใหม่ที่มีอายุ ≥50 ปี ต้องวัด ESR และ CRP เพื่อแยกภาวะหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ 8) .การจำแนก TOAST : จำแนกสาเหตุโดยใช้กรอบเดียวกับการจำแนกสาเหตุของสมองขาดเลือด (ลิ่มเลือดจากหลอดเลือดแดงใหญ่, ลิ่มเลือดจากหัวใจ, การอุดตันของหลอดเลือดเล็ก, สาเหตุอื่น, สาเหตุไม่ทราบแน่ชัด) 5) .
การแยก CRAO ชนิดหลอดเลือดแดงอักเสบ : จำเป็นในผู้ป่วยทุกรายที่มีอายุ ≥50 ปี ตรวจสอบว่ามีอาการปวดศีรษะ กดเจ็บหนังศีรษะ และขากรรไกรล่างเมื่อเคี้ยวหรือไม่ และวัด ESR และ CRP อย่างรวดเร็ว จำนวนเกล็ดเลือดที่เพิ่มขึ้นก็เป็นตัวบ่งชี้เสริมสำหรับ GCA หากสงสัยอย่างมาก ให้เริ่มสเตียรอยด์ ก่อนการวินิจฉัยที่แน่นอนด้วยการตัดชิ้นเนื้อหลอดเลือดแดงขมับ 8) การแยกจาก CRAO ที่หลอดเลือดแดงซิลิโอเรตินอลยังเปิดอยู่ : พิจารณาจากการคงไว้ของการมองเห็น ส่วนกลาง ในจอตา จะมีความขุ่นแบบฉบับของ CRAO รอบจุดแดงเชอร์รี ่ แต่บริเวณใกล้มัดประสาทตาจุดรับภาพรอดพ้นจากความขุ่นการแยก CRAO ชั่วคราวและ BRAO : แยกจากกันตามระยะเวลาของอาการ (ชั่วคราวนานเป็นนาทีถึงชั่วโมงและฟื้นตัวเอง) และขอบเขตการอุดตัน (BRAO จำกัดอยู่ที่ความบกพร่องลานสายตารูปพัด)การอุดตันของหลอดเลือดแดงจักษุ (OAO ) : ทั้งการไหลเวียนของจอตาและคอรอยด์ ถูกทำลาย และการไม่มีจุดแดงเชอร์รี ่แตกต่างจาก CRAO 8) การเติมคอรอยด์ ล่าช้ายังยืนยันได้ด้วยการตรวจหลอดเลือดด้วยฟลูออเรสซีน ลิ่มเลือดอุดตันจอตาแบบไม่มีอาการ : พบในประมาณ 1.4% ของประชากรทั่วไปที่มีอายุ ≥49 ปี 8) ปัจจุบันไม่มีหลักฐานสนับสนุนการประเมินโรคหลอดเลือดสมองฉุกเฉินสำหรับลิ่มเลือดอุดตันจอตาแบบไม่มีอาการ 8)
Q
การวินิจฉัยแยกโรคที่สำคัญที่สุดใน CRAO ในผู้ป่วยอายุ ≥50 ปีคืออะไร?
A
การแยก CRAO ชนิดหลอดเลือดแดงอักเสบจากหลอดเลือดแดงใหญ่เซลล์ยักษ์ (GCA) เป็นสิ่งสำคัญที่สุด CRAO ที่เกี่ยวข้องกับ GCA คิดเป็นประมาณ 4% ของ CRAO ทั้งหมด และมีการพยากรณ์โรคที่แย่ที่สุด หากสงสัย GCA ให้เริ่มสเตียรอยด์ ทั้งระบบทันทีโดยไม่ต้องรอการวินิจฉัยที่แน่นอน (ตัดชิ้นเนื้อหลอดเลือดแดงขมับ) 8) หากไม่รักษา มีความเสี่ยงต่อการสูญเสียการมองเห็น ในตาอีกข้าง
CRAO เป็นภาวะฉุกเฉินทางจักษุวิทยา และการตอบสนองอย่างรวดเร็วในระยะเฉียบพลันมากเป็นสิ่งจำเป็นเพื่อปรับปรุงการพยากรณ์การมองเห็น การรักษาทันทีหลังจากเริ่มมีอาการดีที่สุด และควรทำการรักษาอย่างจริงจังในกรณีที่มาภายในหนึ่งวันหลังจากเริ่มมีอาการ
ความเสียหายรุนแรงของจอตาเริ่มเกิดขึ้นประมาณ 100 นาทีหลังการอุดตันของหลอดเลือดแดง การรักษาทันทีหลังจากเริ่มมีอาการดีที่สุด และประมาณ 4 ชั่วโมงถือเป็นกรอบเวลาสำหรับการรักษาเฉียบพลัน 6) ยิ่งเวลาจากเริ่มมีอาการจนถึงการตรวจรักษานานขึ้น การพยากรณ์โรคก็ยิ่งแย่ลง แต่ควรทำการรักษาอย่างจริงจังในกรณีที่มาภายในหนึ่งวัน ใน BRAO เช่นกัน หากมีความบกพร่องทางการมองเห็น ในระยะแรก ให้ปฏิบัติตามแผนการรักษาเช่นเดียวกับ CRAO
Zokri MF และคณะ (2024) ในชุดกรณี RAO เฉียบพลันเน้นว่าเวลาจนถึงเริ่มการรักษาเป็นปัจจัยที่สำคัญที่สุดที่กำหนดผลลัพธ์ทางการมองเห็น 6) ไม่มีกรณีน้อยที่สูญเสียโอกาสในการแทรกแซงเนื่องจากการมาตรวจรักษาล่าช้า
การรักษาต่อไปนี้ใช้ตามอาการ
ยาขยายหลอดเลือด
อะมิลไนไตรท์ : บด 0.25 มล./ขวด ให้ซึมลงในผ้าคลุม แล้วสูดดมทางจมูก (ระวังความดันโลหิตต่ำ - ไม่ครอบคลุมโดยประกัน)
ไอโซซอร์ไบด์ไดไนเตรตชนิดอมใต้ลิ้น : กระตุ้นการขยายหลอดเลือด
การสูดดมคาร์โบเจน : สูดดมก๊าซผสม 95% ออกซิเจน + 5% CO₂ เพิ่มการไหลเวียนเลือด แต่มีความเสี่ยงต่อความดันโลหิตต่ำทั่วร่างกาย
เพนท็อกซิฟิลลีน : ยาปรับปรุงการไหลเวียนเลือดส่วนปลาย เพิ่มการไหลเวียนเลือดจอประสาทตา โดยการปรับปรุงความสามารถในการเปลี่ยนรูปของเม็ดเลือดแดง
การรักษาด้วยยา
ไดอะม็อกซ์ ฉีดความดันลูกตา และกระตุ้นการขยายหลอดเลือดแดงจอประสาทตา
ยูโรคิเนส : ขนาดเริ่มต้น 60,000–240,000 หน่วยต่อวัน จากนั้นลดลงเรื่อยๆ ประมาณ 7 วัน ระวังเลือดออกในสมองและเลือดออกทั่วร่างกาย
ยาเม็ดโอปาลมอน : 5 ไมโครกรัม × 6 เม็ด แบ่งวันละ 3 ครั้ง หลังอาหาร ในฐานะอนุพันธ์ของพรอสตาแกลนดิน E₁ มีเป้าหมายเพื่อปรับปรุงการไหลเวียนเลือดส่วนปลาย
หัตถการและการจัดการทั่วร่างกาย
การนวดลูกตา : ลดความดันลูกตา และเคลื่อนย้ายสิ่งอุดตันไปยังส่วนปลาย เป็นหัตถการที่สามารถทำได้ทันที
การเจาะช่องหน้าลูกตา : เจาะและดูดเอาอารมณ์ขันน้ำออกเพื่อลดความดันลูกตา อย่างรวดเร็ว ทำให้ความดันเลือดไปเลี้ยงหลอดเลือดแดงเพิ่มขึ้นโดยสัมพัทธ์
การบล็อกปมประสาทสเตลเลต : อาจทำเพื่อปรับปรุงการไหลเวียนเลือดตา
อย่างไรก็ตาม การรักษาแบบประคับประคอง (การนวดลูกตา การเจาะช่องหน้าลูกตา การสูดดมคาร์โบเจน) ยังไม่ได้รับการพิสูจน์ว่ามีผลอย่างมีนัยสำคัญ 8) หัตถการเหล่านี้มีความสำคัญทางทฤษฎีเฉพาะในระยะเริ่มต้นมากของการเกิดโรค แต่ไม่มีหลักฐานที่แน่ชัดว่าช่วยปรับปรุงการพยากรณ์โรคเมื่อเทียบกับแนวทางธรรมชาติ
แนะนำให้ส่งต่อ CRAO เฉียบพลันอย่างเร่งด่วนไปยังศูนย์โรคหลอดเลือดสมอง และประเมินและรักษาตาม “โปรโตคอลโรคหลอดเลือดสมองตา” 8) ที่ศูนย์โรคหลอดเลือดสมอง CRAO จะได้รับการจัดการเป็นภาวะฉุกเฉินเทียบเท่ากับโรคหลอดเลือดสมอง และกำลังมีการจัดตั้งระบบการจัดการแบบบูรณาการเพื่อประเมินความเหมาะสมในการให้ tPA การประเมินหลอดเลือดทั่วร่างกาย และการป้องกันทุติยภูมิ
ใช้ยาต่อไปนี้ตามอาการ
อะมิลไนไตรท์ : บด 0.25 มล./ขวด ซับในผ้าปิด แล้วสูดดมทางจมูก (ระวังความดันโลหิตต่ำ ไม่ครอบคลุมโดยประกัน)ไดอะม็อกซ์ ฉีดความดันลูกตา และกระตุ้นการขยายหลอดเลือดแดงจอตา (ไม่ครอบคลุมโดยประกัน)ยูโรคิเนส ฉีดเข้าหลอดเลือดดำ : ขนาดเริ่มต้น 60,000–240,000 หน่วยต่อวัน จากนั้นลดลงเรื่อยๆ ประมาณ 7 วัน ต้องระวังเลือดออกในสมองหรือแนวโน้มเลือดออกทั่วร่างกายยาเม็ดโอพาลมอน (ริมาพรอสต์ อัลฟาเด็กซ์) : 5 ไมโครกรัม × 6 เม็ด แบ่งวันละ 3 ครั้งหลังอาหาร เป็นอนุพันธ์ของพรอสตาแกลนดิน E₁ เพื่อเพิ่มการไหลเวียนเลือดส่วนปลาย
tPA ทางหลอดเลือดดำ : ให้ในผู้ป่วยที่เหมาะสมภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการ การวิเคราะห์อภิมานชี้ว่าการให้ tPA ทางหลอดเลือดดำภายใน 4.5 ชั่วโมงอาจสัมพันธ์กับผลลัพธ์ที่ดีขึ้น8) ตัดสินใจร่วมกับศูนย์โรคหลอดเลือดสมองการละลายลิ่มเลือดทางหลอดเลือดแดง : การฉีดยูโรคิเนสแบบเลือกเข้าสู่หลอดเลือดแดงจอตาในบางสถาบัน
มีรายงานผู้ป่วยที่การมองเห็น ดีขึ้นอย่างมากจาก 20/2000 เป็น 20/33.3 หลังได้รับยูโรคิเนส 300,000 หน่วยทางหลอดเลือดแดง4)
อัตราการฟื้นตัวของการมองเห็น ตามธรรมชาติใน CRAO ประมาณ 18% แต่เพิ่มขึ้นเป็นประมาณ 40% ด้วยการรักษาด้วยการละลายลิ่มเลือดในระยะแรก อย่างไรก็ตาม ในการทดลอง EAGLE (RCT) tPA ทางหลอดเลือดแดงไม่แสดงความแตกต่างอย่างมีนัยสำคัญในการปรับปรุงการมองเห็น เมื่อเทียบกับการรักษาแบบประคับประคอง และมีความกังวลด้านความปลอดภัยเกี่ยวกับเลือดออกในกะโหลกศีรษะ7) ปัจจุบันหลักฐานสำหรับการละลายลิ่มเลือดทางหลอดเลือดแดงและหลอดเลือดดำใน CRAO ยังไม่เพียงพอ8)
หากสงสัย CRAO ชนิดหลอดเลือดแดงอักเสบ ให้เริ่มให้สเตียรอยด์ ทั่วร่างกายทันทีโดยไม่รอการวินิจฉัยที่แน่ชัด การรักษาที่ล่าช้ามีความเสี่ยงต่อการสูญเสียการมองเห็น ในตาอีกข้าง8)
การศึกษาย้อนหลังขนาดเล็กบางชิ้นชี้ให้เห็นถึงผลเล็กน้อย แต่การทบทวนของ Cochrane สรุปว่าหลักฐานไม่แน่นอน8)
ในระยะกึ่งเฉียบพลันหลัง CRAO ภาวะขาดเลือดเรื้อรังของจอประสาทตา จากการที่เลือดไหลกลับไม่สำเร็จอาจทำให้เกิดเส้นเลือดใหม่ในตา ความชุกของเส้นเลือดใหม่รายงานอยู่ที่ 2.5–31.6% โดยระยะเวลาเฉลี่ยจนกระทั่งพบเส้นเลือดใหม่คือ 8.5 สัปดาห์ มีรายงานว่า 18% ของ CRAO เกิดเส้นเลือดใหม่ที่ม่านตา ดังนั้นการตรวจตาเป็นประจำประมาณ 4 เดือนหลังเกิดอาการจึงสำคัญ หากเกิดเส้นเลือดใหม่ที่ม่านตา หรือจอประสาทตา ควรทำการจี้แสงทั่วจอประสาทตา (PRP ) 8)
ผู้ป่วย CRAO มีความเสี่ยงเพิ่มขึ้นต่อเหตุการณ์ขาดเลือดทั่วร่างกาย และการร่วมมือกับอายุรแพทย์ ผู้เชี่ยวชาญโรคหลอดเลือดสมอง และแพทย์โรคหัวใจมีความสำคัญต่อการป้องกันภาวะแทรกซ้อนระยะยาว ผู้ป่วย CRAO ประมาณ 60% มีปัจจัยเสี่ยงทางหลอดเลือดอย่างน้อยหนึ่งอย่างที่ไม่ได้รับการวินิจฉัย และการตรวจร่างกายอย่างเป็นระบบเมื่อเริ่มมี CRAO เป็นก้าวแรกของการป้องกันทุติยภูมิ
การรักษาด้วยยาต้านเกล็ดเลือด : หากสงสัยว่ามีแหล่งของลิ่มเลือดอุดตันจากหลอดเลือดแดงแข็ง ให้รับประทานแอสไพรินเป็นพื้นฐาน การรักษาด้วยยาต้านเกล็ดเลือดใน CRAO คล้ายกับแนวทางสำหรับโรคหลอดเลือดสมองเล็กน้อย และแนะนำให้ใช้หากไม่มีข้อห้าม 5) การรักษาด้วยยาต้านการแข็งตัวของเลือด การผ่าตัดเอาผนังหลอดเลือดแดงคาโรติดออก : หากพบว่ามีการตีบของหลอดเลือดแดงคาโรติดที่มีอาการ (50–99%) การผ่าตัดเอาผนังหลอดเลือดแดงคาโรติดออกให้ผลลัพธ์ดีกว่าการรักษาทางยา 8) การปิด PFO : ใน CRAO ในวัยหนุ่มสาวที่เชื่อว่า PFO เป็นสาเหตุ ให้พิจารณาการปิด PFO ผ่านทางผิวหนัง 3) การจัดการปัจจัยเสี่ยง : ควบคุมความดันโลหิตสูง เบาหวาน และไขมันในเลือดผิดปกติ และเลิกสูบบุหรี่ แนะนำให้รับประทานอาหารและออกกำลังกายสม่ำเสมอ นอกจากนี้ยังมีรายงานผลการลดความเสี่ยงโรคหัวใจและหลอดเลือดของการรักษาด้วยสแตติน 8)
การพยากรณ์โรคทางสายตาใน CRAO ไม่ดี มักต่ำกว่าการนับนิ้ว โอกาสฟื้นฟูการมองเห็น โดยไม่รักษามีเพียงประมาณ 18% ในการตรวจครั้งแรก 61% มีความคมชัดของสายตา 20/400 หรือแย่กว่า 8) หลังจาก 4–6 สัปดาห์ ความขุ่นของจอประสาทตา จะหายไปและสีของจอประสาทตา กลับเป็นปกติ แต่การมองเห็น จะไม่ดีขึ้นเว้นแต่การรักษาตั้งแต่แรกเริ่มได้ผล หลังจาก 4–10 สัปดาห์ อาจเกิดต้อหิน ชนิดเส้นเลือดใหม่
ในทางกลับกัน ใน CRAO ที่หลอดเลือดแดงซิลิโอเรตินาลยังคงอยู่ การมองเห็น ส่วนกลางอาจคงอยู่ได้เนื่องจากบริเวณที่หลอดเลือดแดงซิลิโอเรตินาลไปเลี้ยงยังสมบูรณ์ ใน CRAO ชั่วคราว การพยากรณ์โรคทางสายตาดีที่สุดเพราะการอุดตันหายไปเอง ใน BRAO 80% รักษาความคมชัดของสายตาที่แก้ไขแล้วที่ 0.5 หรือมากกว่า แต่ถ้ากิ่งที่อุดตันไปเลี้ยงจอประสาทตา ส่วนกลาง การพยากรณ์โรคทางสายตาไม่ดี
หลังจาก CRAO ต้องระวังภาวะแทรกซ้อนที่เกี่ยวข้องกับการที่เลือดไหลกลับไม่สำเร็จ เส้นเลือดใหม่ที่ม่านตา เกิดขึ้นประมาณ 18% ของกรณี CRAO และอาจพัฒนาเป็นต้อหิน ชนิดเส้นเลือดใหม่หลังจาก 4–10 สัปดาห์ หากเกิดเส้นเลือดใหม่ ควรทำการจี้แสงทั่วจอประสาทตา (PRP ) ทันที 8)
การเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้เริ่มต้นประมาณ 100 นาทีหลังการอุดตันของหลอดเลือดแดง จำเป็นต้องได้รับการดูแลโดยเร็วที่สุด
การสูดดมอะมิลไนไตรท์มีความเสี่ยงต่อความดันโลหิตต่ำ ควรใช้ภายใต้การติดตามความดันโลหิต ไม่ครอบคลุมโดยประกัน
การฉีดไดอะม็อกซ์ ทางหลอดเลือดดำก็เป็นการใช้นอกเหนือข้อบ่งชี้ที่ประกันครอบคลุมเช่นกัน
ยูโรคิเนสมีความเสี่ยงต่อการตกเลือดในสมองและการตกเลือดทั่วร่างกาย จำเป็นต้องจัดการการให้ยาอย่างระมัดระวัง
การรักษาด้วย tPA ยังไม่ได้รับการยอมรับว่าเป็นการรักษามาตรฐานสำหรับ CRAO และมีความเสี่ยงต่อภาวะแทรกซ้อนรุนแรง เช่น การตกเลือดในกะโหลกศีรษะ
ใน CRAO ที่เกี่ยวข้องกับ GCA จำเป็นต้องเริ่มสเตียรอยด์ ทันทีโดยไม่ลังเล ควรให้ความสำคัญกับการรักษาก่อนแม้จะยังไม่ได้รับการยืนยันจากการตัดชิ้นเนื้อ
ภาวะแทรกซ้อนจากเส้นเลือดใหม่มักเกิดขึ้นระหว่าง 4 ถึง 10 สัปดาห์หลังเริ่มมีอาการ ดังนั้นควรตรวจอวัยวะและวัดความดันลูกตา อย่างสม่ำเสมอต่อไปประมาณ 4 เดือน
Q
ภายในกี่ชั่วโมงหลังเริ่มมีอาการที่ผู้ป่วยควรมาพบแพทย์เพื่อมีโอกาสในการรักษา?
A
ความเสียหายของจอประสาทตา ที่ไม่สามารถกลับคืนได้เริ่มต้นประมาณ 100 นาทีหลังการอุดตัน ควรทำการรักษาอย่างจริงจังภายใน 1 วันหลังจากเริ่มมีอาการ และยิ่งเริ่มการรักษาเร็วเท่าใด การพยากรณ์โรคก็จะดีขึ้นเท่านั้น การให้ tPA ทางหลอดเลือดดำมีข้อบ่งชี้ภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการ8) อย่างไรก็ตาม ในฐานะ “โรคหลอดเลือดสมองของตา” การไปพบแพทย์ฉุกเฉินที่ศูนย์โรคหลอดเลือดสมองเป็นพื้นฐาน
หลอดเลือดแดงจอประสาทตา ส่วนกลาง ซึ่งเป็นแขนงของหลอดเลือดแดงตา (แขนงแรกของหลอดเลือดแดงคาโรติดภายใน) เข้าสู่จอประสาทตา จากจานประสาทตา และส่งออกซิเจนและสารอาหารไปยัง 2 ใน 3 ส่วนในของจอประสาทตา (จากชั้นเส้นใยประสาทถึงชั้นแกรนูลาร์ใน) เซลล์รับแสง ในชั้นนอกของจอประสาทตา ได้รับสารอาหารจากหลอดเลือดคอรอยด์ ดังนั้นชั้นนอกจึงค่อนข้างคงอยู่ใน CRAO
หลอดเลือดแดงซิลิโอเรตินัล ซึ่งเป็นแขนงของหลอดเลือดแดงซิลิอารีส่วนหลังสั้น มีอยู่ในประมาณ 32% ของดวงตา และหล่อเลี้ยงจอประสาทตา ใกล้กับมัดประสาทตา-จอประสาทตา เนื่องจากหลอดเลือดแดงซิลิโอเรตินัลแตกแขนงก่อนที่หลอดเลือดแดงตาจะเปลี่ยนเป็นหลอดเลือดแดงจอประสาทตา ส่วนกลาง จึงไม่ได้รับผลกระทบจากการอุดตันใน CRAO ดังนั้น หากหลอดเลือดแดงนี้ยังคงอยู่ การมองเห็น ที่รอยบุ๋มจอประสาทตา อาจคงอยู่ได้
กลไกการเกิดจุดแดงเชอร์รี ่มีดังนี้ CRAO ทำให้เกิดภาวะขาดเลือดเฉียบพลันในชั้นในของจอประสาทตา ที่หล่อเลี้ยงโดยหลอดเลือดแดงจอประสาทตา ส่งผลให้เซลล์บวม (อาการบวมน้ำภายในเซลล์) และเนื้อตายจากการขาดเลือด ทำให้จอประสาทตา ขุ่นขาวคล้ายน้ำนมบริเวณขั้วหลัง ความขุ่นนี้มีกลไกแตกต่างจากอาการบวมน้ำจอประสาทตา ทั่วไป (อาการบวมน้ำนอกเซลล์) ในอาการบวมน้ำจอประสาทตา ทั่วไป การคั่งของน้ำนอกเซลล์ทำให้การสะท้อนแสงบน OCT ต่ำ แต่ใน CRAO อาการบวมน้ำภายในเซลล์จากการขาดเลือด (เซลล์บวม) ทำให้ชั้นในของจอประสาทตา มีการสะท้อนแสงสูง OCT แสดงชั้นในของจอประสาทตา มีความสว่างสูงและหนาตัวขึ้น
รอยบุ๋มจอประสาทตา ประกอบด้วยชั้นนอกของจอประสาทตา เท่านั้นและได้รับสารอาหารจากคอรอยด์ จึงไม่เกิดความขุ่น ในรอยบุ๋ม ชั้นใน (ชั้นเซลล์ปมประสาท ชั้นข่ายประสาทใน ชั้นนิวเคลียสใน) แทบไม่มี มีเพียงชั้นนอก (ชั้นเซลล์รับแสง ) ดังนั้น สีแดงปกติ (สีของเส้นเลือดฝอยคอรอยด์ ) จึงปรากฏเด่นขึ้นท่ามกลางความขุ่นขาวคล้ายน้ำนมโดยรอบ นี่คือสาเหตุของการเกิดจุดแดงเชอร์รี ่
ในภาวะหลอดเลือดแดงตา (OAO ) ต้นหลอดเลือดแดงตาถูกอุดตัน ทำให้การไหลเวียนของจอประสาทตา และคอรอยด์ ทั้งสองส่วนบกพร่อง เนื่องจากภาวะขาดเลือดของคอรอยด์ จุดแดงเชอร์รี ่จึงไม่ปรากฏ 8)
สาเหตุที่พบบ่อยที่สุดของ CRAO คือลิ่มเลือดอุดตัน ซึ่งการอุดตันเกิดขึ้นในส่วนที่แคบที่สุดของรูหลอดเลือดแดงจอประสาทตา ส่วนกลาง (ส่วนที่ทะลุผ่านปลอกดูราของเส้นประสาทตา ) ลิ่มเลือดมีต้นกำเนิดจากคราบพลัคในหลอดเลือดแดงคาโรติดหรือหัวใจ
ลิ่มเลือดจากหัวใจและหลอดเลือดแดงใหญ่ : ลิ่มเลือดคอเลสเตอรอล (คราบพลัค Hollenhorst) ลิ่มเลือดหินปูน ลิ่มเลือดเกล็ดเลือด-ไฟบรินที่หลุดจากคราบพลัคหลอดเลือดแดงคาโรติดหรือส่วนโค้งของหลอดเลือดแดงใหญ่และอุดตันหลอดเลือดแดงจอประสาทตา ส่วนกลางลิ่มเลือดข้ามฝั่ง (ผ่าน PFO) : ลิ่มเลือดจากระบบหลอดเลือดดำเข้าสู่ระบบหลอดเลือดแดงผ่าน PFO และอุดตันหลอดเลือดแดงจอประสาทตา มีรายงานผู้ป่วยที่ระยะเวลาการไหลเวียนจากแขนถึงจอประสาทตา ยาวนานถึง 25 วินาที ซึ่งประมาณสองเท่าของปกติ 5) มีการแสดงความเสี่ยงของการพลาด PFO หากไม่มี TEE 3) ลิ่มเลือดย้อนทาง (หลังฉีด HA) : กลไกที่ HA ที่ฉีดเข้าไปในหลอดเลือดแดงใบหน้าเดินทางย้อนทางไปถึงหลอดเลือดแดงตาและหลอดเลือดแดงจอประสาทตา แม้เพียง 0.08 มล. ของ HA ก็สามารถทำให้เกิดการอุดตันได้ 2)
เซลล์ปมประสาทจอประสาทตา ไวต่อภาวะขาดเลือดอย่างมาก และความผิดปกติของการทำงานเริ่มต้นภายในไม่กี่นาทีหลังจากการไหลเวียนเลือดหยุดลง เชื่อว่าความเสียหายที่ไม่สามารถกลับคืนได้เริ่มต้นหลังจากประมาณ 100-105 นาที 8) นี่คือพื้นฐานของภาวะฉุกเฉินของโรคนี้
การเปลี่ยนแปลงของเนื้อเยื่อตามระยะเวลาของภาวะขาดเลือดมีดังนี้
ระยะเฉียบพลันยิ่งยวด (ถึง 2 ชั่วโมง) : ผลการตรวจอวัยวะรับภาพเกือบปกติหรือมีความขุ่นเล็กน้อยบริเวณจอประสาทตา ส่วนกลาง OCT เริ่มแสดงการสะท้อนแสงสูงของชั้นในจอประสาทตา แล้วระยะเฉียบพลัน (2 ชั่วโมงถึงหลายวัน) : จอประสาทตา ขุ่นขาวคล้ายน้ำนมบริเวณขั้วหลัง และจุดแดงเชอร์รี ่ชัดเจนขึ้น หลอดเลือดแดงตีบแคบลงอย่างเห็นได้ชัด และพบการไหลเวียนเลือดแบบลูกประคำ OCT แสดงการหนาตัวและการสะท้อนแสงสูงอย่างเด่นชัดของชั้นในจอประสาทตา ระยะกึ่งเฉียบพลัน (1–6 สัปดาห์) : ความขุ่นของจอประสาทตา จะค่อยๆ หายไป และหลังจาก 4–6 สัปดาห์ สีของจอประสาทตา จะกลับมาเป็นปกติ อย่างไรก็ตาม การทำงานของการมองเห็น จะไม่ฟื้นตัวเว้นแต่การรักษาตั้งแต่เนิ่นๆ จะได้ผล ในระยะนี้ อาจเกิดเส้นเลือดใหม่ในม่านตา และจอประสาทตา ได้ระยะเรื้อรัง (หลัง 6 สัปดาห์) : ในการตรวจ OCT จอประสาทตา จะบางลง เกิดการฝ่อแบบย้อนกลับไม่เฉพาะในชั้นในเท่านั้น แต่ยังรวมถึงชั้นนอกด้วย จานประสาทตา จะซีดลงเรื่อยๆ แม้ว่าหลอดเลือดที่อุดตันจะเปิดอีกครั้งในที่สุด การมองเห็น มักจะไม่ฟื้นตัว
ในภาวะความดันโลหิตสูงเรื้อรัง มีรายงานว่าเวลาจนกระทั่งเกิดการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้อาจยาวนานถึง 240 นาที6)
ในกรณีเด็กหญิงอายุ 6 ปีที่มี CRAO ที่เกี่ยวข้องกับ COVID-19 ใช้เฮปารินน้ำหนักโมเลกุลต่ำ (LMWH) 100 มก./กก. และเมทิลเพรดนิโซโลน 30 มก./กก. และในการติดตามผล 5 เดือนหลังเริ่มมีอาการ พบว่าการบางลงของ RNFL ยังคงอยู่1)
Sano และคณะ (2025) ที่โรงพยาบาลกาชาดโทคุชิมะ ได้ทบทวนย้อนหลังถึงผลของการให้ PGE₁ ตั้งแต่เนิ่นๆ ในผู้ป่วย CRAO ภายใน 24 ชั่วโมงหลังจากเริ่มมีอาการ9) ในกลุ่ม PGE₁ (n=4) ละลายอัลพรอสตาดิล อัลฟา เด็กซ์ 40 ไมโครกรัมในน้ำเกลือ 250 มล. ให้ทางหลอดเลือดดำ 125 มล./ชม. วันละสองครั้ง (80 ไมโครกรัม/วัน) เป็นเวลา 5 วัน จากนั้นให้ริมาพรอสต์ อัลฟา เด็กซ์ 10 ไมโครกรัม รับประทานวันละสามครั้ง (30 ไมโครกรัม/วัน) เป็นเวลา 1 เดือนหรือมากกว่า เมื่อเทียบกับกลุ่มการรักษาแบบเดิม (n=6) ค่าการมองเห็น ที่ดีที่สุดที่แก้ไขแล้ว (BCVA) ที่ 1 เดือนดีกว่าอย่างมีนัยสำคัญในกลุ่ม PGE₁ ในกลุ่ม PGE₁ ความหนาจอประสาทตา สูงสุด (MRT) ที่พื้นฐานมีความสัมพันธ์เชิงลบกับ BCVA หลังจาก 1 เดือน ไม่พบเหตุการณ์ไม่พึงประสงค์ในทั้งสองกลุ่ม9)
เชื่อกันว่า PGE₁ มีฤทธิ์ขยายหลอดเลือดนอกเหนือจากฤทธิ์ป้องกันระบบประสาทโดยการลดความเครียดออกซิเดชันและการอักเสบ ขนาดตัวอย่างมีขนาดเล็กและจำเป็นต้องมีการทดลองแบบสุ่มที่มีกลุ่มควบคุมไปข้างหน้า แต่การค้นพบนี้เป็นที่น่าสังเกตในสถานการณ์ที่ยังไม่มีการแสดงประสิทธิภาพที่แน่ชัดของการรักษาที่มีอยู่
โปรโตคอล “Eye stroke” ซึ่งถือว่า CRAO เทียบเท่ากับโรคหลอดเลือดสมอง โดยศูนย์โรคหลอดเลือดสมองร่วมมือกับจักษุวิทยาเพื่อประเมินและรักษาในระยะเฉียบพลัน กำลังแพร่หลายมากขึ้น8) โปรโตคอลนี้คาดว่าจะช่วยเพิ่มอัตราการให้ tPA รวมถึงการตรวจพบโรคหลอดเลือดสมองตั้งแต่เนิ่นๆ และการป้องกันทุติยภูมิ
การฉีด urokinase/tPA แบบเลือกเข้าสู่หลอดเลือดแดงจักษุ (ophthalmic artery) ดำเนินการในบางสถานพยาบาล แต่หลักฐานจากการทดลองแบบสุ่มมีจำกัด ในการทดลอง EAGLE พบว่า IA tPA ไม่ได้ทำให้การมองเห็น ดีขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับการรักษาแบบประคับประคอง และมีความกังวลด้านความปลอดภัยเกี่ยวกับภาวะเลือดออกในกะโหลกศีรษะ (ICH) 7)
ในกรณี CRAO การให้ urokinase 300,000 หน่วยผ่านทางหลอดเลือดแดงทำให้การมองเห็น ดีขึ้นอย่างมากจาก 20/2000 เป็น 20/33.3 4) อย่างไรก็ตาม IA tPA มีความเสี่ยงต่อการฉีกขาดของหลอดเลือดและเลือดออกในกะโหลกศีรษะ 7) การสะสมข้อมูลผู้ป่วยและการกำหนดเกณฑ์บ่งชี้จึงเป็นความท้าทายในอนาคต
เป็นการรักษาแบบไม่รุกล้ำที่เลียนแบบการทำ counterpulsation ด้วยบอลลูนในเอออร์ตา โดยการกดทับขาส่วนล่างในช่วง diastole เพื่อเพิ่มความดัน perfusion ของตา
ในกรณี RAO หลังฉีด HA มีรายงานผู้หญิงอายุ 40 ปีที่มี PFO ได้รับการทำ ECP และการมองเห็น ดีขึ้นจาก CF 30 ซม. เป็น 20/133 2) อย่างไรก็ตาม หลักฐานของ ECP สำหรับ RAO จำกัดอยู่เพียงรายงานผู้ป่วยและการศึกษาขนาดเล็ก
เมื่อระบุว่า PFO เป็นสาเหตุของ CRAO ในผู้ป่วยอายุน้อย จะพิจารณาการปิด PFO ผ่านทางผิวหนังเพื่อป้องกันภาวะหลอดเลือดอุดตันแบบ paradoxical
Wieder MS และคณะ (2021) ในการทบทวนวรรณกรรม 7 กรณีของ CRAO ร่วมกับ PFO สรุปว่าแนะนำให้ใช้การรักษาด้วยยาต้านการแข็งตัวของเลือด หรือยาต้านเกล็ดเลือดที่เหมาะสม หรือการปิด PFO 3) อย่างไรก็ตาม ยังไม่มีการทดลองแบบสุ่มเฉพาะสำหรับการปิด PFO ใน CRAO
การรักษาด้วย PGE₁
รายงานจากญี่ปุ่น: ใน CRAO การให้ PGE₁ (alprostadil 80 ไมโครกรัม/วัน ทางหลอดเลือดดำ 5 วัน ตามด้วย limaprost 30 ไมโครกรัม/วัน ทางปาก) ทำให้การมองเห็น ที่ดีที่สุดดีขึ้นอย่างมีนัยสำคัญหลังจาก 1 เดือน 9)
กลไก: ขยายหลอดเลือด + ป้องกันระบบประสาท (ลด oxidative stress และการอักเสบ) ไม่มีเหตุการณ์ไม่พึงประสงค์
สถานะปัจจุบันของ tPA
การทดลอง EAGLE: IA tPA ไม่ได้ทำให้การมองเห็น ดีขึ้นเมื่อเทียบกับการรักษาแบบประคับประคอง และมีความเสี่ยงต่อ ICH 7)
IV tPA: อาจช่วยให้ผลลัพธ์ดีขึ้นหากให้ภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการ (การวิเคราะห์อภิมาน) แต่หลักฐานจากการทดลองแบบสุ่มยังไม่เพียงพอ 8)
Abbati G, Battini R, Bartalena L, et al. Central retinal artery occlusion in a 6-year-old girl with COVID-19. BMC Pediatrics. 2023;23:462.
Si M, Ma S, Lin H, et al. Retinal artery occlusion after hyaluronic acid rhinoplasty with patent foramen ovale: a case report. J Int Med Res. 2023;51:1-9.
Wieder MS , Barreto GNS, Barreto MNS, et al. Central retinal artery occlusion and patent foramen ovale. Arq Bras Oftalmol. 2021;84:494-498.
Li Z, Li M, Zhao Y, et al. Intra-arterial thrombolysis for bilateral sequential retinal artery occlusion in a diabetic patient: a case report and literature review. BMC Ophthalmology. 2025;25:331.
Zhu L, Gu X, Cai D, et al. Central retinal artery occlusion combined with internal carotid artery dysplasia and patent foramen ovale: a case report and literature review. Eur J Med Res. 2021;26:55.
Zokri MF, Othman O. A case series of retinal artery occlusion: when time is of the essence. Cureus. 2024;16(5):e60520.
Dalzotto K, Richards P, Boulter TD, Kay M, Mititelu M. Complications of intra-arterial tPA for iatrogenic branch retinal artery occlusion: a case report through multimodal imaging and literature review. Medicina. 2021;57(9):963.
American Academy of Ophthalmology Retina/Vitreous Panel. Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. AAO ; 2024.
Sano H, Yanai R, Kondo H, Mitamura Y. Early prostaglandin E₁ treatment improves visual outcomes in central retinal artery occlusion: a retrospective study. Front Med (Lausanne). 2025.