ยาขยายหลอดเลือด
อะมิลไนไตรท์: บด 0.25 มล./ขวด ดูดซับในฝา และสูดดมทางจมูก (ระวังความดันโลหิตต่ำ ไม่ครอบคลุมโดยประกัน)
ไอโซซอร์ไบด์ไดไนเทรตชนิดอมใต้ลิ้น: ส่งเสริมการขยายหลอดเลือด
การสูดดมคาร์โบเจน: สูดดมส่วนผสมของออกซิเจน 95% + CO₂ 5%

ภาวะหลอดเลือดแดงจอตาอุดตันเป็นโรคที่ทำให้การทำงานของสายตาบกพร่องอย่างรุนแรงเนื่องจากจอตาขาดเลือดและเนื้อตายจากการอุดตันของหลอดเลือดแดง แบ่งตามตำแหน่งที่อุดตันเป็นสามประเภท:
ใน BRAO ระดับความเสียหายของจุดรับภาพมีผลอย่างมากต่อความคมชัดของสายตา ถ้าจุดรับภาพไม่เสียหาย ความคมชัดของสายตาจะไม่ลดลง แต่จะเกิดข้อบกพร่องของลานสายตาตามบริเวณที่อุดตัน เมื่อการอุดตันเกิดขึ้นที่หลอดเลือดแดงจมูกหรือบริเวณขมับส่วนปลาย มักไม่มีอาการ ในทางกลับกัน แม้การอุดตันของหลอดเลือดแดงเล็กที่แสดงเพียงจุดขาวคล้ายสำลีก็อาจทำให้เกิดจุดบอดได้หากอยู่ใกล้จุดรับภาพ
BRAO แบ่งออกเป็นสองชนิดย่อยตามความคงอยู่ของการอุดตัน
การอุดตันของหลอดเลือดแดงจอประสาทตาเป็นภาวะฉุกเฉินที่การรักษาตั้งแต่เนิ่นๆ มีผลต่อพยากรณ์โรคทางสายตา อุบัติการณ์ของ CRAO ประมาณ 1 ต่อ 100,000 คนต่อปี และ 1 ต่อ 10,000 ผู้ป่วยนอก อายุเฉลี่ยที่เริ่มเป็น CRAO คือช่วงต้นอายุ 60 ปี พบในผู้ชายมากกว่า และมักเกิดที่ตาข้างเดียว ใน 1-2% ของกรณีอาจเกิดที่ตาทั้งสองข้าง และถ้าเป็นทั้งสองข้าง ต้องสงสัยภาวะหลอดเลือดแดงอักเสบชนิดยักษ์ (GCA) 5) อุบัติการณ์ในญี่ปุ่นต่ำกว่าในยุโรปและอเมริกาเล็กน้อย
พบลิ่มเลือดอุดตันในจอประสาทตาที่ไม่มีอาการในประมาณ 1.4% ของประชากรทั่วไปที่มีอายุมากกว่า 49 ปี (Blue Mountains Eye Study) 5)
ในคำจำกัดความของโรคหลอดเลือดสมองที่ปรับปรุงใหม่ปี 2013 ของ AHA/ASA (สมาคมโรคหัวใจอเมริกัน/สมาคมโรคหลอดเลือดสมองอเมริกัน) ภาวะขาดเลือดของจอประสาทตาถูกจัดประเภทอย่างชัดเจนว่าเป็นชนิดหนึ่งของภาวะสมองขาดเลือด (CNS infarction) 5) ประมาณ 30% ของผู้ป่วย CRAO และ 25% ของผู้ป่วย BRAO มีภาวะสมองขาดเลือดร่วมภายในหนึ่งสัปดาห์หลังจากเริ่มมีอาการ ความเสี่ยงของโรคหลอดเลือดสมองในผู้ป่วย RAO ที่มีอาการสูงที่สุดในช่วง 2 สัปดาห์ก่อนเริ่มมีอาการถึง 1 เดือนหลังจากเริ่มมีอาการ 5)
BRAO อาจปรากฏเป็นสัญญาณทางตาของโรคหลอดเลือดสมอง และประมาณ 25% ของผู้ป่วย BRAO มีภาวะสมองขาดเลือดภายในหนึ่งสัปดาห์หลังจากเริ่มมีอาการ AHA/ASA รวมภาวะขาดเลือดของจอประสาทตาไว้ในภาวะสมองขาดเลือด และหลังจากเริ่มมีอาการ การประเมินร่างกายอย่างครอบคลุมร่วมกับแพทย์ระบบประสาทและแพทย์โรคหัวใจเป็นสิ่งจำเป็น ควรค้นหาแหล่งของลิ่มเลือดอุดตันอย่างรวดเร็วด้วยอัลตราซาวนด์หลอดเลือดแดงคาโรติดและการตรวจคลื่นเสียงสะท้อนหัวใจ
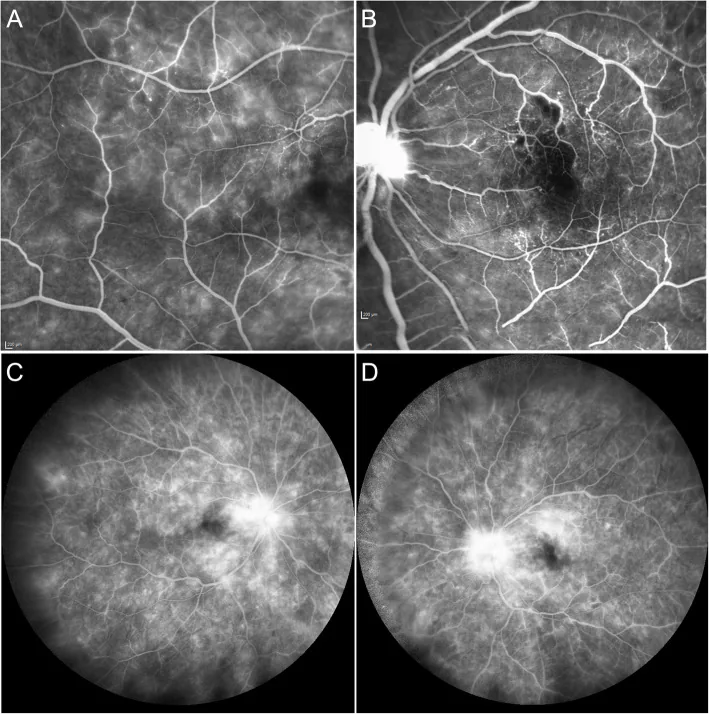
BRAO มักปรากฏเป็นข้อบกพร่องของลานสายตาเฉียบพลันที่ไม่เจ็บปวด
ตัวอย่างเช่น หญิงอายุ 49 ปี มีอาการสูญเสียลานสายตาเฉียบพลันไม่เจ็บปวดขณะรับประทาน phentermine แต่การมองเห็นที่แก้ไขแล้วยังคง 20/201) ชายอายุ 22 ปี มีลานสายตาส่วนบนบกพร่องคล้ายม่านหลังถูกเลเซอร์พอยน์เตอร์3) ชายอายุ 61 ปี มีลานสายตาส่วนบนบกพร่องระหว่างทำ PTCA และการมองเห็นลดลงเหลือ 6/362)
การพยากรณ์โรคด้านการมองเห็นใน BRAO แสดงในตารางด้านล่าง5)
| การจำแนก | 20/40 หรือดีกว่าเมื่อตรวจครั้งแรก | 20/40 หรือดีกว่าเมื่อติดตามผล |
|---|---|---|
| BRAO ถาวร | 74% | 89% |
| BRAO ชั่วคราว | 94% | 100% |
80% ของผู้ป่วย BRAO ในที่สุดจะคงการมองเห็นที่แก้ไขแล้วที่ 0.5 หรือดีกว่า ใน BRAO ถาวร 89% จะคงการมองเห็น 20/40 หรือดีกว่าเมื่อติดตามผล5) ใน BRAO ชั่วคราว 100% จะได้ 20/40 หรือดีกว่า อย่างไรก็ตาม หากกิ่งที่อุดตันไปเลี้ยงบริเวณรอยบุ๋มจอประสาทตา การพยากรณ์โรคด้านการมองเห็นอาจไม่ดี ต้องอธิบายให้ผู้ป่วยทราบว่าข้อบกพร่องของลานตามักจะคงอยู่แม้หลังจากความขุ่นหายไปแล้ว
สาเหตุส่วนใหญ่ของ BRAO เกิดจากลิ่มเลือดอุดตัน มักเกิดในผู้สูงอายุที่มีโรคทางระบบ เช่น ความดันโลหิตสูง หลอดเลือดแดงแข็ง และเบาหวาน คราบจุลินทรีย์ในหลอดเลือดแดงคาโรติดภายในหรือลิ่มเลือดในหัวใจที่เกิดจากโรคหัวใจอาจเป็นแหล่งของสิ่งอุดตัน หลอดเลือดอักเสบ การติดเชื้อ การบาดเจ็บ และการหดเกร็งของหลอดเลือดก็เป็นสาเหตุได้เช่นกัน ในผู้ป่วยอายุน้อย มักพบความผิดปกติของระบบการแข็งตัวของเลือด โรคหัวใจ ความผิดปกติแต่กำเนิด และจอประสาทตาอักเสบ
ชนิดหลักของสิ่งอุดตันและแหล่งที่มาแสดงไว้ด้านล่าง
| ชนิดของสิ่งอุดตัน | แหล่งที่มาหลัก |
|---|---|
| คอเลสเตอรอล/ไฟบริน | หลอดเลือดแดงคาโรติด, ส่วนโค้งของเอออร์ตา |
| สิ่งอุดตันที่กลายเป็นปูน | ลิ้นหัวใจที่กลายเป็นปูน |
| สิ่งอุดตันจากการรักษา | PTCA, การรักษาทางหลอดเลือด |
| สารเติมเต็มเพื่อความงาม | การฉีดกรดไฮยาลูโรนิก (หลังฉีดใบหน้า) |
มีรายงานกรณีที่เกิดจากลิ่มเลือดอุดตันหลัง PTCA 2) และกรณีที่เกิดจากการหลุดของคราบจุลินทรีย์ระหว่างการรักษาทางหลอดเลือดสมอง 4) การอุดตันของหลอดเลือดแดงจอประสาทตาจากการฉีดสารเติมเต็มผิวหนังเพื่อความงาม (เช่น กรดไฮยาลูโรนิก) กำลังเพิ่มขึ้นและเป็นที่สนใจ 5)
ปัจจัยเสี่ยงทั่วร่างกาย ได้แก่:
มีรายงานว่า Phentermine (ยาระงับความอยากอาหาร) ทำให้เกิด BRAO โดยการยับยั้งการนำกลับของ norepinephrine ทำให้เกิดการหดตัวและกระตุกของหลอดเลือด 1) โคเคน ซิลเดนาฟิล และการฉีดฟิลเลอร์ก็อาจเป็นสาเหตุได้เช่นกัน 5) สิ่งสำคัญคือต้องแจ้งให้จักษุแพทย์และแพทย์อายุรกรรมทราบเกี่ยวกับประวัติโรคและยาที่รับประทานอยู่
การวินิจฉัย BRAO อาศัยการตรวจพบที่จอประสาทตาเป็นพื้นฐาน ร่วมกับการตรวจภาพถ่ายหลายชนิดและการประเมินร่างกายโดยรวม เนื่องจากเป็นภาวะฉุกเฉิน ระยะเวลาที่ใช้ในการวินิจฉัยควรให้สั้นที่สุด
ผลการตรวจหลักที่ได้จากการตรวจแต่ละวิธีแสดงไว้ด้านล่าง
| วิธีการตรวจ | ผลการตรวจหลัก |
|---|---|
| OCT | ระยะเฉียบพลัน: ชั้นในสะท้อนแสงสูงและหนาตัว → ระยะเรื้อรัง: ชั้นในบางลง (ชั้นนอกยังคงอยู่) |
| FA | การเติมของหลอดเลือดแดงที่อุดตันล่าช้า, เวลาการไหลเวียนแขน-จอประสาทตา ≥ 30 วินาที (ปกติ 12 วินาที) |
| ERG | คลื่น a ปกติ (เซลล์รับแสงยังมีชีวิต) · คลื่น b ลดลง (ความผิดปกติของชั้นใน) → ERG ชนิดลบ |
| OCTA | บริเวณที่ไม่มีการไหลเวียนของเลือดในเส้นเลือดฝอยจอประสาทตาชั้นผิว (ไม่รุกราน) |
ภาวะหลอดเลือดแดงจอประสาทตาอุดตันเฉียบพลันที่มีอาการ แนะนำให้ส่งต่อไปยังศูนย์โรคหลอดเลือดสมองทันที 5) CRAO, BRAO และภาวะตามัวชั่วคราวมีปัจจัยเสี่ยงร่วมกัน (หลอดเลือดแดงแข็ง, โรคหลอดเลือดแดงคาโรติด, ภาวะหัวใจห้องบนสั่นพลิ้ว, โรคลิ้นหัวใจ) กับโรคหลอดเลือดสมอง ดังนั้นเมื่อพบ ควรประเมินโรคหลอดเลือดสมองและความเสี่ยงต่อการเกิดโรคหลอดเลือดสมองอย่างรวดเร็ว
ในทางกลับกัน สำหรับ BRAO ที่ไม่มีอาการหรือลิ่มเลือดในจอประสาทตาที่พบโดยบังเอิญ ปัจจุบันยังไม่มีหลักฐานสนับสนุนการประเมินโรคหลอดเลือดสมองฉุกเฉิน 5)
การเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้ในจอประสาทตาเริ่มต้นประมาณ 100 นาทีหลังการอุดตันของหลอดเลือดแดง การรักษาทันทีเป็นที่นิยมสำหรับ CRAO แต่ควรทำการรักษาอย่างจริงจังแม้ในกรณีที่อยู่ในช่วงหนึ่งวันหลังจากเริ่มมีอาการ ใน BRAO เช่นกัน หากมีความบกพร่องทางการมองเห็นในระยะเริ่มต้น ให้ทำการรักษาเช่นเดียวกับ CRAO
ยาขยายหลอดเลือด
อะมิลไนไตรท์: บด 0.25 มล./ขวด ดูดซับในฝา และสูดดมทางจมูก (ระวังความดันโลหิตต่ำ ไม่ครอบคลุมโดยประกัน)
ไอโซซอร์ไบด์ไดไนเทรตชนิดอมใต้ลิ้น: ส่งเสริมการขยายหลอดเลือด
การสูดดมคาร์โบเจน: สูดดมส่วนผสมของออกซิเจน 95% + CO₂ 5%
การรักษาด้วยยา
ยูโรคิเนส: ขนาดเริ่มต้น 60,000–240,000 หน่วยต่อวัน จากนั้นลดลงทีละน้อยประมาณ 7 วัน ระวังเลือดออกในสมองและแนวโน้มเลือดออกทั่วร่างกาย
การฉีดไดอะม็อกซ์: 500 มก. วันละครั้งทางหลอดเลือดดำ (ไม่ครอบคลุมโดยประกัน) ลดความดันลูกตาและส่งเสริมการขยายหลอดเลือดแดงจอประสาทตา
ยาเม็ดโอปาลมอน: 5 ไมโครกรัม × 6 เม็ด แบ่งรับประทาน 3 ครั้งหลังอาหาร (เพื่อปรับปรุงการไหลเวียนเลือด)
การประเมินและการจัดการทั่วร่างกาย
การค้นหาแหล่งของสิ่งอุดตัน: ทำอัลตราซาวนด์หลอดเลือดแดงคาโรติด, การตรวจคลื่นเสียงสะท้อนหัวใจ และการทดสอบการแข็งตัวของเลือดอย่างเร่งด่วน
การส่งต่อไปยังศูนย์โรคหลอดเลือดสมอง: RAO ที่มีอาการเฉียบพลันมีความสัมพันธ์สูงกับโรคหลอดเลือดสมอง และแนะนำให้ส่งต่อทันที5)
การรักษาด้วยยาต้านเกล็ดเลือด: แนะนำตามแนวทางโรคหลอดเลือดสมองของ AHA หากไม่มีข้อห้ามใช้
ในระยะเฉียบพลัน จะทำการรักษาต่อไปนี้ตามอาการ
หากสาเหตุเกิดจากการหดเกร็งของหลอดเลือด ยาต้านแคลเซียมอาจมีประสิทธิภาพ2)
เนื่องจากยาเตรียม t-PA จับและออกฤทธิ์เฉพาะกับลิ่มเลือด จึงเหนือกว่าทั้งในด้านประสิทธิผลและผลข้างเคียง และปัจจุบันถือเป็นหนึ่งในการรักษาที่ดีที่สุดสำหรับ CRAO เฉียบพลัน อัลทีพลาส (แอคทิวาซิน®) มีข้อบ่งใช้สำหรับสมองขาดเลือดและกล้ามเนื้อหัวใจตาย แต่ยังไม่ได้รับการอนุมัติสำหรับ CRAO การรักษาทางหลอดเลือดดำดำเนินการในหลายสถานที่หลังจากได้รับการอนุมัติให้ใช้นอกเหนือข้อบ่งใช้
อัตราการฟื้นตัวของการมองเห็นในระยะธรรมชาติของ CRAO อยู่ที่ 10-20% แต่เชื่อว่าการรักษาด้วยการละลายลิ่มเลือดตั้งแต่เนิ่นๆ จะเพิ่มขึ้นเป็นประมาณ 40% การวิเคราะห์อภิมานแสดงให้เห็นว่าการให้ tPA ทางหลอดเลือดดำ (IV) ภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการอาจสัมพันธ์กับผลลัพธ์ที่ดีขึ้น 5)
ในทางกลับกัน การศึกษา EAGLE (RCT) พบว่า tPA ทางหลอดเลือดแดง (IA) ไม่แตกต่างอย่างมีนัยสำคัญในการปรับปรุงการมองเห็นเมื่อเทียบกับการรักษาแบบประคับประคอง และมีข้อกังวลด้านความปลอดภัยเกี่ยวกับการตกเลือดในกะโหลกศีรษะ (ICH) 4) ในปัจจุบัน หลักฐานสำหรับการรักษาด้วยการละลายลิ่มเลือดทางหลอดเลือดแดงหรือหลอดเลือดดำสำหรับ BRAO/CRAO ยังไม่เพียงพอ 5)
การบำบัดด้วยออกซิเจนความดันสูงได้รับการแนะนำว่ามีผลเล็กน้อยในการศึกษาย้อนหลังขนาดเล็กบางชิ้น แต่การทบทวนของ Cochrane สรุปว่าหลักฐานไม่แน่นอน 5)
ผู้ป่วย BRAO 80% ในที่สุดจะคงค่าสายตาที่แก้ไขแล้วที่ 0.5 หรือดีกว่า ใน BRAO ถาวร 89% คงไว้ที่ 20/40 หรือดีกว่าเมื่อติดตามผล 5) ใน BRAO ชั่วคราว 100% มีสายตา 20/40 หรือดีกว่า
ผลลัพธ์ทางสายตาใน CRAO ไม่ดี และโอกาสที่การทำงานของการมองเห็นจะฟื้นตัวได้เองมีเพียงประมาณ 18% ของผู้ป่วย CRAO อาการขุ่นของจอประสาทตาจะหายไปหลังจาก 4-6 สัปดาห์ แต่การทำงานของการมองเห็นจะไม่ฟื้นตัวเว้นแต่การรักษาตั้งแต่เนิ่นๆ จะได้ผล ใน BRAO แม้ว่าหลอดเลือดที่อุดตันจะเปิดอีกครั้ง ข้อบกพร่องของลานสายตามักจะคงอยู่ แต่ค่าสายตาเองอาจคงไว้ได้หากจุดรับภาพไม่เสียหาย
การเปลี่ยนแปลงของจอประสาทตาจากภาวะขาดเลือดจะเริ่มไม่สามารถกลับคืนได้หลังจากเส้นเลือดอุดตันประมาณ 100 นาที การไปพบแพทย์ภายใน 1 วันหลังจากเริ่มมีอาการเป็นแนวทางคร่าวๆ สำหรับการพยายามรักษาอย่างจริงจัง แต่ยิ่งเริ่มการรักษาเร็วเท่าใด การพยากรณ์โรคก็จะยิ่งดีขึ้น ในกรณี CRAO อัตราการมองเห็นดีขึ้นจะสูงหากเริ่มการรักษาภายใน 100 นาที นอกจากนี้ ความเสี่ยงต่อโรคหลอดเลือดสมองในผู้ป่วย BRAO สูงถึงประมาณ 25% ดังนั้นจึงเป็นสิ่งสำคัญที่จะต้องไปพบจักษุแพทย์หรือห้องฉุกเฉินทันทีหลังจากมีอาการ และประสานงานกับแพทย์ระบบประสาท
หลอดเลือดแดงจอประสาทตาเลี้ยงชั้นใน 2/3 ของจอประสาทตา (จากชั้นเส้นใยประสาทถึงชั้นแกรนูลด้านใน) เซลล์รับแสงในชั้นนอกของจอประสาทตาได้รับสารอาหารจากหลอดเลือดคอรอยด์จึงสามารถอยู่รอดได้ ใน BRAO เฉพาะบริเวณที่หลอดเลือดสาขาที่อุดตันกระจายตัวเท่านั้นที่ชั้นในของจอประสาทตาจะขาดเลือด ในขณะที่ชั้นนอกได้รับการรักษาไว้โดยออกซิเจนและสารอาหารจากคอรอยด์ การตรวจ ERG ที่พบคลื่น a ยังคงอยู่ (เซลล์รับแสงมีชีวิต) และคลื่น b ลดลง (ความเสียหายต่อเซลล์ไบโพลาร์และเซลล์มุลเลอร์) สะท้อนถึงลักษณะทางกายวิภาคนี้โดยตรง
หลอดเลือดแดงซิลิโอเรตินัล (cilioretinal artery) ซึ่งเป็นแขนงของหลอดเลือดแดงซิลิอารีส่วนหลังสั้น มีอยู่ในประมาณ 32% ของดวงตา และเลี้ยงจอประสาทตาบริเวณใกล้กลุ่มเส้นประสาทหัวนมประสาทตา-จุดรับภาพ หากเกิด CRAO แต่หลอดเลือดแดงซิลิโอเรตินัลยังคงอยู่ การทำงานของจอประสาทตาบริเวณใกล้กลุ่มเส้นประสาทหัวนมประสาทตา-จุดรับภาพอาจคงอยู่ ทำให้การมองเห็นส่วนกลางยังคงอยู่
สาเหตุที่พบบ่อยที่สุดของ RAO คือลิ่มเลือดอุดตัน ซึ่งมักเกิดขึ้นในส่วนที่แคบที่สุดของรูหลอดเลือดแดงจอประสาทตาส่วนกลาง นั่นคือบริเวณที่ทะลุผ่านปลอกหุ้มดูรา (dura) ของเส้นประสาทตา ลิ่มเลือดมีต้นกำเนิดจากคราบพลัคในหลอดเลือดแดงคาโรติดหรือหัวใจ
คราบพลัค Hollenhorst ประกอบด้วยผลึกคอเลสเตอรอล หลุดออกจากคราบพลัคหลอดเลือดแดงแข็งในหลอดเลือดแดงคาโรติดหรือส่วนโค้งของเอออร์ตา และไปติดอยู่ที่จุดแยก (bifurcation) ของหลอดเลือดแดงจอประสาทตา 5) หลอดเลือดแดงที่อุดตันจะตีบแคบลงอย่างมากและกลายเป็นเส้นสีขาว และอาจไม่เห็นเลือดอยู่ภายใน
ความเสียหายรุนแรงต่อจอประสาทตาเกิดขึ้นประมาณ 100 นาทีหลังจากหลอดเลือดแดงอุดตัน ในระยะเฉียบพลันมาก (ถึง 2 ชั่วโมง) อวัยวะภายในตาอาจดูเกือบปกติ แต่ OCT แสดงให้เห็นการเริ่มต้นของการสะท้อนแสงสูงในชั้นใน ในระยะเฉียบพลัน (2 ชั่วโมงถึงหลายวัน) จอประสาทตาขุ่นมัวชัดเจนขึ้น หลอดเลือดแดงตีบแคบ และ OCT แสดงความหนาและความเข้มสูงของชั้นในอย่างเด่นชัด ในระยะกึ่งเฉียบพลัน (1-6 สัปดาห์) ความขุ่นมัวจะลดลง และอาจเกิดเส้นเลือดใหม่ในม่านตาและจอประสาทตา ในระยะเรื้อรัง (หลัง 6 สัปดาห์) ชั้นในจะบางลงและเกิดการฝ่อถอยหลังเข้าสู่ชั้นนอก รวมถึงหัวประสาทตาซีด ในภาวะความดันโลหิตสูงเรื้อรัง เวลาจนเกิดการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้อาจยาวนานขึ้นถึงสูงสุด 240 นาทีตามรายงานบางฉบับ 4, 2)
Sano และคณะ (2025) ที่โรงพยาบาลกาชาดโทคุชิมะ ได้ทำการศึกษาย้อนหลังเกี่ยวกับผลของการให้ PGE₁ ระยะแรกในผู้ป่วย CRAO ภายใน 24 ชั่วโมงหลังจากเริ่มมีอาการ6) ในกลุ่ม PGE₁ (n=4) ละลายอัลพรอสตาดิล อัลฟาเด็กซ์ 40 ไมโครกรัมในน้ำเกลือ 250 มล. ให้ทางหลอดเลือดดำ 125 มล./ชม. วันละสองครั้ง (80 ไมโครกรัม/วัน) เป็นเวลา 5 วัน ตามด้วยริมาพรอสต์ อัลฟาเด็กซ์ 10 ไมโครกรัม รับประทานวันละสามครั้ง (30 ไมโครกรัม/วัน) เป็นเวลา ≥1 เดือน เมื่อเทียบกับกลุ่มการรักษาแบบเดิม (n=6) ค่าความคมชัดของสายตาที่ดีที่สุดที่แก้ไขแล้ว (BCVA) ที่ 1 เดือนดีกว่าอย่างมีนัยสำคัญในกลุ่ม PGE₁ ความหนาจอประสาทตาสูงสุด (MRT) เริ่มต้นมีความสัมพันธ์เชิงลบกับ BCVA ที่ 1 เดือน บ่งชี้ถึงศักยภาพในการเป็นตัวทำนายการพยากรณ์โรค ไม่พบเหตุการณ์ไม่พึงประสงค์ในทั้งสองกลุ่ม6)
นอกจากฤทธิ์ขยายหลอดเลือดแล้ว PGE₁ ยังเชื่อว่ามีฤทธิ์ปกป้องระบบประสาทโดยลดความเครียดออกซิเดชันและการอักเสบ ขนาดตัวอย่างมีขนาดเล็กและจำเป็นต้องมีการทดลองแบบสุ่มที่มีกลุ่มควบคุมไปข้างหน้า แต่ผลการค้นพบนี้เป็นที่น่าสังเกตเนื่องจากขาดประสิทธิภาพที่แน่ชัดจากการรักษาที่มีอยู่
นับตั้งแต่ภาวะจอประสาทตาขาดเลือดได้รับการยอมรับว่าเป็นภาวะสมองตายในระบบประสาทส่วนกลางในคำจำกัดความที่ปรับปรุงใหม่ของ AHA/ASA ปี 20135) การเคลื่อนไหวที่สนับสนุนการประยุกต์ใช้แนวทางปฏิบัติโรคหลอดเลือดสมองสำหรับ RAO เฉียบพลันก็เร่งตัวขึ้น การส่งต่อทันทีไปยังศูนย์โรคหลอดเลือดสมองและการสร้างระบบการจัดการทั่วร่างกายที่เทียบเท่ากับภาวะสมองตายกำลังได้รับการส่งเสริม
การวิเคราะห์อภิมานรายงานว่าการให้ tPA ทางหลอดเลือดดำภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการอาจสัมพันธ์กับอัตราการฟื้นฟูการมองเห็นที่ดีขึ้น แต่การศึกษา EAGLE ไม่ได้แสดงประสิทธิภาพของ tPA ทางหลอดเลือดแดงและชี้ให้เห็นข้อกังวลด้านความปลอดภัย4) และหลักฐานจากการทดลองแบบสุ่มที่มีกลุ่มควบคุมสำหรับ tPA ทางหลอดเลือดดำก็ยังไม่เพียงพอ5)
ความก้าวหน้าของเทคโนโลยี OCTA ทำให้สามารถติดตามการขาดเลือดไปเลี้ยงในชั้นจอประสาทตาผิวเผินได้นานกว่า 9 ปีหลังเกิดโรค 1) รูปแบบการขาดเลือดไปเลี้ยงในระยะเฉียบพลันกำลังถูกศึกษาในฐานะปัจจัยทำนายผลระยะยาว
“เครื่องหมายจุดด่าง” ในอัลตราซาวนด์เบ้าตาเพื่อตรวจหาลิ่มเลือดที่กลายเป็นปูน มีรายงานความไว 83% และความจำเพาะ 100% 4) และกำลังได้รับความสนใจในฐานะเครื่องมือช่วยวินิจฉัยแบบไม่รุกรานในระยะเฉียบพลัน
แม้ว่าการศึกษาย้อนหลังขนาดเล็กบางชิ้นจะชี้ให้เห็นถึงประสิทธิผล แต่การทบทวนของ Cochrane สรุปว่าหลักฐานสำหรับการแทรกแซงโดยทั่วไปใน CRAO ที่ไม่ใช่หลอดเลือดแดงอักเสบยังไม่แน่นอน 5)
การบำบัดด้วย PGE₁
รายงานจากญี่ปุ่น: PGE₁ (alprostadil 80 ไมโครกรัม/วัน × 5 วัน) สำหรับ CRAO ทำให้ BCVA ดีขึ้นอย่างมีนัยสำคัญหลังจาก 1 เดือน 6)
การทำนายผล: MRT (ความหนาจอประสาทตาสูงสุด) เริ่มต้นมีความสัมพันธ์เชิงลบกับการมองเห็นหลังจาก 1 เดือน ไม่มีเหตุการณ์ไม่พึงประสงค์
สถานะปัจจุบันของ tPA
การทดลอง EAGLE: tPA ภายในหลอดเลือดแดงไม่แสดงการปรับปรุงการมองเห็นเมื่อเทียบกับการรักษาแบบประคับประคอง และมีความเสี่ยงต่อการตกเลือดในกะโหลกศีรษะ 4)
tPA ทางหลอดเลือดดำ: มีศักยภาพในการเพิ่มอัตราการฟื้นฟูการมองเห็นหากให้ภายใน 4.5 ชั่วโมงหลังเริ่มมีอาการ (การวิเคราะห์อภิมาน) แต่หลักฐานจากการทดลองแบบสุ่มยังไม่เพียงพอ 5)