โรคต้อหิน ชนิดเส้นเลือดงอกใหม่ (NVG ) เป็นโรคต้อหิน ชนิดทุติยภูมิที่รักษายาก เกิดจากการสร้างเยื่อพังผืดและเส้นเลือดที่มุมช่องหน้าม่านตา จาก VEGF ที่สูงขึ้นเนื่องจากการขาดเลือดของจอประสาทตา
สาเหตุหลักคือจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative (53%) และหลอดเลือดดำจอประสาทตาอุดตัน (29%) 2)
การตรวจพบ rubeosis ม่านตา ตั้งแต่เนิ่นๆ จำเป็นต้องตรวจด้วย slit-lamp โดยไม่ขยายม่านตา และ gonioscopy
การรักษาประกอบด้วยการแก้ไขภาวะขาดเลือดของจอประสาทตา (การจี้จอประสาทตา ทั่วทั้งแผ่น, การรักษาด้วย anti-VEGF) และการลดความดันลูกตา (ยา, การผ่าตัด) 10)
เมื่อวินิจฉัย 45% มีการอุดตันของมุมสมบูรณ์ และการพยากรณ์การมองเห็น มักต้องระมัดระวัง 2)
การผ่าตัด trabeculectomy (ร่วมกับ mitomycin C) และการผ่าตัดใส่ท่อระบายเป็นหลักในการรักษาทางศัลยกรรม 10)
โรคต้อหิน ชนิดเส้นเลือดงอกใหม่ (NVG ) เป็นโรคต้อหิน ชนิดทุติยภูมิที่รุนแรง มีลักษณะการเจริญของเนื้อเยื่อพังผืดและเส้นเลือดที่มุมช่องหน้าม่านตา การขาดเลือดของจอประสาทตา ทำให้ VEGF (vascular endothelial growth factor) เพิ่มขึ้น ซึ่งกระตุ้นให้เกิดเส้นเลือดใหม่ที่ม่านตา และมุมช่องหน้าม่านตา การสร้างและการหดตัวของเนื้อเยื่อพังผืดและเส้นเลือดทำให้เกิดการยึดติดของม่านตาส่วนปลายด้านหน้า (PAS ) ส่งผลให้มุมช่องหน้าม่านตา อุดตันอย่างถาวร
ตั้งแต่ครึ่งแรกของศตวรรษที่ 20 มีรายงาน rubeosis ม่านตา ที่เกี่ยวข้องกับการขาดเลือดของจอประสาทตา และคำว่า “โรคต้อหิน ชนิดเส้นเลือดงอกใหม่” ได้รับการยอมรับในทศวรรษ 1960 ก่อนหน้านั้นมีการใช้ชื่อต่างๆ เช่น โรคต้อหิน เลือดออก, โรคต้อหิน คั่งเลือด, โรคต้อหิน ลิ่มเลือด แต่ปัจจุบันได้รวมเป็น NVG
โรคที่เป็นสาเหตุ ได้แก่ จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative (PDR) และหลอดเลือดดำจอประสาทตาอุดตัน (RVO ) ซึ่งคิดเป็นประมาณสองในสามของผู้ป่วยทั้งหมด นอกจากนี้ยังมีจอประสาทตาลอก , หลอดเลือดแดงจอประสาทตา อุดตัน, กลุ่มอาการขาดเลือดของตา (OIS) 1) ในการศึกษาย้อนหลังขนาดใหญ่ (129 ตา) การกระจายของสาเหตุคือ: จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative 53%, หลอดเลือดดำจอประสาทตาอุดตัน 29%, จอประสาทตาลอก 7%, หลอดเลือดแดงจอประสาทตา อุดตัน 6%, กลุ่มอาการขาดเลือดของตา 2% 2)
แก่นของพยาธิสภาพคือการสร้างเส้นเลือดใหม่ในส่วนหน้าของลูกตาที่อาศัย VEGF Wakabayashi และคณะได้ฉีด bevacizumab เข้าไปในน้ำวุ้นตา ในผู้ป่วย 41 รายติดต่อกันที่มีเส้นเลือดใหม่ที่ม่านตา และต้อหินจากเส้นเลือดใหม่ ทุติยภูมิจากโรคจอประสาทตา ขาดเลือด และสังเกตเห็นการถดถอยของเส้นเลือดใหม่ที่ม่านตา ในเกือบทั้งหมดภายใน 48 ชั่วโมงหลังฉีด 12) การถดถอยของเส้นเลือดใหม่อย่างรวดเร็วนี้ยืนยันบทบาทหลักของ VEGF ในการสร้างเส้นเลือดใหม่ในส่วนหน้าของลูกตา
Q
โรคต้อหินจากเส้นเลือดใหม่คืออะไร?
A
เป็นต้อหินทุติยภูมิ ที่รักษายาก เกิดจาก VEGF เพิ่มขึ้นเนื่องจากจอประสาทตา ขาดเลือด ทำให้เกิดเส้นเลือดใหม่ที่ม่านตา และมุมลูกตา ส่งผลให้ความดันลูกตา สูงขึ้น สาเหตุหลักคือจอประสาทตาเสื่อมจากเบาหวาน และหลอดเลือดดำจอประสาทตาอุดตัน มักดื้อต่อการรักษาด้วยยาเพียงอย่างเดียว และมักต้องใช้การจี้แสงทั่วจอประสาทตา สำหรับภาวะขาดเลือด การใช้ยาต้าน VEGF และการผ่าตัดลดความดันลูกตา
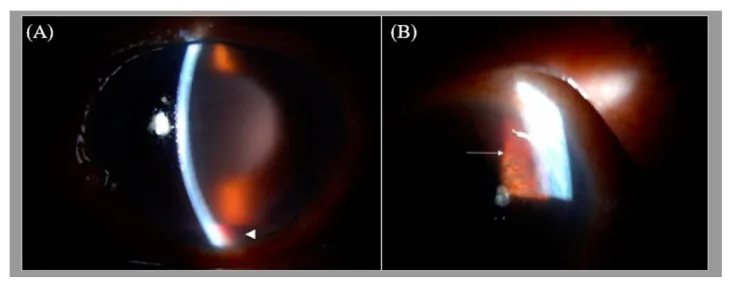
ภาพจากกล้องจุลทรรศน์กรีดของต้อหินจากเส้นเลือดใหม่ Yung-En Tsai; Cherng-Ru Hsu. Ocular Decompression Retinopathy after Anterior Chamber Paracentesis for Neovascular Glaucoma. Medicina (Kaunas). 2021 Sep 29;57(10):1038. Figure 1. PM
CI D: PMC8537183. License: CC BY.
A แสดงอาการบวมของเยื่อบุ
กระจกตา และเลือดออกใน
ช่องหน้าลูกตา ในกรณีรุนแรง B แสดงเส้นเลือดใหม่ที่
ม่านตา อาการแสดงทั่วไปที่ไม่ควรมองข้ามใน
ต้อหินจากเส้นเลือดใหม่ สามารถสังเกตได้ง่ายในเวลาอันสั้น
ในระยะแรกของความดันลูกตา สูง จะไม่มีอาการ เมื่อความดันลูกตา เพิ่มขึ้น จะมีตามัว เห็นรุ้ง และปวดตา หากอาการแย่ลงเฉียบพลัน อาจมีปวดตา และปวดศีรษะรุนแรง คลื่นไส้ อาเจียน คล้ายกับอาการของต้อหินมุมปิด เฉียบพลัน ในทางกลับกัน หากมีการสูญเสียการมองเห็น มาก่อนจากจอประสาทตาเสื่อมจากเบาหวาน หรือหลอดเลือดดำจอประสาทตาอุดตัน การรับรู้ถึงความดันลูกตา ที่สูงขึ้นอาจน้อยลง เมื่อความดันลูกตา สูงมาก อาจเกิดโรคกระจกตาพุพอง ทำให้รู้สึกมีสิ่งแปลกปลอมและปวดตา
การจำแนกระยะของ Shields แบบ 4 ระยะถูกใช้อย่างแพร่หลายสำหรับโรคนี้ อาการแสดงทางคลินิกตามระยะมีดังนี้:
ระยะก่อนต้อหินถึงระยะมุมเปิด
Rubeosis iridis : มีเส้นเลือดใหม่ขนาดเล็กปรากฏที่ขอบรูม่านตา เส้นเลือดปกติจะวิ่งเป็นรัศมีในเนื้อม่านตา ในขณะที่เส้นเลือดใหม่มีรูปแบบไม่สม่ำเสมอและคดเคี้ยวบนผิวม่านตา
เส้นเลือดใหม่ที่มุมลูกตา : พบเส้นเลือดเล็กแตกแขนงข้ามส่วนยื่นของตาขาว ไปถึง trabecular meshwork ความดันลูกตา ปกติถึงสูงเล็กน้อย
เยื่อ fibrovascular : เจริญปกคลุม trabecular meshwork ทำให้เกิดต้อหินมุมเปิด ทุติยภูมิ
ระยะมุมปิดถึงระยะต้อหินสัมบูรณ์
การพลิกกลับของยูเวีย (Uveal ectropion ) : เนื่องจากการหดตัวของเยื่อเส้นใยหลอดเลือด ทำให้ชั้นเม็ดสีด้านหลังของม่านตา พับมาด้านหน้า ผิวม่านตา เรียบขึ้น
การดำเนินของม่านตา ยึดติดส่วนปลายด้านหน้า : ม่านตา ถูกดึงขึ้นเป็นรูปเต็นท์ไปยัง trabecular meshwork ทำให้เกิดการปิดมุมแบบยึดติด ความดันลูกตา เพิ่มขึ้นอย่างชัดเจน
ระยะต้อหิน สัมบูรณ์ : การฟื้นฟูการมองเห็น ทำได้ยากมาก อาการปวดตา จากความดันลูกตา สูงเป็นอาการหลัก
ในการศึกษาย้อนหลังใน 129 ตา เมื่อวินิจฉัยต้อหินจากเส้นเลือดใหม่ มุมเปิด 25%, อุดตันบางส่วน 30%, อุดตันสมบูรณ์ 45%2) ตาที่อุดตันสมบูรณ์มีการมองเห็น แย่กว่า (มัธยฐาน 20/4375) และความดันลูกตา สูงกว่า (มัธยฐาน 59 มิลลิเมตรปรอท)2) เนื่องจากอาการทางคลินิกเพียงอย่างเดียวไม่สามารถทำนายสถานะมุมได้อย่างแม่นยำ การตรวจ gonioscopy จึงจำเป็นในทุกราย2)
โรคที่เป็นสาเหตุ ความถี่ จอประสาทตาเสื่อมจากเบาหวาน ชนิดเพิ่มจำนวน53%2) หลอดเลือดดำจอประสาทตาอุดตัน 29%2) จอประสาทตาลอก 7%2) หลอดเลือดแดงจอประสาทตา อุดตัน 6%2) กลุ่มอาการขาดเลือดของตา 2%2)
ในกลุ่มโรคหลอดเลือดดำจอประสาทตาอุดตัน ชนิด CRVO ที่ขาดเลือด มักทำให้เกิดรูกีโอซิสของม่านตา ภายในประมาณ 3 เดือน มักเรียกว่า “ต้อหิน 100 วัน (90-day glaucoma)” ในจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative การสะสมของบริเวณจอประสาทตา ที่ไม่มีเลือดไปเลี้ยงเป็นเวลานานจะกระตุ้นการผลิต VEGF และการสร้างเส้นเลือดใหม่ในส่วนหน้าของตาจะดำเนินไปอย่างช้าๆ ในกลุ่มอาการขาดเลือดของตา มีการอุดตันหรือตีบของหลอดเลือดแดงคาโรติดภายในเป็นปัจจัยพื้นฐาน ดังนั้นจึงจำเป็นต้องทำการวินิจฉัยเสริมด้วยอัลตราซาวนด์หลอดเลือดแดงคาโรติดและการตรวจ MRA ศีรษะ
Temkar และคณะ (2023) รายงานกรณีชายอายุ 30 ปีที่มีช่องทวารหลอดเลือดแดงคาโรติด-โพรงไซนัส (CCF ) จากอุบัติเหตุ ซึ่งทำให้เกิดการอุดตันของหลอดเลือดแดงและดำจอประสาทตา ร่วมกัน และพัฒนาเป็น NVG 4) กลไกคือภาวะขาดเลือดของจอประสาทตา อย่างรุนแรงจากเลือดคั่งในหลอดเลือดดำและหลอดเลือดแดงไม่เพียงพอ
Zakaria และคณะ (2023) รายงานกรณีผู้ป่วย CRAO ที่มีการรักษาหลอดเลือดแดงซิลิโอเรตินอลไว้ ซึ่งเกิด NVG ภายใน 2 สัปดาห์3) มีรายงานว่า 18.2% ของกรณี CRAO เกิดการสร้างเส้นเลือดใหม่ โดยเฉลี่ยภายใน 8.5 สัปดาห์3)
Fliney และคณะ (2021) รายงานกรณีชายอายุ 20 ปีที่มีมะเร็งเมลาโนมาชนิดร้ายของคอรอยด์ ซึ่งแสดงอาการแรกเป็น NVG 7) การผลิต VEGF และ FGF จากเนื้องอกเป็นสาเหตุของ NVG ประมาณ 2% ของมะเร็งเมลาโนมาคอรอยด์ ทำให้ความดันลูกตา สูงขึ้น และส่วนใหญ่เป็น NVG 7)
Q
โรคเบาหวานทำให้เกิดต้อหินชนิดเส้นเลือดใหม่หรือไม่?
A
จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative เป็นสาเหตุใหญ่ที่สุดของ NVG คิดเป็นประมาณ 53% ของ NVG ทั้งหมด2) อย่างไรก็ตาม การเป็นเบาหวานไม่ได้หมายความว่าจะเกิด NVG เสมอไป การควบคุมระดับน้ำตาลในเลือดและการจัดการภาวะขาดเลือดของจอประสาทตา ด้วยการจี้แสงจอประสาทตา มีความสำคัญในการป้องกัน การทำ panretinal photocoagulation ก่อนที่บริเวณที่ไม่มีเลือดไปเลี้ยงจะขยายเป็นวงกว้างเป็นกุญแจสำคัญในการป้องกันการสร้างเส้นเลือดใหม่ในส่วนหน้าของตา
การตรวจพบรูกีโอซิสของม่านตา ตั้งแต่เนิ่นๆ เป็นกุญแจสำคัญในการวินิจฉัย เนื่องจากการใช้ยาหยอดตาขยายม่านตา อาจทำให้หลอดเลือดหดตัว ทำให้มองเห็นเส้นเลือดใหม่ได้ยากขึ้น การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด และกล้องตรวจมุมตา โดยไม่ขยายม่านตา จึงมีความสำคัญ10) จำเป็นต้องสังเกตขอบม่านตา ด้วยกำลังขยายสูงเพื่อไม่ให้พลาดรูกีโอซิสของม่านตา ในระยะเริ่มแรก
ในการตรวจมุมตา จะยืนยันการมีอยู่ของเส้นเลือดใหม่ที่ข้ามส่วนยื่นของตาขาว และแผ่ขยายไปบน trabecular meshwork บางครั้งอาจไม่เห็นเส้นเลือดใหม่โดยตรงที่มุมตาเนื่องจากการยึดติดของม่านตา ส่วนปลายรอบด้าน แต่หากพบรูกีโอซิสของม่านตา ให้ถือว่าภาวะนั้นเป็น NVG และดำเนินการรักษา ในระหว่างการติดตามจอประสาทตาเสื่อมจากเบาหวาน หรือหลอดเลือดดำจอประสาทตาอุดตัน จำเป็นต้องสังเกตขอบม่านตา เป็นประจำโดยไม่ขยายม่านตา เพื่อตรวจหาเส้นเลือดใหม่ขนาดเล็ก
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FAG ) : เพื่อยืนยันการรั่วของสีจากขอบม่านตา หรือมุมช่องหน้าม่านตา และจำเป็นสำหรับการประเมินบริเวณจอประสาทตา ที่ขาดเลือดอัลตราซาวนด์หลอดเลือดแดงคาโรติดและการตรวจหลอดเลือดด้วยคลื่นแม่เหล็กไฟฟ้า (MRA) : เพื่อค้นหาการตีบของหลอดเลือดแดงคาโรติดหรือการอุดตันของหลอดเลือดแดงคาโรติดภายในซึ่งเป็นสาเหตุของกลุ่มอาการขาดเลือดของตา การตรวจอัลตราซาวนด์ (B-mode) : เพื่อค้นหาจอประสาทตาลอก หรือเนื้องอกในลูกตาเมื่อสื่อแสงขุ่นการถ่ายภาพตัดต่อกันแสง (OCT ) : เพื่อประเมินจอประสาทตา บวมน้ำและสังเกตการเปลี่ยนแปลงของชั้นเส้นใยประสาทตาเมื่อเวลาผ่านไป
จำเป็นต้องแยกโรคจากโรคที่มีเส้นเลือดงอกที่ม่านตา ในม่านตาอักเสบ เฮเทอโรโครมิกของฟุคส์ อาจมีเส้นเลือดผิดปกติบนผิวม่านตา แต่มักไม่มีการปิดกั้นมุม และมักไม่พบการพลิกกลับของยูเวียจากการหดตัวของเยื่อพังผืดหลอดเลือด กลุ่มอาการ ICE (กลุ่มอาการเยื่อบุผิวม่านตา -กระจกตา ) มักเป็นข้างเดียว ร่วมกับความผิดปกติของเยื่อบุผิวจอตา และมีลักษณะเฉพาะ เช่น ฝ่อของสโตรมาม่านตา รูในม่านตา และม่านตา เบี่ยงเบน ทำให้สามารถแยกได้ สำหรับการแยกโรคจากต้อหินทุติยภูมิ จากการอักเสบ การมีเซลล์ในช่องหน้าม่านตา หรือตะกอนที่กระจกตา สามารถช่วยได้
แผนการรักษาคือการปรับปรุงภาวะขาดเลือดของจอประสาทตา และการควบคุมความดันลูกตา ควบคู่กัน 10) การรักษาเพียงด้านเดียวไม่สามารถทำให้โรคสงบได้ จำเป็นต้องรวมทั้งสองอย่างตามระยะของโรค
การจี้จอประสาทตาด้วยแสงทั่วทั้งจอ (PRP)
ระยะก่อนต้อหิน : หากไม่มีเลือดออกในวุ้นตา ให้ทำ PRP ผ่านม่านตา ไปจนถึงจอประสาทตา ส่วนปลาย 10)
เมื่อมีเลือดออกในวุ้นตา : ทำการตัดวุ้นตา และการจี้แสงภายในลูกตาไปจนถึงจอประสาทตา ส่วนปลาย
ระยะมุมปิด : การทำ PRP เพียงอย่างเดียวไม่สามารถลดความดันลูกตา ได้ ต้องร่วมกับการผ่าตัดลดความดันลูกตา
ยาต้าน VEGF
ระยะมุมเปิด : ฉีดยา VEGF inhibitor เข้าแก้วตาเพื่อให้เส้นเลือดใหม่ฝ่อลง จากนั้นทำ PRP
การฝ่อตัวอย่างรวดเร็ว : ในผู้ป่วย 41 รายต่อเนื่องของ Wakabayashi และคณะ เส้นเลือดใหม่ที่ม่านตา ฝ่อลงภายใน 48 ชั่วโมงหลังฉีด IVB 12)
การให้ยาก่อนผ่าตัด : การใช้ยา anti-VEGF ร่วมก่อนผ่าตัดสามารถลดภาวะแทรกซ้อนระหว่างและหลังผ่าตัดได้ 10) 14) (ระดับหลักฐาน 2B)
การฉีดยา anti-VEGF เข้าแก้วตา (intravitreal bevacizumab: IVB) เป็นแกนหลักของการรักษาด้วยยาสำหรับโรคต้อหิน เส้นเลือดใหม่ ในการทดลองแบบสุ่มมีกลุ่มควบคุมของการฉีด bevacizumab เข้าแก้วตา มีรายงานว่าการรักษาด้วย IVB เพียงอย่างเดียวสำหรับ NVG ช่วยลดความดันลูกตา และทำให้เส้นเลือดใหม่ฝ่อลงอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มควบคุม 13) ระยะเวลาการยับยั้งเส้นเลือดใหม่ประมาณ 3-6 สัปดาห์ และควรทำ PRP ให้เสร็จภายในช่วงเวลานี้ ในประเทศญี่ปุ่น การฉีด bevacizumab เข้าแก้วตาถือเป็นการใช้นอกข้อบ่งชี้ที่ครอบคลุมโดยประกัน ดังนั้นจึงจำเป็นต้องผ่านขั้นตอนการอนุมัติจากคณะกรรมการจริยธรรมของแต่ละสถานพยาบาล
การรักษาด้วยยาจะดำเนินการตามแนวทางของโรคต้อหินมุมเปิดปฐมภูมิ 10) ยาที่ยับยั้งการผลิตอารมณ์ขันในลูกตา เช่น beta-blocker และ carbonic anhydrase inhibitor มีประสิทธิภาพสูงในทางทฤษฎี นอกจากนี้ยังใช้ยาที่เกี่ยวข้องกับ prostaglandin และ alpha-2 adrenergic receptor agonist การรับประทาน carbonic anhydrase inhibitor ต้องทำหลังจากยืนยันว่าไม่มีความผิดปกติของไต การให้สารละลาย hyperosmotic ทางหลอดเลือดดำมีวัตถุประสงค์เพื่อลดความดันลูกตา ชั่วคราว แต่ผลอยู่ได้สั้น และในกรณีที่การทำงานของไตลดลงมีความเสี่ยงต่อภาวะไตวายเฉียบพลัน จึงต้องระมัดระวัง ยาหยอดตา atropine sulfate และ corticosteroid อาจมีประสิทธิภาพในการลดการอักเสบและบรรเทาปวด 10)
Pilocarpine (ยาหรี่รูม่านตา ) ซึ่งเป็น parasympathetic receptor agonist มักไม่ได้ผลและอาจทำให้อาการแย่ลงเนื่องจากการทำลาย blood-aqueous barrier จึงไม่แนะนำให้ใช้ 10) 11)
การผ่าตัด trabeculectomy (ร่วมกับ mitomycin C) : เป็นทางเลือกแรกในการลดความดันลูกตา ด้วยการผ่าตัด 10) การใช้ mitomycin C ซึ่งเป็นยาต้านเมแทบอลิซึมระหว่างผ่าตัดช่วยรักษาการทำงานของ filtering bleb ในระยะยาว การให้ IVB ก่อนผ่าตัด 1-7 วันช่วยลดเลือดออกในช่องหน้าลูกตา และแก้วตาระหว่างและหลังผ่าตัด และลดความเสี่ยงของ filtering bleb ล้มเหลว 10) ในประเทศญี่ปุ่น การใช้ mitomycin C เป็นการใช้นอกข้อบ่งชี้การผ่าตัดชันท์แบบท่อ : เริ่มใช้ได้ในญี่ปุ่นตั้งแต่ปี 2012 โดยปกติจะเลือกใช้ในกรณีที่ไม่สามารถลดความดันลูกตา ได้แม้จะทำการผ่าตัด trabeculectomy หรือในกรณีที่มีเส้นเลือด新生ที่ยังทำงานอยู่ มีการอักเสบ หรือมีเลือดออกในช่องหน้าม่านตา 9) การใส่ลิ้น Ahmed เข้าไปในช่องหน้าม่านตา สำหรับโรคต้อหิน จากเส้นเลือด新生 แสดงอัตราการรอดชีวิตที่ 1 ปี 63.2%, 3 ปี 43.2% และ 5 ปี 25.2% ซึ่งลดลงอย่างมีนัยสำคัญตามเวลา แต่การใส่ใน pars plana หลังการผ่าตัด vitrectomy แสดงอัตราการรอดชีวิต 2-3 ปีมากกว่า 80% ซึ่งเป็นผลลัพธ์ที่ค่อนข้างดี การทบทวนอย่างเป็นระบบโดย Hwang และคณะ แสดงให้เห็นว่าการเพิ่ม IVB เสริมในการปลูกถ่ายลิ้น Ahmed ช่วยลดเลือดออกในช่องหน้าม่านตา ระหว่างและหลังผ่าตัด และปรับปรุงผลลัพธ์การลดความดันลูกตา ในระยะแรก14) การจี้เลเซอร์ที่ซิลิอารีบอดี (ผ่านตาขาว หรือผ่านกล้องส่อง) : บ่งชี้ในตาที่มีการพยากรณ์โรคทางหน้าที่ไม่ดี หรือเมื่อไม่สามารถควบคุมความดันลูกตา ได้แม้จะทำการผ่าตัดกรอง หรือผ่าตัดชันท์แบบท่อ1) 10) มีเป้าหมายเพื่อยับยั้งการผลิต aqueous humor แต่การจี้มากเกินไปอาจทำให้การผลิต aqueous humor ลดลงอย่างรุนแรง เสี่ยงต่อการเกิด phthisis bulbiการทำ trabeculoplasty ด้วยเลเซอร์ : ไม่เพียงแต่ไม่ได้ผลสำหรับโรคต้อหิน จากเส้นเลือด新生 แต่ยังเป็นอันตรายอีกด้วย10) การสร้างทางระบายน้ำใหม่ (trabeculotomy) : ยังไม่ได้รับการยืนยันประสิทธิภาพสำหรับโรคต้อหิน จากเส้นเลือด新生10)
แนวทางการเลือกการรักษาตามระยะมีดังนี้:
I: ระยะก่อนต้อหิน : หากไม่มีเลือดออกในวุ้นตา ให้ทำ PRP ผ่านรูม่านตา ไปจนถึงจอประสาทตา ส่วนปลายสุด หากเลือดออกในวุ้นตา ทำให้ไม่สามารถมองเห็นอวัยวะภายในตาได้ ให้ทำ vitrectomy + photocoagulation ภายในตาII: ระยะมุมเปิด : ทำ IVB เพื่อให้เส้นเลือด新生ยุบตัว จากนั้นทำ PRP ให้สมบูรณ์ หากไม่สามารถทำเลเซอร์ได้เพียงพอถึงจอประสาทตา ส่วนปลายสุด ให้ทำการถอดเลนส์แก้วตา และ vitrectomy และทำ photocoagulation ภายในตาให้เพียงพอ หากไม่สามารถลดความดันลูกตา ได้ ให้พิจารณา trabeculectomy หรือการผ่าตัดชันท์แบบท่อIII: ระยะมุมปิด : ในระยะมุมปิดที่มีการพลิกของยูเวีย แม้หลังทำ IVB แล้ว ความดันลูกตา จะไม่ลดลงในประมาณ 90% ของกรณี ดังนั้นให้ทำ vitrectomy และ photocoagulation ภายในตาอย่างทั่วถึง จากนั้นทำการผ่าตัดลดความดันลูกตา เช่น trabeculectomy หรือการผ่าตัดชันท์แบบท่อIV: ระยะต้อหิน สัมบูรณ์ : การฟื้นฟูการมองเห็น เป็นเรื่องยากมาก หากมีอาการปวดตา จากความดันลูกตา สูง ให้ทำการรักษาด้วยยาเพื่อลดความดันลูกตา หรือการจี้เลเซอร์ที่ซิลิอารีบอดี
ก่อนการใช้ IVB การตกเลือดในช่องหน้าม่านตา จำนวนมากมักเกิดขึ้นระหว่างและหลังการผ่าตัด trabeculectomy ซึ่งมักนำไปสู่ความล้มเหลวของการกรอง การให้ IVB ก่อนผ่าตัดช่วยลดการตกเลือดในช่องหน้าม่านตา ในช่วงผ่าตัด และอัตราการควบคุมความดันลูกตา ให้ ≤21 mmHg รายงานว่าอยู่ที่ประมาณ 60% ปัจจัยพยากรณ์โรคที่ไม่ดี ได้แก่ อายุน้อยกว่า 50 ปี และประวัติการผ่าตัดน้ำวุ้นตา โดยเฉพาะในกรณีที่มุมปิดที่มีการยึดเกาะม่านตา ส่วนปลายด้านหน้าอย่างรวดเร็วในผู้ป่วยอายุน้อย ผลการผ่าตัดมักไม่ดี ในช่วงไม่กี่ปีที่ผ่านมา การแพร่หลายของการผ่าตัดน้ำวุ้นตา แบบรุกรานน้อยที่สุดช่วยลดแผลเป็นที่เยื่อบุตา ซึ่งยังช่วยให้ผลลัพธ์ของ trabeculectomy ดีขึ้นด้วย
Q
วิธีการผ่าตัดโรคต้อหินชนิดเส้นเลือดใหม่มีอะไรบ้าง?
A
การผ่าตัด trabeculectomy ร่วมกับ mitomycin C เป็นทางเลือกแรก และควรทำเมื่อเส้นเลือดใหม่สงบแล้ว 10) ในกรณีที่ trabeculectomy ไม่สามารถลดความดันลูกตา ได้ หรือยังมีเส้นเลือดใหม่ที่ยังทำงานอยู่ จะเลือกการผ่าตัด shunt แบบท่อ (โดยเฉพาะการใส่ลิ้น Ahmed ใน pars plana) 9) ในตาที่มีการพยากรณ์การมองเห็น ไม่ดี จะทำการจี้แสงเลนส์ปรับเลนส์ ในทุกกรณี การจี้แสงจอประสาทตา ทั่วทั้งจอประสาทตา และการให้ยา anti-VEGF ก่อนผ่าตัดช่วยลดภาวะแทรกซ้อนในช่วงผ่าตัด 10) 14)
เมื่อจอประสาทตา ขาดเลือดทำให้ออกซิเจนไม่เพียงพอ เซลล์จอประสาทตา จะปล่อยปัจจัยสร้างเส้นเลือด เช่น VEGF และ IL-6 โดยปกติ ระดับ VEGF จะสมดุลกับปัจจัยต้านการสร้างเส้นเลือดคือ pigment epithelium-derived factor (PED F) เมื่อสมดุลนี้เอียงไปทาง VEGF ที่มากกว่า การกระตุ้น การเพิ่มจำนวน และการเคลื่อนที่ของเซลล์บุผนังหลอดเลือดจะถูกส่งเสริม นำไปสู่การสร้างเส้นเลือดใหม่ในส่วนหน้าของลูกตา เป็นที่ทราบกันว่าความเข้มข้นของ VEGF ใน aqueous humor สูงขึ้นหลายสิบเท่าหรือมากกว่าในตาที่เป็น NVG เมื่อเทียบกับตาปกติ และเกี่ยวข้องโดยตรงกับการเกิดเส้นเลือดใหม่ในส่วนหน้า
เส้นเลือดใหม่ในต้อหิน ชนิดเส้นเลือดใหม่มีผนังบาง ขาดชั้นกล้ามเนื้อ และขาด tight junction ทำให้การซึมผ่านเพิ่มขึ้น เส้นเลือดใหม่เหล่านี้มาพร้อมกับเยื่อ fibrovascular ซึ่งประกอบด้วยการเพิ่มจำนวนของ myofibroblast ในตอนแรก เยื่อ fibrovascular จะแผ่ปกคลุม trabecular meshwork เพิ่มความต้านทานการไหลของ aqueous ทำให้เกิดต้อหินมุมเปิด ทุติยภูมิ ต่อมา การหดตัวของเยื่อทำให้ผิวของม่านตา เรียบขึ้น การพลิกกลับของ uvea และการเกิดการยึดเกาะม่านตา ส่วนปลายด้านหน้า ซึ่งในที่สุดนำไปสู่การอุดตันของมุมที่ไม่สามารถกลับคืนได้ 1)
ในระยะแรก เยื่อเส้นใยหลอดเลือดจะปกคลุม trabecular meshwork ทำให้เกิดโรคต้อหินมุมเปิด ทุติยภูมิ 1) 11) ต่อมา การหดตัวของเยื่อทำให้เกิดการยึดเกาะของม่านตา ส่วนปลายด้านหน้า และเปลี่ยนเป็นโรคต้อหินมุมปิด แบบยึดติด ในตาที่ยังมีเลนส์แก้วตา การปิดมุมมักจะรุนแรงกว่า 2) และเมื่อถึงระยะนี้ การควบคุมความดันลูกตา ในระยะยาวจะทำได้ยากด้วยการผ่าตัดกรอง แบบธรรมดาเพียงอย่างเดียว ตราบใดที่ภาวะขาดเลือดของจอประสาทตา ยังคงดำเนินอยู่ การสร้างเส้นเลือดใหม่และการหดตัวของเยื่อเส้นใยหลอดเลือดก็จะดำเนินต่อไป ดังนั้น การระงับภาวะขาดเลือดด้วย PRP หรือการรักษาด้วย anti-VEGF จึงเป็นพื้นฐานของการรักษา
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
Wang และคณะ (2024) ศึกษาปัจจัยทำนายสถานะมุมเมื่อวินิจฉัยในตา 129 ตาที่เป็น NVG 2) ตาที่ปิดสนิทมีความรุนแรงของสายตาและความดันลูกตา มากกว่า แต่ไม่สามารถทำนายสถานะมุมได้อย่างแม่นยำจากลักษณะทางคลินิกเพียงอย่างเดียว ผู้ป่วยที่มาห้องฉุกเฉินมีความถี่ของการปิดสนิทสูงกว่า และตาที่มีประวัติ PRP หรือการผ่าตัดน้ำวุ้นตา ก็มีแนวโน้มที่จะปิดมุมมากกว่า 2)
Soman และคณะ (2022) รายงานกรณี NVG ที่พัฒนาอย่างรวดเร็วเนื่องจากจอประสาทตา เสื่อมที่เกี่ยวข้องกับ COVID-19 5) ชายอายุ 50 ปีเกิดรอยโรคหลอดเลือดจอประสาทตา ทั้งสองข้าง 3 สัปดาห์หลังติดเชื้อ COVID-19 และตาขวาพัฒนาเป็น NVG ภายใน 2 สัปดาห์ กลไกคิดว่าเกิดจากความเสียหายของหลอดเลือดจอประสาทตา ที่สัมพันธ์กับภาวะลิ่มเลือดอุดตัน การรักษาด้วยยาต้านต้อหิน และ PRP ทำให้เส้นเลือดใหม่หายไปอย่างสมบูรณ์และความดันลูกตา กลับสู่ปกติ 5)
ALKhamees และคณะ (2023) รายงานเด็กหญิงอายุ 11 ปีที่เป็นโรค Pierson syndrome (การกลายพันธุ์ LAMB2) ซึ่งมีเลือดออกในช่องหน้าตา เอง เลือดออกในน้ำวุ้นตา และต้อหิน เส้นเลือดใหม่ 8) พบเส้นเลือดใหม่ที่ม่านตา และมุมตาทุติยภูมิจากภาวะขาดเลือดจอประสาทตา และในที่สุดต้องได้รับการจี้แสงที่เลนส์ปรับเลนส์ แต่เกิดภาวะลูกตาฝ่อ 8)
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Wang J, Kanter J, Qiu M. Predictors of anterior chamber angle status at the time of neovascular glaucoma diagnosis. Am J Ophthalmol Case Rep. 2024;36:102310.
Zakaria NA, et al. Neovascular Glaucoma Complicating Central Retinal Artery Occlusion Despite Cilioretinal Artery Sparing. Cureus. 2023;15(8):e44339.
Temkar S, et al. Neovascular glaucoma with combined retinal vascular occlusion in carotid cavernous fistula. BMJ Case Rep. 2023;16:e254299.
Soman M, et al. Rapid Onset Neovascular Glaucoma due to COVID-19-related Retinopathy. J Curr Glaucoma Pract. 2022;16(2):131-134.
Tsai YE, Hsu CR. Ocular Decompression Retinopathy after Anterior Chamber Paracentesis for Neovascular Glaucoma. Medicina. 2021;57(11):1195.
Fliney G, et al. Metastatic Choroidal Melanoma Presenting as Neovascular Glaucoma. Case Rep Ophthalmol. 2021;12(3):862-868.
ALKhamees A, ALShemmari M. Case of Pierson syndrome presented with hyphema, vitreous haemorrhage and subsequent neovascular glaucoma. BMC Ophthalmol. 2023;23:82.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. AAO ; 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm; 2020.
Wakabayashi T, Oshima Y, Sakaguchi H, Ikuno Y, Miki A, Gomi F, et al. Intravitreal bevacizumab to treat iris neovascularization and neovascular glaucoma secondary to ischemic retinal diseases in 41 consecutive cases. Ophthalmology. 2008;115(9):1571-1580.e3. PMID:18440643. doi:10.1016/j.ophtha.2008.02.026.
Yazdani S, Hendi K, Pakravan M, Mahdavi M, Yaseri M. Intravitreal bevacizumab for neovascular glaucoma: a randomized controlled trial. J Glaucoma. 2009;18(8):632-637. PMID:19826393. doi:10.1097/IJG.0b013e3181997211.
Hwang HB, Han JW, Yim HB, Lee NY. Beneficial effects of adjuvant intravitreal bevacizumab injection on outcomes of Ahmed glaucoma valve implantation in patients with neovascular glaucoma: systematic literature review. J Ocul Pharmacol Ther. 2015;31(4):198-203. doi:10.1089/jop.2014.0108.