โรคต้อหินมุมเปิดปฐมภูมิ (POAG ) เป็นโรคเส้นประสาทตา เรื้อรังที่ดำเนินไปและไม่สามารถกลับคืนได้1) ทำให้เกิดการสูญเสียขอบของหัวประสาทตาและชั้นใยประสาทจอประสาทตา (RNFL ) ส่งผลให้เกิดข้อบกพร่องของลานสายตา1) 3) มุมของช่องหน้าม่านตา เปิดและมีลักษณะปกติ3) โดยทั่วไปเป็นทั้งสองข้างแต่มักมีความไม่สมมาตร3) ปัจจัยเสี่ยงหลักคือความดันลูกตา สูงและอายุที่มากขึ้น1) ความบกพร่องทางการมองเห็น สามารถป้องกันได้ในหลายกรณีด้วยการวินิจฉัยและการรักษาตั้งแต่เนิ่นๆ1) 3)
ในแนวทางการรักษาโรคต้อหิน ฉบับที่ 5 โรคต้อหินมุมเปิดปฐมภูมิ (ความหมายกว้าง) ถูกกำหนดให้เป็น “แนวคิดของโรคที่รวมถึงโรคต้อหินมุมเปิดปฐมภูมิ (ความหมายแคบ) ที่มีความดันลูกตา ทั่วไปสูงกว่าช่วงปกติและต้อหิน ความดันปกติ (NTG )“9) ในทางปฏิบัติทางคลินิก จะแยกความแตกต่างในทางปฏิบัติระหว่างกลุ่มความดันสูง (POAG ความหมายแคบ) และกลุ่มความดันปกติ (NTG )9)
จากการศึกษา Tajimi หากกำหนดความดันลูกตา ปกติในคนญี่ปุ่นเป็นค่าเฉลี่ย ± 2 ส่วนเบี่ยงเบนมาตรฐาน ขีดจำกัดบนปกติคือ 19.9–20.0 มิลลิเมตรปรอท ดังนั้นการแยกความแตกต่างระหว่างสองประเภทที่ระดับ 20 มิลลิเมตรปรอทในการปฏิบัติทางคลินิกประจำวันจึงสมเหตุสมผล9) 11) แนวทางของสมาคมโรคต้อหิน แห่งยุโรป (EGS) ระบุทั้งสองประเภทเป็น POAG /HTG (ต้อหิน ความดันสูง) และ POAG /NTG 1) 2) ทั้งสองเป็นกลุ่มโรคที่ต่อเนื่องกัน และหลักการรักษาโดยพื้นฐานแล้วเหมือนกัน
ในปี 2020 จำนวนผู้ป่วย POAG ทั่วโลกประมาณ 53 ล้านคน3) ความชุกในผู้ที่มีอายุ 40–80 ปีคือ 3.0% และในยุโรป 2.99% ของประชากรอายุมากกว่า 40 ปี (12.3 ล้านคน) เป็นโรคต้อหิน โดยมากกว่าครึ่ง (56.4%) คาดว่าไม่ได้รับการวินิจฉัย2) 3) มีความแตกต่างอย่างมากของความชุกระหว่างเชื้อชาติและกลุ่มชาติพันธุ์ ในชาวอเมริกันเชื้อสายแอฟริกัน ความชุกสูงกว่าชาวผิวขาวประมาณสามเท่า ทำให้เป็นสาเหตุหลักของการตาบอดที่ไม่สามารถรักษาให้กลับคืนได้3) มีรายงานความชุกที่สูงขึ้นในประชากรแคริบเบียนเชื้อสายแอฟริกัน3) ความชุกในชาวฮิสแปนิกเทียบเท่ากับชาวแอฟริกัน และมีรายงานว่าความชุกในชาวอเมริกันเชื้อสายเอเชียสูงกว่าชาวผิวขาว3)
การศึกษาเชิงระบาดวิทยา ประชากร POAG (ความหมายกว้าง)NTG POAG (ความหมายแคบ)PACG การศึกษา Tajimi11) จังหวัดกิฟุ อายุ ≥40 ปี 3.9% 3.6% 0.3% 0.6% การศึกษา Kumejima12) จังหวัดโอกินาว่า อายุ ≥40 ปี 4.0% — 0.7% 2.2%
การศึกษา Tajimi รายงานความชุกของโรคต้อหิน ในผู้ที่มีอายุ 40 ปีขึ้นไปเท่ากับ 5.0% และส่วนใหญ่เป็นชนิดมุมเปิด11) การศึกษา Kumejima แสดงความแตกต่างในแต่ละภูมิภาค โดยความถี่ของต้อหินมุมปิด สูงกว่าการศึกษา Tajimi12) ประมาณ 90% ของ POAG (ในความหมายกว้าง) เทียบเท่ากับ NTG และประมาณ 70% ของต้อหิน ทั้งหมดเป็นชนิดความดันปกติ การสำรวจดวงตา Baltimore พบว่าสัดส่วนของผู้ที่มี POAG ที่ความดันลูกตา 30 mmHg อยู่ที่ประมาณ 7% ในคนผิวขาว และ 25% ในชาวอเมริกันเชื้อสายแอฟริกัน ซึ่งแสดงให้เห็นถึงข้อจำกัดของการใช้ค่าตัดความดันลูกตา เฉพาะในการคัดกรอง3)
Q
อะไรคือความแตกต่างระหว่างต้อหินมุมเปิดปฐมภูมิและต้อหินความดันปกติ?
A
ทั้งสองอยู่ในกลุ่มโรคต่อเนื่องเดียวกันคือต้อหินมุมเปิด ปฐมภูมิ (ในความหมายกว้าง) ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 ใช้ความดันลูกตา 20 mmHg เป็นเกณฑ์แบ่ง กลุ่มที่เกินเกณฑ์นี้จัดเป็น POAG ในความหมายแคบ และกลุ่มที่อยู่ในช่วงปกติเสมอจัดเป็น NTG สมาคมต้อหิน ยุโรปใช้สัญลักษณ์ POAG /HTG และ POAG /NTG ความดันลูกตา มีความผันแปรในแต่ละวันและตามฤดูกาล จึงจำเป็นต้องวัดซ้ำหรือวัดความผันแปรในแต่ละวันเพื่อแยกความแตกต่าง ใน NTG พบเลือดออกที่จานประสาทตา บ่อยกว่า และมักพบจุดบอดพาราเซนทรัลมากกว่า นโยบายการรักษาเหมือนกัน และการรักษาเดียวที่มีหลักฐานเชิงประจักษ์คือการลดความดันลูกตา ในการศึกษา Tajimi จาก POAG (ในความหมายกว้าง) 3.9% พบว่า 3.6% เป็น NTG และญี่ปุ่นเป็นหนึ่งในประเทศที่มีความชุกของต้อหิน ความดันปกติสูงที่สุดในโลก
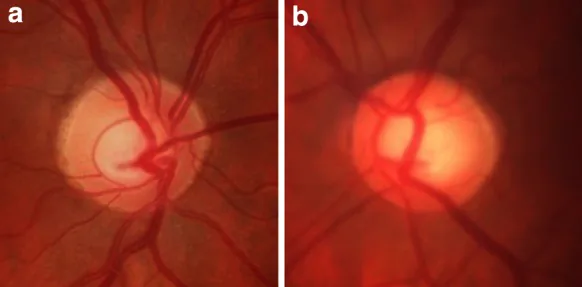
ภาพถ่ายจอประสาทตาของจานประสาทตาไม่สมมาตรแสดงภาวะเส้นประสาทตาถูกทำลายจากต้อหิน Seo JH, Kim TW, Weinreb RN. Relationship of intraocular pressure and frequency of spontaneous retinal venous pulsation in primary open-angle glaucoma. Ophthalmology. 2012. Figure 1. PM
CI D: PMC3890055. License: CC BY.
(ก) ภาพถ่ายจอประสาทตา ของตาขวา และ (ข) ตาซ้าย ซึ่งจานประสาทตา ของตาซ้ายแสดงการเว้าที่เพิ่มขึ้น (อัตราส่วน C/D ประมาณ 0.6) และการบางของขอบประสาทจอตา ซึ่งสอดคล้องกับภาวะเส้นประสาทตา ถูกทำลายจากต้อหิน ที่มีความไม่สมมาตร ซึ่งกล่าวถึงในหัวข้อ «2. อาการหลักและผลการตรวจทางคลินิก»
ผู้ป่วยต้อหินมุมเปิด ปฐมภูมิส่วนใหญ่ไม่มีอาการในระยะเริ่มแรก ข้อบกพร่องของลานตามองเห็นได้ยาก และเป็นการยากที่จะตรวจพบผู้ป่วยระยะแรกจากอาการที่ผู้ป่วยรู้สึกได้ ผู้ป่วยจำนวนมากถูกตรวจพบเมื่อไปพบจักษุแพทย์ด้วยเหตุผลอื่น เช่น การตรวจสุขภาพ การตรวจร่างกายประจำปี หรือการตรวจวัดสายตา เพื่อสั่งแว่นตา/คอนแทคเลนส์ และพบว่ามีความดันลูกตา สูงหรือจานประสาทตา เว้า
เมื่อโรคดำเนินไป จะมีอาการที่ผู้ป่วยรู้สึกได้ เช่น «มองเห็นไม่ชัดเป็นบางส่วน» หรือ «มีบริเวณที่ไม่สามารถมองเห็นวัตถุได้» ในกรณีที่รุนแรงขึ้น จะเกิดปัญหาในชีวิตประจำวัน เช่น มองเห็นเป็นสีขาวขุ่น ตาบอดกลางคืน แสงจ้า หกล้ม หรือชนสิ่งของ ในความต้องการของผู้ป่วยต้อหิน ที่มาคลินิกสายตาเลือนราง มักกล่าวถึงความยากลำบากในการอ่านหนังสือ การเดิน การเขียน และอาการกลัวแสง
ลักษณะของจานประสาทตา
อัตราส่วน C/D เพิ่มขึ้น3)
ความแตกต่างระหว่างสองตา : ความแตกต่างของอัตราส่วน C/D ที่มากกว่า 0.2 ถือว่ามีนัยสำคัญ3)
ขอบประสาทจอตาบางลงและเป็นรอยเว้า : มักเกิดที่ขั้วบนและล่าง การละเมิดกฎ ISNT เป็นเบาะแสในการวินิจฉัย3)
ข้อบกพร่องของชั้นใยประสาทจอตา (NF LD) : ข้อบกพร่องรูปสามเหลี่ยมของชั้นใยประสาทปรากฏก่อนข้อบกพร่องของลานสายตา
เลือดออกที่จานประสาทตา (DH)ตัวบ่งชี้ทางชีวภาพ ของการดำเนินโรค3) 7) มีรายงานว่า DH แบบคัปปิ้ง (ใกล้) มีความเสี่ยงต่อการดำเนินโรคสูงกว่าแบบรอบจานประสาทตา (ไกล)7)
ฝ่อรอบจานประสาทตา แบบเบตาและเครื่องหมายจุดลามินา : ปรากฏร่วมกับการเปลี่ยนแปลงของต้อหิน
ลักษณะลานสายตา
จุดบอดรูปโค้ง : ข้อบกพร่องลานสายตาที่มีลักษณะเฉพาะที่สุดของต้อหิน 3)
ขั้นจมูก : ปรากฏเป็นข้อบกพร่องเฉพาะที่ซึ่งมีเส้นเมริเดียนแนวนอนเป็นขอบเขต
จุดบอดรอบศูนย์กลาง : พบได้ค่อนข้างบ่อยในต้อหิน ความดันปกติ
ความไวลดลงโดยทั่วไป : อาจมีภาวะความไวลดลงแบบกระจายร่วมด้วย
การทดสอบครึ่งลานสายตาผิดปกติ : ตรวจพบความไม่สมมาตรระหว่างครึ่งลานบนและล่าง
ข้อบกพร่องลานสายตาภายใน 10 องศาศูนย์กลาง : ด้วยการแพร่หลายของ OCT ทำให้รับรู้ถึงข้อบกพร่องของจุดรับภาพในระยะเริ่มต้น และความสำคัญของการวัดลานสายตาภายใน 10 องศาได้รับการเน้นย้ำอีกครั้ง
ลักษณะทางคลินิกที่เด่นชัดที่สุดคือลักษณะของจานประสาทตา ซึ่งต้องประเมินอย่างแม่นยำด้วยการสังเกตแบบสามมิติ ตรวจพบความบกพร่องในการตรวจลานสายตา ที่สอดคล้องกับบริเวณที่เส้นประสาทตา เสียหาย รูปแบบลานสายตาที่มีลักษณะเฉพาะ ได้แก่ จุดบอดรูปโค้ง ขั้นจมูก จุดบอดใกล้ศูนย์กลาง และความไวลดลงโดยทั่วไป 3)
เกี่ยวกับพยาธิกำเนิดของเลือดออกที่จานประสาทตา มีการเสนอทฤษฎีหลอดเลือดและทฤษฎีกลไก 7) ทฤษฎีหลอดเลือดชี้ให้เห็นถึงความบกพร่องของการควบคุมอัตโนมัติเนื่องจากความผิดปกติของการส่งสัญญาณไนตริกออกไซด์และการแตกของหลอดเลือดแดงจอประสาทตา ภายใต้แรงเฉือนสูง 7) การวิเคราะห์ความหนาแน่นของเลือดออกมีรายงานผลที่สนับสนุนต้นกำเนิดจากหลอดเลือดแดง 7) การกดทับเฉพาะที่ของเส้นใยประสาทจอประสาทตา จากเลือดออกที่จานประสาทตา อาจทำให้เกิดความเสียหายทางโครงสร้างและการทำงาน 7)
ปัจจัยเสี่ยงที่ได้รับการยืนยันสำหรับโรคต้อหินมุมเปิดปฐมภูมิมีดังนี้ 3) 4) 9) :
ปัจจัยเสี่ยง สรุป ความดันลูกตา สูงปัจจัยเดียวที่ปรับเปลี่ยนได้ 3) อายุมากขึ้น ปัจจัยที่ไม่สามารถปรับเปลี่ยนได้ที่แข็งแกร่งที่สุด 3) เชื้อชาติ/ชาติพันธุ์ เชื้อสายแอฟริกันหรือฮิสแปนิก 3) ประวัติครอบครัว OR 3–13 3) ความหนากระจกตา ส่วนกลางบาง ปัจจัยอิสระของ OHTS 3) 4) ความดันเลือดไปเลี้ยงลูกตาต่ำ ความดันโลหิตช่วงคลายตัวต่ำ3) เบาหวานชนิดที่ 2 ความเสี่ยงสูง 40–100%3) 4) สายตาสั้น ยังเป็นที่ถกเถียง3) 9) กลุ่มอาการเอ็กซ์โฟลิเอชัน ความเสี่ยงต่อการดำเนินโรคสูง9) เลือดออกที่จานประสาทตา ปัจจัยการดำเนินโรค3) 7)
ความดันลูกตา เป็นปัจจัยเสี่ยงที่สำคัญที่สุดต่อการเกิด POAG 1) 3) การศึกษาทางระบาดวิทยาแสดงให้เห็นว่าความดันลูกตา ที่เพิ่มขึ้นสัมพันธ์กับความชุกของ POAG ที่เพิ่มขึ้น3) การทดลองทางคลินิกพิสูจน์ว่าการลดความดันลูกตา ช่วยลดความเสี่ยงของการเกิดและการดำเนินโรคของ POAG ในการทดลอง Early Manifest Glaucoma Trial (EMGT) การลดความดันลูกตา ลง 25% ช่วยลดความเสี่ยงสัมพัทธ์ของการดำเนินโรคลง 50%2) 3) ในทางกลับกัน มีความแตกต่างระหว่างบุคคลอย่างมากในเรื่องความไวของประสาทตาต่อความดันลูกตา และความเสียหายของประสาทตาสามารถเกิดขึ้นได้แม้ความดันลูกตา อยู่ในเกณฑ์ปกติ ดังที่เห็นได้จากการมีอยู่ของโรคต้อหิน ความดันปกติ (NTG )3)
เบาหวานชนิดที่ 2 รายงานว่าช่วยเพิ่มความเสี่ยงของ POAG ได้ 40–100%3) 4) การเปลี่ยนแปลงของหลอดเลือดขนาดเล็กในประสาทตาอาจมีส่วนทำให้ความไวเพิ่มขึ้น3) ผู้ป่วยที่มีความดันโลหิตสูงทั่วร่างกายมีความเสี่ยงต่อโรคต้อหินมุมเปิด เพิ่มขึ้น 17% และเพิ่มขึ้นเป็น 48% หากมีโรคร่วมเบาหวาน3) ในผู้ป่วยที่ได้รับการรักษาด้วยยาลดความดันโลหิต ความดันเลือดไปเลี้ยงช่วงคลายตัวต่ำสัมพันธ์กับความเสี่ยงโรคต้อหิน ที่เพิ่มขึ้น3) ไมเกรน ภาวะหยุดหายใจขณะหลับ หลอดเลือดหดเกร็งส่วนปลาย (กลุ่มอาการเรย์เนาด์) และโรคหัวใจและหลอดเลือดก็ถูกรายงานว่าเป็นปัจจัยที่เกี่ยวข้อง แต่ผลลัพธ์ยังไม่สอดคล้องกัน2) 3)
ประวัติครอบครัวเป็นปัจจัยเสี่ยงที่รุนแรง และมีการระบุตำแหน่งยีนหลายแห่งรวมถึงความหลากหลายทางพันธุกรรม ในบรรดาการกลายพันธุ์แบบเมนเดเลียน การกลายพันธุ์ MYOC (ไมโอซิลิน) พบบ่อยที่สุด คิดเป็น 2-4% ของ POAG รองลงมาคือ OPTN (ออพทินิวริน) 2) EGS ฉบับที่ 6 ไม่แนะนำให้ทำจีโนไทป์สำหรับผู้ป่วย POAG ทุกราย แต่แนะนำให้พิจารณาการตรวจทางพันธุกรรมสำหรับครอบครัวที่มีการเริ่มต้นในวัยหนุ่มสาว 2)
ผู้ที่มีอายุ 40 ปีขึ้นไปควรได้รับการตรวจตาเบื้องต้น 3) โดยเฉพาะผู้ที่มีประวัติครอบครัว เชื้อสายแอฟริกัน หรือมีสายตาสั้น มาก มีความเสี่ยงสูง ดังนั้นการตรวจเป็นประจำจึงสำคัญ การเริ่มการรักษาในระยะความดันลูกตา สูงสามารถลดความเสี่ยงของการลุกลามไปเป็นโรคต้อหินมุมเปิดปฐมภูมิได้ 3) 4)
Q
ทำไมกระจกตาบางจึงเป็นปัจจัยเสี่ยงของโรคต้อหิน?
A
OHTS แสดงให้เห็นว่าความหนากระจกตา ส่วนกลาง (CCT) ที่บางเป็นปัจจัยเสี่ยงอิสระต่อการเกิด POAG 3) 4) กระจกตา บางมีแนวโน้มที่จะวัดความดันลูกตาต่ำ กว่าความเป็นจริง ซึ่งมีส่วนทำให้ประเมินความเสี่ยงจากความดันลูกตาต่ำ เกินไป นอกจากนี้ยังมีทฤษฎีว่า CCT บางสะท้อนถึงความแข็งที่ลดลงของโครงสร้างรองรับรอบประสาทตา เช่น แผ่นคริบรอซาและตาขาว ซึ่งบ่งบอกถึงความเปราะบางต่อความดันลูกตา ในกลุ่มที่มี CCT ต่ำกว่า 555 μm และความดันลูกตา เกิน 25 mmHg ความเสี่ยงของการเปลี่ยนเป็นโรคต้อหิน ภายใน 5 ปีสูงถึง 36%
ในการวินิจฉัยโรคต้อหินมุมเปิดปฐมภูมิ จำเป็นต้องประเมินความดันลูกตา ยืนยันความเสียหายของหัวประสาทตา ยืนยันมุมเปิด และประเมินข้อบกพร่องของลานสายตา 3) 9) ใน POAG แบบแคบ การวินิจฉัยที่แน่นอนขึ้นอยู่กับสี่องค์ประกอบ: ① ความดันลูกตา สูง ② การเปลี่ยนแปลงของโรคต้อหิน ที่หัวประสาทตา ③ ข้อบกพร่องของลานสายตาที่สอดคล้องกับผลการตรวจหัวประสาทตา ④ การแยกปัจจัยอื่นที่ทำให้ความดันลูกตา สูง
เครื่องวัดความดันลูกตาแบบ Goldmann (GAT ) เป็นมาตรฐานทองคำ และถูกเลือกใช้ในกรณีที่ต้องการวัดความดันลูกตา อย่างแม่นยำ 3) อาศัยกฎของ Imbert-Fick ในการวัดพื้นที่ราบ 15.09 มม.² (เส้นผ่านศูนย์กลาง 3.06 มม.) และค่าที่แม่นยำที่สุดจะได้เมื่อความหนากระจกตา ส่วนกลางเท่ากับ 520 μm ควรวัดความหนากระจกตา ส่วนกลาง (CCT) ควบคู่กัน โดยสังเกตว่ากระจกตา บางทำให้ประเมินค่าต่ำเกินไป และกระจกตา หนาทำให้ประเมินค่าสูงเกินไป 3)
นอกจากนี้ยังใช้เครื่องวัดความดันลูกตา แบบไม่สัมผัส เครื่องวัดความดันลูกตาแบบรีบาวด์ (iCare) และ Tono-Pen iCare มีความสัมพันธ์ที่ดีกับเครื่องวัด Goldmann และใช้งานง่ายในกรณีรอยแยกเปลือกตาแคบและในทารก iCare HOME2 เป็นอุปกรณ์ที่ให้ผู้ป่วยวัดด้วยตนเองที่บ้าน มีประโยชน์ในการทำความเข้าใจความผันผวนของความดันลูกตา นอกเวลาทำการ อาจมีการวัดความผันแปรในแต่ละวัน (phasing) เพื่อทำความเข้าใจการเปลี่ยนแปลงของความดันลูกตา ทั้งรายวันและตามฤดูกาล
การยืนยันมุมเปิดเป็นสิ่งจำเป็นเพื่อแยกโรคต้อหินทุติยภูมิ 3) ตรวจสอบการมีอยู่ของเม็ดสี สารขัดลอก หลอดเลือดใหม่ หรือพังผืดม่านตา ส่วนปลาย 3) ควรทำการตรวจนี้ในการตรวจครั้งแรก
การประเมินทางคลินิกสามมิติของหัวประสาทตาเป็นมาตรฐานทองคำ 3) การตรวจด้วยเครื่องเอกซเรย์เชื่อมโยงแสง (OCT ) เพื่อวัดความหนาของชั้นใยประสาทจอตา (RNFL ) และชั้นเซลล์ปมประสาทในเชิงปริมาณถูกใช้อย่างแพร่หลายเป็นเครื่องมือช่วยวัตถุประสงค์ 3) 9) ด้วยการแพร่หลายของ OCT ทำให้ชัดเจนว่าผู้ป่วย POAG จำนวนมากมีความเสียหายที่จุดรับภาพแม้ในระยะแรก จึงเน้นย้ำถึงความจำเป็นในการตรวจลานสายตา ภายใน 10 องศาตั้งแต่ระยะแรก สำหรับการติดตามการดำเนินโรค การถ่ายภาพจอตา และ OCT เพื่อประเมินการเปลี่ยนแปลงเมื่อเวลาผ่านไปมีประโยชน์ แต่ในตาต้อหิน ระยะลุกลาม OCT มีข้อจำกัด (floor effect) ในการตรวจพบการบางลง ดังนั้นการประเมินการดำเนินโรคจึงขึ้นอยู่กับการตรวจลานสายตา เป็นหลัก 9) การตรวจหลอดเลือดด้วย OCT (OCTA ) อาจได้รับผลกระทบจาก floor effect น้อยกว่าและเป็นประโยชน์ต่อการประเมินระยะลุกลาม แต่ยังไม่มีการกำหนดวิธีการใช้ที่เป็นมาตรฐานในทางปฏิบัติทางคลินิก 9)
การวัดลานสายตาแบบอัตโนมัติสถิตด้วยเครื่อง Humphrey Field Analyzer เป็นมาตรฐานทองคำ 3) เวลาตรวจสั้นลงด้วยอัลกอริทึม SITA (Swedish Interactive Threshold Algorithm) การทดสอบครึ่งลานสายตาต้อหิน (GHT) ตรวจพบความไม่สมมาตรระหว่างครึ่งลานบนและล่าง สำหรับการตรวจพบความบกพร่องของลานสายตา ระยะแรก เทคโนโลยีการเพิ่มความถี่ (FDT ) และการวัดลานสายตา SITA-SWAP (สีน้ำเงินบนสีเหลือง) ก็ถูกใช้เช่นกัน สำหรับการประเมินการดำเนินโรค การวิเคราะห์เหตุการณ์และการวิเคราะห์แนวโน้มถูกใช้ร่วมกัน โดยการวิเคราะห์แนวโน้มมีประโยชน์ในการวัดปริมาณความเร็วของการดำเนินโรค 9)
โรคที่ต้องแยกออก ได้แก่ ภาวะความดันลูกตาสูง ต้อหิน ความดันปกติ (NTG ) ต้อหินมุมปิดปฐมภูมิ ต้อหิน เม็ดสี ต้อหิน ขัดลอก ต้อหินจากสเตียรอยด์ ต้อหิน แต่กำเนิด ต้อหินทุติยภูมิ จากม่านตาอักเสบ กลุ่มอาการม่านตา แบนราบ ต้อหินมุมเปิด ปฐมภูมิที่หมดสภาพ ต้อหินจากสเตียรอยด์ ที่ทุเลาเอง และระยะสงบของกลุ่มอาการพอสเนอร์-ชลอสแมน 3) โรคทางประสาทจักษุวิทยา (เช่น โรคเส้นประสาทตา จากเนื้องอกในกะโหลกศีรษะ ภาวะหัวประสาทตาส่วนบนเจริญไม่เต็มที่ SSOH) ก็อยู่ในขอบเขตการวินิจฉัยแยกโรค และอาจต้องใช้การตรวจภาพเพื่อแยกออก ต้อหินมุมเปิด ทุติยภูมิหลังการทำ vitreolysis ด้วยเลเซอร์ YAG ก็ควรพิจารณา โดยมีรายงานผู้ป่วยที่มีความดันลูกตา สูงเรื้อรังจากการสะสมของอนุภาคโปรตีนใน trabecular meshwork ดังนั้นการติดตามความดันลูกตา หลังผ่าตัดจึงสำคัญ 8)
Q
หากสงสัยต้อหินควรทำอย่างไร?
A
ผู้ต้องสงสัยเป็นโรคต้อหิน (glaucoma suspect) หมายถึงภาวะที่มีความดันลูกตา สูงอย่างต่อเนื่อง หรือมีสิ่งตรวจพบใดๆ ที่จานประสาทตา ชั้นเส้นใยประสาทจอตา หรือลานสายตาที่น่าสงสัยว่าเป็นต้อหิน 4) ในการศึกษา OHTS ผู้ป่วย OHT ที่ไม่ได้รับการรักษามากกว่า 90% ไม่发展为 POAG ภายใน 5 ปี 4) การตัดสินใจเริ่มรักษาขึ้นอยู่กับจำนวนและความรุนแรงของปัจจัยเสี่ยง หรือสิ่งตรวจพบว่ามีการลุกลามของการเปลี่ยนแปลงของประสาทตา/ลานสายตา 4) การติดตามการเปลี่ยนแปลงทางโครงสร้างและการทำงานทำได้โดยการตรวจเป็นระยะ (ทุก 6-12 เดือน) และเริ่มการรักษาหากพบการลุกลาม ภาวะที่มีความผิดปกติของประสาทตาแบบต้อหิน แต่ไม่มีความผิดปกติในการตรวจลานสายตา แบบสถิตปกติ เรียกว่า โรคต้อหิน ก่อนลานสายตา (preperimetric glaucoma) และอาจพิจารณารักษาหากมีปัจจัยเสี่ยง 9)
เป้าหมายการรักษาโรคต้อหินมุมเปิดปฐมภูมิคือ ① การควบคุมความดันลูกตา เป้าหมาย ② การรักษาประสาทตาและจอตา ③ การรักษาลานสายตา 9) การลดความดันลูกตา เป็นการรักษาเดียวที่มีหลักฐานเชิงประจักษ์ 1) 3) 9)
ความดันลูกตา เป้าหมายถูกกำหนดเป็นรายบุคคล โดยพิจารณาจากระยะของต้อหิน ความดันลูกตา ขณะไม่รักษา อายุขัย อายุ การลุกลามของความเสียหายของลานสายตา ประวัติครอบครัว สภาพของตาอีกข้าง และปัจจัยเสี่ยง 9) ตัวอย่างความดันเป้าหมายตามระยะ: ระยะต้น ≤19 มม.ปรอท, ระยะกลาง ≤16 มม.ปรอท, ระยะปลาย ≤14 มม.ปรอท 9) นอกจากนี้ จากหลักฐานของการทดลองทางคลินิกแบบสุ่มต่างๆ (EMGT, OHTS, CI GTS, AGIS ฯลฯ) แนะนำให้กำหนดเป้าหมายการลดความดันลูกตา 20-30% จากความดันขณะไม่รักษา 9)
ในระยะปลาย เนื่องจากการลุกลามส่งผลกระทบอย่างมากต่อคุณภาพชีวิต ความดันเป้าหมายจึงถูกกำหนดให้ต่ำลง และหากคาดว่าอายุขัยจะยาวนาน จะมุ่งชะลอการลุกลามอย่างจริงจังมากขึ้น 9) ความดันเป้าหมายไม่ใช่ค่าสัมบูรณ์ แต่จะถูกปรับเปลี่ยนตามการลุกลามระหว่างการติดตามผล 9) ตั้งแต่ระยะกลางขึ้นไป เพื่อให้ได้การชะลอการลุกลามที่เพียงพอ เป้าหมายมักจะอยู่ที่ low teen ถึง sub teen และการลดความดันลูกตา ลงถึงระดับนี้มักต้องได้รับการรักษาโดยการผ่าตัด
การรักษาด้วยยาหยอดตา
ยาออกฤทธิ์ต่อตัวรับ FP กลุ่มโปรสตาโนอิด : ใช้กันอย่างแพร่หลายที่สุดเป็นอันดับแรก ได้แก่ ลาทาโนพรอสต์ ทราโวพรอสต์ ทาฟลูพรอสต์ และไบมาโทพรอสต์ เพิ่มการระบายออกทางยูวีโอสเคลอรัล ให้ผลลดความดันลูกตา ประมาณ 25-35% ใช้วันละครั้ง 9)
ยาออกฤทธิ์ต่อตัวรับ EP2 (โอมิเดเนแพก ไอโซโพรพิล ) : มีกลไกการออกฤทธิ์ใหม่ และได้รับการอนุมัติในปี 2018 ให้เป็นยาทางเลือกแรก ไม่ด้อยกว่าลาทาโนพรอสต์ ห้ามใช้ในตาที่มีเลนส์แก้วตาเทียม และไม่แนะนำให้ใช้ร่วมกับยาออกฤทธิ์ต่อตัวรับ FP 9)
ยาเบต้าบล็อกเกอร์ : ยับยั้งการผลิตอารมณ์ขันในน้ำ ตัวอย่าง: timolol, carteolol, betaxolol ต้องระวังผลข้างเคียงต่อระบบ (หัวใจเต้นช้า, หลอดลมหดเกร็ง)9)
ยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส 9)
ยาออกฤทธิ์ต่ออัลฟา-2 (brimonidine) : มีฤทธิ์สองอย่าง: ยับยั้งการผลิตอารมณ์ขันในน้ำและเพิ่มการระบายผ่านทางยูวีโอสเคลอรัล9)
ยายับยั้ง Rho kinase (ripasudil)เยื่อบุตาอักเสบ 9)
การรักษาด้วยเลเซอร์และการผ่าตัด
การทำ trabeculoplasty แบบเลือกด้วยเลเซอร์ (SLT ) : ใช้เลเซอร์ YAG ครึ่งคลื่น Q-switched 532 nm ขนาดจุด 400 μm พลังงาน 0.4-1.2 mJ ระยะเวลา 3 นาโนวินาที ฉายรังสีครึ่งถึงเต็มเส้นรอบวงของ trabecular meshwork9) การทดลอง LiGHT แสดงประสิทธิภาพระยะยาวเทียบเท่าหรือดีกว่ายาหยอดตา และแนะนำให้เป็นการรักษาแนวแรกโดย EGS ฉบับที่ 6, AAO PPP และ NICE ของสหราชอาณาจักร1) 2) 10)
การผ่าตัด trabeculectomy (ร่วมกับ MMC) : การผ่าตัดกรอง ต้อหิน ที่ได้รับการยอมรับมากที่สุด เป็นการผ่าตัดที่พบบ่อยที่สุดสำหรับต้อหิน ส่วนใหญ่รวมถึง POAG อัตราการติดเชื้อระยะหลัง 5 ปีในคนญี่ปุ่นรายงานที่ 2.2%9)
การผ่าตัดชันต์แบบท่อ : ใช้รากฟันเทียมต้อหิน Baerveldt (BG101-350, BG102-350, BG103-250), ลิ้นต้อหิน Ahmed (FP7, FP8), ไมโครชันต์ Express® เป็นต้น6) 9)
การผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด (MIGS ) : ใช้อุปกรณ์หลากหลาย เช่น iStent / iStent inject, Hydrus , Kahook Dual Blade, GAT T, Trabectome, Xen, PreserFlo, OMNI โดยมุ่งเป้าไปที่การสร้างเส้นทางการระบายผ่าน trabecular ขึ้นใหม่6) 13) 14)
การจี้แข็งตัวของซิลิอารีบอดี ้ : รวมถึงเลเซอร์ไดโอดผ่านตาขาว แบบต่อเนื่อง (2000 mW, 2 วินาที) และไมโครพัลส์ผ่านตาขาว (2000 mW, 80 วินาที × 2) เป็นทางเลือกสำหรับกรณีดื้อยา9)
หลักการรักษา : เริ่มการรักษาด้วยยาเดี่ยว และหากเป็นไปได้ ให้ใช้ยาร่วมกันไม่เกิน 2 ชนิด 9) การเลือกยาควรพิจารณาความดันลูกตา เป้าหมาย ผลข้างเคียง ความถี่ในการหยอด และความรู้สึกเมื่อใช้ยา เมื่อเริ่มต้น ควรทำการทดลองตาเดียว (ประเมินประสิทธิภาพโดยการหยอดยาเพียงข้างเดียว) 9) เมื่อจำเป็นต้องใช้ยาหลายชนิด ยาหยอดตาชนิดผสมมีประโยชน์ในการคงความร่วมมือในการรักษา และในญี่ปุ่นได้อนุมัติยาหยอดตาชนิดผสมที่มีส่วนประกอบสองชนิดหลายรายการ 9) หากยาเดี่ยวไม่ได้ผล ควรเปลี่ยนยาหรือใช้ยาหลายชนิดร่วมกัน (รวมถึงยาหยอดตาชนิดผสม) หากยังไม่ถึงความดันลูกตา เป้าหมายหรือมีการลุกลามของลานสายตา ควรพิจารณาการรักษาด้วยเลเซอร์ หรือการผ่าตัด 9)
ในผู้สูงอายุหรือผู้ที่มีความเสี่ยงต่อผลข้างเคียงทั้งระบบ ควรหลีกเลี่ยงยาเบต้าบล็อกเกอร์ และเลือกยาที่เกี่ยวข้องกับโปรสตาโนอิดก่อน ตามด้วยยายับยั้งคาร์บอนิกแอนไฮเดรส ยากระตุ้นอัลฟา-2 และยายับยั้ง Rho kinase ความร่วมมือในการรักษาที่ไม่ดีเป็นปัจจัยสำคัญต่อการลุกลามของโรค และมีรายงานว่าผู้ป่วยประมาณ 40% ที่ได้รับยาหยอดตาต้านต้อหิน ครั้งแรกในญี่ปุ่นเลิกการรักษาหลังจากเริ่มประมาณหนึ่งปี 9) แนะนำให้จัดเตรียมคำแนะนำเป็นลายลักษณ์อักษร การจัดการนัดหมาย และการแจ้งเตือนเพื่อให้แน่ใจว่ามีการจัดการระยะยาวอย่างต่อเนื่อง 9)
การทดลองทางคลินิก กลุ่มประชากร ผลการทดลอง OHTS ผู้ป่วย OHT การลดความดันลูกตา ป้องกันการเกิด POAG 3) 4) EMGT POAG รายใหม่ความดันลูกตา ลดลง 1 mmHg ช่วยลดการลุกลาม 10% ลดลง 25% ช่วยลดความเสี่ยงการลุกลาม 50% 2) 3) AGIS POAG ระยะลุกลามการรักษาความดันลูกตาต่ำ ช่วยรักษาลานสายตา 3) การทดลอง LiGHT OAG/OHT รายใหม่ SLT เป็นการรักษาแรกดีกว่ายาหยอดตาในการควบคุม IOP ในระยะยาว10) HORIZON POAG + ต้อกระจก การใช้ Hydrus ร่วมด้วยช่วยลด IOP และจำนวนยาหยอดตาได้นานถึง 5 ปีหลังผ่าตัด13) iStent PivotalPOAG + ต้อกระจก เมื่อเทียบกับการผ่าตัดต้อกระจก เพียงอย่างเดียว IOP และจำนวนยาหยอดตาลดลงเป็นเวลา 2 ปีหลังผ่าตัด14)
ข้อมูลติดตามระยะยาวของ EMGT แสดงให้เห็นว่าความเร็วของการดำเนินโรคตามธรรมชาติโดยไม่ได้รับการรักษาแตกต่างกันอย่างมากตามชนิด HTG: 1.31 dB/ปี, NTG : 0.36 dB/ปี, PXFG: 3.13 dB/ปี โดย PXFG ดำเนินโรคเร็วที่สุด3) .
ในผลลัพธ์ 6 ปีของการทดลอง LiGHT ผู้ป่วย 69.8% ในกลุ่ม SLT รักษาแรกสามารถรักษาระดับ IOP เป้าหมายได้โดยไม่ต้องได้รับการรักษาเพิ่มเติม และอัตราการดำเนินโรคต่ำกว่าอย่างมีนัยสำคัญ (19.6% เทียบกับ 26.8% ในกลุ่มยาหยอดตา, P=0.006)10) จำนวนการผ่าตัด trabeculectomy คือ 13 ตาในกลุ่ม SLT เทียบกับ 32 ตาในกลุ่มยาหยอดตา (P<0.001) และจำนวนการผ่าตัดต้อกระจก คือ 57 ตาในกลุ่ม SLT เทียบกับ 95 ตาในกลุ่มยาหยอดตา (P=0.03) โดยไม่มีเหตุการณ์ไม่พึงประสงค์ร้ายแรงที่เกี่ยวข้องกับเลเซอร์10) จากผลลัพธ์เหล่านี้ สมาคมต้อหิน ยุโรป สถาบันจักษุวิทยาอเมริกัน และ NICE ของสหราชอาณาจักรแนะนำ SLT เป็นทางเลือกการรักษาแรกสำหรับ OAG/OHT1) 2) 3) 10) .
ในการทดลอง Scottish Glaucoma Trial การผ่าตัด trabeculectomy ทำให้ IOP ลดลง 58% และการดำเนินโรคของลานสายตาน้อยกว่าการรักษาด้วยยา (42%)3) ในการทดลอง Moorfields Primary Treatment Trial การผ่าตัด trabeculectomy แสดงผลลด IOP มากที่สุด (60%)3) .
การจัดการควบคุม IOP ที่ไม่เพียงพอหลัง MIGS เป็นความท้าทายทางคลินิก6) ในการอภิปรายคณะผู้เชี่ยวชาญ ได้มีการหารือเกี่ยวกับทางเลือกต่างๆ เช่น trabeculectomy, tube shunt และ suprachoroidal shunt สำหรับกรณี POAG ระยะลุกลามที่ MIGS ล้มเหลวในตาข้างตรงข้าม6) ความล้มเหลวของการผ่าตัดคลอง Schlemm บ่งชี้ถึงข้อจำกัดในทางระบายหลังคลอง ในขณะที่ผลจำกัดของ trabeculectomy บ่งชี้ถึงการตอบสนองการสมานแผลที่รุนแรง6) กลยุทธ์การผ่าตัดเฉพาะบุคคลตามลักษณะเฉพาะของแต่ละกรณีเป็นสิ่งสำคัญ6) .
Q
เลือกประเภทการผ่าตัดอย่างไร?
A
การเลือกผ่าตัดขึ้นอยู่กับการพิจารณาอย่างครอบคลุม ได้แก่ ระยะของโรค ระดับความดันลูกตา ประวัติการผ่าตัดก่อนหน้า อายุและอายุขัยของผู้ป่วย และแนวโน้มการสมานแผล 6) ในกรณีเล็กน้อยถึงปานกลาง พิจารณา MIGS (การเพิ่มการไหลออกทาง trabecular) 6) 13) 14) ในกรณีลุกลามหรือความดันลูกตา เป้าหมายต่ำ การตัด trabecular หรือการใส่ท่อระบายเป็นข้อบ่งชี้ 6) 9) ในการศึกษา PTVT อัตราความสำเร็จของ Baerveldt 350 สูงกว่าในกรณีที่มีความดันลูกตา ก่อนผ่าตัดสูง 6) แนะนำให้เรียนรู้จากผลการผ่าตัดของตาอีกข้างและปรับการแทรกแซงครั้งต่อไป 6) การทำ SLT เป็นการรักษาแนวแรกแสดงผลระยะยาวเทียบเท่าหรือดีกว่ายาหยอดตา ในการทดลอง LiGHT ประมาณ 70% รักษาความดันลูกตา เป้าหมายได้โดยไม่ต้องรักษาเพิ่มเติมที่ 6 ปี 10)
เส้นทางร่วมสุดท้ายของโรคต้อหินมุมเปิดปฐมภูมิคือการสูญเสียเซลล์ปมประสาทจอตา (RGC ) ที่หัวประสาทตา 5) การตายของ RGC เป็นกระบวนการทางพยาธิวิทยาหลัก และรูปแบบและความเร็วของการสูญเสียถูกกำหนดทั้งทางโครงสร้างและการทำงาน 5) กลไกการทำลายแบ่งออกเป็นปัจจัยที่ขึ้นกับความดันลูกตา และปัจจัยที่ไม่ขึ้นกับความดันลูกตา
ความดันลูกตา ที่สูงขึ้นใน POAG เชื่อว่าเกิดจากความผิดปกติของการไหลของ aqueous humor ที่มุมและ trabecular meshwork ทางพยาธิวิทยาพบการสะสมของ extracellular matrix บนคาน trabecular และ endothelium การแคบลงของช่องว่าง trabecular และการอุดตันของคลอง Schlemm ความเสียหายหลักต่อแอกซอน RGC เกิดขึ้นที่หัวประสาทตา (ONH) ทำให้เกิดการขัดขวางการขนส่งแอกซอนทั้ง anterograde และ retrograde 5) การจัดเรียงตัวทางกายภาพของ lamina cribrosa (LC) ที่ ONH อธิบายการสูญเสียแบบเลือกของแอกซอน RGC ที่ขั้วบนและล่าง 5)
POAG ไม่ใช่โรคที่วินิจฉัยทางพยาธิวิทยา แต่เป็นกลุ่มอาการทางคลินิก มักพบประวัติครอบครัว และพันธุกรรมเป็นปัจจัยสำคัญในการเกิดโรค มีการระบุตำแหน่งยีนหลายแห่งรวมถึง MYOC และ OPTN แต่กรณีที่อธิบายได้ด้วยการกลายพันธุ์ของยีนเดี่ยวนั้นพบน้อย และสันนิษฐานว่ามีพื้นฐานทางพันธุกรรมแบบหลายปัจจัย 2)
ความผิดปกติของการควบคุมหลอดเลือดเป็นปัจจัยสำคัญที่ไม่ขึ้นกับความดันลูกตา 7) ในโรคต้อหินมุมเปิดปฐมภูมิ การรบกวนการส่งสัญญาณไนตริกออกไซด์ทำให้ความสามารถในการควบคุมตนเองลดลง ส่งผลให้หลอดเลือดแดงของประสาทตาถูกทำลายได้ง่ายภายใต้แรงเฉือนสูง 7) การตกเลือดที่ขั้วประสาทตาเป็นตัวบ่งชี้ทางชีวภาพ ของความผิดปกติของการควบคุมหลอดเลือด และการกดทับเฉพาะที่ของแอกซอนเซลล์ปมประสาทจอประสาทตา จากการตกเลือดอาจทำให้เกิดความเสียหายทางโครงสร้างและการทำงาน 7)
รอยโรครูปลิ่มก่อนแผ่นคริบริฟอร์ม (PLWDs) พบได้บ่อยใน POAG มากกว่าตาปกติ และสัมพันธ์อย่างมีนัยสำคัญกับประวัติการตกเลือดที่ขั้วประสาทตา 7) PLWDs เชื่อว่าสะท้อนถึงความเปราะบางของประสาทตาจากปัจจัยที่ไม่ขึ้นกับความดันลูกตา (เช่น ความผิดปกติของหลอดเลือด) 7)
ปัจจัยอื่นๆ ที่ไม่ใช่ความดันลูกตา ได้แก่: พิษต่อระบบกระตุ้น (กลูตาเมตมากเกินไป), โรคเส้นประสาทที่เกิดจากภูมิคุ้มกันทำลายตนเอง, การสูญเสียปัจจัยเลี้ยงเซลล์ประสาท, และความผิดปกติของการควบคุมตนเองของหลอดเลือดจอประสาทตา และคอรอยด์ การลดลงของความดันน้ำไขสันหลังอาจเพิ่มความแตกต่างของความดันผ่านแผ่นคริบริฟอร์มที่ขั้วประสาทตา ซึ่งเป็นปัจจัยที่สามารถทำให้เกิดโรคเส้นประสาทตา ได้แม้ความดันลูกตา ปกติ อุบัติการณ์สูงของความผิดปกติของการไหลเวียนส่วนปลาย เช่น ปรากฏการณ์เรย์เนาด์ ไมเกรน และโรคหัวใจและหลอดเลือดใน NTG ยังบ่งชี้ถึงการมีส่วนร่วมของปัจจัยความผิดปกติของการไหลเวียน
ผลการศึกษา LiGHT Trial ระยะ 6 ปี ได้สร้างตำแหน่งของ SLT ในฐานะการรักษาขั้นแรก 10) กลุ่มที่ได้รับการรักษาขั้นแรกด้วย SLT มีอัตราการดำเนินโรคต่ำกว่าอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มที่ได้รับการรักษาขั้นแรกด้วยยาหยอดตา โดยประมาณ 70% ของตาสามารถรักษาความดันลูกตา เป้าหมายได้โดยไม่ต้องรักษาเพิ่มเติม และจำนวนการผ่าตัด trabeculectomy และการผ่าตัดต้อกระจก ที่จำเป็นก็ต่ำกว่าอย่างมีนัยสำคัญ 10) แนวทางปฏิบัติของ EGS ฉบับที่ 6, AAO PPP และ NICE ของสหราชอาณาจักรแนะนำ SLT เป็นทางเลือกในการรักษาขั้นแรกที่เทียบเท่ากับยาหยอดตา 1) 2) 3)
การจัดการ POAG ที่ลุกลามหลังความล้มเหลวของ MIGS กำลังถูกถกเถียงอย่างแข็งขัน 6) การผ่าตัดสร้างทางระบายเหนือคอรอยด์ (เช่น MINIject ) สามารถหลีกเลี่ยงสิ่งกีดขวางการไหลหลังคลองชเลมม์ และกำจัดภาวะแทรกซ้อนที่เกี่ยวข้องกับตุ่มกรอง 6) การปลูกถ่าย Paul glaucoma implant (PGI ) คาดว่าจะให้ความดันลูกตา หลังผ่าตัดที่คาดเดาได้ดีกว่าและปกป้องเยื่อบุผนังกระจกตา ด้วยเส้นผ่านศูนย์กลางท่อที่เล็กกว่าเมื่อเทียบกับการผ่าตัดสร้างทางระบายแบบท่อทั่วไป 6) การรวมขั้นตอน MIGS หลายขั้นตอนและกลไกต่างๆ ที่กำหนดเป้าหมายการไหลผ่าน trabecular, การไหลผ่าน uveoscleral และการไหลเหนือคอรอยด์ ก็กำลังอยู่ระหว่างการศึกษา 6) การศึกษา HORIZON แสดงให้เห็นว่าการผ่าตัดต้อกระจก ร่วมกับการปลูกถ่าย Hydrus Microstent ช่วยลดความดันลูกตา และจำนวนยาหยอดตาได้อย่างมีนัยสำคัญที่ 5 ปี 13)
มีการรายงานความสัมพันธ์ระหว่างตำแหน่งที่เกิดเลือดออกที่จานประสาทตา (ชนิดใกล้เคียง vs ชนิดไกล) กับความเสี่ยงของการลุกลาม 7) DH ชนิดคัปปิ้ง (ใกล้เคียง) มีความเสี่ยงในการลุกลามสูงกว่าชนิดรอบจานประสาทตา (ไกล) ซึ่งบ่งชี้ถึงการมีส่วนร่วมของโรคเส้นประสาทตา จากการกดทับที่แอกซอน RGC ในระดับ lamina cribrosa 7) การศึกษา densitometry สนับสนุนการค้นพบว่าเลือดออกที่จานประสาทตา มีต้นกำเนิดจากหลอดเลือดแดง 7)
การสะสมข้อมูลเปรียบเทียบระยะยาวของเทคนิค MIGS ต่างๆ 6) 13) 14)
การตรวจสอบประสิทธิภาพและความปลอดภัยของ suprachoroidal shunt ผ่าน RCT ขนาดใหญ่ 6)
การพัฒนาการรักษาเพื่อลดการกลับเป็นซ้ำของเลือดออกที่จานประสาทตา 7)
การพัฒนาการรักษาป้องกันเส้นประสาทที่มุ่งเป้าไปที่ปัจจัยที่ไม่ขึ้นกับความดันลูกตา
การทำให้การแพทย์เฉพาะบุคคลเป็นจริงโดยอาศัยการสร้างโปรไฟล์ความเสี่ยงทางพันธุกรรม
การใช้การติดตามความผันแปรรายวันและระยะยาวผ่านการวัดความดันลูกตาที่บ้าน (เช่น iCare HOME2)
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern®. 2020.
Asrani SG, McGlumphy EJ, Al-Aswad LA, Chaya CJ, Lin S, Musch DC, Pitha I, Robin AL, Wirostko B, Johnson TV. The relationship between intraocular pressure and glaucoma: An evolving concept. Prog Retin Eye Res. 2024;103:101303. doi:10.1016/j.preteyeres.2024.101303.
Huang MJ, Samuelson TW, De Francesco T, et al. Managing primary open-angle glaucoma in the setting of suboptimal surgical outcomes in the fellow eye. J Cataract Refract Surg. 2023;49(7):764. doi:10.1097/j.jcrs.0000000000001221.
Verticchio Vercellin A, Pasquale LR, Harris A. Disc hemorrhages in open-angle glaucoma—between a rock and a hard place? JAMA Ophthalmol. 2024;142(10):950-951.
de Vries E, Faraj C, Gerbrandy F, Hulsman C. Secondary open-angle glaucoma following YAG-laser vitreolysis. BMJ Case Rep. 2022;15(4):e248937. doi:10.1136/bcr-2022-248937.
日本緑内障学会緑内障診療ガイドライン作成委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Gazzard G, Konstantakopoulou E, Garway-Heath D, et al. Laser in Glaucoma and Ocular Hypertension (LiGHT) Trial: Six-Year Results of Primary Selective Laser Trabeculoplasty versus Eye Drops for the Treatment of Glaucoma and Ocular Hypertension. Ophthalmology. 2023;130(2):139-151.
Iwase A, Suzuki Y, Araie M, et al. The prevalence of primary open-angle glaucoma in Japanese: the Tajimi Study. Ophthalmology. 2004;111(9):1641-1648.
Sawaguchi S, Sakai H, Iwase A, et al. Prevalence of primary angle closure and primary angle-closure glaucoma in a southwestern rural population of Japan: the Kumejima Study. Ophthalmology. 2012;119(6):1134-1142.
Ahmed IIK , De Francesco T, Rhee D, et al. Long-term Outcomes from the HORIZON Randomized Trial for a Schlemm’s Canal Microstent in Combination Cataract and Glaucoma Surgery. Ophthalmology. 2022;129(7):742-751.
Samuelson TW, Sarkisian SR Jr, Lubeck DM, et al. Prospective, Randomized, Controlled Pivotal Trial of an Ab Interno Implanted Trabecular Micro-Bypass in Primary Open-Angle Glaucoma and Cataract: Two-Year Results. Ophthalmology. 2019;126(6):811-821.