ในทศวรรษที่ผ่านมา การใช้อุปกรณ์ระบายน้ำต้อหิน (GDD) ในการจัดการโรคต้อหินเพิ่มขึ้นอย่างมีนัยสำคัญ1) อุปกรณ์ระบายน้ำต้อหินประกอบด้วยท่อสังเคราะห์และแผ่น โดยท่อจะนำอารมณ์ขันที่เป็นน้ำไปยังบริเวณรอบแผ่นด้านหลังเส้นศูนย์สูตรเพื่อลดความดันลูกตา1) เรียกอีกอย่างว่า “การผ่าตัดท่อ”
อุปกรณ์ระบายน้ำต้อหินที่ใช้กันอย่างแพร่หลายที่สุดสองชนิดคือ Ahmed Glaucoma Valve (AGV, 184 มม.²) และ Baerveldt Glaucoma Implant (BGI, 350 มม.²) ในญี่ปุ่น ทั้งสองชนิดสามารถใช้ได้ภายใต้ประกันสุขภาพ การทดลองแบบสุ่มขนาดใหญ่หลายรายการ (การศึกษา ABC, การศึกษา AVB) ได้เปรียบเทียบทั้งสองชนิดนี้ โดยแสดงให้เห็นว่า BGI เหนือกว่าในการลดความดันลูกตา แต่มีภาวะแทรกซ้อนหลังผ่าตัดมากกว่า ในขณะที่ AGV มีภาวะแทรกซ้อนน้อยกว่า แต่การลดความดันลูกตาต่ำกว่า2)
รากฟันเทียม Paul Glaucoma Implant (PGI, Advanced Ophthalmic Innovations, สิงคโปร์) เป็นอุปกรณ์ระบายน้ำแบบไม่มีวาล์วชนิดใหม่ที่ออกแบบมาเพื่อเอาชนะข้อเสียเหล่านี้ คุณสมบัติรวมถึงการปกป้องเอ็นโดทีเลียมกระจกตาโดยการลดเส้นผ่านศูนย์กลางท่อ และการลดความเสี่ยงของตาเหล่ผ่านการออกแบบแผ่น อย่างไรก็ตาม วรรณกรรมที่ประเมินประสิทธิภาพและความปลอดภัยยังมีจำกัด
Q
PGI แตกต่างจาก Ahmed และ Baerveldt อย่างไร?
A
PGI เป็นอุปกรณ์ระบายน้ำสำหรับโรคต้อหินชนิดไม่มีวาล์ว โดยมีเส้นผ่านศูนย์กลางภายในท่อ (0.127 มม.) และเส้นผ่านศูนย์กลางภายนอก (0.467 มม.) เล็กกว่า Ahmed และ Baerveldt อย่างมาก ซึ่งช่วยลดพื้นที่สัมผัสกับเอ็นโดทีเลียมของกระจกตา จึงลดความเสี่ยงต่อความเสียหายของเอ็นโดทีเลียมในทางทฤษฎี เนื่องจากความกว้างของแผ่นปลายสั้น พื้นที่ที่เข้าไปใต้กล้ามเนื้อเรกตัสจึงลดลง และลดความเสี่ยงของภาพซ้อนด้วย พื้นที่แผ่น (342.1 ตร.มม.) เล็กกว่า Baerveldt (350 ตร.มม.) เล็กน้อย แต่ใหญ่กว่า Ahmed (184 ตร.มม.) อย่างมาก
ลักษณะของท่อ
วัสดุ: ซิลิโคนเกรดทางการแพทย์ มีความยืดหยุ่นสูงและฝังง่าย
เส้นผ่านศูนย์กลางท่อ: เส้นผ่านศูนย์กลางภายใน 0.127 มม. และเส้นผ่านศูนย์กลางภายนอก 0.467 มม. เล็กกว่า Ahmed และ Baerveldt มาก การลดพื้นที่สัมผัสกับเอ็นโดทีเลียมของกระจกตาคาดว่าจะช่วยลดความเสี่ยงต่อความเสียหายของเซลล์เอ็นโดทีเลียม
ขั้นตอนการอุด: สามารถอุดรูท่อได้ง่ายด้วยสเตนต์ 6/0 หรือ 7/0 ส่วน Baerveldt ต้องใช้สเตนต์โพลีโพรพิลีน 3/0
ความเสี่ยงต่อการโผล่: ส่วนนอกลูกตาที่เล็กกว่าช่วยลดความเสี่ยงต่อการโผล่และการกัดกร่อนของท่อ
ลักษณะของแผ่นปลาย
ขนาด: กว้าง 21.9 มม. × ยาว 16.11 มม.
พื้นที่ผิว: 342.1 ตร.มม. เล็กกว่า Baerveldt (350 ตร.มม.) เล็กน้อย แต่ใหญ่กว่า Ahmed (184 ตร.มม.) อย่างมาก
รูปร่าง: เส้นผ่านศูนย์กลางด้านหน้าหลังใหญ่กว่า Baerveldt ทำให้แผ่นสามารถไปถึงตำแหน่งด้านหลังได้มากขึ้น ความกว้าง (ปีก) สั้น ทำให้พื้นที่ที่เข้าไปใต้กล้ามเนื้อเรกตัสลดลง
ความเสี่ยงต่อตาเหล่: ในทางทฤษฎี การทำให้ความกว้างสั้นลงช่วยลดความเสี่ยงต่อตาเหล่และภาพซ้อนหลังผ่าตัด
| รายการ | PGI | BGI (350) | AGV |
|---|
| พื้นที่แผ่น | 342.1 มม.² | 350 มม.² | 184 มม.² |
| วาล์ว | ไม่มี | ไม่มี | มี |
| เส้นผ่านศูนย์กลางภายนอกของท่อ | 0.467 มม. | ใหญ่ | ใหญ่ |
เทคนิคพื้นฐานของการผ่าตัดอุปกรณ์ระบายน้ำต้อหินเหมือนกับ Baerveldt มีการกรีดเยื่อบุตาอย่างน้อย 1 quadrant และวางยาชาใต้ Tenon capsule แผ่นถูกยึดกับตาขาวด้านหลังจุดเกาะของกล้ามเนื้อนอกลูกตา 1 มม. ฉีดสารหนืดเข้าไปในช่องหน้าลูกตา สร้างทางเจาะด้วยเข็ม 23G ด้านหลังลิมบัส 1.5-2 มม. และสอดท่อเข้าไปในช่องหน้าลูกตา ท่อถูกเย็บยึดกับตาขาวและคลุมด้วยตาขาวที่เก็บรักษาไว้
เนื่องจาก PGI ไม่มีลิ้น จึงใส่ stent ที่ฐานท่อเพื่ออุดชั่วคราวเพื่อป้องกันการกรองมากเกินไปในช่วงต้นหลังผ่าตัด
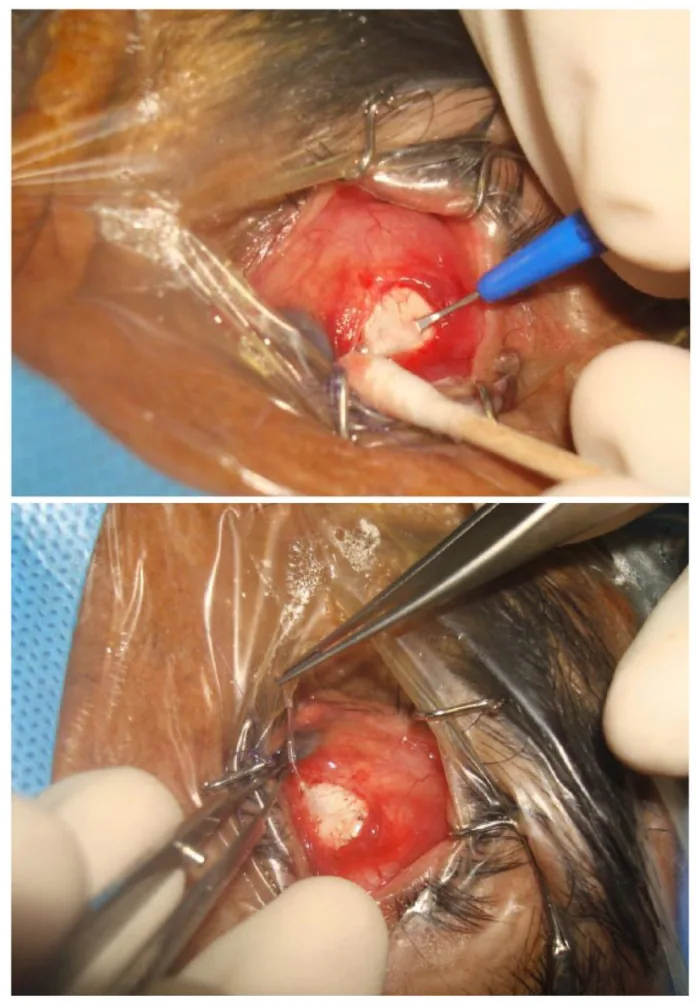 ภาพระหว่างผ่าตัดของ Paul glaucoma implant
ภาพระหว่างผ่าตัดของ Paul glaucoma implant
Bryan Chin Hou Ang; Sheng Yang Lim; Bjorn Kaijun Betzler; et al. Recent Advancements in Glaucoma Surgery-A Review. Bioengineering. 2023 Sep 19. Figure 3. PM
CID: PMC10525614. License: CC BY.
ภาพระหว่างผ่าตัดขณะวาง Paul glaucoma implant แสดงความสัมพันธ์ของตำแหน่งที่วางแผ่นและท่อใต้เยื่อบุตาส่วนบน
ผลลัพธ์ในต้อหินผู้ใหญ่
Koh และคณะ (การศึกษาไปข้างหน้าแบบหลายศูนย์, 74 ตา, 12 เดือน): อัตราล้มเหลว 5.4% ความดันลูกตาเฉลี่ย 23.1→13.2 มม.ปรอท จำนวนยาหยอดลดลงจาก 3.3 เป็น 0.3 ภาวะแทรกซ้อนหลัก: ช่องหน้าลูกตาตื้น (11 ตา), ความดันลูกตาต่ำที่ต้องรักษา (7 ตา), ท่ออุดตัน (5 ตา)
Vallabh และคณะ (ย้อนหลัง, 99 ตา, 6 เดือน): อัตราล้มเหลว 9.3% ความดันลูกตาเฉลี่ย 28.1→13.6 มม.ปรอท ภาวะแทรกซ้อนหลัก: เลือดออกในช่องหน้าลูกตา (4 ตา), ความดันลูกตาต่ำ (2 ตา)
Jose และคณะ (ย้อนหลัง, 24 ตา, 12 เดือน): อัตราความสำเร็จสมบูรณ์ 33%, ความสำเร็จแบบจำกัด 75% ความดันลูกตาเฉลี่ย 31.4→12.5 มม.ปรอท ไม่มีความดันลูกตาต่ำที่ต้องรักษา
Tan และคณะ (ย้อนหลัง, 45 ตา, 24 เดือน): ความดันลูกตาเฉลี่ย 19.8→13.9 มม.ปรอท จำนวนยาหยอดลดลงจาก 3.2 เป็น 0.29 ช่องหน้าลูกตาตื้น (10 ตา), ความดันลูกตาต่ำที่มีนัยสำคัญทางคลินิก (4 ตา)
ผลลัพธ์ในต้อหินเด็ก
Elhusseiny และคณะ (ชุดผู้ป่วย, 3 ตา, 9 เดือน): ทั้ง 3 ตามีความดันลูกตาหลังผ่าตัด <15 มม.ปรอท ไม่มีภาวะแทรกซ้อนสำคัญระหว่างหรือหลังผ่าตัด
Vallabh และคณะ (ย้อนหลัง, 25 ตา, 24 เดือน): ความดันลูกตาเฉลี่ย 30.9→13.2 มม.ปรอท (12 เดือน) → 11.8 มม.ปรอท (24 เดือน) อัตราความสำเร็จแบบจำกัด 84% ณ การติดตามครั้งสุดท้าย 11 ตา (48%) ประสบความสำเร็จโดยไม่ต้องใช้ยาหยอด
Q
PGI สามารถใช้สำหรับโรคต้อหินในเด็กได้หรือไม่?
A
การศึกษาเล็กๆ รายงานประสิทธิภาพของ PGI ในโรคต้อหินในเด็ก ในการศึกษาของ Vallabh และคณะใน 25 ตา อัตราความสำเร็จแบบจำกัดคือ 84% และ 48% ประสบความสำเร็จโดยไม่ต้องใช้ยาหยอดตา อย่างไรก็ตาม จำนวนผู้ป่วยมีจำกัดและขาดข้อมูลความปลอดภัยในระยะยาว ในเด็ก การใช้วาล์ว Ahmed (รุ่นเด็ก 96 มม.²) มีประสบการณ์มากกว่า
Q
ความเสี่ยงของความดันลูกตาต่ำหลังผ่าตัดมีมากเพียงใด?
A
เนื่องจาก PGI ไม่มีวาล์ว จึงมีความเสี่ยงทางทฤษฎีของความดันลูกตาต่ำในช่วงต้นหลังผ่าตัด ในการศึกษาของ Koh และคณะ เกิดความดันลูกตาต่ำที่ต้องได้รับการรักษาใน 7 จาก 82 ตา (8.5%) อย่างไรก็ตาม ในการศึกษาของ Jose และคณะใน 24 ตา ไม่มีความดันลูกตาต่ำที่ต้องได้รับการรักษา การอุดตันของสเตนต์ที่ฐานท่อช่วยควบคุมการกรองมากเกินไปในช่วงต้นหลังผ่าตัด แต่ความดันลูกตาอาจสูงขึ้นจนกว่าสเตนต์จะละลาย
PGI เป็นอุปกรณ์ที่ค่อนข้างใหม่ และยังไม่มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมที่เปรียบเทียบโดยตรงกับอุปกรณ์ระบายต้อหินอื่นๆ (Ahmed และ Baerveldt) หลักฐานที่มีอยู่ส่วนใหญ่จำกัดอยู่เพียงการศึกษาแบบกลุ่มเดียวและการศึกษาแบบย้อนหลัง 1)
ความท้าทายในอนาคต ได้แก่:
- การทดลองแบบสุ่มที่มีกลุ่มควบคุมเปรียบเทียบโดยตรงกับอุปกรณ์ระบายต้อหินที่มีอยู่
- การประเมินระยะยาวของอัตราการลดลงของเซลล์บุผนังกระจกตา
- การตรวจสอบอุบัติการณ์ของตาเหล่และภาพซ้อนหลังผ่าตัด
- การสะสมข้อมูลความปลอดภัยระยะยาวในโรคต้อหินในเด็ก
อุปกรณ์ระบายต้อหินเป็นทางเลือกสำคัญสำหรับโรคต้อหินดื้อยาที่การผ่าตัด trabeculectomy ไม่ได้ผล 3) และการศึกษา TVT แสดงให้เห็นว่า BGI มีอัตราความสำเร็จ 5 ปีสูงกว่าในตาที่ผ่าตัด trabeculectomy ล้มเหลวหรือตาที่มี IOL 2) PGI จะมีส่วนสนับสนุนหลักฐานนี้อย่างไรยังคงต้องรอการวิจัยในอนาคต
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต


