อุปกรณ์ระบายน้ำต้อหิน (GDD) เป็นรากเทียมที่ประกอบด้วยท่อซิลิโคนและแผ่น ช่วยนำอารมณ์ขันที่เป็นน้ำจากช่องหน้าม่านตา ไปยังบริเวณรอบแผ่นด้านหลังลูกตาเพื่อลดความดันลูกตา ในญี่ปุ่น มีรากเทียมต้อหิน Baerveldt® 3 ชนิดและลิ้นต้อหิน Ahmed® 2 ชนิดที่ได้รับการอนุมัติ (ครอบคลุมโดยประกันตั้งแต่ปี 2012)
ข้อบ่งชี้หลักคือต้อหิน ดื้อยาที่การผ่าตัด trabeculectomy ร่วมกับยาต้านเมแทบอไลต์ ล้มเหลวหรือมีพังผืดที่เยื่อบุตา อย่างรุนแรง (ระดับคำแนะนำ 1B)
ผลการศึกษา TVT 5 ปีพบว่าอัตราความล้มเหลวสะสมในกลุ่มท่อชันต์ต่ำกว่ากลุ่ม trabeculectomy อย่างมีนัยสำคัญ
Baerveldt® เหนือกว่าในการลดความดันลูกตา ในระยะยาว ในขณะที่ Ahmed® มีความเสี่ยงต่อภาวะความดันลูกตาต่ำ หลังผ่าตัดระยะแรกน้อยกว่าเนื่องจากลิ้นควบคุมความดัน
อัตราความสำเร็จสำหรับต้อหิน ในเด็กคือ 87% ที่ 12 เดือนและ 77% ที่ 24 เดือน
มีภาวะแทรกซ้อนเฉพาะ เช่น การโผล่ของท่อ ความเสียหายต่อเอ็นโดทีเลียมกระจกตา และภาพซ้อน ซึ่งจำเป็นต้องติดตามผลในระยะยาว
อุปกรณ์ระบายน้ำต้อหิน (GDD) เป็นรากเทียมที่เรียกอีกอย่างว่า aqueous shunt หรือ tube shunt ประกอบด้วยท่อซิลิโคนและแผ่น โดยสอดท่อเข้าไปในลูกตาและยึดแผ่นบนตาขาว ใกล้เส้นศูนย์สูตรลูกตา อารมณ์ขันที่เป็นน้ำจะถูกนำผ่านท่อไปยังแผ่นนอกลูกตาและถูกดูดซึมผ่านแคปซูลเส้นใยที่ก่อตัวรอบแผ่นหลังผ่าตัด 4-6 สัปดาห์1) .
นี่เป็นทางเลือกในการรักษาสำหรับกรณีต้อหิน ที่ควบคุมความดันลูกตา ได้ยากด้วยการผ่าตัดกรอง แบบดั้งเดิม (trabeculectomy) ท่อสามารถสอดเข้าไปในช่องหน้าม่านตา หรือช่องวุ้นตา และการเลือกขึ้นอยู่กับการมีอยู่ของวุ้นตา และความดันลูกตา เป้าหมาย
ในญี่ปุ่น มีรากเทียมสองชนิดที่ใช้ได้ในประกัน: รากเทียมต้อหิน Baerveldt® และลิ้นต้อหิน Ahmed® (ครอบคลุมโดยประกันตั้งแต่ปี 2012) อุปกรณ์กรองต้อหิน Ex-PRESS® ที่ไม่มีแผ่นก็ได้รับการอนุมัติเช่นกัน12) .
ข้อบ่งชี้ของ GDD มีดังนี้12) :
กรณีที่การผ่าตัด trabeculectomy ร่วมกับยาต้านเมแทบอไลต์ ล้มเหลว : ระดับคำแนะนำ 1Bกรณีที่มีพังผืดที่เยื่อบุตา อย่างรุนแรง : การยึดเกาะของเยื่อบุตา อย่างกว้างขวางจากประวัติการผ่าตัดกรณีที่ไม่คาดหวังความสำเร็จจากการผ่าตัด trabeculectomy : โรคต้อหินจากเส้นเลือดใหม่ , โรคต้อหินทุติยภูมิ จากม่านตาอักเสบ , กลุ่มอาการ ICE (กลุ่มอาการเยื่อบุผิวม่านตา -กระจกตา )กรณีที่การผ่าตัดกรอง อื่นๆ ทำได้ยากในทางเทคนิค โรคต้อหิน ในเด็กที่ดื้อต่อการรักษา : เมื่อการผ่าตัดมุมตาไม่ได้ผล3) โรคต้อหิน จากบาดแผล, โรคต้อหิน ในตาที่ไม่มีเลนส์แก้วตาเทียม /มีเลนส์แก้วตาเทียม , โรคต้อหินหลังการปลูกถ่ายกระจกตา 2)
สำหรับโรคต้อหินมุมเปิดปฐมภูมิ (POAG ) ไม่แนะนำให้ใช้ GDD เป็นการผ่าตัดครั้งแรก พิจารณาข้อบ่งชี้ในกรณีที่ต้องผ่าตัดซ้ำ นอกจากนี้ หลักฐานเกี่ยวกับโรคต้อหิน ความดันปกติ (NTG ) ยังไม่เพียงพอ และจำเป็นต้องศึกษาเพิ่มเติมในอนาคต12)
Q
การผ่าตัดชันต์ท่อระบายเหมาะสำหรับผู้ป่วยประเภทใด?
A
ข้อบ่งชี้หลักคือกรณีที่การผ่าตัด trabeculectomy ร่วมกับยาต้านเมแทบอไลต์ ล้มเหลว และกรณีที่มีพังผืดที่เยื่อบุตา อย่างรุนแรงจากประวัติการผ่าตัด (ระดับคำแนะนำ 1B)12) นอกจากนี้ยังบ่งชี้ในโรคต้อหิน ชนิดที่ไม่คาดหวังความสำเร็จจากการผ่าตัด trabeculectomy เช่น โรคต้อหินจากเส้นเลือดใหม่ โรคต้อหินทุติยภูมิ จากม่านตาอักเสบ และกลุ่มอาการ ICE สำหรับโรคต้อหินมุมเปิดปฐมภูมิ ไม่แนะนำให้ใช้เป็นการผ่าตัดครั้งแรก แต่พิจารณาในกรณีที่ต้องผ่าตัดซ้ำ
เนื่องจาก GDD เป็นการรักษาโรคต้อหิน โดยตรง การทำความเข้าใจภาพทางคลินิกที่เกี่ยวข้องกับการพิจารณาข้อบ่งชี้จึงเป็นสิ่งสำคัญ ในกรณีที่มีชนิดหรือปัจจัยพื้นฐานดังต่อไปนี้ อัตราความสำเร็จของการผ่าตัด trabeculectomy จะลดลง ดังนั้นจึงพิจารณาใช้ GDD
ชนิดของโรคต้อหิน ที่ตอบสนองต่อการผ่าตัด trabeculectomy ได้ไม่ดี :
ต้อหินทุติยภูมิ จากม่านตาอักเสบ เยื่อบุตา จากการอักเสบทำให้การคงอยู่ของถุงกรองทำได้ยากต้อหินจากเส้นเลือดใหม่ ม่านตา และมุมตากลุ่มอาการ ICE กระจกตา ปกคลุมถุงกรอง
กรณีที่มีประวัติการผ่าตัดภายในลูกตา :
ตาที่เคยผ่าตัด trabeculectomy
ตาที่เคยผ่าตัดสร้างเลนส์ใหม่ (ผ่าตัดต้อกระจก )
ตาที่เคยผ่าตัดน้ำวุ้นตา
ปัจจัยพื้นฐานของผู้ป่วย :
ผู้ป่วยอายุน้อย (การตอบสนองการสมานแผลรุนแรง)
กรณีที่มีประวัติการผ่าตัดหลายครั้ง
หากพบอาการแสดงต่อไปนี้หลังผ่าตัด GDD จำเป็นต้องจัดการในฐานะภาวะแทรกซ้อน
ระยะความดันลูกตา สูงหลังผ่าตัด (เฉพาะของ Baerveldt®): ความดันลูกตา สูงประมาณ 20 mmHg เป็นเวลาประมาณหนึ่งเดือนหลังผ่าตัดท่อโผล่ : ท่อโผล่ออกนอกเยื่อบุตา จากใต้แผ่นปะความดันลูกตาต่ำ ภาพซ้อน (Diplopia)กล้ามเนื้อนอกลูกตา จากตำแหน่งของแผ่น
ปัจจัยพื้นฐานของโรคต้อหิน ที่ดื้อต่อการรักษาซึ่งต้องผ่าตัด GDD ได้แก่:
ประวัติการผ่าตัดลูกตาหลายครั้ง : การเกิดแผลเป็นที่เยื่อบุตา อย่างต่อเนื่องทำให้การสร้างและคงอยู่ของตุ่มกรองทำได้ยากอายุน้อย : กิจกรรมของไฟโบรบลาสต์สูงและการตอบสนองการสมานแผลรุนแรง ส่งผลให้อัตราความล้มเหลวของการผ่าตัดกรอง สูงต้อหินทุติยภูมิ เช่น ยูเวียอักเสบและต้อหินจากเส้นเลือดใหม่ แผลเป็นที่เยื่อบุตา : จากการบาดเจ็บจากสารเคมี, กลุ่มอาการสตีเวนส์-จอห์นสัน , หรือการผ่าตัดเยื่อบุตา หลายครั้ง
ในการศึกษา PTVT (เปรียบเทียบในตาที่ผ่าตัดครั้งแรก) อัตราความล้มเหลวในกลุ่มท่อสูงกว่าการศึกษา TVT ซึ่งศึกษาในตาที่ผ่าตัดซ้ำ และคาดว่าได้รับอิทธิพลจากอายุที่น้อยกว่าและสัดส่วนคนผิวดำที่สูงกว่าในกลุ่มศึกษา12)
GDD แบ่งออกเป็นสองประเภทตามการมีหรือไม่มีวาล์วควบคุมความดันลูกตา
ชนิดมีวาล์ว (Valved)
ตัวแทน : วาล์วต้อหิน Ahmed® (AGV)
กลไก : ภายในแผ่นมีวาล์วควบคุมความดัน วาล์วจะปิดเมื่อความดันลูกตาต่ำ กว่า 8 มิลลิเมตรปรอท ป้องกันการกรองมากเกินไปทันทีหลังผ่าตัด
ข้อดี : ความดันลูกตา ลดลงทันทีหลังผ่าตัด ไม่ต้องผูกท่อหรือสร้างรอยเชอร์วูด ความเสี่ยงต่อความดันลูกตาต่ำ มีน้อย
ข้อเสีย : การลดความดันลูกตา ระยะยาวด้อยกว่าชนิดไม่มีวาล์วเล็กน้อย (รักษาความดันลูกตา <18 mmHg นาน 5 ปี: ประมาณ 50%) 15)
การเตรียม : ก่อนผ่าตัด ต้องฉีดน้ำยาล้างจากปลายท่อเพื่อตรวจสอบการทำงานของวาล์ว
ชนิดไม่มีวาล์ว (Nonvalved)
ตัวแทน : รากฟันเทียมต้อหิน Baerveldt®
กลไก : ไม่มีกลไกวาล์ว ท่อถูกมัดด้วยไหมละลาย (Vicryl®) อย่างสมบูรณ์ระหว่างการผ่าตัด และทำรอยรั่วชั่วคราว (Sherwood slit) หลายแห่งเพื่อให้แน่ใจว่ามีการระบายน้ำบางส่วนในระยะแรก
ข้อดี : ลดความดันลูกตา ระยะยาวได้ดีกว่า (รักษาความดันลูกตา <18 mmHg นาน 5 ปี: ประมาณ 70%) ความดันลูกตา ที่ทำได้ต่ำกว่า 15)
ข้อเสีย : มีช่วงความดันลูกตา สูงประมาณหนึ่งเดือนหลังผ่าตัด ความเสี่ยงต่อความดันลูกตาต่ำ สูงกว่าชนิดมีวาล์ว (4.5% เทียบกับ 0.4%) 12)
การดูแลหลังผ่าตัด : ใช้ยาหยอดตาต้อหิน เพื่อควบคุมความดันลูกตา ประมาณหนึ่งเดือนจนกว่าไหมละลายจะละลาย
ด้านล่างนี้คือรายการ GDD แบบมีแผ่นที่ได้รับการอนุมัติในประเทศ 12)
อุปกรณ์ รุ่น พื้นที่แผ่น ตำแหน่งใส่ หมายเหตุ บัลเวลโต® BG101-350 350 มม.² ช่องหน้าม่านตา ขนาดมาตรฐาน บัลเวลโต® BG103-250 250 มม.² ช่องหน้าม่านตา เด็ก / ตาที่มีความยาวแกนสั้น บัลเวลโต® BG102-350 350 มม.² พาร์สพลานา ตาที่มีประวัติการผ่าตัดน้ำวุ้นตา Ahmed® FP7 184 มม.² ช่องหน้าม่านตา มีวาล์วปรับความดันในตัว ใช้งานได้หลากหลายที่สุด Ahmed® FP8 96 มม.² ช่องหน้าม่านตา เด็กและตาที่มีความยาวแกนสั้น
ในฐานะ GDD ที่ไม่มีแผ่นรอง มีอุปกรณ์กรองต้อหิน Express® (ยาว 2.6 มม. รูภายใน 50 ไมครอน ทำจากสแตนเลส) ใส่จากใต้แผ่นตาขาว เข้าไปในช่องหน้าม่านตา ห้ามใช้ในต้อหินมุมปิด ม่านตาอักเสบ และการแพ้โลหะ การตรวจ MRI สูงถึง 3 เทสลาถือว่าปลอดภัย12) .
การเลือกระหว่าง Baerveldt® และ Ahmed® ขึ้นอยู่กับเกณฑ์ต่อไปนี้:
กรณีที่ต้องการความดันลูกตาต่ำ กว่า : Baerveldt® เหมาะสม แม้จะพิจารณาความเสี่ยงของภาวะแทรกซ้อนหลังผ่าตัด แต่ก็ดีกว่าในการควบคุมความดันในระยะยาวกรณีที่ต้องการลดความดันตาทันทีหลังผ่าตัด หรือกรณีที่ความดันต่ำเป็นอันตราย : Ahmed® เหมาะสม รวมถึงตาไม่มีเลนส์ ตาที่มีเลนส์แก้วตาเทียม เย็บตรึง ตาที่มีประวัติเลือดออกแบบขับออก และต้อหินทุติยภูมิ จากม่านตาอักเสบ
การควบคุมความดันลูกตา ในระยะยาวขึ้นอยู่กับพื้นที่ผิวของแผ่น ยิ่งแผ่นมีพื้นที่มากเท่าใด แคปซูลเส้นใยรอบๆ ก็จะยิ่งใหญ่ขึ้น ทำให้สามารถดูดซับอารมณ์ขันในน้ำได้มากขึ้น Molteno แผ่นคู่ควบคุมความดันลูกตา ได้ดีกว่าแผ่นเดี่ยว ในขณะที่การเปรียบเทียบ Baerveldt ขนาด 350 มม.² และ 500 มม.² แสดงให้เห็นว่ารุ่น 350 มม.² เหนือกว่า 1)
Q
ควรเลือกชนิดที่มีวาล์วหรือไม่มีวาล์ว?
A
เมื่อพิจารณาถึงความเสี่ยงของภาวะแทรกซ้อนหลังผ่าตัด ในกรณีที่ต้องการความดันลูกตา ที่ต่ำกว่า ให้เลือก Baerveldt® (ชนิดไม่มีวาล์ว) ในกรณีที่ต้องการลดความดันลูกตา ทันทีหลังผ่าตัด หรือที่ซึ่งความดันลูกตาต่ำ เป็นอันตราย (เช่น ตาไม่มีเลนส์แก้วตา , ต้อหินทุติยภูมิ จากม่านตาอักเสบ ) ให้เลือก Ahmed® (ชนิดมีวาล์ว) การวิเคราะห์อภิมานแสดงให้เห็นว่าความดันลูกตา เฉลี่ยหลังผ่าตัดของ Baerveldt® (13.2 มม.ปรอท) ต่ำกว่าของ Ahmed® (15.8 มม.ปรอท) อย่างมีนัยสำคัญ 15) แต่อุบัติการณ์ของความดันลูกตาต่ำ ใน Baerveldt® สูงกว่า (4.5% เทียบกับ 0.4%) 12)
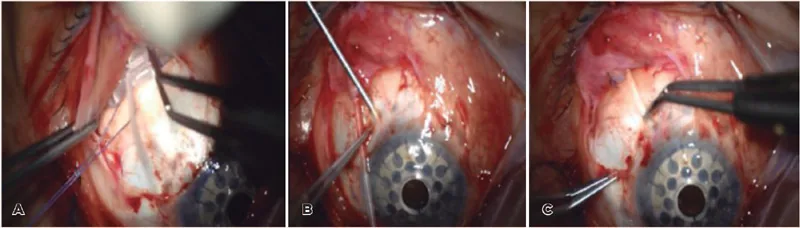
Medicine (Baltimore). 2023;102(42):e35449. Figure 2. PM
CI D: PMC10589554. License: CC BY 4.0.
ภาพถ่ายระหว่างผ่าตัดแสดงขั้นตอนหลักของการวางวาล์วต้อหิน Ahmed ใน 9 เฟรมตั้งแต่ A ถึง I สอดคล้องกับขั้นตอนแต่ละขั้นตอนที่กล่าวถึงในหัวข้อ “5. เทคนิคการผ่าตัดและการจัดการภาวะแทรกซ้อน” เช่น การใส่ท่อ การยึดแผ่น และการปิดด้วยแผ่นแปะ
การเลือกตำแหน่งวาง : จตุภาคขมับด้านบนเป็นตัวเลือกแรก หากไม่สามารถทำได้เนื่องจากแผลเป็นจากการผ่าตัดก่อนหน้า ให้พิจารณาด้านจมูกหรือด้านล่าง แต่ด้านล่างมีความเสี่ยงสูงต่อการติดเชื้อ และด้านจมูกมีแนวโน้มที่จะเกิดความผิดปกติของการเคลื่อนไหวของลูกตา ดังนั้นควรหลีกเลี่ยงให้มากที่สุดการกรีดเยื่อบุตา : กรีดที่ฐานของฟอร์นิกซ์ จนเผยให้เห็นกล้ามเนื้อเรกตัสสองมัดที่อยู่ติดกัน ผ่าเยื่อบุตา และเนื้อเยื่อใต้เยื่อบุตา ออกไปทางด้านหลังให้มากที่สุดการยึดแผ่น : สอดปลายทั้งสองของแผ่นใต้กล้ามเนื้อเรกตัสสองมัดที่อยู่ติดกัน และเย็บติดกับตาขาว ด้วยไนลอนที่ระยะ 8–10 มม. จากลิมบัส การผูกท่อ (ป้องกันความดันลูกตาต่ำ ): ผูกท่อให้สนิทด้วยไหมละลาย (Vicryl®) ห่างจากแผ่นประมาณ 2–4 มม. ทางด้านหน้าการสร้าง Sherwood Slit (ป้องกันความดันลูกตา สูง): ทำรูรั่วชั่วคราวหลายรูบนท่อด้วยเข็มหรือมีดเพื่อลดความดันลูกตา สูงทันทีหลังผ่าตัดการตัดท่อ : ตัดท่อแบบเฉียงขึ้น (bevel up) โดยให้มีความยาวที่สามารถใส่เข้าไปในช่องหน้าม่านตา ได้ 2–3 มม.การใส่ท่อ : เจาะรูด้วยเข็ม 23G ที่ลิมบัส กระจกตา -ตาขาว ขนานกับระนาบม่านตา จากนั้นใส่ท่อเข้าไปในช่องหน้าม่านตา การยึดและปิดคลุมท่อ : ยึดท่อกับตาขาว ด้วยไหมไนลอน จากนั้นปิดด้วยวัสดุแผ่นแปะ เช่น ตาขาว หรือกระจกตา ที่เก็บรักษาไว้ (ระดับคำแนะนำ 1A) 12) การเย็บเยื่อบุตา : เย็บและปิดเยื่อบุตา ด้วยไหมละลาย แล้วเสร็จสิ้น
เทคนิคพื้นฐานเหมือนกับ Baerveldt® แต่แตกต่างในประเด็นต่อไปนี้
การเติมน้ำ : ฉีดน้ำยาล้างจากปลายท่อเพื่อยืนยันว่าลิ้นควบคุมความดันเปิดขอบเขตการตัดเยื่อบุตา : เนื่องจากขนาดแผ่นเล็กกว่า จึงสามารถตัดให้แคบกว่า Baerveldt® ได้ไม่ต้องผูกหรือทำรูรั่ว : เนื่องจากลิ้นควบคุมความดันป้องกันความดันต่ำหลังผ่าตัด早期 จึงไม่จำเป็นต้องผูกท่อหรือสร้างรอยแยก Sherwood
ในตาที่เคยผ่าตัดวุ้นตา มีวิธีการใส่ท่อผ่าน pars plana ของซิลิอารีบอดี ้ แทนที่จะใส่ในช่องหน้าม่านตา
เจาะเข้าไปในโพรงแก้วตาด้วยเข็มเบอร์ 20 หรือมีด V 20G ที่ตำแหน่ง pars plana ห่างจากลิมบัส กระจกตา 3.5 มม.
ใส่ข้อศอก Hoffmann® และยึดกับตาขาว ด้วยไหมไนลอน
ปิดด้วยวัสดุแปะ แล้วเย็บเยื่อบุตา
Baerveldt® BG102-350 เข้ากันได้กับวิธีการใส่นี้ ไม่มีรุ่นของ Ahmed® สำหรับใส่ผ่าน pars plana จำหน่ายในประเทศ
ยาหยอดตาปฏิชีวนะ : วันละ 3 ครั้ง นาน 2 สัปดาห์ยาหยอดตาสเตียรอยด์ : ลดขนาดยาลงทีละน้อยประมาณ 6 เดือนระยะความดันลูกตา สูงหลังผ่าตัด Baerveldt® : ประมาณหนึ่งเดือนจนกว่าไหมเย็บที่ผูกท่อจะละลาย ความดันลูกตา จะยังคงสูงประมาณ 20 mmHg จัดการความดันลูกตา ด้วยยาหยอดตาหรือยารับประทานสำหรับโรคต้อหิน และความดันลูกตา มักจะลดลงหลังจาก 1-2 เดือน นอกจากนี้ยังมีวิธีการสอดไนลอนผ่านท่อ แล้วดึงไนลอนออกเมื่อมีความดันสูงในระยะแรกเพื่อปรับความดันลูกตา
ในอุปกรณ์ชนิดไม่มีวาล์ว จะมีมาตรการดังต่อไปนี้เพื่อป้องกันความดันลูกตาต่ำ ในระยะแรกหลังผ่าตัด
ขดลวดภายในท่อ : สอดไหมเย็บ 4-0 หรือ 5-0 เข้าไปในรูท่อ แล้วเอาออกภายใต้กล้องจุลทรรศน์ชนิดกรีดหลังจากเกิดแคปซูลการผูกภายนอก : ผูกท่อด้วยไหมเย็บที่ละลายได้ (7-0 หรือ 8-0 Vicryl®) บางครั้งใช้รอยกรีดระบายร่วมด้วยเพื่อให้มีการไหลออกบางส่วนในระยะแรกการผ่าตัดสองขั้นตอน : ในขั้นตอนแรก ยึดเฉพาะแผ่น และหลังจาก 4-6 สัปดาห์ รอให้เกิดแคปซูลแล้วจึงสอดท่อเข้าสู่ช่องหน้าม่านตา
การโผล่ของท่อ : เป็นภาวะแทรกซ้อนเฉพาะของ GDD เกิดขึ้นด้วยความถี่ 4.3-14.3% 7) การกร่อนของเยื่อบุตา ทำให้ท่อโผล่ และมีความเสี่ยงต่อการติดเชื้อในลูกตา จึงจำเป็นต้องซ่อมแซมตั้งแต่เนิ่นๆ 8) ทำการเพิ่มแผ่นปิดหรือคลุมด้วยอุโมงค์ตาขาว เพื่อป้องกันการโผล่ของท่อ จำเป็นต้องใช้วัสดุปิดเช่น ตาขาว หรือกระจกตา ที่เก็บรักษาไว้ หรือคลุมท่อด้วยแผ่นตาขาว บางส่วนตนเอง (ระดับคำแนะนำ 1A) 12)
ความดันลูกตาต่ำ 1) อุบัติการณ์ความดันลูกตาต่ำ ของ Baerveldt® คือ 4.5% ส่วน Ahmed® คือ 0.4% 12) หากความลึกของช่องหน้าม่านตา ยังคงอยู่ สามารถจัดการแบบประคับประคองได้ แต่หากมีการสัมผัสระหว่างเลนส์กับกระจกตา จำเป็นต้องสร้างช่องหน้าม่านตา ขึ้นใหม่ด้วยการฉีดสารหนืด
การอุดตันของท่อ : อาจเกิดการอุดตันจากไฟบริน ม่านตา เลือดออก หรือวุ้นตา ในท่อในช่องหน้าม่านตา จัดการด้วยเลเซอร์ Nd:YAG ในท่อในช่องวุ้นตา จัดการด้วยการผ่าตัดวุ้นตา 6) ในกรณีที่กระจกตา ขุ่น การส่องกล้องภายในลูกตามีประโยชน์ในการระบุสาเหตุและการรักษา 6)
ภาพซ้อน และความผิดปกติของการเคลื่อนไหวลูกตา
ความเสียหายต่อเซลล์บุผนังกระจกตา : หากปลายท่ออยู่ใกล้เซลล์บุผนังกระจกตา อาจทำให้เซลล์บุผนังกระจกตา ลดลงในระยะยาวและโรคกระจกตาพุพอง 1) ในผู้สูงอายุ บางครั้งแนะนำให้ผ่าตัดต้อกระจก พร้อมกัน
ถุงน้ำเทนนอน (การหุ้มแคปซูล) : แคปซูลเส้นใยรอบแผ่นหนาตัวขึ้นและความดันลูกตา เพิ่มขึ้น ความถี่ใน AGV คือ 40-80% ในอุปกรณ์ชนิดไม่มีวาล์วคือ 20-30% 10) มักปรากฏเป็น “ระยะความดันสูง” ระหว่าง 3 สัปดาห์ถึง 3 เดือนหลังผ่าตัด
ถุงกรองขนาดยักษ์ : พบได้น้อยที่ถุงกรองขนาดยักษ์จะก่อตัวรอบแผ่น 5) แบ่งเป็นชนิดขยายไปด้านหน้า (รู้สึกมีสิ่งแปลกปลอม ปัญหาด้านความสวยงาม) และชนิดขยายไปด้านหลัง (ตาเบี่ยง เห็นภาพซ้อน การประเมินด้วย MRI T2-weighted มีประโยชน์) 5) มีรายงานการเกิดยูเวียอักเสบหลังการนำ GDD ออก 11)
การโผล่ของท่อเป็นภาวะแทรกซ้อนร้ายแรงที่อาจนำไปสู่เยื่อบุตาอักเสบ ภายในลูกตา สิ่งสำคัญคือต้องตรวจสอบตำแหน่งของท่อและสภาพของแผ่นปะในการตรวจติดตามผลหลังผ่าตัดเป็นประจำ หากท่อโผล่ ควรพบจักษุแพทย์ทันที
Q
ภาวะแทรกซ้อนของอุปกรณ์ระบายต้อหินเกิดขึ้นบ่อยแค่ไหน?
A
ในข้อมูล 5 ปีของการศึกษา TVT อุบัติการณ์ของภาวะแทรกซ้อนรุนแรงคือ 34% ในกลุ่มท่อ และ 36% ในกลุ่มตัดเนื้อเยื่อโพรงม่านตา 13) ภาวะแทรกซ้อนหลักคือ การโผล่ของท่อ (4.3-14.3%) 7) ความดันตาต่ำ (Baerveldt® 4.5%, Ahmed® 0.4%) 12) และการเห็นภาพซ้อน (ประมาณ 5%) ภาวะแทรกซ้อนแตกต่างกันระหว่างสองวิธี: ในชันท์ท่อ มักพบความเสียหายของเซลล์บุผนังกระจกตา และการโผล่ของท่อมากกว่า ในขณะที่การตัดเนื้อเยื่อโพรงม่านตา มักพบการรั่วของถุงกรอง จอประสาทตา ผิดปกติจากความดันต่ำ และการติดเชื้อของถุงกรองมากกว่า 13)
ใน CQ4 ของแนวทางปฏิบัติทางคลินิกโรคต้อหิน (ฉบับที่ 5) มีข้อแนะนำต่อไปนี้เกี่ยวกับการเลือกระหว่างการผ่าตัดชันท์ท่อและการตัดเนื้อเยื่อโพรงม่านตา 12)
ข้อความแนะนำ : ในการเลือกวิธีการผ่าตัด ควรพิจารณาสภาพของดวงตา ประวัติผู้ป่วย และความชำนาญของศัลยแพทย์ในแต่ละเทคนิคระดับความเข้มของคำแนะนำ : แนะนำอย่างอ่อนให้ไม่ทำวิธีการอื่นระดับของหลักฐาน : C (อ่อน)
ในด้านผลการควบคุมความดันตา ไม่มีความแตกต่างอย่างมีนัยสำคัญระหว่างสองวิธี และไม่มีความแตกต่างอย่างมีนัยสำคัญในอุบัติการณ์ของภาวะแทรกซ้อนรุนแรงที่ทำให้การมองเห็น บกพร่อง อย่างไรก็ตาม ภาวะแทรกซ้อนที่เกี่ยวข้องกับความดันตาต่ำและการติดเชื้อหลังผ่าตัดพบได้บ่อยในการตัดเนื้อเยื่อโพรงม่านตา ในขณะที่การโผล่ของอุปกรณ์และความเสียหายของเซลล์บุผนังกระจกตา พบได้บ่อยในการผ่าตัดชันท์ท่อ 12)
ข้อดีของการตัดเนื้อเยื่อโพรงม่านตา
ไม่ต้องใช้อุปกรณ์ปลูกถ่าย : ไม่มีสิ่งแปลกปลอม ไม่มีความเสี่ยงที่ท่อจะโผล่ 1)
เยื่อบุผิวก่อนกระจกตา : ความเสี่ยงต่ำต่อความเสียหายของเยื่อบุผิวก่อนกระจกตา ในระยะยาว
ต้นทุน : ต้นทุนต่อ QALY เมื่อเทียบกับการรักษาแบบประคับประคองคือ 8,289 ดอลลาร์สำหรับการตัดเนื้อเยื่อโพรงลูกตา และ 13,896 ดอลลาร์สำหรับ Baerveldt® ดังนั้นการตัดเนื้อเยื่อโพรงลูกตามีต้นทุนต่ำกว่า12)
ข้อดีของ GDD
กรณีที่มีความเสี่ยงสูงต่อการผ่าตัดกรอง : เหมาะสำหรับแผลเป็นที่เยื่อบุตา และต้อหินทุติยภูมิ 1)
การดูแลหลังผ่าตัด : ภาระการดูแลหลังผ่าตัดค่อนข้างน้อย
การผ่าตัดซ้ำ : ในการศึกษา TVT 5 ปี การผ่าตัดต้อหิน เพิ่มเติมมีจำนวนมากกว่าอย่างมีนัยสำคัญในกลุ่มตัดเนื้อเยื่อโพรงลูกตา (p=0.025)13)
การศึกษา การเปรียบเทียบ ผลลัพธ์หลัก การศึกษา TVT (5 ปี) Baerveldt 350 เทียบกับ TLE+MMC (ตาที่เคยผ่าตัดมาก่อน) อัตราความล้มเหลวสะสม: ท่อ 29.8% เทียบกับ TLE 46.9% (p=0.02)13) การศึกษา PTVT (3 ปี) Baerveldt 350 เทียบกับ TLE+MMC (ตาที่ผ่าตัดครั้งแรก) อัตราความล้มเหลวสะสม: ท่อ 33% เทียบกับ TLE 28% (ไม่มีนัยสำคัญทางสถิติ)14) ABC/AVB รวม (5 ปี) Ahmed เทียบกับ Baerveldt Baerveldt 13.2 มม.ปรอท เทียบกับ Ahmed 15.8 มม.ปรอท (p<0.001) 15)
การศึกษา TVT (Tube Versus Trabeculectomy Study) เป็นการทดลองแบบสุ่มและมีกลุ่มควบคุมแบบหลายศูนย์ที่รวมตาที่มีประวัติการผ่าตัดต้อกระจก หรือการตัด trabeculum มาก่อน 13) หลังจากติดตามผล 5 ปี อัตราความสำเร็จของกลุ่มท่อระบายสูงกว่ากลุ่มตัด trabeculum การลดความดันลูกตา การใช้ยา ภาวะแทรกซ้อนรุนแรง และการสูญเสียการมองเห็น ใกล้เคียงกัน แต่จำนวนการผ่าตัดต้อหิน เพิ่มเติมสูงกว่าอย่างมีนัยสำคัญในกลุ่มตัด trabeculum (p=0.025) 13) การประเมินคุณภาพชีวิตหลังผ่าตัดโดยใช้ NEI VFQ-25 ไม่พบความแตกต่างอย่างมีนัยสำคัญระหว่างสองกลุ่ม 12)
การศึกษา PTVT (Primary TVT Study) เป็นการทดลองแบบสุ่มและมีกลุ่มควบคุมที่รวมตาที่ได้รับการผ่าตัดครั้งแรก 14) ที่ 3 ปี อัตราความสำเร็จใกล้เคียงกันระหว่างสองกลุ่ม แต่กลุ่มตัด trabeculum ทำความดันลูกตาต่ำ กว่าได้ด้วยจำนวนยาน้อยกว่า 14)
การศึกษา ABC/AVB เป็นการทดลองแบบสุ่มและมีกลุ่มควบคุมแบบหลายศูนย์ที่เปรียบเทียบ Ahmed และ Baerveldt 15) ตลอด 5 ปีของการติดตามผล กลุ่ม Baerveldt เหนือกว่ากลุ่ม Ahmed ในด้านการลดความดันลูกตา และการลดยา แต่ภาวะแทรกซ้อนรุนแรงน้อยกว่าในกลุ่ม Ahmed 15) อุบัติการณ์ของความดันลูกตาต่ำ หลังผ่าตัด Baerveldt (4.5%) สูงกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ Ahmed (0.4%) (p=0.002) 12)
ในการศึกษาเปรียบเทียบ Ahmed เทียบกับการตัด trabeculum อัตราความสำเร็จสะสม (หลัง 41-52 เดือน) คือ 69.8% ในกลุ่ม Ahmed และ 68.1% ในกลุ่มตัด trabeculum โดยไม่มีความแตกต่างอย่างมีนัยสำคัญ การเปิดเผยของท่อระบายพบได้บ่อยในกลุ่ม Ahmed ในขณะที่การรั่วของถุงกรองและการติดเชื้อของถุงกรองมีแนวโน้มมากกว่าในกลุ่มตัด trabeculum 16)
การใช้ mitomycin C (MMC) ระหว่างผ่าตัดใน GDD ได้รับการตรวจสอบในการทดลองแบบสุ่มและมีกลุ่มควบคุมหลายครั้ง แต่ไม่แสดงให้เห็นถึงการปรับปรุงอัตราความสำเร็จ 1) มีรายงานการยืดระยะความดันลูกตาต่ำ และการเพิ่มขึ้นของภาวะแทรกซ้อน ดังนั้นโดยทั่วไปจึงไม่ใช้ยาต้านการเกิดพังผืดใน GDD
ในต้อหิน เด็ก การผ่าตัดมุมตา (goniotomy หรือ trabeculotomy) เป็นทางเลือกแรก แต่ในต้อหินทุติยภูมิ ผลจำกัด และอาจใช้ GDD เป็นการรักษาหลัก 3)
Stallworth และคณะได้ดำเนินการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานจาก 32 การศึกษา (1,221 ตา, เด็ก 885 คน) 3) ความดันลูกตา ก่อนผ่าตัดเฉลี่ยอยู่ที่ 31.8 ± 3.4 มิลลิเมตรปรอท ความดันลูกตา เฉลี่ยรวมที่ 12 เดือนหลังผ่าตัดคือ 16.5 มิลลิเมตรปรอท (95% CI : 15.5–17.6) อัตราความสำเร็จ 0.87 (95% CI : 0.83–0.91) ที่ 24 เดือน ความดันลูกตา เฉลี่ยคือ 17.6 มิลลิเมตรปรอท อัตราความสำเร็จ 0.77 (95% CI : 0.71–0.83) อัตราความสำเร็จลดลงเหลือ 0.54 ที่ 48 เดือน 0.60 ที่ 60 เดือน และ 0.37 ที่ 120 เดือน ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราความสำเร็จระหว่าง Ahmed และ Baerveldt ที่ 12 และ 24 เดือน ภาวะแทรกซ้อนที่พบบ่อยที่สุดคือ ช่องหน้าตาตื้น (13.6%) ความดันลูกตาต่ำ (11.7%) และจอประสาทตาลอก (8.3%) 90% ของการศึกษาใช้ Ahmed และข้อมูลเกี่ยวกับ Baerveldt ในเด็กมีจำกัด
ในเด็ก ความเสี่ยงต่อการโผล่ของท่อและแผ่นรองมีสูง สาเหตุมาจากการขยี้ตาบ่อยและปฏิกิริยาภูมิคุ้มกันที่รุนแรง ในโรคต้อหินทุติยภูมิ ในเด็ก โดยเฉพาะหลังผ่าตัดต้อกระจก ผลการผ่าตัดไม่ดี และในที่สุดอาจต้องใช้อุปกรณ์ระบายต้อหิน 12)
Q
อุปกรณ์ระบายต้อหินหรือการตัดเนื้อเยื่อโพรงไซนัสแบบใดดีกว่ากัน?
A
ทางเลือกที่ดีที่สุดขึ้นอยู่กับสภาพของผู้ป่วย ในโรคต้อหินมุมเปิดปฐมภูมิ ที่ผ่าตัดครั้งแรก การศึกษา PTVT แสดงให้เห็นว่าการตัดเนื้อเยื่อโพรงไซนัสทำให้ความดันลูกตา ลดลงมากกว่า 14) ในทางกลับกัน ในตาที่เคยผ่าตัดมาก่อนหรือต้อหินทุติยภูมิ การศึกษา TVT แสดงให้เห็นว่าการผ่าตัดท่อระบายดีกว่า 13) แนวทางปฏิบัติสำหรับโรคต้อหิน แนะนำให้เลือกโดยพิจารณาจากตาที่รักษา ประวัติผู้ป่วย และความชำนาญของศัลยแพทย์ 12)
ได้มีการพัฒนาวิธีการคลุมท่อโดยใช้อุโมงค์ตาขาว ตนเองโดยไม่ต้องใช้แผ่นปะ
Tanito และคณะใช้มีดรูปพระจันทร์เสี้ยวกว้าง 1 มิลลิเมตรเพื่อสร้างอุโมงค์ตาขาว แบบแผลเล็ก (MIST) และประยุกต์ใช้ในการสอดท่อเข้าไปในสามตำแหน่ง: ช่องหน้าตา, ร่องซิลิอารี, และโพรงวุ้นตา 4) เทคนิคนี้ไม่ต้องเย็บ ช่วยลดเวลาผ่าตัด และไม่พบการโผล่ของท่อหลังผ่าตัด
Miura และคณะรายงานวิธีการสร้างอุโมงค์ตาขาว โดยใช้เข็มเบอร์ 22 และไม่พบการโผล่ของท่อในระหว่างการติดตามผลนานถึง 21 เดือน 7)
วิธีการเหล่านี้มีข้อดีคือหลีกเลี่ยงความยากลำบากในการหาวัสดุแผ่นปะและความเสี่ยงต่อการติดเชื้อไวรัส
Kawashima และคณะระบุการอุดตันของปลายท่อโดยเนื้อเยื่อเส้นใยโดยใช้กล้องส่องภายในลูกตาในกรณีที่ AGV ล้มเหลวซึ่งสังเกตได้ยากด้วย slit-lamp เนื่องจากกระจกตา ขุ่น และความดันลูกตา ลดลงหลังการกำจัดเนื้อเยื่อ 6) การส่องกล้องมีประโยชน์ในการวินิจฉัยความล้มเหลวของ GDD ในกรณีที่มีกระจกตา ขุ่น
Katsev และคณะรายงานกรณีที่มีการอุดตันของทางออกและการผลิต aqueous humor ลดลง โดยมีช่วงการรักษาด้วยยาหยอดตาแคบมาก ซึ่งได้รับการปลูกถ่าย AGV เพื่อสร้างทางออกที่ยืดหยุ่น ทำให้ความดันลูกตา ที่ไม่เสถียรคงที่ 9) ความดันลูกตา ถูกคงไว้ที่ 8–10 มิลลิเมตรปรอทโดยไม่ใช้ยาเป็นเวลา 15 เดือน
การลดความดันลูกตา โดย GDD ทำได้ผ่านทางเดินต่อไปนี้:
ท่อ : ท่อซิลิโคนที่นำ aqueous humor ภายในลูกตาไปยังแผ่นแผ่น : ยึดใกล้เส้นศูนย์สูตรของลูกตา ให้พื้นที่สำหรับเก็บ aqueous humor ที่นำผ่านท่อเยื่อหุ้มเส้นใย : เนื้อเยื่อเกี่ยวพันที่ก่อตัวรอบแผ่นหลังผ่าตัด 4–6 สัปดาห์ aqueous humor ถูกดูดซึมจากพื้นผิวด้านนอกของเยื่อหุ้มไปยังเนื้อเยื่อรอบข้าง (Tenon’s capsule และเนื้อเยื่อใต้เยื่อบุตา )ผลของพื้นที่แผ่น : ยิ่งพื้นที่ใหญ่ เยื่อหุ้มที่ก่อตัวรอบยิ่งใหญ่ ทำให้ดูดซึม aqueous humor ได้มากขึ้น
ทันทีหลังผ่าตัด : เนื่องจากท่อถูกผูกด้วยไหมละลาย จึงไม่มีการไหลของ aqueous humor ไปยังแผ่น มีเพียงการรั่วเล็กน้อยจากรอยแยก Sherwoodประมาณ 1 เดือนหลังผ่าตัด : ไหมละลายละลาย และการไหลของ aqueous humor ไปยังแผ่นเริ่มขึ้น จากระยะนี้ ความดันลูกตา เริ่มลดลง2–3 เดือนหลังผ่าตัด : เยื่อหุ้มเส้นใยรอบแผ่นเจริญเต็มที่ และความต้านทานการไหลของ aqueous humor คงที่ระยะยาว : เมื่อพังผืดของแคปซูลดำเนินไป ความต้านทานการไหลอาจเพิ่มขึ้นและความดันลูกตา อาจสูงขึ้น (ถุงน้ำ Tenon)
วาล์วควบคุมความดัน Ahmed® เป็นวาล์วทางเดียวที่ใช้ปรากฏการณ์ Venturi และตามทฤษฎีจะปิดเมื่อความดันลูกตาต่ำ กว่า 8 mmHg ซึ่งป้องกันการกรองมากเกินไปทันทีหลังการผ่าตัดและลดความเสี่ยงของภาวะแทรกซ้อนที่เกี่ยวข้องกับความดันลูกตาต่ำ (จอประสาทตาลอก , จอประสาทตา เสื่อมจากความดันต่ำ ฯลฯ) อย่างไรก็ตาม ในระยะยาว เนื่องจากพื้นที่แผ่นมีขนาดเล็กกว่า Baerveldt® ความดันลูกตา สุดท้ายที่ทำได้จึงต่ำกว่า Baerveldt® เล็กน้อย
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025;109(Suppl 1):1-230.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. San Francisco: AAO ; 2020.
Stallworth JY, O’Brien KS, Han Y, Oatts JT. Efficacy of Ahmed and Baerveldt glaucoma drainage device implantation in the pediatric population: A systematic review and meta-analysis. Surv Ophthalmol. 2023;68(4):578-590.
Tanito M, Ohtani H, Ida C, et al. Tube Insertion of Ahmed Glaucoma Valve Using a Micro-incision Scleral Tunnel Technique. Cureus. 2024;16(12):e75899.
Ugarte R, Sugihara K, Sano I, et al. Two different types of giant bleb formation following Ahmed Glaucoma valve implantation. Am J Ophthalmol Case Rep. 2024;33:102008.
Kawashima R, Baba K, Matsushita K, et al. Intraocular Endoscopy Resolved Tube Occlusion of an Ahmed Glaucoma Valve. Case Rep Ophthalmol. 2021;12:706-711.
Miura Y, Fukuda K, Yamashiro K. A Novel Scleral Tunnel Technique for the Prevention of Ahmed Glaucoma Valve Tube Exposure. Cureus. 2025;17(2):e79290.
Mansoori T. Management of Ahmed glaucoma valve tube exposure after scleral patch graft shrinkage. Indian J Ophthalmol. 2022;70(9):3432.
Katsev B, Campagna G, Liu JC. Ahmed glaucoma valve implantation in a case of volatile intraocular pressure and preoperative hypotony. Am J Ophthalmol Case Rep. 2025;38:102285.
Goel R, Gaonker T, Arya D, Golhait P. Outcome of combined single-loop fixation of intraocular lens with Ahmed glaucoma valve implantation. BMJ Case Rep. 2023;16:e254240.
Kolipaka PG, Krishnamurthy R, Bagga B. Unusual sequelae of staphyloma following Ahmed glaucoma valve explantation and its management. BMJ Case Rep. 2021;14:e239585.
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Gedde SJ, Schiffman JC, Feuer WJ, et al; Tube versus Trabeculectomy Study Group. Treatment outcomes in the Tube Versus Trabeculectomy (TVT) study after five years of follow-up. Am J Ophthalmol. 2012;153(5):789-803.
Gedde SJ, Feuer WJ, Lim KS, et al; Primary Tube Versus Trabeculectomy Study Group. Treatment outcomes in the primary tube versus trabeculectomy study after 3 years of follow-up. Ophthalmology. 2020;127(3):333-345.
Christakis PG, Zhang D, Budenz DL, et al; ABC-AVB Study Groups. Five-year pooled data analysis of the Ahmed Baerveldt comparison study and the Ahmed versus Baerveldt study. Am J Ophthalmol. 2017;176:118-126.
Wilson MR, Mendis U, Paliwal A, Haynatzka V. Long-term follow-up of primary glaucoma surgery with Ahmed glaucoma valve implant versus trabeculectomy. Am J Ophthalmol. 2003;136(3):464-470.