Ahmed ClearPath เป็นอุปกรณ์ระบายน้ำสำหรับโรคต้อหิน (GDD) ชนิดไม่มีวาล์วที่ได้รับการอนุมัติจาก FDA ในปี 2019
มีให้เลือกสองขนาด: 250 มม.² และ 350 มม.²
มีคุณสมบัติการออกแบบที่ต่ำ แผ่นรูปปีก ห่วงยึดด้านหน้า และริปคอร์ดที่บรรจุไว้ล่วงหน้า
โรคต้อหิน ชนิดดื้อยาที่ควบคุมไม่ได้ด้วยยาเป็นข้อบ่งชี้หลัก
ในการทดลอง DBACS (RCT) กลุ่ม ClearPath 350 มีความดันลูกตาต่ำ กว่ากลุ่ม Baerveldt 350 อย่างมีนัยสำคัญที่ 12 เดือน
ยังไม่ได้รับการอนุมัติในญี่ปุ่น ซึ่งการปลูกถ่าย Baerveldt และวาล์ว Ahmed อยู่ในประกันสุขภาพในประเทศ
Ahmed ClearPath (New World Medical, Rancho Cucamonga, California) เป็นอุปกรณ์ระบายน้ำต้อหิน ชนิดไม่มีวาล์วที่ใช้ในการจัดการทางศัลยกรรมของโรคต้อหิน ได้รับการอนุมัติจาก FDA ของสหรัฐอเมริกาในปี 2019 และเปิดตัวสู่ตลาด
อุปกรณ์ระบายน้ำต้อหิน เป็นอุปกรณ์ที่ระบายอารมณ์ขันที่เป็นน้ำจากภายในตาผ่านท่อไปยังแผ่น จากนั้นอารมณ์ขันที่เป็นน้ำจะถูกดูดซึมผ่านแคปซูลที่ก่อตัวรอบแผ่นไปยังเนื้อเยื่อรอบข้าง ทำให้ความดันลูกตา ลดลง2) จำแนกตามการมีหรือไม่มีวาล์วเป็นสองประเภทหลัก2) :
ชนิดไม่มีวาล์ว (ไม่มีวาล์ว) : การปลูกถ่าย Baerveldt, Ahmed ClearPath, การปลูกถ่าย Moltenoชนิดมีวาล์ว (มีวาล์ว) : วาล์ว Ahmed (FP7, FP8)
ในการสำรวจของสมาคมโรคต้อหิน แห่งอเมริกา (AGS) ผู้ตอบแบบสอบถาม 17% รายงานว่าชอบ Ahmed ClearPath เป็น shunt ชนิดไม่มีวาล์ว
Ahmed ClearPath มีคุณลักษณะการออกแบบที่มุ่งทำให้ขั้นตอนการผ่าตัดง่ายขึ้นและลดความเสี่ยงของภาวะแทรกซ้อน
ขนาด : สองขนาด: 250 มม.² และ 350 มม.²แผ่นโปรไฟล์ต่ำ : ทำจากวัสดุบางและยืดหยุ่น ทำให้สอดใส่ได้ง่ายในผู้ป่วยที่มีเบ้าตา แคบหรือเด็กการออกแบบแบบปีก : ในรุ่น 350 มม.² แผ่นจะถูกวางไว้ด้านหลังเพื่อหลีกเลี่ยงการยึดเกาะของกล้ามเนื้อเรกตัสห่วงยึดด้านหน้า : ทำให้เย็บและยึดตรึงได้ง่าย โดยไม่ต้องผ่าด้านหลังอย่างกว้างขวางสายรัดแบบบรรจุไว้ล่วงหน้า : ไหมโพลีโพรพิลีน 4-0 ที่ติดตั้งไว้ล่วงหน้าอุปกรณ์เสริม : เข็มขนาด 23 เกจ (สำหรับกรีดตาขาว ) รวมอยู่ในชุด
รุ่น 250 มม.² สามารถวางระหว่างกล้ามเนื้อได้โดยไม่ต้องแยกกล้ามเนื้อเรกตัส
Q
ความแตกต่างระหว่างอุปกรณ์ระบายน้ำต้อหินชนิดมีวาล์วและไม่มีวาล์วคืออะไร
A
ชนิดมีวาล์ว (วาล์ว Ahmed สำหรับต้อหิน ) ช่วยให้น้ำหล่อเลี้ยงลูกตาไหลได้ทันทีหลังผ่าตัดผ่านตัวควบคุมความดัน ป้องกันความดันต่ำเกินไป ชนิดไม่มีวาล์ว (ClearPath, Baerveldt) ไม่มีตัวควบคุมความดัน จึงต้องผูกท่อ (ligation) เพื่อป้องกันการกรองมากเกินไปในช่วงหลังผ่าตัดระยะแรก ชนิดไม่มีวาล์วโดยทั่วไปให้การควบคุมความดันลูกตา ในระยะยาวดีกว่าชนิดมีวาล์ว แต่ความเสี่ยงต่อความดันต่ำหลังผ่าตัดสูงกว่าเล็กน้อย 4)
อุปกรณ์ระบายน้ำต้อหิน แต่เดิมใช้ในกรณีที่การผ่าตัด trabeculectomy ล้มเหลว หรือไม่คาดว่าจะประสบความสำเร็จ 2) ข้อบ่งชี้เฉพาะ ได้แก่:
ต้อหิน ที่ควบคุมไม่ได้ด้วยยาตาที่เคยผ่าตัด trabeculectomy มาก่อน (ผ่าตัดซ้ำ)
ต้อหินจากเส้นเลือดใหม่ ต้อหิน จากม่านตาอักเสบ กรณีที่มีแผลเป็นที่เยื่อบุตา (การผ่าตัดตาก่อนหน้านี้ โรคเยื่อบุตา ที่ทำให้เกิดแผลเป็น)
ต้อหิน แต่กำเนิด (หลังการผ่าตัดมุมตาล้มเหลว)
ในช่วงไม่กี่ปีที่ผ่านมา ข้อบ่งชี้สำหรับอุปกรณ์ระบายน้ำต้อหิน มีแนวโน้มขยายตัว ข้อมูล Medicare แสดงจำนวนการผ่าตัด shunt เพิ่มขึ้นตั้งแต่ปี 1994 ถึง 2012 ในขณะที่จำนวนการผ่าตัด trabeculectomy ลดลงในช่วงเวลาเดียวกัน 2)
ในประเทศญี่ปุ่น อุปกรณ์ระบายน้ำสำหรับโรคต้อหิน สองชนิดที่ใช้ได้ในระบบประกันสุขภาพ ได้แก่ รากฟันเทียม Baerveldt Glaucoma Implant และลิ้น Ahmed Glaucoma Valve ดวงตาที่เคยผ่าตัด trabeculectomy แล้วได้ผลไม่ดี หรือดวงตาที่เป็นต้อหิน และมีประวัติการผ่าตัดภายในลูกตาเป็นข้อบ่งชี้ที่ดี
ในกรณีที่ต้องการความดันลูกตาต่ำ กว่า มักเลือกใช้ Baerveldt Glaucoma Implant (ชนิดไม่มีลิ้น) ในขณะที่กรณีที่ความดันลูกตาต่ำ หลังผ่าตัดเป็นอันตราย (เช่น ตาไม่มีเลนส์, ตาที่เย็บเลนส์แก้วตาเทียม , ประวัติเลือดออกแบบ expulsive, ต้อหินทุติยภูมิ จากม่านตาอักเสบ ) มักเลือกใช้ Ahmed Glaucoma Valve (ชนิดมีลิ้น)
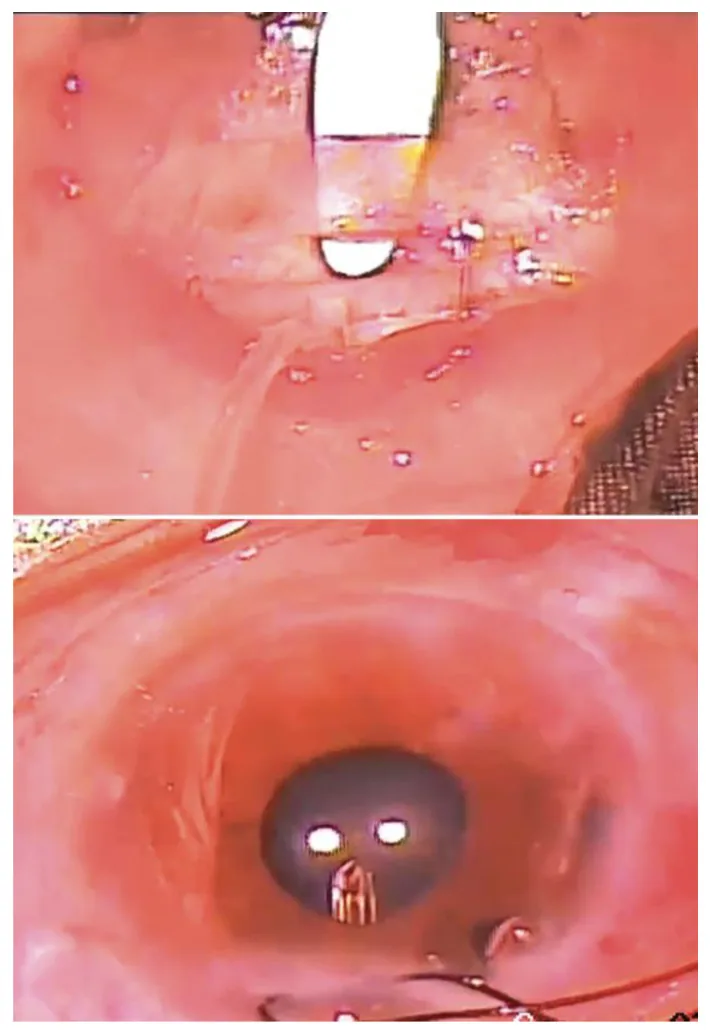
ภาพถ่ายระหว่างผ่าตัดของอุปกรณ์ Ahmed ClearPath Bioengineering (Basel). 2023 Sep 19;10(9):1096. Figure 5. PM
CI D: PMC10525614. License: CC BY.
แถวบนแสดงการสร้างอุโมงค์ตาขาว แบบชั้น แถวล่างแสดงการสอดท่อเข้าไปในช่องหลังตา แสดงขั้นตอนการผ่าตัดเพื่อนำท่อเข้าไปในลูกตาหลังจากยึดแผ่นอุปกรณ์
เทคนิคพื้นฐานของการผ่าตัดอุปกรณ์ระบายน้ำต้อหิน มีความคล้ายคลึงกันหลายอย่างระหว่างชนิดมีลิ้นและไม่มีลิ้น
การกรีดเยื่อบุตา : ทำแบบฐาน fornix หรือฐาน limbusการวางแผ่น : วางระหว่างกล้ามเนื้อ rectus สองมัด (มักเป็นจตุภาค superior temporal) ยึดแผ่นไว้ด้านหลังจุดเกาะของกล้ามเนื้อการสอดท่อ : สร้างทางด้วยเข็ม 23-gauge ห่างจากขอบกระจกตา 1.5-2 มม. ไปทางด้านหลัง จากนั้นสอดท่อเข้าสู่ช่องหน้าลูกตา ตัดท่อแบบเฉียงขึ้นเพื่อให้ปลายท่อยื่นออกมาประมาณ 2 มม. ในช่องหน้าการปลูกถ่ายแผ่นปิด : คลุมท่อด้วยตาขาว กระจกตา หรือเยื่อหุ้มหัวใจที่เก็บรักษาไว้ เพื่อป้องกันการโผล่ของท่อหลังผ่าตัด2)
ในอุปกรณ์ชนิดไม่มีลิ้น (ClearPath และ Baerveldt) จำเป็นต้องมีขั้นตอนเพิ่มเติมดังนี้
การผูกท่อ (ligature) : ผูกท่อด้วยไหม Vicryl 8-0 เพื่อปิดท่อจนกว่าไหมจะละลายใน 4-6 สัปดาห์ ป้องกันความดันลูกตาต่ำ จากการกรองมากเกินไป1) Sherwood slit : กรีดท่อด้วยเข็มไนลอนเพื่อระบายความดันลูกตา ชั่วคราวระหว่างการผูกRipcord : ใส่ไหมที่ไม่ละลายไว้ในรูของท่อ หลังผ่าตัดจะดึงออกภายใต้กล้องจุลทรรศน์ชนิดกรีดเพื่อปรับการไหลออก1)
ในลิ้นต้อหิน Ahmed (ชนิดมีลิ้น) จำเป็นต้อง priming ลิ้น (ตรวจสอบการทำงานของลิ้นโดยการฉีดน้ำยาล้าง) แต่ไม่จำเป็นต้องผูกท่อหรือทำ Sherwood slit
ชนิดไม่มีลิ้น
ClearPath / Baerveldt
การควบคุมความดันลูกตา : ขึ้นอยู่กับความต้านทานของแคปซูลเท่านั้น บรรลุความดันลูกตา ที่ต่ำกว่าในระยะยาว4)
ระยะแรกหลังผ่าตัด : การผูกท่อและ ripcord ป้องกันการกรองมากเกินไป1)
ความเสี่ยงต่อความดันลูกตาต่ำ : สูงกว่าชนิดมีลิ้นเล็กน้อย (4.5% เทียบกับ 0.4%)4)
ชนิดมีลิ้น
ลิ้นต้อหิน Ahmed
การควบคุมความดันลูกตา : ลิ้นตามทฤษฎีป้องกันความดันต่ำกว่า 8 mmHg ความดันลูกตา ลดลงทันทีหลังผ่าตัด
ระยะแรกหลังผ่าตัด : เพียง priming เท่านั้น ไม่ต้องผูกท่อหรือทำ Sherwood slit
ภาวะแทรกซ้อน : ความถี่ของภาวะแทรกซ้อนหลังผ่าตัดต่ำ แต่การควบคุมความดันลูกตา ในระยะยาวด้อยกว่าชนิดไม่มีลิ้น4)
ในการทดลอง DBACS (RCT เปรียบเทียบ ClearPath 350 กับ Baerveldt 350) ไม่พบความแตกต่างที่มีนัยสำคัญทางสถิติระหว่างสองกลุ่มในด้านเวลาผ่าตัด จำนวนรอยกรีดระบาย จำนวนไส้ตะเกียง จตุภาคผ่าตัด ชนิดกราฟต์ และตำแหน่งท่อ1)
เวลาผ่าตัด: กลุ่ม BVT 43.5±11.2 นาที เทียบกับกลุ่ม ACP 46.9±18.4 นาที (p=0.802)1)
ส่วนใหญ่วางไว้ในจตุภาคขมับด้านบน ใช้แผ่นปิดตาขาว และวางท่อในช่องหน้าม่านตา
มีการใช้ริปคอร์ดในทุกกรณี1)
หลังผ่าตัด ใช้ยาหยอดตาปฏิชีวนะประมาณ 2 สัปดาห์ และยาหยอดตาสเตียรอยด์ แบบลดขนาดลงประมาณ 6 เดือน ในอุปกรณ์ชนิดไม่มีวาล์ว ความดันลูกตา มักจะสูงประมาณ 20 มิลลิเมตรปรอทจนถึง 4-6 สัปดาห์หลังจากไหมละลาย และติดตามผลร่วมกับยาหยอดตาลดความดัน ความดันลูกตา มักจะลดลงหลังจาก 1-2 เดือน
ภาวะแทรกซ้อนหลักที่พบบ่อยในการผ่าตัดอุปกรณ์ระบายต้อหิน แสดงไว้ด้านล่าง2)
ภาวะแทรกซ้อน ความถี่ (การศึกษา TVT/ABC/AVB) ท่อโผล่ 1-7% ภาพซ้อน และความผิดปกติของการเคลื่อนไหวลูกตา 6-12.7% ความเสียหายของเซลล์บุผนังกระจกตา 11-16%
ท่อโผล่พบได้บ่อยเมื่อวางในตำแหน่งด้านล่าง ความเสี่ยงต่อความเสียหายของเซลล์บุผนังกระจกตา เพิ่มขึ้นเมื่อท่ออยู่ใกล้กระจกตา
Q
ริปคอร์ดคืออะไร? จะถอดออกเมื่อใด?
A
ริปคอร์ดคือไหมที่ไม่ละลายเส้นหนา (4-0 โพลีโพรพิลีน) ที่วางไว้ในรูของท่อ มันอุดตันท่อบางส่วนและจำกัดการไหลของอารมณ์ขันน้ำ หลังจากไหมผูก (ไหมมัด) ละลายตามธรรมชาติ ริปคอร์ดจะถูกถอดออกที่คลินิกภายใต้กล้องจุลทรรศน์ slit lamp เพื่อเพิ่มการไหลทีละน้อย ทำให้สามารถควบคุมความดันลูกตา ได้แม่นยำยิ่งขึ้น1)
อุปกรณ์ระบายน้ำตาประกอบด้วยท่อซิลิโคนและแผ่น อารมณ์ขันน้ำจากช่องหน้าม่านตา จะถูกนำผ่านท่อไปยังแผ่น และถูกดูดซึมผ่านแคปซูลเนื้อเยื่อเกี่ยวพันที่ก่อตัวรอบแผ่นหลังผ่าตัดหลายสัปดาห์2) 3) การลดความดันลูกตา ขึ้นอยู่กับความต้านทานการไหลในแคปซูลนี้เป็นหลัก
ในอุปกรณ์ชนิดไม่มีวาล์ว ความต้านทานการไหลขึ้นอยู่กับแคปซูลเท่านั้น ดังนั้นการอุดตันท่อด้วยไหมผูกในช่วงต้นหลังผ่าตัดจนกว่าแคปซูลจะก่อตัวเพียงพอจึงเป็นสิ่งจำเป็น1) ในอุปกรณ์ชนิดมีวาล์ว วาล์วปรับความดันจะให้ความต้านทานการไหลเพิ่มเติม ทำให้สามารถระบายอารมณ์ขันน้ำได้ทันทีหลังผ่าตัดพร้อมทั้งป้องกันภาวะความดันต่ำ
ClearPath เป็นชนิดไม่มีวาล์วเหมือน Baerveldt แต่มีการออกแบบเฉพาะดังนี้:
แผ่นโปรไฟล์ต่ำ : บางและยืดหยุ่น เหมาะสำหรับกรณีเบ้าตา แคบหรือต้อหิน แต่กำเนิดที่มีตาบวมโตการออกแบบแบบปีก : ในรุ่น 350 มม.² ช่วยให้วางตำแหน่งด้านหลังหลีกเลี่ยงจุดเกาะของกล้ามเนื้อเรกตัสห่วงเย็บด้านหน้า : ช่วยให้ยึดรากฟันเทียมได้ง่ายโดยไม่ต้องผ่าลึกด้านหลังริปคอร์ดที่บรรจุไว้ล่วงหน้า : ไม่ต้องเตรียมริปคอร์ดระหว่างผ่าตัด
ในการศึกษาในห้องปฏิบัติการโดย Langenberg และคณะ รายงานว่าความต้านทานของเหลวและความสมบูรณ์ของห่วงเย็บของ ClearPath 350 และ Baerveldt 350 เทียบเท่ากัน
ตามทฤษฎีแล้ว ยิ่งพื้นที่แผ่นใหญ่ขึ้น พื้นที่แคปซูลก็จะเพิ่มขึ้นและความต้านทานการไหลลดลง การศึกษาย้อนหลังหลายชิ้นแสดงให้เห็นว่าพื้นที่แผ่นที่ใหญ่ขึ้นสัมพันธ์กับความดันลูกตา ที่ต่ำกว่าและการใช้ยาลดความดันตาที่น้อยลง2) ในทางกลับกัน ในการศึกษาไปข้างหน้าที่เปรียบเทียบ Baerveldt ขนาด 350 มม.² และ 500 มม.² มีรายงานว่าขนาด 350 มม.² มีอัตราความสำเร็จสูงกว่าที่ 5 ปี ซึ่งบ่งชี้ว่าขนาดที่ใหญ่กว่าไม่ได้เป็นประโยชน์เสมอไป2)
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
Quist และคณะ (2025) ได้ดำเนินการทดลองแบบสุ่มที่มีกลุ่มควบคุมครั้งแรก (DBACS) เปรียบเทียบ ClearPath 350 และ Baerveldt 350 ที่มหาวิทยาลัย Duke1) มีการลงทะเบียน 76 ราย (กลุ่ม BVT 37 ราย, กลุ่ม ACP 39 ราย), 70 รายได้รับการผ่าตัด และ 61 รายติดตามผลครบ 12 เดือน ไม่มีความแตกต่างอย่างมีนัยสำคัญในความดันลูกตา พื้นฐานระหว่างสองกลุ่ม (BVT 21.7±7.1 เทียบกับ ACP 22.4±6.7 มิลลิเมตรปรอท)
ผลลัพธ์หลักของการทดลอง DBACS แสดงไว้ด้านล่าง1)
รายการ Baerveldt 350 ClearPath 350 ค่า p ความดันลูกตา ที่ 12 เดือน14.1±4.3 มิลลิเมตรปรอท 11.4±3.9 มิลลิเมตรปรอท 0.010 อัตราการลดความดันลูกตา -30.7% -44.1% 0.038
กลุ่ม ClearPath มีความดันลูกตาต่ำ กว่ากลุ่ม Baerveldt อย่างมีนัยสำคัญที่สัปดาห์ที่ 6 (12.1 เทียบกับ 16.3 มม.ปรอท, p=0.032), เดือนที่ 3 (12.8 เทียบกับ 16.5 มม.ปรอท, p=0.026) และเดือนที่ 121) จำนวนยาลดความดันลูกตา เท่ากันในทั้งสองกลุ่ม และภาวะแทรกซ้อนพบได้น้อยและไม่แตกต่างกันระหว่างกลุ่ม แม้ว่าการศึกษานี้รับผู้ป่วยเพียง 76 รายจากเป้าหมาย 304 ราย แต่ก็ตรวจพบความแตกต่างที่มีนัยสำคัญทางสถิติในตัวชี้วัดหลัก1)
Elhusseiny และ VanderVeen รายงานผลเบื้องต้นของ ClearPath ในเด็ก 7 ตาที่เป็นโรคต้อหิน หลังติดตามผลเฉลี่ย 12 เดือน ความดันลูกตา เฉลี่ยลดลงอย่างมีนัยสำคัญจาก 36±3.5 มม.ปรอท เป็น 12.4±2.8 มม.ปรอท (p<0.001) จำนวนยาลดความดันลูกตา ก็ลดลงจาก 2.7±0.6 เป็น 0.7±0.8 (p=0.0009)
ในการศึกษาแบบย้อนหลังหลายศูนย์โดย Grover และคณะ ได้ประเมินผลลัพธ์ของ ClearPath ในผู้ใหญ่ 104 ตา (63.5% เป็นโรคต้อหินมุมเปิดปฐมภูมิ ) ที่ 6 เดือน ความดันลูกตา เฉลี่ยลดลงอย่างมีนัยสำคัญจาก 26.3±9 มม.ปรอท เป็น 13.7±4.7 มม.ปรอท (p<0.0001) และ 91.8% ของตาบรรลุ ≤18 มม.ปรอท ภาวะแทรกซ้อนหลักคือการอักเสบในช่องหน้าลูกตา (16.3%), เลือดออกในช่องหน้าลูกตา (15.4%) และความดันลูกตาต่ำ ระยะแรก (6.7%)
ในฐานะผลลัพธ์ระยะยาวของอุปกรณ์ระบายน้ำต้อหิน โดยทั่วไป ผลลัพธ์ 5 ปีของการศึกษา Tube Versus Trabeculectomy (TVT) แสดงอัตราความล้มเหลวสะสมของกลุ่ม Baerveldt ที่ 29.8% ในขณะที่กลุ่มตัดเนื้อเยื่อโพรงม่านตา (trabeculectomy) อยู่ที่ 46.9% ซึ่งสูงกว่าอย่างมีนัยสำคัญในกลุ่มตัดเนื้อเยื่อโพรงม่านตา (p=0.02)4)
ในการเปรียบเทียบ 5 ปีระหว่างลิ้น Ahmed และรากฟันเทียม Baerveldt (การวิเคราะห์อภิมานของการศึกษา ABC/AVB) ได้ความดันลูกตา ที่ต่ำกว่าในกลุ่ม Baerveldt แต่อุบัติการณ์ของความดันลูกตาต่ำ สูงกว่าอย่างมีนัยสำคัญในกลุ่ม Baerveldt (4.5% เทียบกับ 0.4%, p=0.002)4)
Q
ClearPath หรือ Baerveldt ดีกว่ากัน?
A
ในการศึกษา DBACS กลุ่ม ClearPath 350 มีความดันลูกตาต่ำ กว่ากลุ่ม Baerveldt 350 อย่างมีนัยสำคัญที่ 12 เดือน1) อย่างไรก็ตาม ขนาดการศึกษามีขนาดเล็กและระยะเวลาติดตามผลสั้น (1 ปี) ดังนั้นการประเมินความปลอดภัยและประสิทธิผลในระยะยาวจึงจำเป็นต้องมีการวิจัยเพิ่มเติม ความแตกต่างทางโครงสร้างระหว่างอุปกรณ์ทั้งสองส่งผลต่อผลลัพธ์ทางคลินิกอย่างไร คาดว่าจะได้รับการตรวจสอบในการศึกษาขนาดใหญ่และระยะยาวในอนาคต
Quist MS , Gross AW, Johnson NA, et al. The Duke Baerveldt 350 Versus Ahmed ClearPath 350 Study (DBACS): A Randomized Control Trial in Adults With Medically Refractory Glaucoma. Clin Ophthalmol. 2025;19:3449-3463.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. AAO . 2025.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日本眼科学会雑誌. 2022;126(2):85-177.