非阀型
ClearPath / Baerveldt
眼压控制:仅依赖囊膜阻力。长期可达到更低的眼压4)
术后早期:通过结扎和Ripcord防止过度滤过1)
低眼压风险:略高于阀型(4.5% vs 0.4%)4)

Ahmed ClearPath(New World Medical公司,加利福尼亚州兰乔库卡蒙加)是一种用于青光眼外科治疗的非阀门式青光眼引流装置(GDD)。它于2019年获得美国FDA批准并上市。
青光眼引流装置通过将眼内房水经导管引流至引流盘,再通过引流盘周围形成的包膜(囊泡)将房水吸收至周围组织,从而降低眼压2)。根据有无阀门(调压阀)可分为以下两类2)。
美国青光眼学会(AGS)的一项调查显示,17%的受访者偏好使用Ahmed ClearPath作为非阀门型分流装置。
Ahmed ClearPath的设计特点旨在简化手术操作并降低并发症风险。
250 mm²型号可在不分离直肌的情况下置于肌肉之间。
有阀型(如Ahmed青光眼阀)通过调压阀在术后立即允许房水流出,并防止过度低眼压。无阀型(如ClearPath、Baerveldt)没有调压阀,因此需要结扎引流管以防止术后早期过度滤过。无阀型通常比有阀型能获得更好的长期眼压控制,但术后低眼压的风险略高4)。
青光眼引流装置传统上用于小梁切除术失败或预期效果不佳的病例2)。具体适应证包括:
近年来,青光眼引流装置的适应证有扩大趋势。Medicare数据显示,1994年至2012年间,分流手术数量增加,而小梁切除术数量同期减少2)。
在日本,有两种青光眼引流装置可用于医保:Baerveldt青光眼植入物和Ahmed青光眼阀。适合的适应症包括既往小梁切除术效果不佳的再次手术眼,或有内眼手术史的青光眼眼。
对于目标眼压较低的病例,倾向于选择Baerveldt青光眼植入物(非阀门型);对于术后低眼压风险高的病例(如无晶状体眼、IOL缝线固定眼、驱逐性出血史、葡萄膜炎继发性青光眼等),则倾向于选择Ahmed青光眼阀(阀门型)。
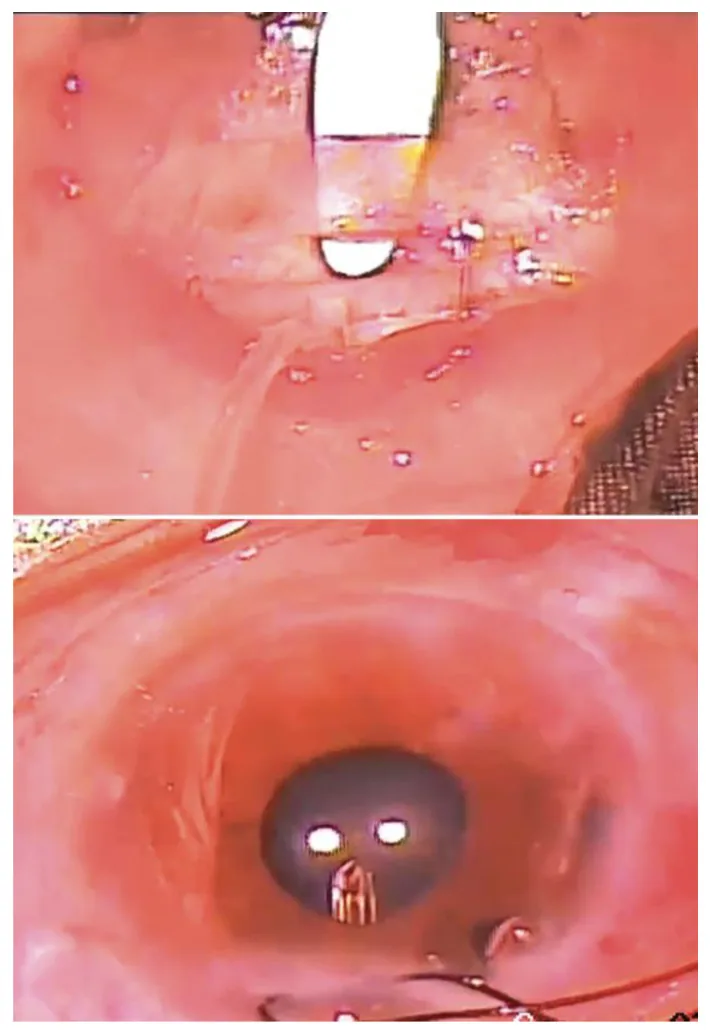
青光眼引流装置手术的基本技巧在阀门型和非阀门型中有许多共同之处。
对于非阀门型设备(ClearPath、Baerveldt),需要以下额外步骤:
对于Ahmed青光眼阀(带阀型),需要对调压阀进行预充(通过灌注液确认阀门功能),但不需要结扎管或做Sherwood slit。
非阀型
ClearPath / Baerveldt
眼压控制:仅依赖囊膜阻力。长期可达到更低的眼压4)
术后早期:通过结扎和Ripcord防止过度滤过1)
低眼压风险:略高于阀型(4.5% vs 0.4%)4)
阀型
Ahmed青光眼阀
眼压控制:调压阀理论上可防止眼压低于8 mmHg。术后即刻眼压下降。
术后早期:仅需预充。无需结扎或Sherwood slit。
并发症:术后并发症发生率低,但长期眼压控制不如非阀型4)
在DBACS研究(ClearPath 350 vs Baerveldt 350的RCT)中,两组在手术时间、排气切口数量、Wick数量、手术象限、移植物类型和管位置方面均无显著差异1)。
术后使用抗生素眼药水约2周,类固醇眼药水逐渐减量约6个月。对于非阀门型装置,在缝线溶解前的46周内,眼压常维持在20 mmHg左右的高值,需联合使用降眼压眼药水进行观察。12个月后眼压通常会下降。
青光眼引流阀手术常见的主要并发症如下所示 2)。
| 并发症 | 发生率(TVT/ABC/AVB试验) |
|---|---|
| 引流管暴露 | 1~7% |
| 复视/眼球运动障碍 | 6~12.7% |
| 角膜内皮损伤 | 11~16% |
引流管暴露在下方放置时发生率较高。当引流管靠近角膜时,角膜内皮损伤的风险增加。
Ripcord是放置在管腔内的一根粗的非吸收缝线(4-0聚丙烯)。它部分阻塞导管,限制房水流出。在结扎线自然溶解后,在门诊裂隙灯下拔除ripcord,从而逐步增加流出量,实现更精确的眼压控制1)。
青光眼引流装置由硅胶管和盘片组成。房水通过导管引流至盘片,术后数周内盘片周围形成的纤维包膜将房水吸收至周围组织2)3)。眼压下降主要依赖于该包膜的流出阻力。
在非阀门型装置中,流出阻力仅依赖于包膜,因此在术后早期包膜充分形成之前,必须用结扎线闭塞导管1)。在阀门型装置中,调压阀提供额外的流出阻力,实现术后即刻房水引流并预防低眼压。
ClearPath是与Baerveldt类似的非阀门型装置,但具有以下独特设计:
Langenberg等人的实验室研究报告称,ClearPath 350和Baerveldt 350的流体阻力和缝合孔完整性相当。
理论上,植入物面积越大,滤过泡面积增加,流出阻力降低。多项回顾性研究表明,较大的植入物面积与较低的眼压和较少的降眼压药物使用相关2)。然而,一项比较350 mm²和500 mm² Baerveldt植入物的前瞻性研究报道,350 mm²组在5年时的成功率更高,提示较大尺寸并非总是有利2)。
Quist等人(2025)在杜克大学进行了首个比较ClearPath 350和Baerveldt 350的随机对照试验(DBACS)1)。共纳入76例患者(BVT组37例,ACP组39例),70例接受了手术,61例完成了12个月随访。基线眼压两组间无显著差异(BVT 21.7±7.1 vs ACP 22.4±6.7 mmHg)。
DBACS试验的主要结果如下所示1)。
| 参数 | Baerveldt 350 | ClearPath 350 | p值 |
|---|---|---|---|
| 12个月眼压 | 14.1±4.3 mmHg | 11.4±3.9 mmHg | 0.010 |
| 眼压下降率 | -30.7% | -44.1% | 0.038 |
ClearPath组在6周(12.1 vs 16.3 mmHg,p=0.032)、3个月(12.8 vs 16.5 mmHg,p=0.026)和12个月时均达到显著低于Baerveldt组的眼压1)。两组降眼压药物数量相当,并发症发生率低且无显著差异。尽管该研究仅纳入76例患者(目标304例),但主要终点仍检测到统计学显著差异1)。
Elhusseiny和VanderVeen报告了ClearPath在7只儿童青光眼眼中的初步结果。中位随访12个月,平均眼压从36±3.5 mmHg显著降至12.4±2.8 mmHg(p<0.001)。药物数量也从2.7±0.6种降至0.7±0.8种(p=0.0009)。
Grover等人的多中心回顾性研究评估了ClearPath在104只成人眼(63.5%为原发性开角型青光眼[POAG])中的结果。6个月时,平均眼压从26.3±9 mmHg显著降至13.7±4.7 mmHg(p<0.0001),91.8%的眼达到眼压≤18 mmHg。主要并发症包括前房炎症(16.3%)、前房积血(15.4%)和早期低眼压(6.7%)。
关于青光眼引流装置的总体长期结果,Tube Versus Trabeculectomy(TVT)研究的5年结果显示,Baerveldt组的累积失败率为29.8%,小梁切除术组为46.9%,后者显著更高(p=0.02)4)。
Ahmed青光眼阀与Baerveldt青光眼植入物的5年比较(ABC/AVB研究的荟萃分析)显示,Baerveldt组眼压更低,但低眼压发生率显著更高(4.5% vs 0.4%,p=0.002)4)。
DBACS研究中,ClearPath 350组在12个月时达到显著低于Baerveldt 350组的眼压1)。然而,该研究规模较小且随访仅1年,因此需要进一步研究来评估长期安全性和有效性。两种装置的结构差异如何影响临床结果,有待未来大规模、长期研究验证。
Quist MS, Gross AW, Johnson NA, et al. The Duke Baerveldt 350 Versus Ahmed ClearPath 350 Study (DBACS): A Randomized Control Trial in Adults With Medically Refractory Glaucoma. Clin Ophthalmol. 2025;19:3449-3463.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. AAO. 2025.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日本眼科学会雑誌. 2022;126(2):85-177.