การผ่าตัด trabeculectomy เป็นการผ่าตัดที่สร้างแผ่นตาขาว (scleral flap) และตัดเนื้อเยื่อลิมบัส ใต้แผ่นออกเพื่อให้อารมณ์ขัน aqueous กรองออกไปยังช่องเหนือตาขาว แผ่นตาขาว ถูกเย็บเพื่อปรับปริมาณการกรอง และอารมณ์ขัน aqueous ที่ถูกกรองจะถูกดูดซับโดยเนื้อเยื่อเยื่อบุตา เกิดเป็นตุ่มน้ำที่เรียกว่า bleb
เป็นหัตถการที่ทำกันอย่างแพร่หลายที่สุดสำหรับโรคต้อหิน ส่วนใหญ่ รวมถึงต้อหินมุมเปิด ปฐมภูมิ (ในความหมายกว้าง)6) เพื่อป้องกันการเกิดแผลเป็นที่ตำแหน่งกรอง จึงใช้ยาต้านเมตาบอไลต์ เช่น mitomycin C (MMC) หรือ 5-fluorouracil (5-FU) ระหว่างหรือหลังการผ่าตัด6)
ในการผ่าตัดกรอง แบบเต็มความหนาซึ่งตัดตาขาว ออกทั้งหมดโดยไม่สร้างแผ่นปิดตาขาว ภาวะแทรกซ้อนจากความดันลูกตาต่ำ หลังผ่าตัดระยะแรกนั้นรุนแรง เพื่อแก้ปัญหานี้ การผ่าตัด trabeculectomy โดยสร้างแผ่นปิดตาขาว จึงเป็นที่นิยม จำนวนไหมเย็บและความตึงของแผ่นปิดตาขาว สามารถปรับปริมาณการกรองได้ ซึ่งช่วยหลีกเลี่ยงภาวะแทรกซ้อนจากความดันลูกตาต่ำ ได้อย่างมาก
ในโรคต้อหิน ระยะต้นถึงปานกลางที่ความดันลูกตา เป้าหมายประมาณ 15 มิลลิเมตรปรอท การผ่าตัดสร้างทางระบายน้ำใหม่ก็เพียงพอ แต่ในกรณีที่ลุกลาม ความดันลูกตา เป้าหมายต้องประมาณ 10 มิลลิเมตรปรอท จึงจำเป็นต้องผ่าตัดกรอง ตามแนวทางของสมาคมต้อหิน ยุโรป (ฉบับที่ 6) การผ่าตัด trabeculectomy เป็นวิธีที่มีประสิทธิภาพมากที่สุดสำหรับโรคต้อหินมุมเปิด ที่ลุกลาม และสามารถเสนอเป็นการผ่าตัดครั้งแรกได้ (ระดับหลักฐาน: สูง, ระดับคำแนะนำ: แข็งแกร่ง) 8)
ในการศึกษา CI GTS (การศึกษาร่วมมือรักษาโรคต้อหิน ระยะแรก) การผ่าตัด trabeculectomy ระยะแรกมีประสิทธิภาพในการลดความดันลูกตา สูงกว่าการรักษาด้วยยาในระยะแรก และยับยั้งการลุกลามของลานสายตาในผู้ป่วยที่มีความบกพร่องของลานสายตา ขั้นสูง 7)
Q
การผ่าตัด trabeculectomy เหมาะกับผู้ป่วยประเภทใด?
A
บ่งชี้เมื่อการควบคุมความดันลูกตา ไม่เพียงพอด้วยยาหรือเลเซอร์ 7) นอกจากนี้ยังบ่งชี้สำหรับกรณีต้อหิน ที่ลุกลามซึ่งต้องการความดันลูกตา เป้าหมายประมาณ 10 มิลลิเมตรปรอท และผู้ป่วยที่มีการปฏิบัติตามการใช้ยาไม่ดี แม้ในต้อหิน ความดันปกติ การบรรลุความดันลูกตา หลักเดียวด้วยการผ่าตัดกรอง มีประสิทธิภาพในการยับยั้งการลุกลามของความเสียหายของลานสายตา 6) หากอายุขัยจำกัดหรือมีแผลเป็นที่เยื่อบุตา ส่วนบนกว้าง ให้พิจารณาการผ่าตัดท่อระบายหรือการทำลายซิลิอารีบอดี
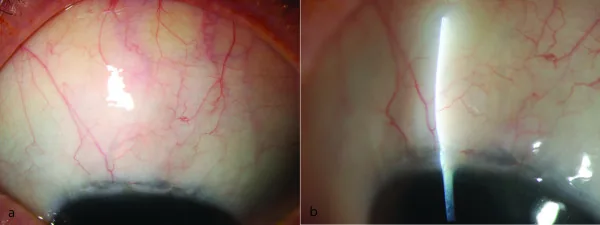
ภาพภายนอกและภาพจากกล้องจุลทรรศน์กรีดแสดง bleb การกรองส่วนบนหลังการผ่าตัด trabeculectomy Furrer S, et al. Evaluation of filtering blebs using the ‘Wuerzburg bleb classification score’ compared to clinical findings. BMC Ophthalmol. 2012. Figure 1. PM
CI D: PMC3439283. License: CC BY.
bleb การกรองที่นูนขึ้นในเยื่อบุตา ส่วนบนแสดงในภาพภายนอกและภาพจากกล้องจุลทรรศน์กรีด ภาพนี้แสดงถึงผลการตรวจหลังผ่าตัดทั่วไปหลังการผ่าตัด trabeculectomy ช่วยให้เข้าใจด้วยภาพ
การผ่าตัด trabeculectomy บ่งชี้ในกรณีที่มีการลุกลามแม้จะได้รับการรักษาด้วยยาสูงสุดที่ทนได้ 7) ขอบเขตของชนิดต้อหิน ที่บ่งชี้กว้าง รวมถึง:
ต้อหินมุมเปิด ปฐมภูมิ (POAG )ความดันลูกตา ระดับ low teen ถึง subteenต้อหิน ชนิด exfoliativeต้อกระจก ร่วมต้อหิน ชนิด neovascularต้อหินทุติยภูมิ จากม่านตาอักเสบ 6) โรคต้อหินแต่กำเนิด โรคต้อหิน ความดันปกติ : การทำให้ความดันลูกตา อยู่ในหลักเดียวมีประสิทธิภาพในการรักษาลานสายตา ใน 92% ของกรณีที่ความดันลูกตา หลังผ่าตัดน้อยกว่า 10 มิลลิเมตรปรอท ความชันของ MD ดีขึ้น6)
เมื่อมีปัจจัยต่อไปนี้ ผลการผ่าตัดมักจะไม่ดี
ปัจจัยเสี่ยง ตัวอย่างเฉพาะ ชนิดของต้อหิน ต้อหินทุติยภูมิ จากม่านตาอักเสบ , ต้อหินจากเส้นเลือดใหม่ , กลุ่มอาการ ICE ประวัติการผ่าตัดลูกตาภายใน ประวัติการผ่าตัด trabeculectomy, การผ่าตัดเปลี่ยนเลนส์แก้วตา , การผ่าตัดวุ้นตา ภูมิหลังผู้ป่วย ผู้ป่วยอายุน้อย
ในกรณีที่มีประวัติการผ่าตัดลูกตาภายในร่วมกับแผลเป็นที่เยื่อบุตา อย่างมีนัยสำคัญ ตุ่มน้ำจะก่อตัวได้ยากและผลการผ่าตัดไม่ดี การผ่าตัดซ้ำในกรณีที่เคยผ่าตัด trabeculectomy หลายครั้งก็ให้ผลที่ด้อยกว่า
การผ่าตัดใส่ท่อระบาย (แบบมีแผ่น) เหมาะสำหรับกรณีที่การผ่าตัด trabeculectomy ร่วมกับ MMC ล้มเหลว กรณีที่มีแผลเป็นที่เยื่อบุตา รุนแรง และกรณีที่ไม่คาดหวังความสำเร็จจากการผ่าตัด trabeculectomy6)
การเปรียบเทียบระหว่างการผ่าตัด trabeculectomy เพียงอย่างเดียวกับการผ่าตัดต้อกระจก ร่วมกัน พบว่าผลการลดความดันลูกตา ดีกว่าในการผ่าตัดเดี่ยว 6) ความเสี่ยงของภาวะแทรกซ้อนในการผ่าตัดต้อกระจก ร่วมกันเทียบเท่ากับการผ่าตัดเดี่ยว และผลการปรับปรุงการมองเห็น สูงกว่าในกลุ่มผ่าตัดต้อกระจก ร่วมกันอย่างแน่นอน 6) เนื่องจากการผ่าตัดสร้าง bleb มีอัตราความสำเร็จสูงกว่าเมื่อทำเพียงอย่างเดียว จึงแนะนำให้ทำการผ่าตัดต้อกระจก ก่อนหากสถานการณ์ทางคลินิกเอื้ออำนวย 8)
สำหรับยาหยอดตาก่อนผ่าตัด ให้ใช้ยาหยอดตา pilocarpine hydrochloride เพื่อทำให้รูม่านตา หด ในกรณีผ่าตัดต้อกระจก ร่วมกัน ให้ใช้ยาหยอดตาขยายรูม่านตา และหลังจากเสร็จสิ้นการสร้างเลนส์ใหม่ ให้ฉีด Obisort® (acetylcholine chloride) เข้าสู่ช่องหน้าลูกตา เพื่อทำให้รูม่านตา หด 6)
หลังจากหยอดยาชา ให้กรีดเยื่อบุตา เพื่อสร้างแผ่นเยื่อบุตา
ทำการฉีดยาชาใต้ Tenon (Xylocaine®) และห้ามเลือดบนตาขาว ด้วย diathermy
สร้างแผ่นตาขาว แบบครึ่งความหนา
วางฟองน้ำชุบ mitomycin C 0.04% ใต้เยื่อบุตา และใต้แผ่นตาขาว เป็นเวลา 4 นาที แล้วล้างด้วยน้ำเกลือทำการเจาะช่องหน้าลูกตา และตัดเนื้อเยื่อลิมบัส
ทำการตัดม่านตา ส่วนปลาย
เย็บแผ่นตาขาว ด้วยไหมไนลอน 10-0 หลายตำแหน่ง
ฉีดน้ำเกลือชลประทานเข้าตาจากตำแหน่งเจาะเพื่อฟื้นฟูความดันลูกตา และตรวจสอบการกรองของ aqueous humor จากแผ่นตาขาว
เย็บเยื่อบุตา เพื่อสร้าง bleb
หากความดันลูกตา หลังผ่าตัดยังสูงอยู่ ให้ตัดไหมไนลอน 10-0 ผ่านเยื่อบุตา ด้วยเลเซอร์อาร์กอนเพื่อเพิ่มการกรองและปรับความดันลูกตา
การกรีดเยื่อบุตา มีสองแบบ: การกรีดเยื่อบุตา แบบฐานขอบตาดำ (limbus-based) และแบบฐานรอยต่อเยื่อบุตา (fornix-based)
แบบฐานรอยต่อเยื่อบุตา : ความสามารถในการผ่าตัดระหว่างผ่าตัดดี มักได้ตุ่มกรองแบบกระจายที่ดี แต่อัตราการรั่วของตุ่มกรองระยะแรกหลังผ่าตัดสูงแบบฐานขอบตาดำ : การปิดแผลแน่นหนา แต่มักเกิดตุ่มไร้หลอดเลือดที่มีหลอดเลือดน้อยในระยะหลัง มีความเสี่ยงต่อการรั่วของอารมณ์ขันหรือการติดเชื้อของตุ่มกรอง
Q
ระยะเวลาทา MMC 0.04% มีช่วงกว้าง กี่นาทีเป็นมาตรฐาน?
A
ความเข้มข้นของ MMC อยู่ที่ 0.02-0.04% ระยะเวลาทา 2-5 นาที มาตรฐานคือทา 0.04% นาน 4 นาที แล้วล้างด้วยน้ำเกลือปกติ การใช้เกินขนาดทำให้เกิดความเสียหายต่อเยื่อบุกระจกตา แผลเยื่อบุตา แยก และสเคลียรอ่อนตัว ดังนั้นการปฏิบัติตามความเข้มข้นและระยะเวลาที่เหมาะสมจึงสำคัญ
การสมานแผลเป็นของเนื้อเยื่อรอบแผ่นปิดตาขาว อาจทำให้การกรองล้มเหลว และเพื่อรักษาผลการลดความดันลูกตา จึงใช้ยาต้านเมแทบอไลต์ เช่น MMC และ 5-FU6)
ไมโตมัยซิน ซี (MMC)
เภสัชวิทยา : ยาปฏิชีวนะต้านมะเร็ง ทำลายดีเอ็นเอโดยการเติมอัลคิล ยับยั้งการเพิ่มจำนวนของไฟโบรบลาสต์แบบไม่จำเพาะ8)
ความเข้มข้น : 0.02-0.04%
วิธีการให้ : วางฟองน้ำใต้เยื่อบุตา และใต้แผ่นปิดตาขาว นาน 2-5 นาที แล้วล้างด้วยน้ำเกลือ8)
ข้อดี : มีฤทธิ์ยับยั้งแผลเป็นแรงกว่า 5-FU ได้ความดันลูกตาต่ำ กว่า
ข้อเสีย : ความเสี่ยงสูงต่อภาวะแทรกซ้อนจากความดันลูกตาต่ำ ความเสียหายต่อเยื่อบุกระจกตา แผลเยื่อบุตา แยก สเคลียรอ่อนตัว7)
5-ฟลูออโรยูราซิล (5-FU)
เภสัชวิทยา : เป็นสารคล้ายไพริมิดีน ยับยั้งการสังเคราะห์ DNA และยับยั้งการเพิ่มจำนวนของไฟโบรบลาสต์
วิธีการให้ยา : 5 มก./วัน เป็นเวลา 1 สัปดาห์ โดยฉีดใต้เยื่อบุตา (ไม่ครอบคลุมโดยประกัน) ใช้เข็ม 30G ฉีดที่ด้านตรงข้ามของ bleb กรอง (90–180 องศา) แล้วล้างตาทันทีหลังฉีด8)
ข้อดี : ราคาถูกและมีช่วงความปลอดภัยกว้าง
ข้อเสีย : มีประสิทธิภาพน้อยกว่า MMC อุบัติการณ์ของความผิดปกติของเยื่อบุกระจกตา สูง ต้องฉีดหลายครั้ง7)
MMC เคยถูกใช้เป็นยาหยอดตาหลังการผ่าตัดต้อเนื้อ แต่หลังจากหลายเดือนถึงหลายปีหลังผ่าตัด อาจทำให้เกิดการกลายเป็นปูนของตาขาว หรือตาขาว อักเสบแบบเนื้อตาย (scleromalacia perforans) จึงเลิกใช้ในทศวรรษ 1980 ส่วน 5-FU ก็เนื่องจากความเป็นพิษต่อผิวตาและเยื่อบุตาอักเสบ ที่เกี่ยวข้องกับ blef ปัจจุบันวิธีการหลักคือการใช้ MMC ความเข้มข้นต่ำ (0.02–0.04%) เพียงครั้งเดียวในระยะสั้นระหว่างการผ่าตัด
ไม่มีรายงานว่าการเพิ่มการฉีด 5-FU ใต้เยื่อบุตา หลังผ่าตัดช่วยปรับปรุงผลการผ่าตัดในกรณีที่ใช้ MMC ระหว่างผ่าตัดหรือไม่ แต่ชัดเจนว่าทำให้ความถี่ของความผิดปกติของเยื่อบุกระจกตา และการรั่วของอารมณ์ขันเพิ่มขึ้น6)
Q
ควรใช้ Mitomycin C หรือ 5-FU?
A
ปัจจุบัน การใช้ MMC ระหว่างผ่าตัดเป็นวิธีหลัก8) MMC มีฤทธิ์แรงกว่า 5-FU และสามารถทำให้ความดันลูกตาต่ำ ลงได้ แต่มีความเสี่ยงสูงต่อภาวะแทรกซ้อนที่เกี่ยวข้องกับความดันต่ำ7) 5-FU ราคาถูกและมีช่วงความปลอดภัยกว้าง แต่มีประสิทธิภาพน้อยกว่า MMC และต้องฉีดหลายครั้ง 5-FU ใช้เป็นหลักในการจัดการ bleb หลังผ่าตัด (รวมถึงการ needling) ในกรณีที่มีความเสี่ยงสูงต่อการเกิดแผลเป็น (เช่น ผู้ป่วยอายุน้อย มีประวัติอักเสบ) การใช้ MMC เป็นมาตรฐาน
ยาต้านเมแทบอไลต์
การใช้ MMC เกินขนาดอาจทำให้เกิดความผิดปกติของเยื่อบุกระจกตา แผลเยื่อบุตา แยก และตาขาว อ่อนตัว นอกจากนี้ การใช้ยาต้านเมแทบอไลต์ สัมพันธ์กับความเสี่ยงที่เพิ่มขึ้นของความดันต่ำ bleb รั่วระยะหลัง และการติดเชื้อระยะหลัง7) ศัลยแพทย์ควรพิจารณาถึงประโยชน์และความเสี่ยงอย่างรอบคอบ และใช้ความเข้มข้นและเวลาที่เหมาะสม
การดูแลหลังผ่าตัดเป็นปัจจัยสำคัญที่ส่งผลต่อผลการผ่าตัดไม่แพ้เทคนิคการผ่าตัด6) การบรรลุความดันลูกตา เป้าหมายหลังผ่าตัดขึ้นอยู่กับการปรับปริมาณการกรองจากแผ่นตาขาว ในระยะแรกหลังผ่าตัด และการยับยั้งการเกิดแผลเป็นของเนื้อเยื่อใต้เยื่อบุตา ในระยะยาว
ยาหยอดตากลุ่มคอร์ติโคสเตียรอยด์ : แนะนำให้ใช้เพื่อยับยั้งการเกิดแผลเป็นมากเกินไปหลังผ่าตัด และสร้างตุ่มกรองที่ทำงานได้ดี (แนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 CQ-5: คำแนะนำที่แข็งแกร่ง หลักฐานระดับ B) 6) ยาหยอดตาปฏิชีวนะ : แนะนำให้ใช้อย่างต่อเนื่องเป็นเวลา 1-3 เดือนหลังผ่าตัด (CQ-6) 6) สำหรับการใช้ระยะยาว ให้พิจารณาป้ายยาปฏิชีวนะชนิดขี้ผึ้งกลุ่มควิโนโลนรุ่นใหม่ก่อนนอนหากมีตุ่มกรองที่ไม่มีหลอดเลือดและมีน้ำหล่อเลี้ยงลูกตารั่ว
เป็นวิธีการเย็บตาขาว ด้วยไหมไนลอนหลายเส้นเมื่อสิ้นสุดการผ่าตัดเพื่อให้มีการกรองน้อยที่สุด จากนั้นจึงตัดไหมผ่านเยื่อบุตา ด้วยเลเซอร์ทีละขั้นตามความดันลูกตา หลังผ่าตัดเพื่อเพิ่มการกรอง 6)
ใช้เลนส์พิเศษกดเยื่อบุตา เพื่อให้เห็นไหมและยิงเลเซอร์
ยิ่งทำ LSL เร็วหลังผ่าตัด ความดันลูกตา จะลดลงมาก แต่ความเสี่ยงต่อการกรองมากเกินไปก็สูงขึ้นเช่นกัน 13)
ในการผ่าตัด trabeculectomy ร่วมกับ MMC ประสิทธิภาพของการตัดไหมจะลดลงหลังจาก 3 สัปดาห์ถึง 1 เดือน หลังผ่าตัด ดังนั้นจึงจำเป็นต้องตรวจติดตามในช่วงเวลาที่เหมาะสมเพื่อไม่ให้พลาดจังหวะ 13)
มีสองวิธี: กดลูกตาด้วยนิ้วผ่านเปลือกตา หรือกดบริเวณตาขาว ด้วยแท่งแก้ว 6) การนวดตาขาว ขณะตรวจยังมีประโยชน์ในการยืนยันปริมาณการไหลออกจากตาขาว และตัดสินใจว่าจำเป็นต้องทำ LSL หรือไม่
ภาวะแทรกซ้อน ความถี่ หมายเหตุ ช่องหน้าม่านตาตื้น หรือหายไป0.9-13% พิจารณาฉีดสารหนืดยืดหยุ่น 12) จอประสาทตาลอก ตัว (choroidal detachment)5–14% หากความดันตาต่ำยังคงอยู่ จำเป็นต้องมีการแทรกแซง 12) เลือดออกในช่องหน้าตา 2.7–11% พบบ่อยร่วมกับการตัดม่านตา ส่วนปลาย 12) การรั่วของ aqueous humor จากแผลเยื่อบุตา 3.4–14% พบบ่อยกว่าในการกรีดเยื่อบุตา แบบฐาน fornix 12)
เนื่องจากมีการตัดม่านตา ส่วนปลาย เลือดออกในช่องหน้าตา จึงพบได้บ่อย การรั่วของ aqueous humor จากแผลกรีดเยื่อบุตา พบบ่อยกว่าในการกรีดแบบฐาน fornix
หลังการผ่าตัด trabeculectomy ร่วมกับ MMC หากความดันตาลดลงมาก อาจนำไปสู่จอประสาทตา ส่วนกลางเสื่อมจากความดันตาต่ำ พบบ่อยในตาสั้นในวัยหนุ่มสาว 6) หากความดันตาต่ำยังคงอยู่ ความยาวแกนตา จะสั้นลง ทำให้เกิดรอยพับของคอรอยด์ รอยพับของจอประสาทตา ส่วนกลาง การคดเคี้ยวของหลอดเลือดจอประสาทตา และ papilledema ส่งผลให้การทำงานของการมองเห็น ลดลงอย่างรุนแรง
แนวทางการจัดการมีดังนี้:
การเย็บ flap ตาขาว ผ่านเยื่อบุตา ใหม่ : วิธีการเย็บ flap ตาขาว จากเหนือเยื่อบุตา ด้วยไหมไนลอน ซึ่งแสดงให้เห็นประสิทธิภาพในระยะยาว 6) การฉีดเลือดตนเอง : การฉีดเลือดตนเองเข้าไปใน bleb ด้วยเข็ม 27G จากบริเวณใกล้ bleb มีประสิทธิภาพในการแก้ไขความดันตาต่ำ แต่อาจทำให้ความดันตาสูงขึ้นเฉียบพลัน 6) การเย็บซ้ำแบบเปิด : หากไม่ดีขึ้นด้วยวิธีข้างต้น ให้เปิดเยื่อบุตา และเย็บแผ่นตาขาว ซ้ำภายใต้การมองเห็น โดยตรง
ภาวะแทรกซ้อนระยะยาวหลังผ่าตัด ได้แก่ การรั่วของอารมณ์ขันน้ำเนื่องจากผนังตุ่มกรองบางลง และการติดเชื้อของตุ่มกรองเนื่องจากแบคทีเรียเข้าสู่ตุ่มกรอง หากแบคทีเรียเข้าสู่แก้วตา อาจเกิดเยื่อบุตาอักเสบจากแบคทีเรีย
การติดเชื้อระยะหลัง : ความน่าจะเป็นของการเกิดหลังการตัด trabeculum ร่วมกับ MMC ในคนญี่ปุ่นคือ 2.2% ใน 5 ปี (การศึกษา CBIITS 2) 9) ปัจจัยเสี่ยง : การรั่วของอารมณ์ขันน้ำเป็นปัจจัยเสี่ยงต่อการติดเชื้อของตุ่มกรอง ตุ่มกรองที่ไม่มีหลอดเลือดมักเกิดกับรอยกรีดเยื่อบุตา ส่วนฐานที่ลิมบัส การจัดการ : หากสงสัยว่ามีการติดเชื้อของตุ่มกรอง ให้ดำเนินการทันทีตามระยะ ได้แก่ การฉีดยาปฏิชีวนะใต้เยื่อบุตา ฉีดเข้าช่องหน้าม่านตา ฉีดเข้าแก้วตา หรือผ่าตัดแก้วตา
ภาวะแทรกซ้อนที่ร้ายแรงที่สุดของการตัด trabeculum คือการติดเชื้อระยะหลังจากตุ่มกรอง 6) หากมีอาการเช่น ตาแดง น้ำตาไหล ขี้ตา หรือการมองเห็น ลดลง ให้ไปพบจักษุแพทย์ทันที 8)
หากแผ่นตาขาว ยึดติดเร็วและอารมณ์ขันน้ำไม่ถูกกรองลงใต้เยื่อบุตา อาจจำเป็นต้องทำการเข็ม (needling) โดยใช้เข็มเบอร์ 25-27 หรือมีดผ่าตัดขนาดเล็กสอดผ่านเยื่อบุตา เพื่อยกแผ่นตาขาว และปลดการยึดติด 6)
การเข็มร่วมกับยาต้านเมแทบอไลต์ : มีรายงานประสิทธิภาพในกรณีที่ตุ่มกรองหดตัวลงเมื่อเวลาผ่านไปและความดันลูกตา สูงขึ้นอีกครั้ง 6) ตุ่มกรองมีผนังหุ้ม (encapsulated bleb) : มีลักษณะเป็นตุ่มสูงรูปโดม ผนังหนา และมีหลอดเลือดขยายตัวแทรก เกิดขึ้นประมาณ 13% หลังการตัด trabeculum และเป็นสาเหตุของความดันลูกตา สูง 6)
การประเมินตุ่มกรองหลังผ่าตัดใช้การจำแนกตาม Moorfields หรือ Indiana จำแนกตามรูปร่างเป็นแบบถุงน้ำ (cystic) แบบกระจาย (diffuse) หรือแบบแบน (flat) ตรวจสอบการรั่วด้วยการทดสอบ Seidel และประเมินสัญญาณการติดเชื้อ นอกจากนี้ยังสามารถใช้ OCT ส่วนหน้าเพื่อประเมินโครงสร้างภายในของตุ่มกรอง (ตำแหน่งของแผ่นตาขาว การมีโพรงของเหลว ระดับการมีผนังหุ้ม) โดยไม่ต้องผ่าตัด
Q
จะทำอย่างไรหากความดันลูกตาสูงขึ้นหลังผ่าตัด?
A
หากช่องหน้าม่านตา ลึก ให้สงสัยว่ามีการอุดตันของช่องรั่วหรือการระบายน้ำไม่เพียงพอจากแผ่นตาขาว ทางเลือกแรกคือเพิ่มปริมาณการกรองด้วยการตัดไหมด้วยเลเซอร์ (LSL ) 6) หากผลของ LSL ไม่เพียงพอ ให้พิจารณาการเข็มร่วมกับยาต้านเมแทบอไลต์ สำหรับการอุดตันของช่องรั่วโดยม่านตา ให้ใช้เลเซอร์อาร์กอน หากช่องหน้าม่านตาตื้น ให้แยกความแตกต่างระหว่างเลือดออกใต้คอรอยด์ , การอุดตันของรูม่านตา และต้อหินชนิดร้าย แรง
การตัดเนื้อเยื่อโพรงไซนัส (trabeculectomy) คือการผ่าตัดที่สร้างรูเล็กๆ ที่บริเวณลิมบัส กระจกตา -ตาขาว เพื่อสร้างทางระบายน้ำอารมณ์ขันใหม่ระหว่างช่องหน้าม่านตา และเนื้อเยื่อใต้เยื่อบุตา 6) โดยเลี่ยงความต้านทานการระบายน้ำอารมณ์ขันในเนื้อเยื่อโพรงไซนัส และให้ทางระบายโดยตรงสู่ช่องใต้เยื่อบุตา
น้ำอารมณ์ขันที่ไปถึงตุ่มกรองจะถูกจัดการผ่านทางเดินต่อไปนี้:
การกรองผ่านเยื่อบุตา สู่ชั้นน้ำตา การดูดซึมโดยหลอดเลือดเยื่อบุตา และเนื้อเยื่อรอบหลอดเลือด การไหลเข้าสู่หลอดน้ำเหลือง การระบายผ่านหลอดเลือดดำน้ำอารมณ์ขัน
การผ่าตัดกรอง แบบเต็มความหนาไม่สร้างแผ่นตาขาว แต่สร้างทางระบายโดยตรงจากช่องหน้าม่านตา ไปยังใต้เยื่อบุตา แต่การควบคุมปริมาณการกรองทำได้ยากและมีภาวะแทรกซ้อนเช่นช่องหน้าม่านตาตื้น บ่อย 6) ในการตัดเนื้อเยื่อโพรงไซนัส จะสร้างแผ่นตาขาว และสามารถปรับปริมาณการกรองด้วยจำนวนและความตึงของไหมเย็บ ทำให้สามารถเพิ่มการกรองทีละน้อยหลังผ่าตัดด้วย LSL
MMC เป็นสารเชื่อมขวางดีเอ็นเอที่ยับยั้งการเพิ่มจำนวนของไฟโบรบลาสต์แบบไม่จำเพาะ 8) 5-FU เป็นสารคล้ายไพริมิดีนที่ยับยั้งการสังเคราะห์ดีเอ็นเอ ทั้งสองชนิดยับยั้งการเกิดแผลเป็นที่ตำแหน่งกรอง ซึ่งช่วยให้ตุ่มกรองคงอยู่ได้ในระยะยาว
เมื่อทำการตัดเนื้อเยื่อโพรงไซนัสร่วมกับ MMC ในผู้ป่วยอายุน้อย ปฏิกิริยาต่อ MMC มักจะรุนแรง และมักเกิดตุ่มกรองแบบจำกัดเฉพาะที่ ผนังบาง และไม่มีหลอดเลือด หากผนังบางมากบางส่วนและมีการรั่วซึม ความเสี่ยงต่อการมองเห็น บกพร่องจากความดันลูกตาต่ำ และการติดเชื้อระยะหลังจะเพิ่มขึ้น ดังนั้นจึงต้องระมัดระวังเป็นพิเศษในการติดตามผลระยะยาวหลังผ่าตัด
Fang และคณะ ได้ศึกษาการเปลี่ยนแปลงลานสายตาใน 206 ตาที่ได้รับการผ่าตัด trabeculectomy ร่วมกับ MMC แบบย้อนหลัง1) ความดันลูกตา เฉลี่ยลดลงจาก 22.7 mmHg เป็น 10.4 mmHg (ลดลง 50.2%) และ 84.5% ไม่ต้องใช้ยาหลังผ่าตัด 24 เดือน ในด้านลานสายตา 17% ดีขึ้น 37.4% คงที่ และ 45.6% แย่ลง ในกรณีที่มีค่า MD ก่อนผ่าตัดถึง -12 dB อัตราการดีขึ้นและคงที่ของลานสายตาสูง ในขณะที่กรณีลุกลามที่มีค่า MD เกิน -24 dB อัตราการแย่ลงสูง1)
ผลลัพธ์นี้ชี้ให้เห็นถึงความสำคัญของการผ่าตัดตั้งแต่เนิ่นๆ ในระยะที่ความเสียหายของลานสายตาน้อยกว่า MD -12 dB1)
ในผลลัพธ์ 5 ปีของการศึกษา TVT (Tube Versus Trabeculectomy Study) ไม่มีความแตกต่างอย่างมีนัยสำคัญในการควบคุมความดันลูกตา ระหว่างการผ่าตัด trabeculectomy และการปลูกถ่าย Baerveldt glaucoma implant10) อย่างไรก็ตาม อัตราความล้มเหลวสะสมในกลุ่ม trabeculectomy (46.9%) สูงกว่ากลุ่มท่อชันต์ (29.8%) อย่างมีนัยสำคัญ10)
ภาวะแทรกซ้อนแตกต่างกันระหว่างสองกลุ่ม
พบบ่อยกว่าในการผ่าตัด trabeculectomy : การรั่วของ bleb, maculopathy จากความดันต่ำ, การติดเชื้อของ blebพบบ่อยกว่าในการผ่าตัดท่อชันต์ : ความเสียหายต่อ endothelial กระจกตา , การโผล่ของท่อ
การผ่าตัดท่อชันต์ (แบบมีแผ่น) แนะนำให้ใช้ในกรณีที่ trabeculectomy ไม่ได้ผลหรือคาดว่าจะไม่ได้ผล6)
ในรายงานของ Sugimoto และคณะ ได้ศึกษาผลลัพธ์ระยะยาวของความน่าจะเป็นในการรักษาความดันลูกตา ให้ต่ำกว่า 16 mmHg โดยใช้ยาหยอดตาหลังการผ่าตัด trabeculectomy ร่วมกับ MMC ในผู้ป่วยญี่ปุ่นที่เป็นโรคต้อหินมุมเปิดปฐมภูมิ 11) ความดันลูกตา เฉลี่ยหลังผ่าตัดในกรณีที่ประสบความสำเร็จอยู่ที่ประมาณ 10 mmHg และคุณภาพของการดูแลหลังผ่าตัดเป็นปัจจัยสำคัญที่มีผลต่อผลลัพธ์
การหายไปของ SRD ในเด็ก SWS
รายงาน : Barbosa และคณะ (2021) 3)
สรุป : เด็กอายุ 10 ปีที่มี Sturge-Weber syndrome หลังจากทำให้ความดันลูกตา ปกติโดยการตัด trabecular จอประสาทตาลอก แบบเซรุ่มหายไปอย่างสมบูรณ์ใน 2 เดือน
การเกิด bleb กรองขึ้นใหม่เองหลังผ่าตัดต้อกระจก
รายงาน : Chanbour และคณะ (2021) 4)
สรุป : หญิงอายุ 79 ปีที่มี bleb กรองไม่เพียงพอ ความดันลูกตา สูงระหว่างผ่าตัดต้อกระจก ทำให้เปิดแผ่นตาขาว อีกครั้ง และ bleb กรองเกิดขึ้นใหม่เอง
รายงานผู้ป่วยอื่นๆ ได้แก่ Kandarakis และคณะรายงานผู้ป่วยที่เป็นงูสวัดที่ตา 13 เดือนหลังตัด trabecular ทำให้ blew ล้มเหลวภายใน 3 วัน 2) นอกจากนี้ Gur Gungor และคณะรายงานหญิงอายุ 31 ปีที่มีการแยกของแผ่นตาขาว จากการทำ Valsalva maneuver 5.5 ปีหลังตัด trabecular ร่วมกับ MMC ทำให้เกิด macular hypotony และได้รับการซ่อมด้วย pericardial patch graft 5)
การสะสมการศึกษาแบบสุ่มที่มีกลุ่มควบคุมไปข้างหน้าเกี่ยวกับผลการรักษาลานสายตาในระยะยาว
การกำหนดความแตกต่างของข้อบ่งชี้กับ MIGS 8)
การพัฒนาสารต้านการเกิดแผลเป็นทดแทน antimetabolite (เช่น สารต้าน VEGF) 6)
การกำหนดเกณฑ์ข้อบ่งชี้การผ่าตัดสำหรับต้อหิน ความดันปกติ
Q
มีประโยชน์ในการผ่าตัดเร็วหรือไม่?
A
ในการศึกษาย้อนหลังของ Fang และคณะใน 206 ตา ผู้ป่วยที่มีความบกพร่องเล็กน้อยถึงปานกลางโดยมีค่า MD ก่อนผ่าตัดถึง -12 dB มีอัตราการปรับปรุงและคงที่ของลานสายตาสูง 1) CI GTS ยังยับยั้งการลุกลามของลานสายตาในกลุ่มที่ตัด trabecular เร็ว 7) แม้ในต้อหิน ความดันปกติที่ลุกลามด้วยความดันลูกตาต่ำ การบรรลุความดันลูกตา หลักเดียวผ่านการผ่าตัดกรอง มีประสิทธิภาพในการรักษาลานสายตา 6) การผ่าตัดเร็วด้วยการเลือกผู้ป่วยที่เหมาะสมเชื่อว่าช่วยรักษาลานสายตา
Fang CEH, Hakim MT, Siddiqui MM, Armstrong D, Shankar V. A retrospective study to assess visual field improvement following augmented trabeculectomy. Indian J Ophthalmol. 2023;71(5):1953-1959. doi:10.4103/ijo.IJO_2071_22.
Kandarakis SA, Karampelas M, Soumplis V, et al. Acute trabeculectomy failure following herpes zoster ophthalmicus. Ther Adv Ophthalmol. 2021;13:25158414211022461.
Barbosa RS, Salgado CM, Salgado RS, et al. Serous retinal detachment resolution after trabeculectomy in Sturge-Weber syndrome. J Glaucoma. 2021;30:e325-e328.
Chanbour W, Chanbour H, Tomey KF, Khoueir Z. Spontaneous Trabeculectomy Bleb Reformation and Regain of Function Following Phacoemulsification. Cureus. 2021;13(8):e16979. doi:10.7759/cureus.16979.
Gur Gungor S, Ceylan OM, Gul A, et al. Scleral flap wound dehiscence with Valsalva maneuver years after trabeculectomy with mitomycin C. Case Rep Ophthalmol Med. 2022;2022:8534641.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Yamamoto T, Sawada A, Mayama C, et al. The 5-year incidence of bleb-related infection and its risk factors after filtering surgeries with adjunctive mitomycin C: collaborative bleb-related infection incidence and treatment study 2. Ophthalmology. 2014;121:1001-1006.
Gedde SJ, Herndon LW, Brandt JD, et al; Tube Versus Trabeculectomy Study Group. Postoperative complications in the Tube Versus Trabeculectomy (TVT) study during five years of follow-up. Am J Ophthalmol. 2012;153:804-814.
Sugimoto Y, Mochizuki H, Ohkubo S, et al. Intraocular pressure outcomes and risk factors for failure in the collaborative bleb-related infection incidence and treatment study. Ophthalmology. 2015;122:2223-2233.
Kirwan JF, Lockwood AJ, Shah P, et al; Trabeculectomy Outcomes Group Audit Study Group. Trabeculectomy in the 21st century: a multicenter analysis. Ophthalmology. 2013;120:2532-2539.
Morinelli EN, Sidoti PA, Heuer DK, et al. Laser suture lysis after mitomycin C trabeculectomy. Ophthalmology. 1996;103:306-314.