โรคต้อหิน ในตาที่มีเลนส์แก้วตาเทียม (pseudophakic glaucoma) คือโรคต้อหิน ที่เกิดขึ้นในตาที่ใส่เลนส์แก้วตาเทียม หลังการผ่าตัดต้อกระจก ส่วนโรคต้อหิน ในตาที่ไม่มีเลนส์แก้วตา (aphakic glaucoma) คือโรคต้อหิน ที่เกิดขึ้นในตาที่ไม่มีเลนส์แก้วตา โดยไม่ได้ใส่ IOL ทั้งสองชนิดจัดเป็นโรคต้อหินทุติยภูมิ 1) 2) 3) ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 โรคต้อหินหลังผ่าตัดต้อกระจก ถูกระบุเป็นหมวดหมู่แยกต่างหาก และเป็นภาวะแทรกซ้อนที่สำคัญทางคลินิกทั้งในผู้ใหญ่และเด็ก1)
จำแนกตามกลไกการเกิดเป็นกลไกมุมเปิดและกลไกมุมปิด6) กลไกมุมเปิดรวมถึงสารหนืดหยุ่นตกค้าง การอักเสบหลังผ่าตัด ชิ้นส่วนเลนส์ การกระจายของเม็ดสี ต้อหินจากสเตียรอยด์ และต้อหิน เซลล์ผี กลไกมุมปิดรวมถึงการอุดตันของรูม่านตา การยื่นของวุ้นตา การยึดติดของม่านตาส่วนปลายด้านหน้า และกลุ่มอาการ UGH ต้อหิน อักเสบหลังผ่าตัดต้อกระจก เกิดจากหลายกลไกร่วมกัน เช่น การอุดตันของ trabecular meshwork โดยเซลล์อักเสบและโปรตีน การอักเสบของ trabecular meshwork และการเกิดการยึดติดของม่านตาส่วนปลายด้านหน้า 6)
ความดันลูกตา สูงขึ้นชั่วคราวหลังผ่าตัดพบได้ 29-50% ในวันที่ 1 หลังผ่าตัด4) แต่ส่วนใหญ่จะดีขึ้นเองภายในไม่กี่วัน ความชุกของต้อหิน เรื้อรังหลังผ่าตัดต้อกระจก แบบ extracapsular extraction มาตรฐานรายงานไว้ที่ 2.1-4% ความชุกของต้อหิน เรื้อรังหลังผ่าตัดในตาที่ไม่มีเลนส์ประมาณ 3% ด้วยความแพร่หลายของวิธีสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูง ความถี่ของตาที่ไม่มีเลนส์ลดลงอย่างมาก แต่ยังคงเกิดขึ้นได้ในกรณีที่ถุงเลนส์แตกหรือใส่เลนส์แก้วตาเทียม ยาก
ความผันผวนของความดันลูกตา หลังผ่าตัดต้อกระจก มีกลไกแตกต่างกันตามระยะเวลาที่เกิด
ระยะเวลา กลไกหลัก ไม่กี่ชั่วโมงถึง 1 วันหลังผ่าตัด สารหนืดหยุ่น (OVD ) ตกค้าง 1-7 วันหลังผ่าตัด การอักเสบ เลือดออก ชิ้นส่วนเลนส์ 1-7 สัปดาห์หลังผ่าตัด ความดันลูกตา สูงจากยาหยอดสเตียรอยด์ ไม่กี่สัปดาห์ถึงไม่กี่เดือนหลังผ่าตัด กลุ่มอาการ UGH (เลนส์แก้วตาเทียม เคลื่อน)ไม่กี่เดือนถึงปีหลังผ่าตัด การกระจายของเม็ดสี การยึดติดของม่านตาส่วนปลายด้านหน้า ระยะยาวหลังผ่าตัด Iris chafing syndrome
โรคต้อหินหลังผ่าตัดต้อกระจก ในเด็กเป็นภาวะแทรกซ้อนที่สำคัญ โดยเกิดขึ้นใน 18-26% ของผู้ป่วยต้อกระจกแต่กำเนิด หลังผ่าตัด อุบัติการณ์สูงถึง 50% เมื่อผ่าตัดก่อนอายุ 9 เดือน2) อาจมีความผิดปกติของพัฒนาการทางเดินระบายอารมณ์ขันน้ำ และความเสี่ยงคงอยู่ตลอดชีวิต1) การผ่าตัดในวัยเด็ก กระจกตา ขนาดเล็ก และลูกตาเล็กเป็นปัจจัยเสี่ยง
ในข้อมูลขนาดใหญ่จาก IRIS Registry มากกว่า 7.5 ล้านราย พบอุบัติการณ์ของม่านตาอักเสบ เรื้อรังหลังผ่าตัดเทียม (PUPPI) ร้อยละ 1.685) ในผู้ป่วยเบาหวาน ความเสี่ยงเพิ่มขึ้น 1.87 เท่า5)
Q
การผ่าตัดต้อกระจกสมัยใหม่ยังทำให้เกิดต้อหินหลังผ่าตัดหรือไม่?
A
แม้จะใช้การผ่าตัดต้อกระจก สมัยใหม่แบบแผลเล็กด้วยคลื่นเสียงความถี่สูง ความดันลูกตา สูงหลังผ่าตัดก็ยังเกิดขึ้นได้ แต่มักเป็นเพียงชั่วคราว และอัตราการเปลี่ยนเป็นต้อหิน เรื้อรังต่ำประมาณ 2-4% ความเสี่ยงสามารถลดลงได้โดยการกำจัดสารหนืดหยุ่นออกให้หมด การจัดการเนื้อเยื่ออย่างนุ่มนวล และการติดตามความดันลูกตา ตั้งแต่ระยะแรกหลังผ่าตัด ในผู้ป่วยที่มีต้อหิน อยู่ก่อน ความดันลูกตา สูงหลังผ่าตัดระยะแรกอาจทำให้ความเสียหายของเส้นประสาทตา ดำเนินไป ดังนั้นจึงจำเป็นต้องจัดการอย่างระมัดระวังดังที่อธิบายไว้ในหัวข้อ “สาเหตุและปัจจัยเสี่ยง”4)
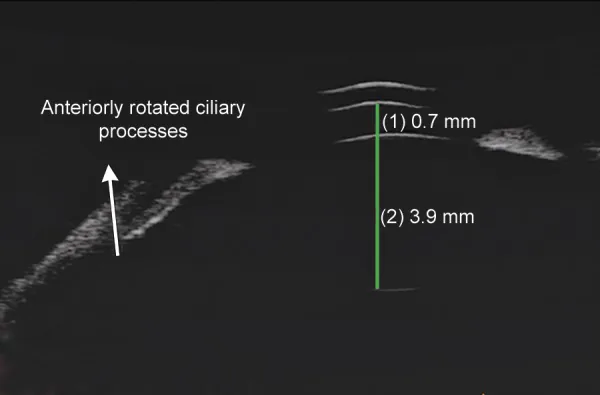
ภาพ UBM แสดงช่องหน้าม่านตาตื้นและการหมุนไปข้างหน้าของซิลิอารี โพรเซสในต้อหินหลังใส่เลนส์แก้วตาเทียม Parivadhini A, et al. Management of Secondary Angle Closure Glaucoma. J Curr Glaucoma Pract. 2014. Figure 1C. PM
CI D: PMC4741163. License: CC BY.
UBM ส่วนหน้าแสดง
ช่องหน้าม่านตาตื้น อย่างชัดเจนและการหมุนไปข้างหน้าของซิลิอารี โพรเซส ภาพนี้แสดงลักษณะการวินิจฉัยของช่องหน้า
ม่านตา แคบที่พบใน
ต้อหิน หลังผ่าตัด
ต้อกระจก ที่มีการใส่
เลนส์แก้วตาเทียม หรือในตาที่ไม่มี
เลนส์แก้วตา
ความดันลูกตา สูงชั่วคราวระยะแรกหลังผ่าตัดปวดตา ตาพร่า และการมองเห็น ลดลงจากกระจกตา บวม หากเกิดจากสารหนืดหยุ่นตกค้างหรือการอักเสบ อาการจะปรากฏภายในไม่กี่ชั่วโมงถึงไม่กี่วันหลังผ่าตัดการดำเนินโรคแบบเรื้อรัง : เช่นเดียวกับต้อหิน ทั่วไป ระยะแรกไม่มีอาการ เมื่อดำเนินโรคผู้ป่วยจะรับรู้ถึงข้อบกพร่องของลานสายตา (จุดบอด) มักไม่ถูกตรวจพบจนกว่าความเสียหายของลานสายตาจะรุนแรงการปิดกั้นรูม่านตา เฉียบพลัน : ร่วมกับปวดตา อย่างรุนแรง ปวดศีรษะ คลื่นไส้ มีอาการคล้ายต้อหิน เฉียบพลัน พบม่านตา โป่งและช่องหน้าม่านตาตื้น มากกลุ่มอาการ UGH การมองเห็น ลดลงชั่วคราวจากเลือดออกในช่องหน้าม่านตา ซ้ำๆ ตาพร่า และตาแดง เป็นๆ หายๆต้อหินจากสเตียรอยด์ ความดันลูกตา สูงโดยไม่มีอาการระหว่างการใช้ยาหยอดตาสเตียรอยด์ หลังผ่าตัด และตรวจพบได้โดยการวัดความดันลูกตา เป็นประจำเท่านั้น
อาการแสดงของกลไกมุมเปิด
สารหนืดหยุ่นตกค้าง : พบสารหนืดหยุ่นตกค้างในช่องหน้าม่านตา ช่วงต้นหลังผ่าตัด ชนิดกระจายตัวจะเข้าไปใน trabecular meshwork ได้ง่ายกว่า กำจัดได้ยากกว่าชนิดรวมตัว และทำให้ความดันลูกตา สูงขึ้นได้บ่อยกว่า
การอักเสบหลังผ่าตัด : เพิ่มจำนวนเซลล์อักเสบและ flare ในช่องหน้าม่านตา การอักเสบมากเกินไปทำให้เกิดการอุดตันและพังผืดของ trabecular meshwork2) 3)
ต้อหินจากสเตียรอยด์ ความดันลูกตา สูงขึ้นระหว่างการใช้ยาหยอดสเตียรอยด์ หลังผ่าตัด ฤทธิ์: dexamethasone ≥ betamethasone > fluorometholone ขึ้นกับขนาดยา และเด่นชัดในผู้ป่วยอายุน้อย
อนุภาคเลนส์ : อนุภาคสีขาวลอยในช่องหน้าม่านตา หลังผ่าตัดเลนส์แบบ extracapsular หรือ YAG laser posterior capsulotomy เศษ cortex และ nucleus ที่เหลือจะอุดตัน trabecular meshwork
การกระจายของเม็ดสี : รอยทะลุแสงของม่านตา และการสะสมของเม็ดสีใน trabecular meshwork ปัญหานี้พบโดยเฉพาะเมื่อวาง IOL ชิ้นเดียว ใน sulcus ปรับเลนส์
อาการแสดงของกลไกมุมปิด
Pupillary block : ม่านตา โป่งและช่องหน้าม่านตาตื้น อาจเกิดกับ IOL ในช่องหน้าม่านตา หรือ IOL ใน sulcus ปรับเลนส์2)
กลุ่มอาการ UGH ต้อหิน และ hyphema เกิดเมื่อส่วนรองรับ IOL สัมผัสโดยตรงกับม่านตา และเนื้อเยื่อรอบข้าง ทำให้เสียดสีม่านตา เม็ดสีที่หลุดออกมาอุดตัน trabecular meshwork ทำให้เกิดต้อหินชนิดเม็ดสี 2) 3)
กลุ่มอาการ Iris chafing : ม่านตา ฝ่อและเลือดออกในช่องหน้าม่านตา ซ้ำ เกิดจากการเสียดสีอย่างต่อเนื่องของส่วนรองรับหรือขอบ optic ของ IOL หลังช่องแก้วตา (posterior chamber IOL ) ที่ใส่แบบ extracapsular กับม่านตา และหลอดเลือดรอบมุมตา เลือดออกพบได้บ่อยในผู้ใช้ยาต้านการแข็งตัวของเลือด
วุ้นตา เคลื่อนวุ้นตา ในช่องหน้าม่านตา
Peripheral anterior synechiae : การอุดตันมุมตาเรื้อรังจากการอักเสบหลังผ่าตัดและช่องหน้าม่านตาตื้น
กลไกที่ทำให้ความดันลูกตา สูงขึ้นหลังผ่าตัดต้อกระจก มีหลากหลาย2) 3) สาเหตุของความดันลูกตา พุ่งสูงเป็นหลายปัจจัย เกี่ยวข้องกับการบาดเจ็บจากการผ่าตัด สารเลนส์ตกค้าง OVD ตกค้าง ความผิดปกติของทางระบายที่มีอยู่ก่อน การปล่อยเม็ดสีม่านตา hyphema และการอักเสบ4)
ปัจจัยเสี่ยงหลัก ได้แก่:
โรคต้อหิน ที่มีอยู่ก่อน : ความดันลูกตา ที่สูงขึ้นหลังผ่าตัดทำให้ความเสียหายของเส้นประสาทตา แย่ลง ในกรณีที่มีกลุ่มอาการเทียมเทียม (PEX ) ความเสี่ยงของความดันลูกตา ที่สูงขึ้นภายใน 24 ชั่วโมงหลังผ่าตัดจะสูงเป็นพิเศษ 4) 9) การวางตำแหน่ง IOL ที่ไม่เหมาะสม : การวาง IOL อะคริลิกชิ้นเดียวในร่องซิลิอารีเพิ่มความเสี่ยงของการกระจายเม็ดสีและกลุ่มอาการ UGH การใส่ IOL ชิ้นเดียว นอกถุงอาจทำให้เกิดกลุ่มอาการ UGH ยาหยอดสเตียรอยด์ หลังผ่าตัด : ความดันลูกตา เพิ่มขึ้นขึ้นอยู่กับฤทธิ์และขนาดของสเตียรอยด์ เดกซาเมทาโซนและเบตาเมทาโซนมีผลทำให้ความดันลูกตา เพิ่มขึ้นแรงกว่าฟลูออโรเมโทโลน ด้วยไตรแอมซิโนโลน ความดันลูกตา ที่สูงขึ้นจะคงอยู่นาน 9–12 เดือนการผ่าตัดต้อกระจก ในเด็ก : โดยเฉพาะการผ่าตัดก่อนอายุ 9 เดือนจะเพิ่มความเสี่ยงของโรคต้อหิน อย่างมีนัยสำคัญ 2) กระจกตา ขนาดเล็กและลูกตาขนาดเล็กก็เป็นปัจจัยเสี่ยงอิสระการฉีกขาดของแคปซูลหลัง : นำไปสู่การรั่วของวุ้นตา และการตกค้างของเศษเลนส์กลุ่มอาการเทียมเทียมและความอ่อนแอของโซนูล าร์ Zinn : ความเสี่ยงของการกระจายเม็ดสีและกลุ่มอาการ UGH เนื่องจาก IOL ไม่เสถียร 4) การเปิดแคปซูลหลังด้วยเลเซอร์ Nd:YAG : อาจทำให้ความดันลูกตา เพิ่มขึ้นชั่วคราว 2) 3) เศษเลนส์อาจหลุดออกและอุดตัน trabecular meshwork ความเสี่ยงสูงขึ้นในผู้ป่วยที่มีโรคต้อหิน อยู่ก่อนหรือสายตาสั้น มากการใช้ยาต้านการแข็งตัวของเลือด : เพิ่มโอกาสเกิดเลือดออกในช่องหน้าม่านตา ในกลุ่มอาการเสียดสีม่านตา วัสดุและรูปร่างของ IOL : IOL อะคริลิกชิ้นเดียวมักทำให้เกิดกลุ่มอาการ UGH เมื่อใส่นอกถุง แม้แต่ IOL สามชิ้นก็มีความเสี่ยงในการสัมผัสม่านตา ต่างกันขึ้นอยู่กับมุมและความยาวของ haptic
ความดันลูกตา หลังผ่าตัด
ในผู้ป่วยที่มีประวัติโรคต้อหิน แม้ความดันลูกตา ที่เพิ่มขึ้นชั่วคราวในช่วงหลังผ่าตัดระยะแรกก็อาจทำให้ความเสียหายของเส้นประสาทตา ดำเนินไปได้ 4) ในผู้ป่วยที่มีกลุ่มอาการเทียมเทียมหรือโรคต้อหิน ที่ได้รับการผ่าตัดต้อกระจก โปรดพิจารณาให้ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรสหรือยาปิดกั้นเบตา 4) แนะนำให้ติดตามความดันลูกตา ในระยะสั้นหลังผ่าตัด (ESCRS GRADE ++) 4)
เพื่อระบุกลไกของความดันลูกตา ที่สูงขึ้น ให้ทำการตรวจดังต่อไปนี้:
การตรวจมุมช่องหน้าม่านตา : กำหนดว่ามุมเปิดหรือปิด การมีพังผืดม่านตา ส่วนปลายด้านหน้า ระดับการสะสมของเม็ดสีใน trabecular meshwork การมีเศษเลนส์หรือสารเทียมเทียมการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)ม่านตา เลือดออก สารหนืดหยุ่นตกค้าง ตำแหน่งและความมั่นคงของเลนส์แก้วตาเทียม (IOL ) สิ่งสำคัญคือการตรวจสอบการเบี่ยงเบนหรือเอียงของ IOL ความสัมพันธ์กับการหดตัวของถุงเลนส์ และยืนยันตำแหน่งที่ถูกต้องของ IOL ที่ยึดในร่องซิลิอารี นอกจากนี้ยังประเมิน Elschnig pearls พังผืดของถุงเลนส์ด้านหลัง และการหดตัวของถุงเลนส์UBM (กล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ )IOL กับม่านตา และซิลิอารีบอดี มีประโยชน์ในการยืนยันกลุ่มอาการ UGH และกลุ่มอาการเสียดสีของม่านตา การวัดความดันลูกตา ความดันลูกตา Goldmann เป็นมาตรฐาน 1) นอกจากนี้ยังใช้ iCare แบบรีบาวด์และ Tonopen ควรระวังความแม่นยำในการวัดหากมีกระจกตา บวม ประเมินโดยใช้ค่าชดเชยความหนากระจกตา การประเมินเส้นประสาทตา และลานสายตา : ประเมินการดำเนินของโรคต้อหิน ที่มีอยู่เดิมและการตรวจพบการเปลี่ยนแปลงของต้อหิน ใหม่ การวัดความหนาชั้นเส้นใยประสาทจอตา (RNFL ) ด้วย OCT มีประโยชน์ในการตรวจหาการเปลี่ยนแปลงระยะแรกการวัดค่า flare ในช่องหน้าม่านตา : การอักเสบในช่องหน้าม่านตา สามารถประเมินเชิงปริมาณได้ด้วยเครื่องวัด flare ด้วยเลเซอร์ ช่วยในการติดตามการอักเสบหลังผ่าตัดตามช่วงเวลา
ในการวินิจฉัยแยกโรค ให้แยกกลไกต่อไปนี้แต่ละอย่างอย่างเป็นระบบ
การวินิจฉัยแยกโรค ลักษณะเฉพาะ สารหนืดหยุ่นตกค้าง เกิดขึ้นภายในไม่กี่ชั่วโมงถึง 1 วันหลังผ่าตัด หายได้เอง ต้อหินจากสเตียรอยด์ เกิดขึ้นระหว่างใช้สเตียรอยด์ กลับสู่ปกติเมื่อหยุดใช้ ต้อหิน จากอนุภาคเลนส์อนุภาคสีขาวลอยในช่องหน้าม่านตา ชั่วคราว กลุ่มอาการ UGH เลือดออกในช่องหน้าม่านตา ซ้ำ การกระจายของเม็ดสี กลุ่มอาการเสียดสีของม่านตา ฝ่อของม่านตา , เลือดออกในช่องหน้าตา ซ้ำ ต้อหินชนิดร้าย ช่องหน้าตาตื้นทั้งหมด, เบี่ยงเบนไปทางด้านหลัง
การวินิจฉัยต้อหินจากสเตียรอยด์ ทำได้ในผู้ป่วยที่ใช้สเตียรอยด์ และมีความดันลูกตา สูง และยืนยันได้หากความดันตากลับมาเป็นปกติหลังหยุดสเตียรอยด์ ระยะเวลาที่ความดันตากลับมาเป็นปกติเป็นสัดส่วนกับระยะเวลาที่ใช้สเตียรอยด์ หลังใช้ triamcinolone ความดันลูกตา สูงจะคงอยู่นาน 9-12 เดือน จึงจำเป็นต้องติดตามผลในระยะยาว
ในการวินิจฉัยต้อหิน จากอนุภาคเลนส์ นอกเหนือจากความดันลูกตา สูงหลายวันถึงหลายสัปดาห์หลังการผ่าตัดเลนส์นอกถุงหรือการบาดเจ็บแล้ว ยังยืนยันการมีอนุภาคสีขาวขนาดใหญ่ลอยอยู่ในช่องหน้าตาซึ่งน่าจะเป็นสารจากเลนส์ มักมีอาการอักเสบของช่องหน้าตาร่วมด้วย แต่สิ่งสำคัญคือต้องแยกความแตกต่างจากต้อหิน จากเลนส์ละลายและต้อหิน จากภูมิแพ้เลนส์
Q
วินิจฉัยกลุ่มอาการ UGH ได้อย่างไร?
A
กลุ่มอาการ UGH มีลักษณะสามอย่างคือ ม่านตาอักเสบ ต้อหิน และเลือดออกในช่องหน้าตา 2) 3) เลือดออกในช่องหน้าตา ซ้ำเป็นลักษณะที่เด่นชัดที่สุด การยืนยันการสัมผัสระหว่าง haptic ของเลนส์แก้วตาเทียม กับม่านตา และซิลิอารีบอดี โดยการตรวจ UBM เป็นสิ่งสำคัญ มักเกิดกับเลนส์แก้วตาเทียม ชนิดช่องหน้าตาหรือเลนส์ที่วางในร่องซิลิอารี แต่ก็สามารถเกิดกับเลนส์ในถุงได้หากมีความไม่มั่นคงของ zonule of Zinn ที่เกี่ยวข้องกับกลุ่มอาการ exfoliation ต้องแยกจากเส้นเลือดใหม่ที่ม่านตา และสาเหตุอื่นของเลือดออก ในกลุ่มอาการเสียดสีของม่านตา ฝ่อของม่านตา เป็นลักษณะหลัก และเลือดออกในช่องหน้าตา ซ้ำเป็นสิ่งที่เหมือนกัน แต่การเกี่ยวข้องของเลนส์แก้วตาเทียม เคลื่อนมีมากกว่า
การเลือกการรักษาตามกลไกการเพิ่มความดันลูกตา เป็นสิ่งสำคัญ 1) 2) 3) .
ความดันลูกตา สูงชั่วคราวจากสารหนืดหยุ่นตกค้างหรือการอักเสบหลังผ่าตัดมักดีขึ้นด้วยการรักษาแบบประคับประคองโดยใช้ยาหยอดตาต้อหิน (beta-blocker, topical carbonic anhydrase inhibitor) หรือยาเม็ด carbonic anhydrase inhibitor (acetazolamide) ในกรณีความดันลูกตา สูงอย่างมีนัยสำคัญ (≥40 mmHg) ควรพิจารณาลดความดันโดยการเจาะช่องหน้าตา 11) การให้ carbonic anhydrase inhibitor หรือ beta-blocker อย่างป้องกันในระยะหลังผ่าตัดช่วงต้นสามารถยับยั้งความดันลูกตา สูงหลังผ่าตัด 5 ชั่วโมงได้ตามรายงาน 4) .
หลังการผ่าตัดต้อกระจก การบาดเจ็บ หรือการเปิดแคปซูลหลังด้วยเลเซอร์ YAG สารเลนส์รั่วออกมาและอุดตัน trabecular meshwork ทำให้ความดันลูกตา สูง เกิดขึ้นไม่กี่วันหลังผ่าตัด และความดันลูกตา สูงเป็นสัดส่วนกับปริมาณชิ้นส่วนเลนส์ที่เหลืออยู่ มักเป็นชั่วคราว
ยาต้านการอักเสบและยาลดความดันลูกตา : การใช้ยาหยอดสเตียรอยด์ ร่วมกับยาลดความดันลูกตา การล้างช่องหน้าม่านตา การนำเปลือกเลนส์ออกทั้งหมด : หากยังมีเปลือกเลนส์เหลืออยู่ ให้นำออกทั้งหมด
กลไกที่พบบ่อยระหว่างการใช้ยาหยอดตาสเตียรอยด์ หลังการผ่าตัดต้อกระจก การเพิ่มการผลิตสารเมทริกซ์นอกเซลล์ในเซลล์ trabecular meshwork และการเปลี่ยนแปลงของโครงร่างเซลล์มีส่วนทำให้ความดันลูกตา เพิ่มขึ้น
การลดหรือหยุดสเตียรอยด์ : ลดหรือหยุดสเตียรอยด์ ให้มากที่สุด การตัดสินใจขึ้นอยู่กับความสมดุลกับการควบคุมการอักเสบของโรคปฐมภูมิยาลดความดันลูกตา : ยาหยอดตาชนิดต่างๆ ยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส ชนิดรับประทานการรักษาโดยการผ่าตัด (เมื่อควบคุมด้วยยาไม่ได้ผลหรือการทำงานของสายตาแย่ลง):
การผ่า trabecular meshwork : ทางเลือกแรกเนื่องจากพบมากในผู้ป่วยอายุน้อยและมีภาวะแทรกซ้อนน้อย การดูแลหลังผ่าตัดง่ายการตัด trabecular meshwork : เลือกเมื่อต้องการความดันลูกตา หลังผ่าตัดที่ต่ำกว่ากรณีที่ใช้ triamcinolone : การนำเศษที่เหลือในน้ำวุ้นตา ออกหรือการตัดก้อนใต้ Tenon อาจได้ผลในบางกรณี
มีการรายงานว่าการสร้างทางระบายน้ำขึ้นใหม่ให้ผลลดความดันลูกตา มากกว่า POAG (ระดับหลักฐาน 1B) 1)
นอกจากนี้ยังมีรายงานว่าเลเซอร์ trabeculoplasty ได้ผล 1)
การรักษาจะทำเป็นขั้นตอนตามสภาพการสัมผัสระหว่าง IOL กับม่านตา
หาก IOL ไม่ยึดติดกับม่านตา : พยายามขยายม่านตา และนอนหงายเพื่อให้กลับเข้าที่เองหากไม่ดีขึ้นเมื่อขยายม่านตา : ทำการจัดตำแหน่งโดยการผ่าตัดม่านตา และถุงหุ้มเลนส์ยึดติดแน่น หรือ IOL เคลื่อน เข้าสู่ช่องหน้าลูกตา IOL การกลับเป็นซ้ำของม่านตาติด หลังการเย็บ IOL หรือการตรึงในตาขาว : หากเกิดจาก pupillary block แบบกลับด้าน การตัดม่านตา ส่วนหนึ่งได้ผลเมื่อส่วนรองรับโผล่ออกมาที่ช่องหน้าและสัมผัสกับเอ็นโดทีเลียมกระจกตา : จัดตำแหน่งโดยเร็วที่สุด
การใช้ยาหยอดสเตียรอยด์ และอะโทรพีนระยะยาวมีประสิทธิภาพต่ำ หากวินิจฉัยได้แน่ชัด การนำ IOL ที่ระคายเคืองม่านตา ออกเป็นทางเลือกแรก หลังจากนำออก ให้ใส่ IOL ที่มีเส้นผ่านศูนย์กลางแนวตั้งสั้นลง หรือเย็บ IOL หรือตรึงในตาขาว
กรณีเฉียบพลัน : ให้ mannitol ทางหลอดเลือดดำและหยอด pilocarpine บ่อยๆ เช่นเดียวกับภาวะต้อหิน เฉียบพลันตาไม่มีเลนส์ : การตัดม่านตาด้วยเลเซอร์ หรือการตัดน้ำวุ้นตา ส่วนหน้าด้วยการผ่าตัดตามีเลนส์เทียม : อาจได้ผลในการทำ vitreolysis ส่วนหน้าหลังการเปิดแคปซูลหลังด้วยเลเซอร์ Nd:YAG ในบางกรณีต้อหินร้ายแรง วุ้นตา 2)
ในกลไกมุมเปิด ให้การรักษาด้วยยาตาม POAG 1) .
ยากลุ่ม prostaglandin : มีฤทธิ์ลดความดันลูกตา ได้ดี มักใช้เป็นทางเลือกแรกยา beta-blocker : timolol 0.5% เป็นต้นยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส : ยาหยอดตา เช่น ดอร์โซลาไมด์ และ บรินโซลาไมด์ , อะเซตาโซลาไมด์ ชนิดรับประทานα2 agonists : บริโมนิดีน
ยาหยอดตา Eybelis 0.002% (omidenepag isopropyl) ห้ามใช้ในผู้ป่วยที่ไม่มีเลนส์แก้วตา หรือมีเลนส์แก้วตาเทียม แม้ว่าตาข้างหนึ่งยังมีเลนส์ธรรมชาติอยู่ ก็ไม่สามารถใช้กับตาข้างนั้นได้ (ข้อห้ามในระดับผู้ป่วย) นอกจากนี้ยังถูกตรวจสอบในใบเรียกเก็บเงินค่ารักษาพยาบาล ดังนั้นควรระมัดระวังเมื่อสั่งจ่ายยา
เมื่อไม่สามารถควบคุมได้ด้วยยา ให้ทำการรักษาโดยการผ่าตัด2) 3)
กลไกมุมเปิด : พิจารณาการสร้างทางระบายน้ำใหม่ ในต้อหินจากสเตียรอยด์ การผ่าตัด trabeculotomy เป็นทางเลือกแรกกลไกมุมปิด : พิจารณาการผ่าตัด goniosynechialysis และ trabeculectomyตาเทียม (pseudophakic)ตาเทียม แย่กว่าในตาที่มีเลนส์ธรรมชาติ อุปกรณ์ระบายต้อหิน (การผ่าตัด shunt ท่อ) จึงเป็นทางเลือกหนึ่งเช่นกัน2) 3) ต้อหิน หลังผ่าตัดในเด็กต้อหิน แต่กำเนิดปฐมภูมิ (PCG)1) เนื่องจากผลการผ่าตัดไม่ดี ในที่สุดอาจจำเป็นต้องผ่าตัด shunt ท่อที่มีแผ่น1)
Q
จะจัดการกับต้อหินเรื้อรังหลังการผ่าตัดต้อกระจกอย่างไร?
A
ขั้นแรก ให้ระบุกลไกการเพิ่มขึ้นของความดันลูกตา หากเป็นกลไกมุมเปิด ให้ทำการรักษาด้วยยาตาม POAG 1) ในกลไกมุมปิด ให้พิจารณา LPI หรือ goniosynechialysis ในต้อหินจากสเตียรอยด์ การลดหรือหยุดสเตียรอยด์ เป็นสิ่งสำคัญที่สุด และหากจำเป็นต้องรักษาโดยการผ่าตัด การผ่าตัด trabeculotomy เป็นทางเลือกแรก หากการรักษาด้วยยาไม่เพียงพอ ให้ดำเนินการรักษาโดยการผ่าตัด แต่ในตาเทียม เนื่องจากผลการผ่าตัด trabeculectomy ไม่ดี ให้พิจารณาใช้อุปกรณ์ระบายต้อหิน ด้วย2) หากสาเหตุเกี่ยวข้องกับ IOL (การกระจายของเม็ดสี, กลุ่มอาการ UGH ) การเปลี่ยน IOL คือการรักษาที่ถาวร
Q
ข้อควรระวังในการใช้ยาหยอดตาต้อหินหลังการผ่าตัดต้อกระจกมีอะไรบ้าง?
A
Omidenepag (Eybelis) ห้ามใช้ในตาที่มี IOL หรือไม่มีเลนส์แก้วตา และไม่สามารถใช้ได้ แม้ว่าตาข้างหนึ่งยังมีเลนส์ธรรมชาติอยู่ ก็เป็นข้อห้ามในระดับผู้ป่วย ดังนั้นจึงไม่สามารถสั่งจ่าย Eybelis ได้ ยากลุ่ม PG อื่นๆ (เช่น latanoprost, travoprost), beta-blockers, ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส และ α2 agonists สามารถใช้ได้ตาม POAG 1) ในระหว่างการใช้ยาหยอดตาสเตียรอยด์ หลังผ่าตัด มีความเสี่ยงต่อต้อหินจากสเตียรอยด์ ดังนั้นควรติดตามความแรง ขนาดยา ระยะเวลาการใช้สเตียรอยด์ และการเปลี่ยนแปลงของความดันลูกตา อย่างใกล้ชิด
ความดันลูกตา สูงขึ้นหลังการผ่าตัดต้อกระจก เกิดจากการขัดขวางชั่วคราวหรือถาวรของทางระบายอารมณ์ขันน้ำ 2) 3)
ในกลไกมุมเปิด สารหนืดยืดหยุ่น เซลล์อักเสบ เม็ดสี ชิ้นส่วนเลนส์ และเซลล์ผี อุดตัน trabecular meshwork การกระตุ้นอย่างต่อเนื่องของ trabecular meshwork ทำให้เกิดพังผืดและเพิ่มความต้านทานการไหลออกของอารมณ์ขันน้ำเรื้อรัง
สารหนืดยืดหยุ่น OVD ชนิดกระจายตัวมีขนาดอนุภาคเล็กจึงแทรกซึมเข้าไปใน trabecular meshwork ได้ง่าย ดังนั้นความเสี่ยงต่อความดันลูกตา สูงหลังผ่าตัดจึงสูงกว่าชนิดเกาะกลุ่ม ชนิดเกาะกลุ่มกำจัดออกเป็นก้อนได้ง่าย แต่ถ้าตกค้างในมุมก็ทำให้ความดันลูกตา สูงขึ้นเช่นกัน
ต้อหินจากสเตียรอยด์ ความดันลูกตา เป็นสัดส่วนกับฤทธิ์ต้านการอักเสบของสเตียรอยด์ ตามลำดับ: dexamethasone ≥ betamethasone > fluorometholone ขึ้นกับขนาดยา และการตอบสนองเด่นชัดกว่าในคนอายุน้อย สำหรับ triamcinolone ยาจะคงอยู่ในตาเป็นเวลานาน ทำให้ความดันลูกตา สูงต่อเนื่องนาน 9–12 เดือน
การกระจายของเม็ดสี : ส่วน haptic หรือขอบ optic ของ IOL สัมผัสกับผิวด้านหลังของม่านตา ทำให้เกิดการหลุดลอกเชิงกลของเยื่อบุผิวเม็ดสีม่านตา เม็ดสีที่หลุดออกมาสะสมใน trabecular meshwork และเพิ่มความต้านทานการไหลออกของอารมณ์ขันน้ำ ปัญหานี้พบโดยเฉพาะเมื่อวาง IOL อะคริลิกชิ้นเดียวใน sulcus ซิลิอารี
การยึดติดของม่านตา กับผิวหน้าของวุ้นตา (ในตาที่ไม่มีเลนส์) หรือการอุดตันรูม่านตา โดย IOL (IOL ห้องหน้า, IOL sulcus ซิลิอารี, IOL กลับด้าน) ขัดขวางการไหลของอารมณ์ขันน้ำเข้าสู่ห้องหน้า 2) ห้องหน้าตื้นหลังผ่าตัดและการอักเสบส่งเสริมการเกิด peripheral anterior synechiae ซึ่งทำให้เกิดต้อหินมุมปิด เรื้อรัง
พยาธิสรีรวิทยาของกลุ่มอาการ UGH : เมื่อ IOL ถูกยึดนอกถุงหรือไม่สมมาตร haptic จะสัมผัสโดยตรงกับม่านตา และเนื้อเยื่อรอบข้าง การเสียดสีของม่านตา ทำให้ trabecular meshwork อุดตันด้วยเม็ดสีม่านตา เกิดต้อหิน จากเม็ดสี ถ้าม่านตา เสียหายรุนแรง จะเกิดม่านตาอักเสบ ร่วมกับซิลิอารีบอดี และเลือดออกในห้องหน้า 2) 3) เดิมพบได้บ่อยกับ IOL ห้องหน้า แต่ปัจจุบันพบน้อยเนื่องจากการยึดในถุงสำหรับ IOL ห้องหลังเป็นมาตรฐาน อาจเกิดได้กับการใส่ IOL อะคริลิกชิ้นเดียวนอกถุง
พยาธิสรีรวิทยาของกลุ่มอาการเสียดสีม่านตา (Iris chafing syndrome) : เกิดเมื่อ haptic หรือขอบ optic ของ IOL ห้องหลังที่ใส่นอกถุงเสียดสีม่านตา และหลอดเลือดรอบมุมอย่างต่อเนื่อง เดิมเชื่อว่าพบบ่อยกับห่วงที่มีมุมหรือ IOL ที่มีเส้นผ่านศูนย์กลางตามยาวใหญ่ แต่จริงๆ แล้วสาเหตุมักเกิดจากการเคลื่อนของ IOL การกระจายของเม็ดสีม่านตา หรือเลือดออกในห้องหน้าทำให้เกิดความดันลูกตา สูงทุติยภูมิ ปัจจุบันพบน้อยมากเนื่องจากการยึดในถุงเป็นที่นิยม
เป็นที่ทราบกันดีว่าหลังการผ่าตัดต้อกระจก ความดันลูกตา ลดลงเนื่องจากการลึกของช่องหน้าม่านตา และการเปิดกว้างของมุมช่องหน้าม่านตา จากการนำเลนส์แก้วตา ออก 8) 10) การลดลงของความดันลูกตา ที่เด่นชัดกว่าเกิดขึ้นในโรคต้อหินมุมปิด 4) แม้ในโรคต้อหินมุมเปิด กรณีที่มีความดันลูกตา สูงก่อนผ่าตัดก็แสดงการลดลงของความดันลูกตา ที่มากกว่า 10) Poley และคณะ (2009) รายงานว่าการลดลงของความดันลูกตา ที่ 1 ปียังคงอยู่เป็นเวลา 10 ปี 8)
Hayashi และคณะ (2001) ศึกษาการควบคุมความดันลูกตา หลังการผ่าตัดต้อกระจก ในผู้ป่วยโรคต้อหิน และแสดงให้เห็นว่าการสลายเลนส์ด้วยคลื่นเสียงความถี่สูงและการใส่เลนส์แก้วตาเทียม ทำให้ความดันลูกตา ลดลงอย่างมีนัยสำคัญ 7)
Acharya และคณะ (2024) วิเคราะห์ผู้ป่วยมากกว่า 7.5 ล้านรายจากทะเบียน IRIS และรายงานว่าอุบัติการณ์ของม่านตาอักเสบ เรื้อรังชนิด pseudophakic (PUPPI) เท่ากับ 1.68% โดยโรคเบาหวาน (IRR 1.87) เชื้อชาติ และเพศเป็นปัจจัยเสี่ยง 5)
ในกรณีที่ต้องผ่าตัดต้อกระจก ในวัยเด็ก อาจมีความผิดปกติของพัฒนาการของทางระบายอารมณ์ขันน้ำ 1) การเปลี่ยนแปลงทางกายวิภาคของส่วนหน้าของตาที่เกิดจากการนำเลนส์แก้วตา ออกก็มีส่วนเกี่ยวข้องเช่นกัน สามารถเกิดขึ้นได้ทั้งในตาที่ไม่มีเลนส์แก้วตา และตาที่มีเลนส์แก้วตาเทียม และทั้งในมุมเปิดและมุมปิด เนื่องจากกระจกตา ส่วนกลางหนา อาจมีความดันลูกตา สูงที่ปรากฏให้เห็น จึงต้องระมัดระวัง 1)
ด้วยความก้าวหน้าล่าสุดในการตรวจเอกซเรย์เชื่อมโยงแสงส่วนหน้า (OCT ) และ UBM การประเมินมุมช่องหน้าม่านตา และความสัมพันธ์ระหว่างม่านตา กับเลนส์แก้วตาเทียม หลังผ่าตัดมีความแม่นยำมากขึ้น โดยการประเมินเชิงปริมาณของการสัมผัสของเลนส์แก้วตาเทียม กับม่านตา การเอียง และการเยื้องศูนย์ คาดว่าจะสามารถวินิจฉัยและแทรกแซงป้องกันโรค UGH syndrome และ Iris chafing syndrome ได้ตั้งแต่เนิ่นๆ OCT ส่วนหน้าสามารถถ่ายภาพโครงสร้างมุมด้วยความละเอียดสูงแบบไม่สัมผัสและไม่รุกราน มีประโยชน์สำหรับการติดตามการเปลี่ยนแปลงของมุมหลังผ่าตัดตามระยะเวลา
การปรับปรุงการออกแบบเลนส์แก้วตาเทียม และอัลกอริทึมการกำหนดขนาดช่วยลดความเสี่ยงของการกระจายเม็ดสีและ UGH syndrome ได้อย่างมีนัยสำคัญ การปรับขนาดเลนส์แก้วตาเทียม ให้เหมาะสมตามความยาวแกนตา และความลึกช่องหน้าม่านตา รวมถึงการปรับปรุงวัสดุและการออกแบบขายึด กำลังดำเนินการอยู่ อย่างไรก็ตาม การจัดการกับปัจจัยเสี่ยงที่คาดเดาได้ยาก เช่น กลุ่มอาการ pseudoexfoliation และความอ่อนแอของเอ็นยึดเลนส์ Zinn ที่เกี่ยวข้องกับสายตาสั้น รุนแรง ยังคงเป็นความท้าทายในอนาคต
ด้วยการพัฒนาของ MIGS (การผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด) ทางเลือกในการจัดการความดันลูกตา หลังผ่าตัดผ่านการผ่าตัดพร้อมกันกับการผ่าตัดต้อกระจก กำลังขยายตัว ในผู้ป่วยที่มีโรคต้อหิน อยู่ก่อนแล้ว การใส่อุปกรณ์ MIGS พร้อมกับการผ่าตัดต้อกระจก คาดว่าจะช่วยปรับปรุงการควบคุมความดันลูกตา หลังผ่าตัด
สำหรับโรคต้อหิน หลังการผ่าตัดต้อกระจก ในเด็ก มีรายงานผลระยะยาวของอุปกรณ์ระบายท่อยาว ซึ่งเป็นทางเลือกการรักษาที่สำคัญในกรณีที่ยากต่อการรักษาด้วยยาเพียงอย่างเดียว 2)
Acharya และคณะ (2024) คำนวณอุบัติการณ์ของ PUPPI เท่ากับ 1.68% จากข้อมูล IRIS Registry มากกว่า 7.5 ล้านคน 5) เบาหวาน (IRR 1.87) เพศหญิง และเชื้อชาติแอฟริกันเป็นปัจจัยเสี่ยงอิสระ แสดงให้เห็นประโยชน์ของการเฝ้าระวังภาวะแทรกซ้อนหลังผ่าตัดโดยใช้ข้อมูลโลกจริงขนาดใหญ่
Levkovitch-Verbin และคณะ (2008) ตรวจสอบความดันลูกตา ที่เพิ่มขึ้นภายใน 24 ชั่วโมงหลังการผ่าตัดต้อกระจก ในผู้ป่วยต้อหิน หรือ PEX และรายงานความสำคัญของการติดตามความดันลูกตา ตั้งแต่ระยะแรกหลังผ่าตัด 9)
Chen และคณะ (2015) ในรายงานของ AAO ได้ทบทวนอย่างเป็นระบบเกี่ยวกับการเปลี่ยนแปลงความดันลูกตา หลังการผ่าตัดต้อกระจกด้วยคลื่นเสียงความถี่สูง และยืนยันผลการลดความดันลูกตา ในระยะกลางในผู้ป่วยต้อหิน 10)
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. 2020.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
European Society of Cataract & Refractive Surgeons. ESCRS Clinical Guidelines: Cataract Surgery.
Acharya B, Hyman L, Tomaiuolo M, et al. Prolonged undifferentiated postoperative pseudophakic iridocyclitis. Ophthalmology. 2024.
Bodh SA, Kumar V, Raina UK, et al. Inflammatory glaucoma. Delhi J Ophthalmol. 2011;21:37-41.
Hayashi K, Hayashi H, Nakao F, et al. Effect of cataract surgery on intraocular pressure control in glaucoma patients. J Cataract Refract Surg. 2001;27:1779-86.
Poley BJ, Lindstrom RL, Samuelson TW, et al. Intraocular pressure reduction after phacoemulsification with intraocular lens implantation in glaucomatous and nonglaucomatous eyes. J Cataract Refract Surg. 2009;35:1946-55.
Levkovitch-Verbin H, Habot-Wilner Z, Burla N, et al. Intraocular pressure elevation within the first 24 hours after cataract surgery in patients with glaucoma or exfoliation syndrome. Ophthalmology. 2008;115:104-8.
Chen PP, Lin SC, Junk AK, et al. The effect of phacoemulsification on intraocular pressure in glaucoma patients: a report by the American Academy of Ophthalmology. Ophthalmology. 2015;122:1294-307.
Hildebrand GD, Wickremasinghe SS, Tranos PG, et al. Efficacy of anterior chamber decompression in controlling early intraocular pressure spikes after uneventful phacoemulsification. J Cataract Refract Surg. 2003;29:1087-92.