假性晶状体 眼青光眼 是指白内障 术后植入人工晶状体 的眼睛发生的青光眼 ,而无晶状体 眼青光眼 是指未植入人工晶状体 的无晶状体 状态发生的青光眼 。两者均属于继发性青光眼 1) 2) 3) 。青光眼 诊疗指南第5版将白内障术后青光眼 列为独立分类项目,在成人和儿童中都是临床上重要的并发症1) 。
根据发病机制,大致分为开角型和闭角型6) 。开角型机制包括粘弹剂残留、术后炎症、晶状体 颗粒、色素播散、激素性青光眼 和鬼影细胞青光眼 。闭角型机制包括瞳孔阻滞 、玻璃体 脱出、周边虹膜前粘连 和UGH综合征 。白内障 术后炎症性青光眼 由炎症细胞和蛋白质导致的小梁网 阻塞、小梁炎、周边虹膜前粘连 形成等多种机制重叠发生6) 。
术后一过性眼压 升高在术后第1天见于29%至50%的患者4) 。但大多数在数日内自然缓解。标准囊外摘除术后慢性青光眼 的患病率据报道为2.1%至4%。无晶状体 眼术后慢性青光眼 的患病率约为3%。随着超声乳化 术的普及,无晶状体 眼的发生率显著下降,但在后囊破裂或人工晶状体 植入困难的情况下仍可能发生。
白内障 术后眼压 波动的机制因发生时间而异。
时间 主要机制 术后数小时至1天 粘弹剂(OVD )残留 术后1至7天 炎症、出血、晶状体 颗粒 术后1至7周 激素滴眼液引起的眼压 升高 术后数周至数月 UGH综合征 (IOL 偏位)术后数月至数年 色素播散、周边虹膜前粘连 术后长期 虹膜 摩擦综合征
小儿白内障术后青光眼 是一种重要的并发症,先天性白内障 术后发生率为18%~26%。在出生后9个月内手术时,发生率高达50%2) 。可能伴有房水 流出通道发育异常,风险持续终生1) 。年轻手术、小角膜 、小眼球是危险因素。
在IRIS注册中心超过750万例的大规模数据中,白内障 术后持续性假性晶状体 虹膜 睫状体 炎(PUPPI)的发生率为1.68%5) 。糖尿病患者发病风险升高1.87倍5) 。
Q
现代白内障手术后还会发生青光眼吗?
A
即使是现代的小切口超声乳化 术,术后眼压 升高仍可能发生。但通常是一过性的,转为慢性青光眼 的比例较低,为2%~4%。彻底清除粘弹剂、轻柔操作组织、术后早期监测眼压 可将风险降至最低。对于已有青光眼 的患者,术后早期眼压 升高可能加重视神经病变 ,因此需要按照“原因和风险因素”一节 所述进行谨慎管理4) 。
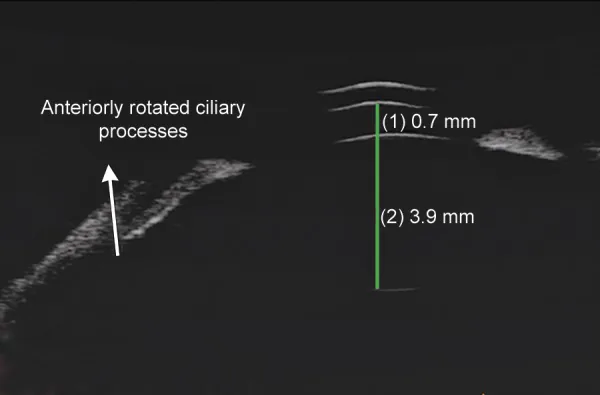
人工晶状体植入眼青光眼中显示浅前房和睫状突前旋的UBM图像 Parivadhini A, et al. Management of Secondary Angle Closure Glaucoma. J Curr Glaucoma Pract. 2014. Figure 1C. PM
CI D: PMC4741163. License: CC BY.
眼前段
UBM 显示
前房 明显变浅和睫状突前旋。该图像显示了
白内障 术后
人工晶状体 植入眼或无
晶状体 眼
青光眼 中所见的
前房 变窄的诊断性表现。
术后早期一过性眼压 升高 :可出现眼痛 、视物模糊 、角膜水肿 导致的视力 下降。若由粘弹剂残留或炎症引起,症状在术后数小时至数天内出现。慢性病程 :与一般青光眼 一样,早期无症状;随着进展,患者自觉视野缺损 (暗点)。往往直到视野损害严重时才被发现。急性瞳孔阻滞 :表现为剧烈眼痛 、头痛、恶心,与急性青光眼 发作症状相似。可见虹膜 膨隆和明显的前房 变浅。UGH综合征 前房 出血导致的一过性视力 下降。反复出现视物模糊 和充血 。激素性青光眼 :术后使用激素眼药水期间,眼压 常无症状性升高,可能仅通过定期眼压测量 发现。
开角型机制的发现
粘弹性物质残留 :术后早期前房 内可见粘弹性物质残留。分散型比凝聚型更容易进入小梁网 ,更难清除,更容易引起眼压 升高。
术后炎症 :前房 内炎症细胞和闪辉增加。过度炎症可导致小梁网 阻塞和纤维化2) 3) 。
激素性青光眼 :术后使用激素滴眼液期间眼压 升高。效价顺序:地塞米松 ≥ 倍他米松 > 氟米龙。具有剂量依赖性,年轻人反应更明显。
晶状体 颗粒前房 内漂浮白色颗粒。囊外摘除术或YAG激光 后囊切开术后,残留的皮质或核碎片可阻塞小梁网 。
色素播散 :虹膜 透照缺损 和小梁网 色素沉着。单片式IOL 置于睫状沟时尤其成问题。
闭角型机制的发现
瞳孔阻滞 虹膜 膨隆和前房 变浅。可发生于前房 型IOL 或睫状沟IOL 2) 。
UGH综合征 葡萄膜炎 、青光眼 和前房积血 三联征。IOL 的襻直接接触并摩擦虹膜 或周围组织,引起炎症。释放的虹膜 色素堵塞小梁网 ,导致色素性青光眼 2) 3) 。
虹膜 摩擦综合征虹膜 萎缩和复发性前房积血 。发生于睫状沟植入的后房型IOL 的襻或光学部边缘持续摩擦虹膜 或房角 血管。使用抗凝药物的患者更容易出血。
玻璃体 脱出前房 内玻璃体 导致急性房角 关闭。
周边虹膜前粘连 前房 变浅导致慢性房角 关闭。
白内障 术后眼压 升高的机制多种多样2) 3) 。眼压 峰值的原因是多因素的,包括手术创伤、晶状体 物质残留、OVD 残留、已有的流出道障碍、虹膜 色素释放、前房积血 和炎症4) 。
主要风险因素包括以下内容。
已有青光眼 :术后眼压 升高会加重视神经 损伤。合并剥脱综合征 (PEX )的患者术后24小时内眼压 升高的风险尤其高4) 9) 。IOL 放置不当IOL 的睫状沟放置有较高的色素播散和UGH综合征 风险。单件式IOL 囊外植入可能导致UGH综合征 。术后类固醇 滴眼液 :眼压 升高取决于类固醇 的效力和剂量。地塞米松和倍他米松的升眼压 作用比氟米龙强。曲安奈德 可导致眼压 持续升高9至12个月。儿童白内障 手术 :尤其是9个月以下婴儿的手术,青光眼 风险显著增高2) 。小角膜 和小眼球也是独立的危险因素。后囊膜破裂 玻璃体 脱出和晶状体 碎片残留。剥脱综合征 和悬韧带脆弱IOL 不稳定,增加色素播散和UGH综合征 的风险4) 。Nd:YAG激光后囊膜切开术 :可引起一过性眼压 升高2) 3) 。晶状体 颗粒可能迁移并阻塞小梁网 。已有青光眼 或高度近视 的患者风险更高。使用抗凝药物 :在虹膜 摩擦综合征中更容易发生前房积血 。IOL 材料和形状IOL 在囊外植入时更容易引起UGH综合征 。三片式IOL 的襻角度和长度不同,虹膜 接触的风险也不同。
进行以下检查以确定眼压 升高的机制。
房角镜检查 房角 开放或关闭、是否存在周边虹膜前粘连 、小梁网 色素沉着程度,以及确认晶状体 颗粒或剥脱物质。裂隙灯显微镜检查 前房 炎症、出血、粘弹剂残留以及IOL 的位置和稳定性。重要的是评估IOL 偏位或倾斜、与囊袋 收缩的关联以及睫状沟固定IOL 的正位。同时评估Elschnig珍珠、后囊膜纤维化和囊袋 收缩。UBM (超声生物显微镜 )IOL 襻与虹膜 /睫状体 的接触关系。有助于确认UGH综合征 和虹膜 摩擦综合征。眼压测量 Goldmann压平眼压计 是标准方法1) 。也使用回弹式iCare和Tono-Pen。角膜水肿 时需注意测量精度。使用角膜 厚度校正值进行评估。视神经 和视野评估青光眼 的进展以及检测新的青光眼 性改变。OCT 测量视网膜神经纤维层 (RNFL )厚度有助于检测早期变化。前房 闪辉值测量激光闪辉仪 可定量评估前房 炎症。有助于术后炎症的纵向监测。
鉴别诊断时,需系统性地排除以下各机制。
鉴别诊断 特征性表现 粘弹剂残留 术后数小时至1天发病;自行消退 激素性青光眼 使用激素期间发生;停药后恢复正常 晶状体 颗粒性青光眼 前房 内白色颗粒漂浮;一过性UGH综合征 复发性前房 出血;色素播散 虹膜 摩擦综合征虹膜 萎缩、复发性前房积血 恶性青光眼 前房 普遍变浅、后向移位
激素性青光眼 的诊断:在使用激素的患者中出现高眼压 ,停用激素后眼压 恢复正常即可确诊。眼压 恢复正常的时间与激素使用时间成正比。使用曲安奈德 后,眼压 升高可持续9至12个月,因此需要长期随访。
晶状体 颗粒性青光眼 的诊断:除了囊外摘除术或外伤后数天至数周的高眼压 外,还需确认前房 内漂浮有疑似晶状体 物质的大白色颗粒。常伴有前房 炎症,但需与晶状体 溶解性青光眼 和晶状体 过敏性青光眼 鉴别。
Q
如何诊断UGH综合征?
A
UGH综合征 以葡萄膜炎 、青光眼 和前房积血 三联征为特征2) 3) 。复发性前房积血 是最具特征性的表现。UBM 检查确认IOL 襻与虹膜 或睫状体 接触至关重要。前房 型IOL 或睫状沟放置的IOL 更易发生,但若存在假性剥脱综合征 导致的悬韧带不稳定,囊袋 内IOL 也可能发生。需与虹膜新生血管 及其他出血原因鉴别。虹膜 摩擦综合征的主要表现是虹膜 萎缩,虽然也有复发性前房积血 ,但IOL 偏位的作用更大。
根据眼压 升高的机制选择治疗非常重要1) 2) 3) 。
粘弹剂残留或术后炎症引起的一过性眼压 升高,通常通过青光眼 滴眼液(β受体阻滞剂 、碳酸酐酶抑制剂 滴眼液)或口服碳酸酐酶抑制剂 (乙酰唑胺 )等保守治疗即可缓解。若眼压 显著升高(40 mmHg以上),可考虑前房穿刺 减压11) 。有报道称,术后早期预防性使用碳酸酐酶抑制剂 或β受体阻滞剂 可抑制术后5小时及以后的眼压 升高4) 。
白内障 术后、外伤后或YAG激光 后囊切开术后,晶状体 物质逸出,堵塞小梁网 导致眼压 升高。通常在术后数天内发生,眼压 升高程度与残留晶状体 碎片量成正比。多为暂时性。
抗炎及降眼压 药物 :类固醇 滴眼液与降眼压 药物联合使用前房 冲洗完全清除晶状体 皮质 :若皮质残留,则完全清除
这是白内障 术后使用激素滴眼液期间常见的发病机制。小梁细胞中细胞外基质产生增加和细胞骨架改变导致眼压 升高。
减少或停用激素 :尽可能减少或停用激素。需根据原发病的炎症控制情况判断。降眼压 药物 :各种滴眼液、口服碳酸酐酶抑制剂 手术治疗 (药物控制不佳或视功能损害进展时):
小梁切开术 小梁切除术 眼压 时选择使用曲安奈德 病例 :清除玻璃体 内残留物或切除Tenon囊下团块可能有效
有报告称,流出道重建术比POAG 可获得更大的降眼压 效果(证据级别1B)1)
也有报告称激光小梁成形术 有效1)
根据IOL 与虹膜 的接触状态进行阶梯治疗。
当IOL 与虹膜 未粘连时 :散瞳 后取仰卧位,尝试自然复位。散瞳 后未恢复虹膜 与囊袋 严重粘连或IOL脱位 至前房 IOL IOL 缝线固定或巩膜 内固定后瞳孔夹持 复发瞳孔阻滞 ,虹膜 切除术有效支撑襻进入前房 并接触角膜内皮 :尽快复位
长期使用类固醇 滴眼液和阿托品滴眼液效果不佳。确诊后,摘除刺激虹膜 的IOL 是首选 。摘除后,植入纵径较短的IOL ,或进行IOL 缝线固定或巩膜 内固定。
急性病例 :参照急性青光眼 发作,进行甘露醇静脉滴注和频繁毛果芸香碱滴眼无晶状体 眼 :激光虹膜 周切术(LPI )或手术前段玻璃体切除术 人工晶状体 眼玻璃体 破碎术可能有效恶性青光眼 玻璃体切除术 2)
对于开角型机制,参照原发性开角型青光眼 进行药物治疗1) 。
前列腺素类药物 :降眼压 效果显著,常作为一线药物使用β受体阻滞剂 碳酸酐酶抑制剂 多佐胺 、布林佐胺 ,口服乙酰唑胺 α2受体激动剂 :溴莫尼定
如果药物治疗无法控制,则进行手术治疗2) 3) 。
开角机制 :考虑流出道重建术。对于类固醇性青光眼 ,小梁切开术 是首选。闭角机制 :考虑房角 粘连分离术或小梁切除术 。人工晶状体 眼小梁切除术 的效果比有晶状体 眼差,青光眼引流装置 (管分流手术)也是一种选择2) 3) 。儿童术后青光眼 :按照原发性先天性青光眼 (PCG)进行治疗1) 。由于手术效果不佳,最终可能需要带板的管分流手术1) 。
Q
白内障术后慢性青光眼如何处理?
A
首先确定眼压 升高的机制。如果是开角机制,则按照POAG 进行药物治疗1) 。如果是闭角机制,考虑LPI 或房角 粘连分离术。对于类固醇性青光眼 ,减少或停用类固醇 最为重要;如果需要手术,小梁切开术 是首选。如果药物治疗不足,则进行手术,但在人工晶状体 眼中,小梁切除术 效果不佳,因此考虑使用青光眼引流装置 2) 。如果是由IOL 相关问题(色素分散、UGH综合征 )引起,则更换IOL 是根本性治疗。
Q
白内障术后使用青光眼眼药水时有哪些注意事项?
A
奥米德内帕(艾贝里斯 )禁用于植入IOL 或无晶状体 眼,不能使用。即使单眼为有晶状体 眼,也属于患者单位禁忌,因此不能处方艾贝里斯 。其他PG制剂(拉坦前列素、曲伏前列素等)、β受体阻滞剂 、碳酸酐酶抑制剂 、α2受体激动剂可按照POAG 使用1) 。术后使用类固醇 眼药水期间,存在类固醇性青光眼 的风险,因此需密切观察类固醇 的效力、剂量、持续时间以及眼压 变化。
白内障 术后眼压 升高是由于房水 流出通道的一过性或持续性障碍所致2) 3) 。
在开放角机制中,粘弹性物质、炎症细胞、色素颗粒、晶状体 颗粒、鬼影细胞等阻塞小梁网 。对小梁网 的持续刺激会导致纤维化,并导致房水 流出阻力慢性增加。
粘弹性物质 :分散型OVD 颗粒小,容易进入小梁网 间隙,因此与凝聚型相比,术后眼压 升高的风险更高。凝聚型易于整块去除,但如果残留于房角 ,同样会升高眼压 。
激素性青光眼 :小梁网 细胞外基质产生增加和细胞骨架改变是病理核心。个体反应性差异很大,儿童和老年人更易发生。眼压 升高作用与激素的抗炎强度成正比:地塞米松 ≥ 倍他米松 > 氟米龙。具有剂量依赖性,年轻人反应更显著。曲安奈德 在眼内长期残留,导致眼压 持续升高9-12个月。
色素分散 :IOL 的襻或光学部边缘接触虹膜 后面,机械性剥离虹膜 色素上皮。释放的色素颗粒积聚在小梁网 ,增加房水 流出阻力。单片式丙烯酸IOL 置于睫状沟时尤其成问题。
虹膜 与玻璃体 前界膜的粘连(无晶状体 眼)或IOL 引起的瞳孔阻滞 (前房 型IOL 、睫状沟IOL 、反向植入IOL )阻碍房水 流入前房 2) 。术后浅前房 和炎症促进周边虹膜前粘连 形成,导致慢性闭角型青光眼 。
UGH综合征 的病理生理IOL 囊外固定或不对称固定时,襻直接接触虹膜 或周围组织。虹膜 摩擦导致虹膜 色素堵塞小梁网 ,引起色素性青光眼 。虹膜 损伤严重时可合并虹膜 睫状体 炎和前房积血 2) 3) 。过去在前房 型IOL 中更常见,但现在后房型IOL 囊袋 内固定已成为标准,其发生率很低。单片式丙烯酸IOL 囊外植入时可能发生。
虹膜 摩擦综合征的病理生理IOL 的襻或光学部边缘持续摩擦虹膜 或房角 血管。过去认为多见于成角襻或长轴径IOL ,但实际上IOL 偏位往往是原因。继发性高眼压 表现为虹膜 色素播散或前房积血 。在目前囊袋 内固定为标准的情况下,非常罕见。
白内障 手术后,由于晶状体 摘除导致前房 加深和房角 开放,眼压 会下降8) 10) 。闭角型青光眼 的眼压 下降更为显著4) 。即使在开角型青光眼 中,术前眼压 较高的病例也显示出更大的眼压 下降10) 。Poley等人(2009)报告称,1年时的眼压 下降可维持10年8) 。
Hayashi等人(2001)研究了青光眼 患者白内障 手术后的眼压 控制,表明超声乳化白内障吸除术 和人工晶状体 植入可显著降低眼压 7) 。
Acharya等人(2024)分析了IRIS注册库中超过750万例病例,报告持续性假性晶状体 眼葡萄膜炎 (PUPPI)的发生率为1.68%,糖尿病(IRR 1.87)、种族和性别是危险因素5) 。
在儿童期需要白内障 手术的病例中,可能伴有房水 流出道的发育异常1) 。晶状体 摘除引起的前段解剖变化也参与其中。无论无晶状体 眼还是假性晶状体 眼,开角型还是闭角型青光眼 都可能发生。由于中央角膜 较厚,可能出现表面上的高眼压 ,需注意1) 。
近年来前段光学相干断层扫描 (OCT )和UBM 的进步,使得术后房角 和虹膜 -人工晶状体 关系的评估更加精确。通过定量评估人工晶状体 与虹膜 的接触、倾斜和偏心,有望实现UGH综合征 和虹膜 摩擦综合征的早期诊断和预防性干预。前段OCT 可以非接触、无创地高分辨率显示房角 结构,有助于术后房角 变化的纵向监测。
人工晶状体 设计和尺寸计算算法的改进显著降低了色素播散和UGH综合征 的风险。基于眼轴长度 和前房 深度优化人工晶状体 尺寸,以及材料和襻设计的改进正在推进。然而,针对剥脱综合征 和高度近视 相关的悬韧带脆弱等难以预测的风险因素的对策仍是未来的挑战。
随着MIGS (微创青光眼手术 )的发展,通过白内障 手术联合MIGS 进行术后眼压 管理的选择正在扩大。对于已有青光眼 的患者,在白内障 手术同时植入MIGS 装置有望改善术后眼压 控制。
对于小儿白内障术后青光眼 ,已有长期管引流装置的长期疗效报告,对于仅靠药物治疗困难的病例,这是一个重要的治疗选择2) 。
Acharya等人(2024)利用IRIS注册数据库中超过750万患者的数据,计算出PUPPI的发生率为1.68%5) 。糖尿病(IRR 1.87)、女性和非洲裔是独立的危险因素,显示了大规模真实世界数据对术后并发症监测的实用性。
Levkovitch-Verbin等人(2008)研究了青光眼 或PEX 患者白内障 术后24小时内的眼压 升高,并报告了术后早期眼压 监测的重要性9) 。
Chen等人(2015)作为AAO 的报告,系统回顾了白内障 超声乳化 术后的眼压 变化,确认了青光眼 患者的中期眼压 降低效果10) 。
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. 2020.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
European Society of Cataract & Refractive Surgeons. ESCRS Clinical Guidelines: Cataract Surgery.
Acharya B, Hyman L, Tomaiuolo M, et al. Prolonged undifferentiated postoperative pseudophakic iridocyclitis. Ophthalmology. 2024.
Bodh SA, Kumar V, Raina UK, et al. Inflammatory glaucoma. Delhi J Ophthalmol. 2011;21:37-41.
Hayashi K, Hayashi H, Nakao F, et al. Effect of cataract surgery on intraocular pressure control in glaucoma patients. J Cataract Refract Surg. 2001;27:1779-86.
Poley BJ, Lindstrom RL, Samuelson TW, et al. Intraocular pressure reduction after phacoemulsification with intraocular lens implantation in glaucomatous and nonglaucomatous eyes. J Cataract Refract Surg. 2009;35:1946-55.
Levkovitch-Verbin H, Habot-Wilner Z, Burla N, et al. Intraocular pressure elevation within the first 24 hours after cataract surgery in patients with glaucoma or exfoliation syndrome. Ophthalmology. 2008;115:104-8.
Chen PP, Lin SC, Junk AK, et al. The effect of phacoemulsification on intraocular pressure in glaucoma patients: a report by the American Academy of Ophthalmology. Ophthalmology. 2015;122:1294-307.
Hildebrand GD, Wickremasinghe SS, Tranos PG, et al. Efficacy of anterior chamber decompression in controlling early intraocular pressure spikes after uneventful phacoemulsification. J Cataract Refract Surg. 2003;29:1087-92.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。