闭角型青光眼的原因

晶状体源性青光眼(Lens Induced Glaucoma)
1. 什么是晶状体源性青光眼?
Section titled “1. 什么是晶状体源性青光眼?”晶状体源性青光眼是由于晶状体位置异常、体积变化或蛋白质渗漏导致眼压升高的继发性青光眼的总称。根据房角关闭的机制分为闭角型和开角型 1)2)。
晶状体直接导致房角关闭的病例约占所有闭角型青光眼的5% 1)。膨胀性白内障和晶状体半脱位导致的前方移位是代表性病变 1)。
在第5版青光眼诊疗指南中,晶状体源性青光眼作为继发性青光眼定位如下 2)。
- 继发性开角型青光眼:房水流出阻力主要位于小梁网的情况,如晶状体物质阻塞
- 继发性闭角型青光眼:因瞳孔阻滞引起的膨胀性晶状体或晶状体脱位,以及非瞳孔阻滞机制引起的膨胀性晶状体或晶状体脱位导致的直接房角关闭
本病分为以下五种类型。
1. 晶状体源性继发性闭角型青光眼
- 晶状体膨胀性青光眼(phacomorphic glaucoma):白内障进展导致晶状体膨胀
- 晶状体偏位引起的青光眼:晶状体半脱位或脱位导致的瞳孔阻滞
- 球形晶状体引起的青光眼:晶状体形状异常导致的瞳孔阻滞
2. 晶状体源性继发性开角型青光眼
- 晶状体溶解性青光眼(phacolytic glaucoma):过熟期白内障的蛋白质渗漏
- 晶状体皮质性青光眼(lens-particle glaucoma):术后或外伤后晶状体物质释放
- 晶状体过敏性青光眼(phacoanaphylactic glaucoma):对晶状体蛋白的免疫反应
EGS第5版将晶状体源性开角型青光眼分为三型:晶状体溶解性青光眼、外伤性晶状体损伤引起的青光眼和晶状体过敏性青光眼3)。
晶状体膨胀性青光眼是闭角型,白内障进展导致晶状体膨胀,将虹膜向前推,引起房角关闭。而晶状体过敏性青光眼是开角型,手术或外伤导致晶状体囊破损后,对晶状体蛋白的肉芽肿性炎症反应阻塞小梁网。前者是晶状体的物理大小问题,后者是免疫反应所致。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”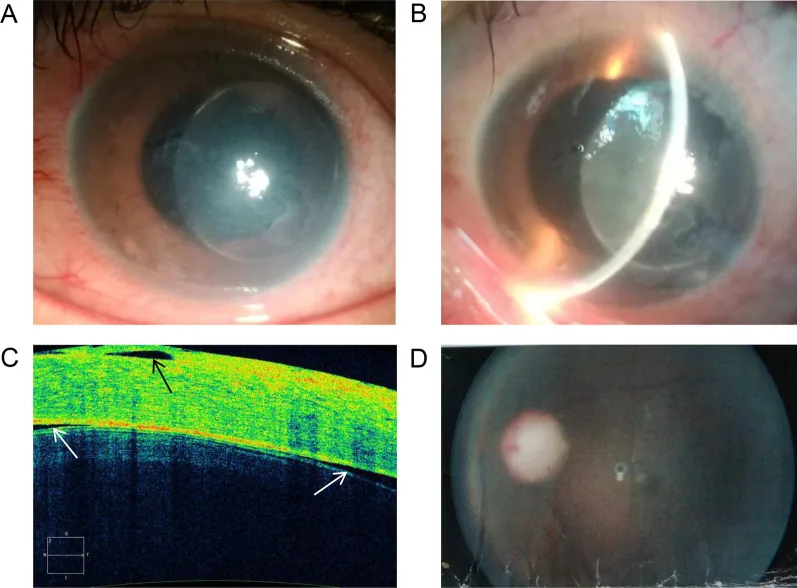
晶状体相关性青光眼的主观症状因类型而异。
- 闭角型(膨胀/偏位):表现为与急性青光眼发作相似的症状。伴有突发眼痛、视力下降、充血、头痛、恶心和呕吐 2)
- 晶状体溶解性青光眼:表现为突发眼痛、发红、角膜水肿和高眼压。特征为前房深,存在过熟期白内障。
- 晶状体皮质性青光眼:发生于白内障术后、外伤后或YAG激光后囊切开术后。出现持续数天至数周的高眼压,但多为暂时性。
- 晶状体过敏性青光眼:手术或外伤后1至14天发病,表现为睫状充血和视物模糊。
充血在包括晶状体溶解性青光眼在内的各种继发性青光眼中可被感知 2)。开角型也可能出现视物模糊和畏光 3)。
临床所见(医生检查确认的发现)
Section titled “临床所见(医生检查确认的发现)”各类型的特征性所见不同。
| 类型 | 前房所见 | 房角 |
|---|---|---|
| 晶状体膨胀 | 浅前房、膨胀性白内障 | 关闭 |
| 晶状体偏位 | 前房深度不均 | 关闭 |
| 晶状体溶解性 | 深前房、细胞/闪辉 | 开放 |
| 晶状体皮质 | 晶状体碎片漂浮 | 开放 |
| 晶状体过敏性 | 羊脂状KP、前房混浊 | 开放 |
晶状体偏位所致青光眼的表现:周边前房深度不均、虹膜震颤(虹膜失去晶状体支撑而摆动)、晶状体震颤。散瞳下可见晶状体偏位、倾斜、晶状体囊曲率不均。遗传性疾病中,马凡综合征多为颞上偏位,同型胱氨酸尿症和Weil-Marchesani综合征多为下方偏位。晶状体后脱位(落入玻璃体)时,玻璃体引起的瞳孔阻滞可导致眼压急剧升高。
晶状体膨胀性青光眼的表现:患眼可见成熟期白内障和浅前房。对侧眼前房深度多正常,这是与原发性闭角型青光眼的重要鉴别点。白内障进展引起的近视化(屈光度变化)也是有用的鉴别表现。年龄相关性病例逐渐闭角,但年轻或外伤病例可能急剧进展。
晶状体溶解性青光眼的表现:前房深,伴有过熟期白内障。前房内可见闪辉性混浊。无角膜后沉着物(KP)是与晶状体过敏性青光眼鉴别的重要点。有时可见假性前房积脓(下方层状堆积的晶状体蛋白)。但若伴有羊脂状KP的肉芽肿性前葡萄膜炎,则与晶状体过敏性青光眼鉴别困难。
晶状体皮质性青光眼的表现:特征为前房内漂浮较大的白色颗粒。发病多在诱因(手术或外伤)后数天至数周,但也有数月后发病的情况。
晶状体过敏性青光眼的表现:可见睫状充血、羊脂状KP、前房微尘/闪辉,表现为持续性肉芽肿性前葡萄膜炎。
3. 原因与风险因素
Section titled “3. 原因与风险因素”开角型青光眼的原因
导致晶状体偏位的遗传性疾病
Section titled “导致晶状体偏位的遗传性疾病”以下为代表性的导致晶状体偏位的遗传性疾病。均由Zinn小带异常引起,晶状体半脱位或脱位会增加继发性闭角型青光眼的风险。
- 马凡综合征:FBN1基因(原纤蛋白-1)突变。特征性表现为晶状体向上方偏位。
- 同型胱氨酸尿症:常表现为下方偏位。
- Weill-Marchesani综合征:表现为下方偏位,且必须合并球形晶状体。Zinn小带脆弱性显著。
- ADAMTSL4基因突变:隐性突变已被确定为孤立性晶状体异位的原因。ADAMTSL4促进原纤蛋白-1微纤维的生物合成,参与Zinn小带的形成6)。
与青光眼相关的晶状体异常包括晶状体大小或形状异常(如膨胀晶状体、球形晶状体)和晶状体位置异常(如脱位、半脱位)。晶状体位置异常可能涉及睫状小带异常(先天性、外伤性、剥脱性青光眼等)2)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”裂隙灯显微镜检查
Section titled “裂隙灯显微镜检查”评估晶状体状态(膨胀、过熟、脱位、球形)、前房深度、前房内细胞和闪辉、角膜后沉着物(KP)的有无2)。使用van Herick法评估周边前房深度有助于筛查闭角型青光眼2)。在球形晶状体中,注意晶状体前表面曲率陡峭;散瞳后观察到小而球形的晶状体即可诊断。
该检查对于鉴别闭角型和开角型至关重要。在晶状体膨胀性青光眼中,可见广泛的房角关闭,双眼房角开放程度的差异有助于鉴别。开角型房角开放,但小梁网上可能有晶状体物质或巨噬细胞沉积。
眼前段OCT和超声生物显微镜(UBM)有助于详细评估晶状体和房角状态。在晶状体膨胀性青光眼中,可观察到晶状体对虹膜的占位效应。在球形晶状体中,可评估晶状体形态异常。晶状体拱高(LV)是眼前段影像评估的指标之一2)。
对于晶状体后脱位(落入玻璃体腔),B型超声检查可确认脱位的晶状体。
| 鉴别疾病 | 鉴别要点 |
|---|---|
| 原发性闭角型青光眼 | 对侧眼也浅前房,无白内障 |
| 急性葡萄膜炎 | 角膜后沉着物(KP)性状不同 |
| 新生血管性青光眼 | 虹膜及房角新生血管 |
晶状体膨胀性青光眼与原发性闭角型青光眼的鉴别:存在膨胀性白内障、对侧眼前房深度(晶状体膨胀性正常,原发性闭角型浅)、白内障进展伴随的近视化(屈光度变化)是重要的鉴别点。
晶状体溶解性青光眼与晶状体过敏性青光眼的鉴别:溶解性青光眼前房深,有过熟白内障,无KP。过敏性青光眼表现为伴有羊脂状KP的肉芽肿性前葡萄膜炎。
晶状体相关性葡萄膜炎的鉴别:需与白内障术后感染性眼内炎、毒性眼前段综合征(TASS)、外伤后交感性眼炎鉴别。
5. 标准治疗方法
Section titled “5. 标准治疗方法”闭角型的治疗
初期药物治疗:滴用睫状肌麻痹剂(如阿托品等)使晶状体向后移动,解除瞳孔阻滞。使用β受体阻滞剂(如0.5%马来酸噻吗洛尔)和碳酸酐酶抑制剂(如1%布林佐胺滴眼液,或乙酰唑胺10 mg/kg静脉注射或口服2))降低眼压。
高渗剂2):20%甘露醇1.0~2.0 g/kg体重,30~60分钟静脉滴注(最低眼压出现在开始后60~90分钟,效果持续4~6小时)。甘油300~500 mL,45~90分钟静脉滴注(最低眼压出现在开始后30~135分钟,效果持续约5小时)。
缩瞳剂禁忌:收缩睫状肌,松弛悬韧带,促进晶状体前移,因此不得使用。
根治手术:对于膨胀性白内障,行超声乳化吸除术(PEA)+人工晶状体(IOL)植入术。对于晶状体脱位,行囊内或囊外摘除术。对于球形晶状体,因悬韧带脆弱需行囊内摘除术。
开角型的治疗
术前药物治疗:使用类固醇滴眼液和睫状肌麻痹剂消炎,使用β受体阻滞剂滴眼液和碳酸酐酶抑制剂(滴眼或口服)降低眼压1)
晶状体溶解性青光眼:必须摘除晶状体(白内障手术)。EGS第5版也推荐摘除晶状体或晶状体碎片3)
晶状体皮质性青光眼:如果消炎和降眼压药物无效,则进行前房冲洗,完全清除残留的晶状体皮质。
晶状体过敏性青光眼:如果消炎和降眼压药物无效,则手术清除残留的晶状体物质。必要时联合玻璃体切除术3)
治疗中的重要注意事项
Section titled “治疗中的重要注意事项”继发性青光眼的治疗应尽可能以治疗原发病为首要,并了解眼压升高的机制来选择治疗方法2)。晶状体溶解性青光眼和膨胀性白内障引起的闭角型青光眼,是旨在治疗晶状体相关并发症的手术适应证。
膨胀性白内障激光虹膜切开术(LI)的注意事项:LI操作时若前囊穿孔,可能发生晶状体溶解,导致炎症性眼压升高。对于膨胀性白内障,最好直接选择晶状体重建术。
晶状体后脱位的处理:落入玻璃体内的晶状体,只要不发生溶解,保守观察也无问题。若出现急剧的眼压升高,则考虑玻璃体手术的适应证。
使用高渗药物时的注意事项2):甘露醇在肾损伤患者中有急性肾衰竭的风险。甘油在代谢过程中产生葡萄糖,因此糖尿病患者需谨慎使用。两者均全身性增加循环血浆量,因此在心力衰竭或肺淤血患者中有肺水肿的风险。
在闭角型晶状体源性青光眼中,缩瞳药收缩睫状肌,使Zinn小带松弛,晶状体进一步前移,加重瞳孔阻滞。相反,睫状肌麻痹剂(如阿托品)松弛睫状肌,使Zinn小带紧张,晶状体后移,有助于解除瞳孔阻滞。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”在晶状体源性闭角型青光眼中,晶状体的位置或体积变化导致房角关闭。主要涉及瞳孔阻滞机制 2)。
晶状体膨胀机制(晶状体膨胀性青光眼):随着白内障进展,晶状体皮质液化,晶状体膨胀。前后径增大机械性地将虹膜向前推移,同时相对性瞳孔阻滞机制也参与导致闭角型青光眼。年龄相关性病例房角逐渐关闭,但年轻或外伤病例可急剧进展。晶状体位置异常或白内障进展导致的晶状体厚度增加可引起房角关闭 2)。
晶状体偏位机制:偏位晶状体(半脱位、脱位)或脱出的玻璃体引起瞳孔阻滞,导致急性或慢性闭角型青光眼。外伤性偏位时,外伤伴随的房角损伤也可引起眼压升高。晶状体向后脱位(落入玻璃体)时,玻璃体引起的瞳孔阻滞可导致眼压急剧升高。晶状体-虹膜隔前移导致房角关闭 1)。
球形晶状体机制(球形晶状体):球形晶状体中,晶状体厚度增加,引起瞳孔阻滞。球形晶状体眼悬韧带也脆弱,晶状体前移导致的房角关闭机制也参与其中。
在晶状体源性开角型青光眼中,小梁网的流出通道被晶状体颗粒和/或炎症细胞阻塞 3)。
晶状体溶解性青光眼:成熟或过熟白内障的晶状体物质通过囊膜漏出 3)。主要机制是吞噬晶状体皮质的巨噬细胞阻塞小梁网,但高分子可溶性蛋白本身也可引起阻塞。成熟或过熟白内障可伴有晶状体物质漏出,并发晶状体溶解性青光眼 2)。
晶状体颗粒性青光眼:白内障术后、外伤后或YAG激光后囊切开术后,晶状体物质释放并阻塞小梁网,导致眼压升高。在手术或外伤后数天内发病。眼压升高程度与前房内残留的晶状体碎片量成正比。
晶状体过敏性青光眼:手术或外伤导致晶状体囊膜破损后,对晶状体蛋白的III型过敏反应(Arthus型免疫复合物反应)引起肉芽肿性炎症 3)。外伤、白内障术后或过熟白内障囊膜自发破裂后,晶状体蛋白漏入房水,打破免疫耐受,数周后发病的肉芽肿性葡萄膜炎。病理上,巨噬细胞和中性粒细胞聚集在残留的晶状体皮质周围,若炎症持续,可形成睫状体炎性膜。
缩瞳药禁忌的详细机制
Section titled “缩瞳药禁忌的详细机制”闭角型青光眼中的药理学机制如下。
- 睫状肌麻痹药:松弛睫状肌→悬韧带紧张→晶状体后移→解除瞳孔阻滞
- 缩瞳药:收缩睫状肌→悬韧带松弛→晶状体前移→加重瞳孔阻滞
该机制不同于原发性闭角型青光眼急性发作治疗时的药物选择,是晶状体位置变化为病理本质的晶状体源性青光眼特有的考虑点。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”晶状体异位的外科处理
Section titled “晶状体异位的外科处理”对于家族性晶状体异位患者的复发性人工晶状体脱位,已有采用无缝线Carlevale晶状体进行巩膜固定的报道4)。年轻患者中悬韧带脆弱性长期存在,因此使用无缝线固定法有望减少术后并发症。
儿童晶状体异位的新技术
Section titled “儿童晶状体异位的新技术”对于伴有球形晶状体和晶状体异位的儿童,已在全身麻醉下使用便携式飞秒激光进行白内障手术5)。飞秒激光可在不对脆弱悬韧带施加过度牵引的情况下精确制作前囊膜切开,囊袋保存率高。对于伴有晶状体异位的儿童白内障手术,可能是一种有用的技术。
晶状体异位的遗传学见解
Section titled “晶状体异位的遗传学见解”ADAMTSL4基因的隐性突变已被报道可引起颅缝早闭和晶状体异位6)。ADAMTSL4是一种促进原纤维蛋白-1微纤维生物合成的蛋白质,其功能丧失被认为同时导致悬韧带破坏(晶状体异位)和TGFβ信号通路异常(颅缝早闭)。阐明晶状体异位的分子机制可能有助于未来基因疗法的开发。
急性闭角型青光眼发作后的早期晶状体摘除
Section titled “急性闭角型青光眼发作后的早期晶状体摘除”亚太青光眼学会(APGS)的共识声明指出,对于急性原发性闭角型青光眼发作(APACA),单独进行激光虹膜切开术(LPI)长期来看会导致高达58%的病例眼压升高,并进展为慢性闭角型青光眼,因此推荐更彻底的早期晶状体摘除术7)。当晶状体膨胀是闭角的主要原因时,这一发现也可应用于晶状体相关性青光眼的管理。发作消退后1-3个月被认为是安全的手术时机7)。
如果在适当时机摘除晶状体,许多病例可以获得良好的眼压控制。然而,如果长期高眼压或炎症导致青光眼性视神经病变进展,视功能恢复将很困难。晶状体溶解性青光眼和晶状体膨胀性青光眼预后相对较好,但伴有晶状体异位的遗传性疾病可能需要反复手术。残留晶状体物质引起的青光眼通常是暂时性的。
8. 参考文献
Section titled “8. 参考文献”-
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. PubliComm; 2025.
-
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
-
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm; 2021.
-
Wilczyński TK, Niewiem A, Leszczyński R, Michalska-Malecka K. Recurrent Intraocular Lens Dislocation in a Patient with Familial Ectopia Lentis. Int J Environ Res Public Health. 2021;18(9):4545.
-
Kalra N, Agarwal R, Agarwal T, Sinha R. Portable femtosecond laser assisted cataract surgery in a child with bilateral ectopia lentis with microspherophakia. Am J Ophthalmol Case Rep. 2022;26:101442.
-
Gustafson JA, Bjork M, van Ravenswaaij-Arts CMA, Cunningham ML. Mechanism of Disease: Recessive ADAMTSL4 Mutations and Craniosynostosis with Ectopia Lentis. Case Rep Genet. 2022;2022:3239260.
-
Asia Pacific Glaucoma Society. Consensus Statements on Acute Primary Angle Closure Attack. J Glaucoma. 2024.
