閉角型青光眼的原因

水晶體誘發性青光眼(Lens Induced Glaucoma)
1. 什麼是水晶體源性青光眼?
Section titled “1. 什麼是水晶體源性青光眼?”水晶體源性青光眼是由於水晶體位置異常、體積變化或蛋白質滲漏導致眼壓升高的續發性青光眼的總稱。根據隅角關閉的機轉分為閉角型和開角型 1)2)。
水晶體直接導致隅角關閉的病例約佔所有閉角型青光眼的5% 1)。膨脹性白內障和水晶體半脫位導致的前方移位是代表性病變 1)。
在第5版青光眼診療指南中,水晶體源性青光眼作為續發性青光眼定位如下 2)。
- 續發性開角型青光眼:房水流出阻力主要位於小樑網的情況,如水晶體物質阻塞
- 續發性閉角型青光眼:因瞳孔阻滯引起的膨脹性水晶體或水晶體脫位,以及非瞳孔阻滯機轉引起的膨脹性水晶體或水晶體脫位導致的直接隅角關閉
本病分為以下五種類型。
1. 晶狀體源性續發閉角型青光眼
- 晶狀體膨脹性青光眼(phacomorphic glaucoma):白內障進展導致晶狀體膨脹
- 晶狀體偏位引起的青光眼:晶狀體半脫位或脫位導致的瞳孔阻滯
- 球形晶狀體引起的青光眼:晶狀體形狀異常導致的瞳孔阻滯
2. 晶狀體源性續發開角型青光眼
- 晶狀體溶解性青光眼(phacolytic glaucoma):過熟白內障的蛋白質滲漏
- 晶狀體皮質性青光眼(lens-particle glaucoma):術後或外傷後晶狀體物質釋出
- 晶狀體過敏性青光眼(phacoanaphylactic glaucoma):對晶狀體蛋白的免疫反應
EGS第5版將晶狀體源性開角型青光眼分為三型:晶狀體溶解性青光眼、外傷性晶狀體損傷引起的青光眼和晶狀體過敏性青光眼3)。
晶狀體膨脹性青光眼是閉角型,白內障進展導致晶狀體膨脹,將虹膜向前推,引起隅角關閉。而晶狀體過敏性青光眼是開角型,手術或外傷導致晶狀體囊破損後,對晶狀體蛋白的肉芽腫性炎症反應阻塞小梁網。前者是晶狀體的物理大小問題,後者是免疫反應所致。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”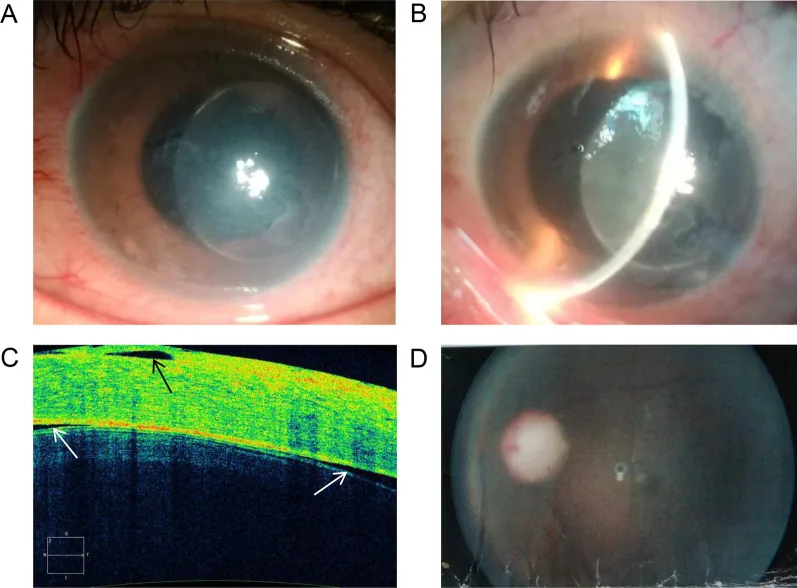
水晶體相關性青光眼的主觀症狀因類型而異。
- 閉角型(膨脹/偏位):表現與急性青光眼發作相似的症狀。伴有突發眼痛、視力下降、充血、頭痛、噁心和嘔吐 2)
- 水晶體溶解性青光眼:表現為突發眼痛、發紅、角膜水腫和高眼壓。特徵為前房深,存在過熟期白內障。
- 水晶體皮質性青光眼:發生於白內障術後、外傷後或YAG雷射後囊切開術後。出現持續數天至數週的高眼壓,但多為暫時性。
- 水晶體過敏性青光眼:手術或外傷後1至14天發病,表現為睫狀充血和視物模糊。
充血在包括水晶體溶解性青光眼在內的各種繼發性青光眼中可被感知 2)。開角型也可能出現視物模糊和畏光 3)。
臨床所見(醫師檢查確認的發現)
Section titled “臨床所見(醫師檢查確認的發現)”各類型的特徵性所見不同。
| 類型 | 前房所見 | 隅角 |
|---|---|---|
| 水晶體膨脹 | 淺前房、膨脹性白內障 | 關閉 |
| 水晶體偏位 | 前房深度不均 | 關閉 |
| 晶狀體溶解性 | 深前房、細胞/閃輝 | 開放 |
| 晶狀體皮質 | 晶狀體碎片漂浮 | 開放 |
| 晶狀體過敏性 | 羊脂狀KP、前房混濁 | 開放 |
晶狀體偏位所致青光眼的表現:周邊前房深度不均、虹膜震顫(虹膜失去晶狀體支撐而擺動)、晶狀體震顫。散瞳下可見晶狀體偏位、傾斜、晶狀體囊曲率不均。遺傳性疾病中,馬凡症候群多為顳上偏位,同型胱胺酸尿症和Weil-Marchesani症候群多為下方偏位。晶狀體後脫位(落入玻璃體)時,玻璃體引起的瞳孔阻滯可導致眼壓急劇升高。
晶狀體膨脹性青光眼的表現:患眼可見成熟期白內障和淺前房。對側眼前房深度多正常,這是與原發性閉角型青光眼的重要鑑別點。白內障進展引起的近視化(屈光度變化)也是有用的鑑別表現。年齡相關性病例逐漸閉角,但年輕或外傷病例可能急劇進展。
晶狀體溶解性青光眼的表現:前房深,伴有過熟期白內障。前房內可見閃輝性混濁。無角膜後沉著物(KP)是與晶狀體過敏性青光眼鑑別的重要點。有時可見假性前房蓄膿(下方層狀堆積的晶狀體蛋白)。但若伴有羊脂狀KP的肉芽腫性前葡萄膜炎,則與晶狀體過敏性青光眼鑑別困難。
晶狀體皮質性青光眼的表現:特徵為前房內漂浮較大的白色顆粒。發病多在誘因(手術或外傷)後數天至數週,但也有數月後發病的情況。
晶狀體過敏性青光眼的表現:可見睫狀充血、羊脂狀KP、前房微塵/閃輝,表現為持續性肉芽腫性前葡萄膜炎。
3. 原因與風險因素
Section titled “3. 原因與風險因素”開角型青光眼的原因
導致水晶體偏位的遺傳性疾病
Section titled “導致水晶體偏位的遺傳性疾病”以下為代表性的導致水晶體偏位的遺傳性疾病。均由Zinn小帶異常引起,水晶體半脫位或脫位會增加續發性閉角型青光眼的風險。
- 馬凡氏症候群:FBN1基因(纖維蛋白-1)突變。特徵性表現為水晶體向上方偏位。
- 高胱胺酸尿症:常表現為下方偏位。
- Weill-Marchesani症候群:表現為下方偏位,且必須合併球形水晶體。Zinn小帶脆弱性顯著。
- ADAMTSL4基因突變:隱性突變已被確定為孤立性水晶體異位的原因。ADAMTSL4促進纖維蛋白-1微纖維的生物合成,參與Zinn小帶的形成6)。
與青光眼相關的水晶體異常包括水晶體大小或形狀異常(如膨脹水晶體、球形水晶體)和水晶體位置異常(如脫位、半脫位)。水晶體位置異常可能涉及睫狀小帶異常(先天性、外傷性、剝落性青光眼等)2)。
馬凡症候群是由FBN1基因(編碼原纖蛋白-1)突變引起。原纖蛋白-1是睫狀小帶的主要結構蛋白,突變導致小帶脆弱和斷裂,從而引起水晶體脫位。馬凡症候群的典型特徵是水晶體向上方和顳側脫位。水晶體向前脫位可導致瞳孔阻滯,並可能引發續發性閉角型青光眼。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”裂隙燈顯微鏡檢查
Section titled “裂隙燈顯微鏡檢查”評估水晶體狀態(膨脹、過熟、脫位、球形)、前房深度、前房內細胞和閃輝、角膜後沉著物(KP)的有無2)。使用van Herick法評估周邊前房深度有助於篩查閉角型青光眼2)。在球形水晶體中,注意水晶體前表面曲率陡峭;散瞳後觀察到小而球形的水晶體即可診斷。
該檢查對於鑑別閉角型和開角型至關重要。在水晶體膨脹性青光眼中,可見廣泛的隅角關閉,雙眼隅角開放程度的差異有助於鑑別。開角型隅角開放,但小梁網上可能有水晶體物質或巨噬細胞沉積。
眼前段OCT和超音波生物顯微鏡(UBM)有助於詳細評估水晶體和隅角狀態。在水晶體膨脹性青光眼中,可觀察到水晶體對虹膜的佔位效應。在球形水晶體中,可評估水晶體形態異常。水晶體拱高(LV)是眼前段影像評估的指標之一2)。
對於水晶體後脫位(落入玻璃體腔),B型超音波檢查可確認脫位的水晶體。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 原發性閉角型青光眼 | 對側眼也淺前房,無白內障 |
| 急性葡萄膜炎 | 角膜後沉著物(KP)性狀不同 |
| 新生血管性青光眼 | 虹膜及隅角新生血管 |
水晶體膨隆青光眼與原發性閉角型青光眼的鑑別:存在膨隆白內障、對側眼前房深度(水晶體膨隆正常,原發性閉角型淺)、白內障進展伴隨的近視化(屈光度變化)是重要的鑑別點。
水晶體溶解性青光眼與水晶體過敏性青光眼的鑑別:溶解性青光眼前房深,有過熟白內障,無KP。過敏性青光眼表現為伴有豬脂樣KP的肉芽腫性前葡萄膜炎。
水晶體起因性葡萄膜炎的鑑別:需與白內障術後感染性眼內炎、毒性眼前段症候群(TASS)、外傷後交感性眼炎鑑別。
5. 標準治療方法
Section titled “5. 標準治療方法”閉角型的治療
初期藥物治療:點用睫狀肌麻痺劑(如阿托品等)使水晶體向後移動,解除瞳孔阻滯。使用β阻斷劑(如0.5%馬來酸噻嗎洛爾)和碳酸酐酶抑制劑(如1%布林佐胺點眼液,或乙醯唑胺10 mg/kg靜脈注射或口服2))降低眼壓。
高滲透壓藥2):20%甘露醇1.0~2.0 g/kg體重,30~60分鐘靜脈滴注(最低眼壓出現在開始後60~90分鐘,效果持續4~6小時)。甘油300~500 mL,45~90分鐘靜脈滴注(最低眼壓出現在開始後30~135分鐘,效果持續約5小時)。
縮瞳劑禁忌:收縮睫狀肌,鬆弛懸韌帶,促進水晶體前移,因此不得使用。
根治手術:對於膨隆白內障,行超音波水晶體乳化吸除術(PEA)+人工水晶體(IOL)植入術。對於水晶體脫位,行囊內或囊外摘除術。對於球形水晶體,因懸韌帶脆弱需行囊內摘除術。
開放隅角型的治療
術前藥物治療:使用類固醇眼藥水和睫狀肌麻痺劑消炎,使用β阻斷劑眼藥水和碳酸酐酶抑制劑(眼藥水或口服)降低眼壓1)
晶狀體溶解性青光眼:必須摘除晶狀體(白內障手術)。EGS第5版也推薦摘除晶狀體或晶狀體碎片3)
晶狀體皮質性青光眼:如果消炎和降眼壓藥物無效,則進行前房沖洗,完全清除殘留的晶狀體皮質。
晶狀體過敏性青光眼:如果消炎和降眼壓藥物無效,則手術清除殘留的晶狀體物質。必要時聯合玻璃體切除術3)
治療中的重要注意事項
Section titled “治療中的重要注意事項”續發性青光眼的治療應盡可能以治療原發病為首要,並了解眼壓升高的機制來選擇治療方法2)。晶狀體溶解性青光眼和膨脹性白內障引起的閉角型青光眼,是旨在治療晶狀體相關併發症的手術適應症。
膨脹性白內障雷射虹膜切開術(LI)的注意事項:LI操作時若前囊穿孔,可能發生晶狀體溶解,導致炎症性眼壓升高。對於膨脹性白內障,最好直接選擇晶狀體重建術。
晶狀體後脫位的處理:落入玻璃體內的晶狀體,只要不發生溶解,保守觀察也無問題。若出現急劇的眼壓升高,則考慮玻璃體手術的適應症。
使用高滲透壓藥物時的注意事項2):甘露醇在腎損傷患者中有急性腎衰竭的風險。甘油在代謝過程中產生葡萄糖,因此糖尿病患者需謹慎使用。兩者均全身性增加循環血漿量,因此在心衰竭或肺淤血患者中有肺水腫的風險。
在閉角型晶狀體源性青光眼中,縮瞳藥收縮睫狀肌,使Zinn小帶鬆弛,晶狀體進一步前移,加重瞳孔阻滯。相反,睫狀肌麻痺劑(如阿托品)鬆弛睫狀肌,使Zinn小帶緊張,晶狀體後移,有助於解除瞳孔阻滯。
6. 病理生理學·詳細發病機轉
Section titled “6. 病理生理學·詳細發病機轉”閉鎖隅角型機轉
Section titled “閉鎖隅角型機轉”在晶狀體源性閉鎖隅角青光眼中,晶狀體的位置或體積變化導致隅角關閉。主要涉及瞳孔阻滯機轉 2)。
晶狀體膨脹機轉(晶狀體膨脹性青光眼):隨著白內障進展,晶狀體皮質液化,晶狀體膨脹。前後徑增大機械性地將虹膜向前推移,同時相對性瞳孔阻滯機轉也參與導致閉鎖隅角青光眼。年齡相關性病例隅角逐漸關閉,但年輕或外傷病例可急劇進展。晶狀體位置異常或白內障進展導致的晶狀體厚度增加可引起隅角關閉 2)。
晶狀體偏位機轉:偏位晶狀體(半脫位、脫位)或脫出的玻璃體引起瞳孔阻滯,導致急性或慢性閉鎖隅角青光眼。外傷性偏位時,外傷伴隨的隅角損傷也可引起眼壓升高。晶狀體向後脫位(落入玻璃體)時,玻璃體引起的瞳孔阻滯可導致眼壓急劇升高。晶狀體-虹膜隔前移導致隅角關閉 1)。
球形晶狀體機轉(球形晶狀體):球形晶狀體中,晶狀體厚度增加,引起瞳孔阻滯。球形晶狀體眼懸韌帶也脆弱,晶狀體前移導致的隅角關閉機轉也參與其中。
開放隅角型機轉
Section titled “開放隅角型機轉”在晶狀體源性開放隅角青光眼中,小梁網的流出通道被晶狀體顆粒和/或發炎細胞阻塞 3)。
晶狀體溶解性青光眼:成熟或過熟白內障的晶狀體物質通過囊膜漏出 3)。主要機轉是吞噬晶狀體皮質的巨噬細胞阻塞小梁網,但高分子可溶性蛋白本身也可引起阻塞。成熟或過熟白內障可伴有晶狀體物質漏出,併發晶狀體溶解性青光眼 2)。
晶狀體顆粒性青光眼:白內障術後、外傷後或YAG雷射後囊切開術後,晶狀體物質釋放並阻塞小梁網,導致眼壓升高。在手術或外傷後數天內發病。眼壓升高程度與前房內殘留的晶狀體碎片量成正比。
晶狀體過敏性青光眼:手術或外傷導致晶狀體囊膜破損後,對晶狀體蛋白的III型過敏反應(Arthus型免疫複合物反應)引起肉芽腫性發炎 3)。外傷、白內障術後或過熟白內障囊膜自發破裂後,晶狀體蛋白漏入房水,打破免疫耐受,數週後發病的肉芽腫性葡萄膜炎。病理上,巨噬細胞和嗜中性球聚集在殘留的晶狀體皮質周圍,若發炎持續,可形成睫狀體炎性膜。
縮瞳藥禁忌之詳細機轉
Section titled “縮瞳藥禁忌之詳細機轉”閉塞隅角型青光眼中的藥理學機轉如下。
- 睫狀肌麻痺藥:放鬆睫狀肌→懸韌帶緊張→水晶體後移→解除瞳孔阻滯
- 縮瞳藥:收縮睫狀肌→懸韌帶鬆弛→水晶體前移→加重瞳孔阻滯
此機轉不同於原發閉塞隅角青光眼急性發作治療時的藥物選擇,是水晶體位置變化為病理本質的水晶體源性青光眼特有的考量點。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”水晶體異位的外科處理
Section titled “水晶體異位的外科處理”家族性水晶體異位中,人工水晶體脫位可能反覆發生。
對於家族性水晶體異位患者的復發性人工水晶體脫位,已有採用無縫線Carlevale水晶體進行鞏膜固定的報告4)。年輕患者中懸韌帶脆弱性長期存在,因此使用無縫線固定法有望減少術後併發症。
兒童水晶體異位的新技術
Section titled “兒童水晶體異位的新技術”對於伴有球形水晶體和水晶體異位的兒童,已在全身麻醉下使用可攜式飛秒雷射進行白內障手術5)。飛秒雷射可在不對脆弱懸韌帶施加過度牽引的情況下精確製作前囊膜切開,囊袋保存率高。對於伴有水晶體異位的兒童白內障手術,可能是一種有用的技術。
水晶體異位的遺傳學見解
Section titled “水晶體異位的遺傳學見解”ADAMTSL4基因的隱性突變已被報告可引起顱縫早閉和水晶體異位6)。ADAMTSL4是一種促進原纖維蛋白-1微纖維生物合成的蛋白質,其功能喪失被認為同時導致懸韌帶破壞(水晶體異位)和TGFβ訊息路徑異常(顱縫早閉)。闡明水晶體異位的分子機制可能有助於未來基因療法的開發。
急性隅角閉鎖發作後的早期水晶體摘除
Section titled “急性隅角閉鎖發作後的早期水晶體摘除”亞太青光眼學會(APGS)的共識聲明指出,對於急性原發性隅角閉鎖發作(APACA),單獨進行雷射虹膜切開術(LPI)長期會導致高達58%的病例眼壓升高,並進展為慢性隅角閉鎖青光眼,因此建議進行更根本的早期水晶體摘除術7)。當水晶體膨脹是隅角閉鎖的主要原因時,此發現也可應用於水晶體相關性青光眼的管理。發作消退後1-3個月被認為是安全的手術時機7)。
如果在適當時機摘除水晶體,許多病例可以獲得良好的眼壓控制。然而,如果長期高眼壓或炎症導致青光眼性視神經病變進展,視功能恢復將很困難。水晶體溶解性青光眼和水晶體膨脹性青光眼預後相對較好,但伴有水晶體異位的遺傳性疾病可能需要反覆手術。殘留水晶體物質引起的青光眼通常是暫時性的。
8. 參考文獻
Section titled “8. 參考文獻”-
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. PubliComm; 2025.
-
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
-
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm; 2021.
-
Wilczyński TK, Niewiem A, Leszczyński R, Michalska-Malecka K. Recurrent Intraocular Lens Dislocation in a Patient with Familial Ectopia Lentis. Int J Environ Res Public Health. 2021;18(9):4545.
-
Kalra N, Agarwal R, Agarwal T, Sinha R. Portable femtosecond laser assisted cataract surgery in a child with bilateral ectopia lentis with microspherophakia. Am J Ophthalmol Case Rep. 2022;26:101442.
-
Gustafson JA, Bjork M, van Ravenswaaij-Arts CMA, Cunningham ML. Mechanism of Disease: Recessive ADAMTSL4 Mutations and Craniosynostosis with Ectopia Lentis. Case Rep Genet. 2022;2022:3239260.
-
Asia Pacific Glaucoma Society. Consensus Statements on Acute Primary Angle Closure Attack. J Glaucoma. 2024.
