ต้อหิน ที่เกิดจากเลนส์ (lens-induced glaucoma) เป็นคำรวมสำหรับต้อหินทุติยภูมิ ที่เกิดจากตำแหน่งผิดปกติของเลนส์ การเปลี่ยนแปลงปริมาตร หรือการรั่วของโปรตีน ทำให้ความดันลูกตา สูงขึ้น จำแนกตามกลไกการปิดมุมเป็นชนิดมุมปิดและชนิดมุมเปิด 1) 2)
กรณีที่เลนส์เป็นสาเหตุโดยตรงของมุมปิดคิดเป็นประมาณ 5% ของต้อหินมุมปิด ทั้งหมด 1) ต้อกระจก บวม (intumescent cataract) และการเคลื่อนของเลนส์ไปข้างหน้าจากการเคลื่อนหลุดบางส่วนเป็นภาวะที่พบได้ทั่วไป 1)
ในแนวทางปฏิบัติทางคลินิกสำหรับต้อหิน ฉบับที่ 5 ต้อหิน ที่เกิดจากเลนส์ถูกจัดเป็นต้อหินทุติยภูมิ ดังนี้ 2)
ต้อหินมุมเปิด ทุติยภูมิต้อหินมุมปิด ทุติยภูมิรูม่านตา จากเลนส์บวมหรือเลนส์เคลื่อน หรือการปิดมุมโดยตรงจากเลนส์บวมหรือเลนส์เคลื่อนโดยไม่มีบล็อกรูม่านตา
โรคนี้จำแนกเป็น 5 ชนิดดังต่อไปนี้
1. โรคต้อหินทุติยภูมิ จากเลนส์แก้วตา แบบมุมปิด
โรคต้อหินจากเลนส์แก้วตา บวมเลนส์แก้วตา จากการดำเนินของต้อกระจก โรคต้อหิน จากการเคลื่อนของเลนส์แก้วตา : การอุดตันของรูม่านตา จากการเคลื่อนหลุดหรือเคลื่อนของเลนส์แก้วตา โรคต้อหินจากเลนส์แก้วตา รูปทรงกลมรูม่านตา จากรูปร่างผิดปกติของเลนส์แก้วตา
2. โรคต้อหินทุติยภูมิ จากเลนส์แก้วตา แบบมุมเปิด
โรคต้อหินจากเลนส์แก้วตา สลายต้อกระจก ที่สุกเกินไปโรคต้อหิน จากเศษเลนส์แก้วตา (lens-particle glaucoma): การปลดปล่อยสารจากเลนส์แก้วตา หลังผ่าตัดหรือการบาดเจ็บโรคต้อหิน จากภูมิไวเกินต่อเลนส์แก้วตา (phacoanaphylactic glaucoma): ปฏิกิริยาภูมิคุ้มกันต่อโปรตีนของเลนส์แก้วตา
ใน EGS ฉบับที่ 5 โรคต้อหินมุมเปิด จากเลนส์แก้วตา แบ่งเป็น 3 ชนิด: phacolytic glaucoma, โรคต้อหินจากการบาดเจ็บ ของเลนส์แก้วตา , และ phacoanaphylactic glaucoma3)
Q
โรคต้อหินจากเลนส์แก้วตาบวมและโรคต้อหินจากภูมิไวเกินต่อเลนส์แก้วตาแตกต่างกันอย่างไร?
A
โรคต้อหินจากเลนส์แก้วตา บวมเป็นชนิดมุมปิด โดยเลนส์แก้วตา บวมจากการดำเนินของต้อกระจก และดันม่านตา ไปข้างหน้าทำให้เกิดการอุดตันของมุม ขณะที่โรคต้อหิน จากภูมิไวเกินต่อเลนส์แก้วตา เป็นชนิดมุมเปิด โดยแคปซูลเลนส์แก้วตา เสียหายหลังผ่าตัดหรือการบาดเจ็บ จากนั้นปฏิกิริยาอักเสบแบบแกรนูโลมาที่เกิดจากโปรตีนของเลนส์แก้วตา จะอุดตัน trabecular meshwork ชนิดแรกปัญหาคือขนาดทางกายภาพของเลนส์แก้วตา ส่วนชนิดหลังสาเหตุคือปฏิกิริยาภูมิคุ้มกัน
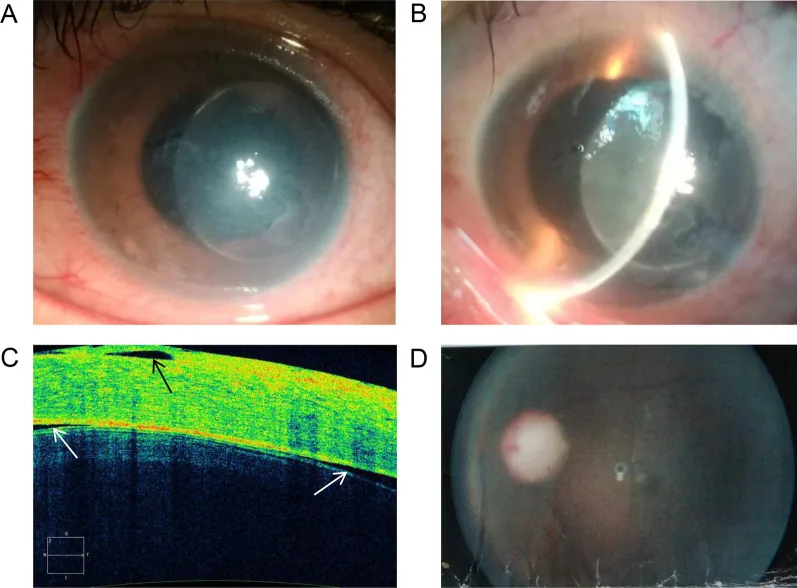
ผลการตรวจทางคลินิกของต้อหินที่เกิดจากเลนส์แก้วตา Manhua Xu; Kaiming Li; Weimin He. Compound heterozygous mutations in the LTBP2 gene associated with microspherophakia in a Chinese patient: a case report and literature review. BMC Med Genomics. 2021 Sep 17;14:227. Figure 3. PM
CI D: PMC8449461. License: CC BY.
ภาพสรุปผลการตรวจทางคลินิก รวมถึงการเปลี่ยนแปลงของส่วนหน้าของลูกตาและ
กระจกตา บวมร่วมกับ
ต้อกระจก แสดงให้เห็น
ช่องหน้าม่านตาตื้น และ
กระจกตา ขุ่นเนื่องจาก
เลนส์แก้วตา บวมหรือรั่ว
อาการแสดงที่ผู้ป่วยรับรู้ได้ของโรคต้อหินจากเลนส์แก้วตา แตกต่างกันไปตามชนิดของโรค
ชนิดมุมปิด (บวม/เคลื่อน) : แสดงอาการคล้ายกับโรคต้อหิน เฉียบพลัน ปวดตา อย่างรุนแรง การมองเห็น ลดลง ตาแดง ปวดศีรษะ คลื่นไส้และอาเจียน 2) ต้อหิน จากเลนส์ละลาย (Phacolytic glaucoma)ปวดตา อย่างรุนแรง ตาแดง ความดันลูกตา สูงร่วมกับกระจกตา บวม ลักษณะเด่นคือช่องหน้าม่านตา ลึกและมีต้อกระจก ที่สุกเกินไปต้อหิน จากเปลือกเลนส์ (Phacomorphic glaucoma)ต้อกระจก การบาดเจ็บ หรือการตัดแคปซูลหลังด้วยเลเซอร์ YAG ความดันลูกตา สูงเป็นเวลาหลายวันถึงหลายสัปดาห์ แต่มักเป็นเพียงชั่วคราวต้อหิน จากภาวะไวเกินต่อเลนส์ (Phacoanaphylactic glaucoma)ตาแดง บริเวณซิลิอารีและตามัว
อาการตาแดง พบได้ในต้อหิน จากเลนส์ละลายและต้อหินทุติยภูมิ ชนิดอื่นๆ 2) ในชนิดมุมเปิด อาจมีตามัวและกลัวแสง 3) .
ลักษณะเฉพาะที่พบแตกต่างกันไปตามชนิดของโรค
ชนิดของโรค ลักษณะช่องหน้าม่านตา มุม เลนส์บวม ช่องหน้าม่านตาตื้น ต้อกระจก บวมปิด เลนส์เคลื่อน ความลึกช่องหน้าม่านตา ไม่เท่ากัน ปิด การละลายของเลนส์ ช่องหน้าลึก, เซลล์และแฟลร์ เปิด คอร์เทกซ์เลนส์ ชิ้นส่วนเลนส์ลอย เปิด ภาวะไวเกินต่อเลนส์ เคราติกพรีซิพิเทตแบบไขมันหมู, ความขุ่นในช่องหน้า เปิด
อาการแสดงของต้อหิน จากเลนส์เคลื่อน : ความลึกของช่องหน้าส่วนปลายไม่เท่ากัน, ม่านตา สั่น (ปรากฏการณ์ม่านตา แกว่งเนื่องจากสูญเสียการรองรับของเลนส์), เลนส์สั่น ภายใต้การขยายม่านตา จะพบเลนส์เคลื่อน เอียง หรือความโค้งของแคปซูลเลนส์ไม่สม่ำเสมอ ในโรคทางพันธุกรรม Marfan syndrome มักเคลื่อนขึ้นบน-ขมับ ส่วน homocystinuria และ Weil-Marchesani syndrome มักเคลื่อนลงล่าง ในกรณีเลนส์หลุดไปด้านหลัง (ตกสู่วุ้นตา ) อาจเกิดความดันลูกตา สูงเฉียบพลันจากวุ้นตา อุดตันรูม่านตา
อาการแสดงของต้อหิน จากเลนส์บวม : ตาข้างที่ป่วยพบต้อกระจก แก่จัดและช่องหน้าตื้น ความลึกช่องหน้าของตาข้างตรงข้ามมักปกติ ซึ่งเป็นจุดสำคัญในการแยกจากต้อหินมุมปิดปฐมภูมิ การเกิดสายตาสั้น มากขึ้น (ค่าสายตาเปลี่ยน) ตามการดำเนินของต้อกระจก ก็เป็นอาการแสดงที่มีประโยชน์ในการวินิจฉัยแยกโรค ในรายที่สัมพันธ์กับอายุ มุมจะปิดทีละน้อย แต่ในรายอายุน้อยหรือบาดเจ็บอาจดำเนินอย่างเฉียบพลัน
อาการแสดงของต้อหิน จากเลนส์ละลาย : ช่องหน้าลึก ร่วมกับต้อกระจก เกินแก่ พบความขุ่นแวววาวในช่องหน้า การไม่มีเคราติกพรีซิพิเทต (KP) มีความสำคัญในการแยกจากต้อหิน จากภาวะไวเกินต่อเลนส์ บางครั้งพบหนองเทียมในช่องหน้า (โปรตีนเลนส์ตกตะกอนเป็นชั้นๆ ด้านล่าง) อย่างไรก็ตาม หากพบม่านตาอักเสบ ด้านหน้าแบบแกรนูโลมาโตสที่มี KP แบบไขมันหมู จะแยกจากต้อหิน จากภาวะไวเกินต่อเลนส์ได้ยาก
อาการแสดงของต้อหิน จากคอร์เทกซ์เลนส์ : ลักษณะเฉพาะคือมีอนุภาคสีขาวค่อนข้างใหญ่ลอยอยู่ในช่องหน้า การเริ่มเกิดมักเป็นวันถึงสัปดาห์หลังสิ่งกระตุ้น (ผ่าตัดหรือบาดเจ็บ) แต่บางครั้งเป็นเดือนต่อมา
อาการแสดงของต้อหิน จากภาวะไวเกินต่อเลนส์ : พบการคั่งของเลือดในซิลิอารีบอดี , KP แบบไขมันหมู, ฝุ่นและแฟลร์ในช่องหน้า แสดงลักษณะของม่านตาอักเสบ ด้านหน้าแบบแกรนูโลมาโตสที่เรื้อรัง
สาเหตุของมุมปิด
เลนส์บวม : เมื่อต้อกระจก ดำเนินไป เลนส์จะกลายเป็นของเหลวและบวม เส้นผ่านศูนย์กลางจากหน้าไปหลังเพิ่มขึ้น ทำให้ม่านตา ถูกดันไปข้างหน้าโดยกลไก เกิดการอุดกั้นรูม่านตา กลไกการอุดกั้นรูม่านตา แบบสัมพัทธ์ก็มีส่วนร่วมด้วย
เลนส์เคลื่อน : การอุดกั้นรูม่านตา จากเลนส์ subluxation/luxation หรือวุ้นตา โป่ง ทำให้ความดันลูกตา เพิ่มขึ้น ในกรณีเคลื่อนจากบาดเจ็บ ความเสียหายของมุมอาจเกี่ยวข้องด้วย หากเลนส์ตกลงไปในวุ้นตา จะเกิดการอุดกั้นรูม่านตา จากวุ้นตา
เลนส์กลม : ความหนาของเลนส์เพิ่มขึ้น ทำให้เกิดการอุดกั้นรูม่านตา นอกจากนี้ยังมีความเปราะบางของเอ็น Zinn ซึ่งมีส่วนในกลไกมุมปิดจากการเคลื่อนไปข้างหน้า
สาเหตุของมุมเปิด
เลนส์ละลาย : การแตกของแคปซูลตามธรรมชาติในต้อกระจก ที่สุกเกินไป ทำให้สารเลนส์รั่วออกมา 1) แมคโครฟาจที่กินเปลือกเลนส์และโปรตีนที่ละลายน้ำได้น้ำหนักโมเลกุลสูงอุดตัน trabecular meshwork 3)
สารเลนส์ตกค้าง : หลังผ่าตัดต้อกระจก หรือบาดเจ็บ สารเลนส์ไหลออกมาและอุดตัน trabecular meshwork 3) ความดันลูกตา ที่เพิ่มขึ้นเป็นสัดส่วนกับปริมาณชิ้นส่วนเลนส์ที่เหลืออยู่
ภาวะไวเกินต่อเลนส์ : การอักเสบแบบ granulomatous จากปฏิกิริยาภูมิแพ้ชนิดที่ 3 (ปฏิกิริยาคอมเพล็กซ์ภูมิคุ้มกันแบบ Arthus) ต่อโปรตีนเลนส์ อุดตัน trabecular meshwork 3)
โรคทางพันธุกรรมที่ทำให้เลนส์เคลื่อน ได้แก่โรคต่อไปนี้ ทั้งหมดเกิดจากความผิดปกติของเอ็น Zinn ซึ่งเพิ่มความเสี่ยงของต้อหินมุมปิด ทุติยภูมิจากเลนส์ subluxation/luxation
กลุ่มอาการมาร์แฟน โฮโมซิสตินูเรีย : มักเคลื่อนลงด้านล่างกลุ่มอาการไวล์-มาร์เคซานี การกลายพันธุ์ของยีน ADAMTSL4 : การกลายพันธุ์แบบด้อยถูกระบุว่าเป็นสาเหตุของ ectopia lentis แบบประปราย ADAMTSL4 ส่งเสริมการสังเคราะห์ไมโครไฟบริลของ fibrillin-1 และเกี่ยวข้องกับการสร้างเอ็น Zinn 6)
ความผิดปกติของเลนส์ที่เกี่ยวข้องกับต้อหิน ได้แก่ ความผิดปกติของขนาดหรือรูปร่างเลนส์ (เลนส์โป่ง, เลนส์กลม) และความผิดปกติของตำแหน่งเลนส์ (luxation, subluxation) ความผิดปกติของเอ็นซิลิอารี (แต่กำเนิด, บาดเจ็บ, ต้อหิน exfoliation) อาจเกี่ยวข้องกับความผิดปกติของตำแหน่งเลนส์ 2)
Q
ทำไมเลนส์จึงเคลื่อนในกลุ่มอาการมาร์แฟน?
A
กลุ่มอาการมาร์แฟน เกิดจากการกลายพันธุ์ของยีน FBN1 (ซึ่งเข้ารหัสไฟบริลลิน-1) ไฟบริลลิน-1 เป็นโปรตีนหลักที่ประกอบเป็นโซนูลาของ Zinn การกลายพันธุ์ทำให้โซนูลาอ่อนแอและฉีกขาด ส่งผลให้เลนส์เคลื่อน ในกลุ่มอาการมาร์แฟน การเคลื่อนไปทางด้านบนและด้านขมับเป็นลักษณะเฉพาะ หากเลนส์เคลื่อนไปข้างหน้า อาจเกิดการอุดตันของรูม่านตา นำไปสู่โรคต้อหินมุมปิด ทุติยภูมิ
การป้องกันโรคต้อหิน จากเลนส์ที่สำคัญที่สุดคือการผ่าตัดต้อกระจก ในเวลาที่เหมาะสม หากต้อกระจก ลุกลามถึงระยะสุกเกินไป ความเสี่ยงของต้อหิน จากเลนส์ละลายจะเพิ่มขึ้น ในโรคทางพันธุกรรมที่มีเลนส์เคลื่อน การตรวจตาเป็นประจำเป็นสิ่งจำเป็น
ประเมินสภาพเลนส์ (โป่งพอง, สุกเกิน, เคลื่อน, ทรงกลม), ความลึกของช่องหน้าม่านตา , เซลล์และแฟลร์ในช่องหน้าม่านตา , และการมีตะกอนที่หลังกระจกตา (KP) 2) การประเมินความลึกของช่องหน้าม่านตา ส่วนปลายด้วยวิธี van Herick มีประโยชน์ในการคัดกรองมุมปิด 2) ในเลนส์ทรงกลม ควรสังเกตว่าความโค้งของผิวหน้าของเลนส์ชัน และวินิจฉัยโดยเห็นเลนส์ขนาดเล็กและกลมหลังจากขยายม่านตา
การตรวจนี้จำเป็นในการแยกโรคต้อหินมุมปิด และมุมเปิด ในต้อหิน จากเลนส์โป่งพอง จะพบการปิดมุมกว้าง และความแตกต่างของระดับการเปิดมุมระหว่างตาทั้งสองข้างมีประโยชน์ในการวินิจฉัย ในชนิดมุมเปิด มุมเปิดอยู่ แต่ อาจมีตะกอนของสารจากเลนส์หรือมาโครฟาจบน trabecular meshwork
OCT ส่วนหน้าและกล้องจุลทรรศน์ชีวภาพอัลตราซาวด์ (UBM ) มีประโยชน์ในการประเมินสภาพเลนส์และมุมอย่างละเอียด ในต้อหิน จากเลนส์โป่งพอง สามารถยืนยันผลของมวลเลนส์ต่อม่านตา ในเลนส์ทรงกลม สามารถประเมินความผิดปกติของรูปร่างเลนส์ Lens vault (LV) เป็นหนึ่งในตัวชี้วัดในการประเมินภาพส่วนหน้า 2)
ในกรณีเลนส์เคลื่อนไปด้านหลัง (ตกสู่น้ำวุ้นตา ) เลนส์ที่ตกจะถูกยืนยันด้วยการตรวจอัลตราซาวนด์โหมด B
การแยกโรคระหว่างต้อหิน จากเลนส์ตาบวมและต้อหินมุมปิดปฐมภูมิ : การมีต้อกระจก บวม ความลึกของช่องหน้าม่านตา ของตาอีกข้าง (ปกติในเลนส์ตาบวม ตื้นในต้อหินมุมปิดปฐมภูมิ ) และการเกิดสายตาสั้น มากขึ้นเมื่อต้อกระจก ดำเนินไป (การเปลี่ยนแปลงค่าสายตา) เป็นจุดแยกโรคที่สำคัญ
การแยกโรคระหว่างต้อหิน จากเลนส์ตาละลายและต้อหิน จากเลนส์ตาภูมิแพ้ : ในชนิดละลาย ช่องหน้าม่านตา ลึก มีต้อกระจก สุกเกินไป ไม่มีเคราติกพรีซิพิเทต ในชนิดภูมิแพ้ มีเคราติกพรีซิพิเทตแบบไขมันร่วมกับม่านตาอักเสบ ส่วนหน้าชนิดแกรนูโลมา
การแยกโรคม่านตาอักเสบ จากเลนส์ตา : ต้องแยกจากเยื่อบุตาอักเสบ ติดเชื้อหลังผ่าตัดต้อกระจก กลุ่มอาการพิษของส่วนหน้า (TASS ) และตาอักเสบจากบาดแผลข้างเดียว
การรักษาชนิดมุมปิด
การรักษาด้วยยาเริ่มต้น : ยาหยอดตาคลายกล้ามเนื้อปรับตา (เช่น อะโทรพีน) เพื่อเคลื่อนเลนส์ตาไปด้านหลังและแก้ไขการอุดตันของรูม่านตา ลดความดันลูกตา ด้วยยาเบต้าบล็อกเกอร์ (เช่น ทิโมลอล มาเลเอต 0.5%) และยายับยั้งคาร์บอนิกแอนไฮเดรส (เช่น บรินโซลาไมด์ 1% ยาหยอดตา หรือ อะเซตาโซลาไมด์ 10 มก./กก. ฉีดเข้าหลอดเลือดดำหรือรับประทาน2) )
ยาออสโมติกสูง 2) : แมนนิทอล 20% 1.0-2.0 กรัม/กก. น้ำหนักตัว หยดเข้าหลอดเลือดดำใน 30-60 นาที (ความดันลูกตาต่ำ สุดถึงที่ 60-90 นาทีหลังเริ่ม ให้ผลนาน 4-6 ชั่วโมง) กลีเซอรอล 300-500 มล. หยดเข้าหลอดเลือดดำใน 45-90 นาที (ความดันลูกตาต่ำ สุดถึงที่ 30-135 นาที ให้ผลนานประมาณ 5 ชั่วโมง)
ยาหยอดตาหรี่ม่านตา ห้ามใช้ : เพราะทำให้กล้ามเนื้อซิลิอารีหดตัวและคลายเส้นใยซินน์ ส่งเสริมให้เลนส์ตาเคลื่อนไปข้างหน้า
การรักษาให้หายขาด : ในต้อกระจก บวม ทำการสลายเลนส์ตาด้วยคลื่นเสียงความถี่สูง (PEA ) ร่วมกับการใส่เลนส์แก้วตาเทียม (IOL ) ในเลนส์ตาเคลื่อน ทำการนำเลนส์ตาออกทั้งถุงหรือนอกถุง ในเลนส์ตาทรงกลม เนื่องจากเส้นใยซินน์เปราะบาง จำเป็นต้องนำเลนส์ตาออกทั้งถุง
การรักษาโรคต้อหินมุมเปิด
การรักษาด้วยยาก่อนผ่าตัด : ใช้ยาหยอดตาสเตียรอยด์ และยาหยอดตาคลายกล้ามเนื้อปรับเลนส์เพื่อลดการอักเสบ และใช้ยาหยอดตากลุ่มเบต้าบล็อกเกอร์และยากลุ่มยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (ยาหยอดตาหรือยารับประทาน) เพื่อลดความดันลูกตา 1)
โรคต้อหิน จากเลนส์สลาย (Phacolytic glaucoma) : การนำเลนส์แก้วตา ออก (การผ่าตัดต้อกระจก ) เป็นสิ่งจำเป็น แนวทางปฏิบัติของ EGS ฉบับที่ 5 ก็แนะนำให้นำเลนส์แก้วตา หรือชิ้นส่วนเลนส์ออก 3)
โรคต้อหิน จากเปลือกเลนส์ (Phacomorphic glaucoma) : หากยาต้านการอักเสบและยาลดความดันลูกตา ไม่ได้ผล ให้ทำการล้างช่องหน้าม่านตา และนำเปลือกเลนส์ที่เหลือออกให้หมด
โรคต้อหิน จากภูมิแพ้เลนส์ (Phacoanaphylactic glaucoma) : หากยาต้านการอักเสบและยาลดความดันลูกตา ไม่ได้ผล ให้ทำการผ่าตัดนำเศษเลนส์ที่เหลือออก หากจำเป็น ให้ทำการผ่าตัดน้ำวุ้นตา ร่วมด้วย 3)
การรักษาโรคต้อหินทุติยภูมิ ควรมุ่งเน้นการรักษาโรคที่เป็นสาเหตุให้มากที่สุด โดยทำความเข้าใจกลไกการเพิ่มขึ้นของความดันลูกตา เพื่อเลือกวิธีการรักษาที่เหมาะสม 2) โรคต้อหิน จากเลนส์สลายและโรคต้อหินมุมปิด จากต้อกระจก บวมเป็นข้อบ่งชี้ในการผ่าตัดเพื่อรักษาภาวะแทรกซ้อนที่เกิดจากเลนส์แก้วตา
ข้อควรระวังในการทำเลเซอร์เปิดรูม่านตา (LI) สำหรับต้อกระจก บวม : หากถุงเลนส์ส่วนหน้าถูกเจาะระหว่างการทำ LI อาจเกิดการสลายของเลนส์และความดันลูกตา สูงขึ้นจากการอักเสบ ในกรณีต้อกระจก บวม ควรเลือกทำการผ่าตัดสร้างเลนส์แก้วตา ใหม่โดยตรง
การจัดการเลนส์เคลื่อนไปด้านหลัง : เลนส์ที่ตกลงไปในน้ำวุ้นตา สามารถสังเกตอาการแบบประคับประคองได้หากไม่มีการสลาย หากเกิดความดันลูกตา สูงขึ้นเฉียบพลัน ให้พิจารณาการผ่าตัดน้ำวุ้นตา
ข้อควรระวังในการใช้ยาที่เพิ่มแรงดันออสโมซิส 2) : แมนนิทอลมีความเสี่ยงต่อภาวะไตวายเฉียบพลันในผู้ป่วยโรคไต กลีเซอรอลจะเปลี่ยนเป็นกลูโคสในกระบวนการเมแทบอลิซึม จึงต้องระวังในผู้ป่วยเบาหวาน ยาทั้งสองชนิดเพิ่มปริมาตรพลาสมาในระบบไหลเวียน จึงมีความเสี่ยงต่อภาวะปอดบวมน้ำในผู้ป่วยหัวใจล้มเหลวหรือปอดคั่ง
ในโรคต้อหินมุมปิด การใช้ยาหดม่านตา (Miotics) เป็นข้อห้าม เนื่องจากจะทำให้ภาวะปิดกั้นรูม่านตา แย่ลง ให้ใช้ยาคลายกล้ามเนื้อปรับเลนส์ (ยาขยายม่านตา ) แทน นอกจากนี้ การแยกโรคระหว่างโรคต้อหิน จากเลนส์สลายและโรคต้อหิน จากภูมิแพ้เลนส์มีผลต่อแผนการรักษา ดังนั้นการประเมินทางคลินิกที่แม่นยำรวมถึงการมีหรือไม่มีตะกอนที่กระจกตา (KP) จึงมีความสำคัญ ในกรณีต้อกระจก บวม ให้เลือกทำการผ่าตัดสร้างเลนส์แก้วตา ใหม่โดยตรงแทนการทำเลเซอร์เปิดรูม่านตา (LI)
Q
ทำไมยาหดม่านตาจึงเป็นข้อห้ามในโรคต้อหินที่เกิดจากเลนส์แก้วตา?
A
ในโรคต้อหินที่เกิดจากเลนส์แก้วตาชนิดมุมปิด ยาหดม่านตา จะทำให้กล้ามเนื้อปรับเลนส์หดตัว ทำให้เส้นใยซินน์ (Zinn) หย่อน และเลนส์แก้วตา เคลื่อนไปข้างหน้า ทำให้ภาวะปิดกั้นรูม่านตา แย่ลง ในทางตรงกันข้าม ยาคลายกล้ามเนื้อปรับเลนส์ (เช่น อะโทรพีน) จะทำให้กล้ามเนื้อปรับเลนส์คลายตัว ทำให้เส้นใยซินน์ตึง และดึงเลนส์แก้วตา ไปด้านหลัง ช่วยแก้ไขภาวะปิดกั้นรูม่านตา
ในโรคต้อหินมุมปิด ที่เกิดจากเลนส์แก้วตา การเปลี่ยนแปลงตำแหน่งหรือปริมาตรของเลนส์แก้วตา ทำให้เกิดการปิดของมุม กลไกการอุดตันของรูม่านตา เป็นหลักที่เกี่ยวข้อง 2)
กลไกจากการบวมของเลนส์แก้วตา (phacomorphic glaucoma) : เมื่อต้อกระจก ดำเนินไป เนื้อเลนส์ส่วนคอร์เทกซ์จะกลายเป็นของเหลวทำให้เลนส์บวม การเพิ่มขึ้นของเส้นผ่านศูนย์กลาง anteroposterior จะดันม่านตา ไปข้างหน้าโดยกลไก และกลไกการอุดตันของรูม่านตา แบบสัมพัทธ์ก็มีส่วนทำให้เกิดต้อหินมุมปิด ในกรณีที่เกี่ยวข้องกับอายุ มุมจะปิดอย่างช้าๆ แต่ในกรณีเด็กหรือบาดเจ็บ จะดำเนินไปอย่างรวดเร็ว ความผิดปกติของตำแหน่งเลนส์หรือความหนาของเลนส์ที่เพิ่มขึ้นจากต้อกระจก ที่ดำเนินไปอาจทำให้เกิดการปิดของมุมได้ 2)
กลไกจากการเคลื่อนของเลนส์แก้วตา : การเคลื่อนของเลนส์แก้วตา (subluxation หรือ dislocation) หรือการอุดตันของรูม่านตา จากวุ้นตา ที่เลื่อนออกมาทำให้เกิดต้อหินมุมปิด เฉียบพลันหรือเรื้อรัง ในการเคลื่อนจากบาดเจ็บ อาจมีความดันลูกตา สูงขึ้นจากความเสียหายของมุมที่เกิดร่วมด้วย ในการเคลื่อนของเลนส์ไปด้านหลัง (ตกเข้าไปในวุ้นตา ) อาจพบความดันลูกตา สูงขึ้นอย่างรวดเร็วเนื่องจากการอุดตันของรูม่านตา จากวุ้นตา การเคลื่อนไปข้างหน้าของกะบังเลนส์แก้วตา -ม่านตา ทำให้เกิดการปิดของมุม 1)
กลไกจากเลนส์แก้วตา ทรงกลม (spherophakia) : ในเลนส์แก้วตา ทรงกลม ความหนาของเลนส์จะเพิ่มขึ้นทำให้เกิดการอุดตันของรูม่านตา ในตาที่มีเลนส์ทรงกลม ยังมีความเปราะบางของ zonule of Zinn ซึ่งมีส่วนในกลไกการปิดของมุมจากการเคลื่อนของเลนส์ไปข้างหน้า
ในโรคต้อหินมุมเปิด ที่เกิดจากเลนส์แก้วตา ทางระบายของ trabecular meshwork ถูกอุดตันโดยอนุภาคเลนส์และ/หรือเซลล์อักเสบ 3)
ต้อหิน จากเลนส์ละลาย (phacolytic glaucoma)ต้อกระจก ที่สุกหรือสุกเกินไป สารจากเลนส์รั่วออกทางแคปซูล 3) กลไกหลักคือการอุดตันของ trabecular meshwork โดย macrophage ที่กินเนื้อเลนส์ส่วนคอร์เทกซ์ แต่โปรตีนที่ละลายน้ำได้น้ำหนักโมเลกุลสูงก็สามารถทำให้เกิดการอุดตันได้เช่นกัน ในต้อกระจก ที่สุกหรือสุกเกินไป อาจมีการรั่วของสารเลนส์ และอาจเกิดต้อหิน จากเลนส์ละลายร่วมด้วย 2)
ต้อหิน จากอนุภาคเลนส์ (lens-particle glaucoma)ต้อกระจก การบาดเจ็บ หรือการเปิดแคปซูลหลังด้วยเลเซอร์ YAG อนุภาคเลนส์จะหลุดออกและอุดตัน trabecular meshwork ทำให้ความดันลูกตา สูงขึ้น เกิดขึ้นภายในไม่กี่วันหลังการผ่าตัดหรือบาดเจ็บ ความดันลูกตา ที่สูงขึ้นเป็นสัดส่วนกับปริมาณชิ้นส่วนเลนส์ที่เหลืออยู่ในช่องหน้าม่านตา
ต้อหิน จากภูมิแพ้เลนส์ (phacoanaphylactic glaucoma)3) เป็นม่านตาอักเสบ แบบ granulomatous ที่เกิดขึ้นหลายสัปดาห์หลังการบาดเจ็บ การผ่าตัดต้อกระจก หรือการแตกของแคปซูลเลนส์เองในต้อกระจก สุกเกินไป ซึ่งโปรตีนเลนส์รั่วเข้าไปใน aqueous humor ทำให้ภูมิคุ้มกันทนทานเสียไป ทางพยาธิวิทยา macrophage และ neutrophil สะสมในเนื้อเลนส์ส่วนคอร์เทกซ์ที่เหลือ และหากการอักเสบดำเนินต่อไป จะเกิดเยื่อ cyclitic membrane
กลไกทางเภสัชวิทยาในชนิดมุมปิดมีดังนี้:
ยาหยุดการปรับตา : คลายกล้ามเนื้อซิลิอารี → ทำให้เส้นใยซินน์ตึง → เลนส์เคลื่อนไปด้านหลัง → แก้การอุดตันของรูม่านตา ยาหดม่านตา : หดตัวของกล้ามเนื้อซิลิอารี → ทำให้เส้นใยซินน์หย่อน → เลนส์เคลื่อนไปด้านหน้า → ทำให้การอุดตันของรูม่านตา แย่ลง
กลไกนี้แตกต่างจากการเลือกใช้ยาในการรักษาภาวะเฉียบพลันของต้อหินมุมปิดปฐมภูมิ และเป็นข้อพิจารณาเฉพาะสำหรับต้อหิน ที่เกิดจากเลนส์ ซึ่งการเปลี่ยนแปลงตำแหน่งของเลนส์เป็นแก่นของพยาธิสภาพ
ในเลนส์เคลื่อนชนิด familial การเคลื่อนของเลนส์แก้วตาเทียม ซ้ำสามารถเกิดขึ้นได้เป็นภาวะแทรกซ้อน
มีรายงานการยึตรึงเลนส์ Carlevale แบบไม่ใช้ไหมเย็บกับตาขาว สำหรับการเคลื่อนของเลนส์แก้วตาเทียม ซ้ำในผู้ป่วยเลนส์เคลื่อนชนิด familial4) ในผู้ป่วยอายุน้อย ความเปราะบางของเส้นใยซินน์เป็นปัญหาระยะยาว ดังนั้นวิธีการยึดตรึงแบบไม่ใช้ไหมเย็บจึงคาดว่าจะลดภาวะแทรกซ้อนหลังผ่าตัด
มีการผ่าตัดต้อกระจกด้วยเลเซอร์เฟมโตวินาที แบบพกพาภายใต้การดมยาสลบในเด็กที่มีเลนส์ทรงกลมและเลนส์เคลื่อน5) เลเซอร์เฟมโตวินาที สามารถสร้างแผลเปิดแคปซูลด้านหน้าที่แม่นยำโดยไม่ดึงรั้งเส้นใยซินน์ที่เปราะบางมากเกินไป โดยมีอัตราการรักษาแคปซูลสูง อาจเป็นเทคนิคที่มีประโยชน์ในการผ่าตัดต้อกระจก ในเด็กที่มีเลนส์เคลื่อน
มีรายงานว่าการกลายพันธุ์แบบด้อยในยีน ADAMTSL4 ทำให้เกิดภาวะกะโหลกศีรษะเชื่อมติดก่อนกำหนดและเลนส์เคลื่อน6) ADAMTSL4 เป็นโปรตีนที่ส่งเสริมการสังเคราะห์ไมโครไฟบริลของไฟบริลลิน-1 และการสูญเสียหน้าที่ของมันถูกเสนอให้ทำให้เกิดการสลายของเส้นใยซินน์ (เลนส์เคลื่อน) และความผิดปกติของวิถีสัญญาณ TGFβ (กะโหลกศีรษะเชื่อมติดก่อนกำหนด) พร้อมกัน การอธิบายกลไกระดับโมเลกุลของเลนส์เคลื่อนอาจมีส่วนช่วยในการพัฒนาการบำบัดด้วยยีน ในอนาคต
แถลงการณ์ฉันทามติของ Asia Pacific Glaucoma Society (APGS) ระบุว่า การทำเลเซอร์ม่านตา (LPI ) เพียงอย่างเดียวหลังภาวะมุมปิดปฐมภูมิเฉียบพลัน (APACA ) ส่งผลให้ความดันลูกตา สูงขึ้นในระยะยาวในผู้ป่วยมากถึง 58% และเปลี่ยนเป็นต้อหินมุมปิด เรื้อรัง ดังนั้นจึงแนะนำให้ทำการผ่าตัดเลนส์ตาออกอย่างรุนแรงในระยะแรก 7) เมื่อเลนส์ตาบวมเป็นสาเหตุหลักของมุมปิด ข้อค้นพบนี้สามารถนำไปใช้ในการจัดการต้อหิน ที่เกิดจากเลนส์ตาได้เช่นกัน ช่วงเวลาที่ปลอดภัยในการผ่าตัดคือ 1-3 เดือนหลังจากอาการสงบ 7)
Q
การพยากรณ์โรคของต้อหินที่เกิดจากเลนส์ตาเป็นอย่างไร?
A
หากนำเลนส์ตาออกในเวลาที่เหมาะสม ผู้ป่วยส่วนใหญ่จะสามารถควบคุมความดันลูกตา ได้ดี อย่างไรก็ตาม หากโรคเส้นประสาทตา จากต้อหิน ดำเนินไปเนื่องจากความดันลูกตา สูงเป็นเวลานานหรือการอักเสบ การฟื้นฟูการมองเห็น ทำได้ยาก ต้อหิน ชนิดเลนส์ละลายและต้อหิน จากเลนส์บวมมีการพยากรณ์โรคค่อนข้างดี แต่ในโรคทางพันธุกรรมที่มีเลนส์เคลื่อน อาจต้องผ่าตัดซ้ำหลายครั้ง ต้อหิน จากเศษเลนส์ที่เหลือมักเป็นเพียงชั่วคราว
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. PubliComm; 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm; 2021.
Wilczyński TK, Niewiem A, Leszczyński R, Michalska-Malecka K. Recurrent Intraocular Lens Dislocation in a Patient with Familial Ectopia Lentis. Int J Environ Res Public Health. 2021;18(9):4545.
Kalra N, Agarwal R, Agarwal T, Sinha R. Portable femtosecond laser assisted cataract surgery in a child with bilateral ectopia lentis with microspherophakia. Am J Ophthalmol Case Rep. 2022;26:101442.
Gustafson JA, Bjork M, van Ravenswaaij-Arts CMA, Cunningham ML. Mechanism of Disease: Recessive ADAMTSL4 Mutations and Craniosynostosis with Ectopia Lentis. Case Rep Genet. 2022;2022:3239260.
Asia Pacific Glaucoma Society. Consensus Statements on Acute Primary Angle Closure Attack. J Glaucoma. 2024.