การเคลื่อนของเลนส์แก้วตาเทียม (IOL ) เป็นภาวะแทรกซ้อนหลังการผ่าตัดต้อกระจก ที่ IOL เคลื่อน จากตำแหน่งปกติ โดยมีอุบัติการณ์ประมาณ 1-3%ปัจจัยเสี่ยงที่สำคัญที่สุดคือกลุ่มอาการเทียมหลุดลอก (pseudoexfoliation syndrome) ซึ่งเป็นสาเหตุประมาณ 40% ของการเคลื่อนในถุง
อาการได้แก่ การมองเห็น ลดลง เห็นภาพซ้อน ข้างเดียว แสงจ้า และความดันลูกตา สูง
การเคลื่อนเร็ว (ภายใน 3 เดือน) เกิดจากขั้นตอนการผ่าตัด ส่วนการเคลื่อนช้า (หลัง 3 เดือน) เกิดจากความไม่เพียงพอของเอ็นซินน์ (Zinn) ที่ดำเนินไปเรื่อยๆ
การเบี่ยงเบนเล็กน้อยสามารถเฝ้าสังเกตได้ แต่ถ้ามีความบกพร่องทางการมองเห็น จำเป็นต้องผ่าตัด
หลักการผ่าตัดคือนำ IOL ที่เคลื่อนออกแล้วใส่ IOL ใหม่ด้วยการยึดในตาขาว หรือการเย็บยึด
การเคลื่อนเข้าสู่ช่องหน้าม่านตา อาจทำให้เกิดความเสียหายต่อเอ็นโดทีเลียมกระจกตา หรือต้อหิน แบบปิดม่านตา ซึ่งต้องได้รับการดูแลฉุกเฉิน
การเคลื่อนของเลนส์แก้วตาเทียม (IOL ) เป็นคำทั่วไปสำหรับภาวะที่ IOL ซึ่งใส่ระหว่างการผ่าตัดต้อกระจก เคลื่อนจากตำแหน่งยึดปกติภายในลูกตา อุบัติการณ์สะสมของการเคลื่อนในถุงระยะหลังประมาณ 0.5-3% และมักเกิดขึ้น 6-12 ปีหลังการผ่าตัดต้อกระจก 11)
การเบี่ยงเบนของ IOL แบ่งออกเป็น 3 ประเภทดังนี้:
การเยื้องศูนย์และการเอียง : ส่วนเลนส์แก้วตา เคลื่อนจากศูนย์กลางแกนสายตาเนื่องจากการใส่ไม่สมมาตรหรือการยึดที่ไม่ดี และไม่发展为การตกการเคลื่อน (กึ่งเคลื่อน) : IOL เคลื่อน แต่ยังคงเชื่อมต่อบางส่วนกับเอ็นซินน์หรือถุงเลนส์ มีการโยกของ IOL และเสี่ยงต่อการตกการตก : IOL หลุดจากเอ็นซินน์หรือถุงเลนส์โดยสมบูรณ์และตกลงบนจอประสาทตา
การเคลื่อนยังแบ่งเป็น การเคลื่อนในถุง (IOL ยังอยู่ในถุงเลนส์) และ การเคลื่อนนอกถุง (IOL ออกจากถุง) การเคลื่อนในถุงเกิดขึ้นเมื่อเส้นใยยึดเลนส์ฉีกขาดมากขึ้นทำให้ IOL จมไปด้านหลัง และความเสื่อมของเส้นใยยึดเลนส์จากกลุ่มอาการเอ็กซ์โฟลิเอชันเป็นสาเหตุประมาณ 40%
ตามระยะเวลาที่เกิด แบ่งเป็น การเคลื่อนระยะแรก (ภายใน 3 เดือนหลังใส่ IOL ) และ การเคลื่อนระยะหลัง (หลัง 3 เดือน) การเคลื่อนระยะแรกเกิดจากการยึด IOL ไม่ดีระหว่างผ่าตัดหรือถุงเลนส์/เส้นใยยึดเลนส์แตก การเคลื่อนระยะหลังส่วนใหญ่เกิดจากเส้นใยยึดเลนส์ไม่เพียงพอแบบค่อยเป็นค่อยไปและการหดตัวของถุงเลนส์ส่วนหน้า
จากสถิติของโรงพยาบาลมหาวิทยาลัยโชวะ ฟูจิซาโอกะ อุบัติการณ์การเคลื่อนของเลนส์คือ 16 ใน 1,639 ตา (ประมาณ 1.0%) และปัจจัยที่เกี่ยวข้อง ได้แก่ หลังการตัดม่านตาด้วยเลเซอร์ 50.0%, ประวัติการฟกช้ำตา 25.0%, กลุ่มอาการเอ็กซ์โฟลิเอชัน (XFS) 18.8%, กลุ่มอาการมาร์แฟน 12.5%
Q
หลังผ่าตัดต้อกระจกนานเท่าใดจึงเกิดการเคลื่อนของ IOL?
A
การเคลื่อนระยะแรกภายใน 3 เดือนหลังผ่าตัดมักเกิดจากปัจจัยในการผ่าตัด ในขณะที่การเคลื่อนระยะหลังอาจเกิดหลายปีถึงสิบกว่าปีหลังผ่าตัดเนื่องจากเส้นใยยึดเลนส์ไม่เพียงพอแบบค่อยเป็นค่อยไป หากมีปัจจัยพื้นหลังเช่นกลุ่มอาการเอ็กซ์โฟลิเอชันหรือจอประสาทตา เสื่อมชนิดรงควัตถุ จำเป็นต้องติดตามระยะยาว
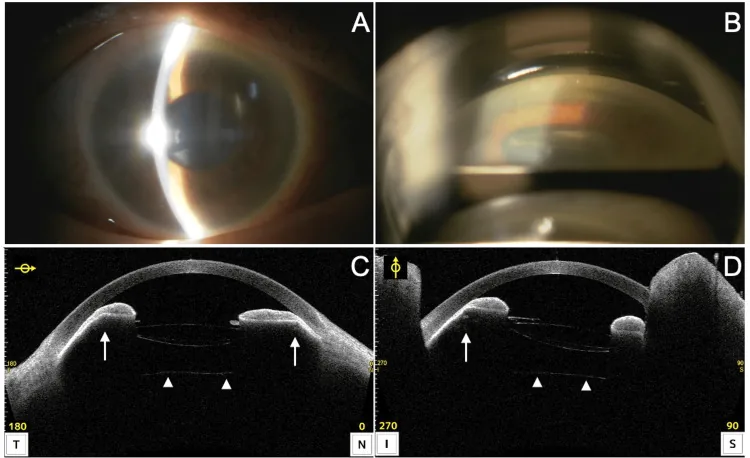
ภาพจากกล้องจุลทรรศน์หัววัด, gonioscopy และ OCT ส่วนหน้าตาแสดงการเคลื่อนมาด้านหน้าของคอมเพล็กซ์ IOL ในการเคลื่อนของ IOL Murakami K, et al. A Case of Acute Angle Closure Secondary to Pupillary Block Caused by a Dislocated Intraocular Lens-Capsular Tension Ring Complex. Cureus. 2024. Figure 3. PM
CI D: PMC11617787. License: CC BY.
กล้องจุลทรรศน์หัววัดแสดงกระจกตา บวมและช่องหน้าตาตื้น gonioscopy แสดงโครงสร้างมุมมองเห็นยาก OCT ส่วนหน้าตาแสดงการเคลื่อนมาด้านหน้าของคอมเพล็กซ์ IOL และการกดม่านตา ซึ่งเป็นอาการแสดงทางคลินิกของการเคลื่อนของ IOL
สายตาเลือนราง : เนื่องจากความผิดปกติของการหักเหแสงจากการเคลื่อน/เอียงของ IOL หรือส่วนแสงออกนอกบริเวณรูม่านตา เห็นภาพซ้อน ในตาเดียวIOL โผล่เข้าบริเวณรูม่านตา อาการจ้าและรัศมี : ปรากฏการณ์แสงไม่สบายจากขอบ IOL ภาพสั่นไหว : เนื่องจาก IOL สั่น การมองเห็น เปลี่ยนเมื่อเปลี่ยนท่าทางปวดตา และปวดศีรษะ
ในกรณีเล็กน้อย จะสังเกตเห็นการเคลื่อนของเลนส์แก้วตาเทียม ภายในบริเวณรูม่านตา ในกรณีรุนแรง จะเห็นเลนส์แก้วตาเทียม อยู่นอกบริเวณรูม่านตา ตำแหน่งมักเปลี่ยนแปลงเมื่อเปลี่ยนท่าทางของร่างกาย
การขยับลูกตาหรือกระพริบตาโดยไม่ขยายรูม่านตา สามารถสังเกตการสั่นของเลนส์แก้วตาเทียม ซึ่งมีประโยชน์ในการวินิจฉัยการเคลื่อนหลุดระดับเล็กน้อย หากเส้นใยซินน์ส่วนล่างขาดแต่ส่วนบนยังยึดอยู่ การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ในท่านั่งอาจเห็นเลนส์แก้วตาเทียม อยู่ในตำแหน่งปกติ เมื่อนอนหงาย เลนส์แก้วตาเทียม จะเอียงและจมลงด้านหลัง ดังนั้นก่อนผ่าตัดควรยืนยันท่านอนหงายภายใต้กล้องจุลทรรศน์ผ่าตัด
ในกรณีที่วุ้นตา เหลวอย่างรุนแรงหรือตาที่ไม่มีวุ้นตา เลนส์แก้วตาเทียม จะตกลงไปในช่องวุ้นตา ทำให้มีลักษณะคล้ายตาที่ไม่มีเลนส์แก้วตา (สายตายาว มาก)
หากเลนส์แก้วตาเทียม เคลื่อนเข้าสู่ช่องหน้าตา อาจเกิดภาวะแทรกซ้อนรุนแรงดังต่อไปนี้:
ความเสียหายต่อเยื่อบุผนังกระจกตา : การสัมผัสของเลนส์แก้วตาเทียม กับกระจกตา ทำให้เกิดโรคกระจกตาพุพอง 6) ต้อหิน แบบปิดมุมจากรูม่านตา เลนส์แก้วตาเทียม อุดรูม่านตา ทำให้ความดันลูกตา สูงขึ้นเฉียบพลัน6) ม่านตาอักเสบ และเลือดออกในช่องหน้าม่านตา
Sim และคณะ (2022) รายงานการเคลื่อนของเลนส์แก้วตาเทียม ไปด้านหน้าที่เกิดขึ้นตามลำดับในตาทั้งสองข้างของหญิงอายุ 64 ปีที่เป็นโรคจอประสาทตา เสื่อมชนิดรงควัตถุ6) ตาขวาเกิดโรคกระจกตาพุพอง จากความเสียหายของเยื่อบุผนังกระจกตา ตาซ้ายเกิดต้อหิน แบบปิดมุมจากรูม่านตา (ความดันลูกตา 50 มิลลิเมตรปรอท) ทั้งสองข้างจำเป็นต้องนำเลนส์แก้วตาเทียม ออก
การเคลื่อนของเลนส์แก้วตาเทียม เกิดจากความล้มเหลวของโครงสร้างรองรับของถุงเลนส์แก้วตา และเส้นใยซินน์ ปัจจัยเสี่ยงมีหลากหลาย
ปัจจัยทางตา
กลุ่มอาการเปลือกหลุดลอก (PXF) : ปัจจัยที่พบบ่อยที่สุด เส้นใยซินน์อ่อนแอลงเรื่อยๆ คิดเป็นประมาณ 40% ของการเคลื่อนหลุดในถุงเลนส์
โรคจอประสาทตา เสื่อมชนิดรงควัตถุ : ร่วมกับเส้นใยซินน์อ่อนแอ มีรายงานความชุกของการเคลื่อนของเลนส์แก้วตาเทียม หลังผ่าตัดร้อยละ 9-106)
ประวัติการผ่าตัดวุ้นตา : การบาดเจ็บของเส้นใยซินน์ระหว่างการตัดวุ้นตา ส่วนปลายหรือการสูญเสียการรองรับของวุ้นตา
สายตาสั้น มากวุ้นตา ก็มีส่วนร่วมด้วย
การอักเสบภายในตาชั้นเรื้อรัง : ในโรคยูเวียอักเสบและภาวะอื่นๆ ควรระวังความอ่อนแอของโซนูล าร์ซินน์และการเคลื่อนหลุดในถุงระยะหลัง 8)
ปัจจัยทางระบบและภายนอก
การบาดเจ็บ : การเสียรูปของลูกตาจากการบาดเจ็บแบบทื่อสามารถฉีกขาดโซนูลาร์ซินน์ได้ เป็นสาเหตุที่พบบ่อยที่สุดของการเคลื่อนหลุดของเลนส์เมื่อทราบสาเหตุชัดเจน
กลุ่มอาการมาร์แฟน
โรคผิวหนังอักเสบภูมิแพ้ : การกระแทกตาซ้ำๆ อาจทำให้โซนูลาร์ซินน์เสียหาย
โรคโฮโมซิสตินูเรีย
ความอ่อนแอของโซนูล าร์ซินน์เป็นปัญหาในกลุ่มอาการเทียมหลุดลอก ประวัติการผ่าตัดวุ้นตา สายตาสั้น มาก และเพิ่มความเสี่ยงของภาวะแทรกซ้อนระหว่างการผ่าตัดต้อกระจก และการเคลื่อนหลุดของเลนส์แก้วตาเทียม ระยะหลัง 7, 8, 9)
กลไกหลักของการเคลื่อนหลุดระยะหลังคือ การหดรัดตัวของแคปซูลด้านหน้า (capsulophimosis) หลังการเปิดแคปซูลด้านหน้าแบบโค้งต่อเนื่อง (CCC ) เซลล์เยื่อบุเลนส์ที่ขอบแผลเปิดจะเพิ่มจำนวนและเปลี่ยนเป็นไมโอไฟโบรบลาสต์ เมื่อแรงหดรัดนี้เอาชนะแรงเหวี่ยงหนีศูนย์กลางของโซนูลาร์ซินน์ การหดรัดตัวของช่องเปิดแคปซูลจะดำเนินต่อไป ความถี่และความรุนแรงของกลุ่มอาการหดรัดตัวของแคปซูลด้านหน้าขึ้นอยู่กับชนิดของเลนส์แก้วตาเทียม และพื้นหลังของตา 10) ปัจจัยเสี่ยงของการหดรัดตัวของแคปซูลด้านหน้า ได้แก่ เส้นผ่านศูนย์กลาง CCC เล็ก โซนูลาร์ซินน์อ่อนแอ กลุ่มอาการเทียมหลุดลอก จอประสาทตา เสื่อมชนิดรงควัตถุ การอักเสบภายในตาชั้นเรื้อรัง และสายตาสั้น มาก ผลกระทบของการเปิดแคปซูลด้านหลังด้วยเลเซอร์ Nd:YAG สำหรับต้อกระจก ทุติยภูมิอาจกระตุ้นให้เกิดการเคลื่อนหลุดบางส่วน
Q
กลุ่มอาการเทียมหลุดลอกคืออะไร? เกี่ยวข้องกับการเคลื่อนหลุดของเลนส์แก้วตาเทียมอย่างไร?
A
กลุ่มอาการเทียมหลุดลอก (PXF) เป็นโรคที่เกี่ยวข้องกับอายุซึ่งมีสารสีขาวคล้ายสะเก็ดไปจับที่ม่านตา ผิวเลนส์ และมุมของช่องหน้าลูกตา โซนูลาร์ซินน์จะอ่อนแอลงเรื่อยๆ จึงเป็นปัจจัยเสี่ยงที่สำคัญที่สุดสำหรับการเคลื่อนหลุดของเลนส์แก้วตาเทียม ในถุงหลังการผ่าตัดต้อกระจก คิดเป็นประมาณ 40% ของกรณีเคลื่อนหลุดในถุง มักมีม่านตา ขยายไม่ดีและต้อหิน ร่วมด้วย
การวินิจฉัย IOL เคลื่อน ขึ้นอยู่กับการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) ภายใต้การขยายม่านตา โดยตรวจสอบ 4 รายการต่อไปนี้:
ตำแหน่งของส่วนเลนส์และส่วนรองรับของ IOL สภาพของเอ็นยึดเลนส์ (Zonules) สภาพของถุงหุ้มเลนส์ การสั่นไหว (แกว่ง) ของ IOL
เพื่อแยกความแตกต่างระหว่างการเคลื่อนและการตก รวมถึงการวางแผนการผ่าตัด จำเป็นต้องประเมินในท่านอนหงายภายใต้กล้องจุลทรรศน์ผ่าตัด โดยปกติ IOL ที่อยู่ในบริเวณรูม่านตา ในท่านั่งจะเอียงและจมลงด้านหลังเมื่ออยู่ในท่านอนหงาย
วิธีการตรวจ การใช้งานหลัก กล้องจุลทรรศน์ชนิดกรีด (Slit-lamp) ประเมินตำแหน่งและการสั่นไหวของ IOL อัลตราซาวนด์แบบ B-scan ตรวจหา IOL ในช่องวุ้นตา OCT ส่วนหน้าหรือกล้องจุลทรรศน์อัลตราซาวนด์ประเมิน IOL ด้านหลังม่านตา
แม้ว่าจะยืนยัน IOL ได้ด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) แต่ในกรณีที่วุ้นตา เหลวอย่างรุนแรง IOL อาจไม่สามารถมองเห็นได้โดยตรงภายใต้กล้องจุลทรรศน์ผ่าตัด การตรวจอวัยวะภายในตา (fundus) เป็นสิ่งจำเป็น และการตกของ IOL เข้าไปในช่องวุ้นตา บ่งชี้ถึงภาวะสายตายาว อย่างรุนแรง
ใน IOL แบบหลายจุด (multifocal) หรือแบบทอริก (toric) แม้การเบี่ยงเบนเพียงเล็กน้อยก็ทำให้ประสิทธิภาพทางแสงลดลงอย่างมาก ดังนั้นควรพิจารณาการผ่าตัดแทรกแซงตั้งแต่เนิ่นๆ
การวินิจฉัยก่อนผ่าตัดจำเป็นต้องระบุว่ามีการเคลื่อนหลุดภายในถุงแคปซูลหรือนอกถุงแคปซูล วิธียก IOL ขึ้นเหนือม่านตา ขอบเขตของการตัดวุ้นตา และเครื่องมือที่จำเป็นสำหรับการนำออกและการยึดตรึง
เลนส์แก้วตา เคลื่อนบางส่วน (ตาที่ยังไม่ผ่าตัด)กลุ่มอาการมาร์แฟน (Marfan syndrome) หรือโฮโมซิสตินูเรีย (homocystinuria) ประวัติการผ่าตัดต้อกระจก เป็นขั้นตอนแรกในการวินิจฉัยแยกโรคการมองเห็น ลดลงจากต้อกระจก ทุติยภูมิIOL มักปกติ การรักษาด้วยการตัดแคปซูลหลังด้วยเลเซอร์ Nd:YAG ช่วยให้ดีขึ้นการทำงานของการมองเห็น ลดลงจากวุ้นตา ขุ่น : ไม่มีความผิดปกติของตำแหน่งส่วนหน้าหรือ IOL ยืนยันวุ้นตา ขุ่นด้วยการตรวจอวัยวะภายในตาและอัลตราซาวนด์แบบ B-mode
Mano และคณะ (2021) รายงานกรณี IOL เคลื่อน และความดันลูกตา สูงในกลุ่มอาการเอ็กซ์โฟลิเอชันระยะสุดท้าย โดยวัดมุมเอียงของ IOL ตามช่วงเวลาด้วย swept-source OCT ได้ 6.6°, 7.9° และ 8.7° ที่ 1, 4 และ 6 เดือนหลังผ่าตัดตามลำดับ4)
หาก IOL เคลื่อน บางส่วนเล็กน้อย มีผลต่อการมองเห็น น้อย และไม่มีความเสียหายต่อเนื้อเยื่อรอบข้าง การสังเกตอาการเป็นทางเลือกหนึ่ง กรณีที่มี pseudophacodonesis โดยไม่มีการเคลื่อนลงด้านล่างมักไม่มีอาการ จะทำการแก้ไขค่าสายตาเพื่อปรับปรุงการมองเห็น และติดตามอย่างใกล้ชิด
ขึ้นอยู่กับระดับของการเบี่ยงเบน การจัดตำแหน่งใหม่อาจเพียงพอ กรณีเช่น pupil capture, capsular capture, การเคลื่อนของ haptic เข้าสู่ช่องหน้าม่านตา หรือการยึดตรึงที่ไม่สมมาตรในช่วงต้นหลังผ่าตัด สามารถจัดตำแหน่งใหม่ด้วยตะขอหรือ spatula ผ่าน sideport
การรักษามาตรฐานสำหรับ IOL ที่เคลื่อนหรือตกคือการนำ IOL ที่เคลื่อนออกแล้วตามด้วยการปลูกถ่าย IOL ใหม่ด้วยการเย็บหรือยึดตรึงภายในตาขาว
การนำขึ้นสู่รูม่านตา : (1) งัดขึ้นด้วยตะขอจากพอร์ตด้านข้างที่ลิมบัส (2) ดันขึ้นด้วยปิ๊กจากพาร์สพลานาIOL ตกวุ้นตา คีบขึ้นหลังการตัดน้ำวุ้นตา ทั้งหมด หรือใช้ของเหลวเพอร์ฟลูออโรคาร์บอน (LPFC) ลอยขึ้นถึงระดับม่านตา IOL PMMAเลนส์แก้วตาเทียม IOL แบบพับได้
เพื่อป้องกันเยื่อบุผิวก้อนกระจกตา ควรใช้สารหนืด (OVD ) ขณะเคลื่อนย้ายและนำ IOL ออก
การวิเคราะห์อภิมานแบบเครือข่ายปี 2018 ยืนยันว่าทั้งสามวิธี (การตรึงม่านตา , ผ่านตาขาว , และในตาขาว ) มีประสิทธิภาพเท่าเทียมกัน (AAO PPP).7) แนะนำให้ลดกำลังของ IOL ที่ตรึงในซิลิอารีซัลคัสลง 0.5-1.0 D จากค่าที่คำนวณสำหรับในถุงแคปซูล7) การตรึง IOL อะคริลิกชิ้นเดียวชนิดเลนส์เดี่ยวในซิลิอารีซัลคัสมีข้อห้ามเนื่องจากเสี่ยงต่อการเสียดสีม่านตา การกระจายของเม็ดสี และการเอียงของ IOL 7)
การตรึงในตาขาว (วิธี Yamane)
หลักการ : สร้างอุโมงค์ตาขาว ด้วยเข็มเบอร์ 30-gauge สอดแขน IOL แบบสามชิ้นผ่าน แล้วจี้ให้เกิดหน้าแปลน ไม่ต้องใช้ไหมหรือกาว12)
ข้อดี : ตัดเยื่อบุตา น้อย รุกรานน้อย เหมาะกับการผ่าตัดต้อหิน ร่วม4)
IOL ที่แนะนำIOL ที่มีแขน PVD F (เช่น CT Lucia 602) เพื่อความทนทาน
ภาวะแทรกซ้อนหลัก : ความดันลูกตา สูง, IOL เอียง, optic capture, เลือดออกในน้ำวุ้นตา , จอประสาทตา บวมน้ำ, การกร่อนของแขน IOL ผ่านเยื่อบุตา , เยื่อบุตาอักเสบ 7)
การตรึงด้วยไหมผ่านตาขาว
หลักการ : ตรึง IOL ในซิลิอารีซัลคัสด้วยไหม ทำโดยวิธี ab interno หรือ ab externo
ไหมเย็บ : 10-0 โพลีโพรพิลีน (แบบดั้งเดิม), 9-0 โพลีโพรพิลีน, CV-8 Gore-Tex (ความต้านทานแรงดึงสูง)
ความท้าทาย : ไหม 10-0 โพลีโพรพิลีนมีความเสี่ยงขาดโดยเฉลี่ย 4–6.5 ปี
ภาวะแทรกซ้อนหลัก : การเลื่อนหลุดซ้ำของ IOL , การเอียง, เลือดออกในลูกตา, จอประสาทตาลอก , การโผล่/กร่อน/ขาดของปมไหม7)
เลนส์ห้องหน้าและการยึดติดม่านตา
ACIOL
การยึดติดม่านตา ด้วยไหม : เลนส์คลิปม่านตา หรือการเย็บ McCannel ระวังความเสี่ยงต่อความเสียหายของเซลล์บุผนังกระจกตา
หาก IOL แบบหลายชิ้นทำจากวัสดุที่ทนต่อการหัก เช่น โพลีไวนิลิดีนฟลูออไรด์ (PVD F) สามารถยึด IOL ที่เลื่อนหลุดกลับเข้ากับตาขาว ภายในโพรงวุ้นตา ได้ ในกรณีที่ IOL เลื่อนหลุดซ้ำหรือสภาพม่านตา /ตาขาว ไม่ดี อาจเปลี่ยนเป็น ACIOL เป็นทางเลือกสุดท้าย2)
Mano และคณะ (2021) ทำการยึดติดภายในตาขาว แบบมีปีก (วิธี Yamane) ร่วมกับการตัด trabecular meshwork ในหญิงอายุ 88 ปีที่มีภาวะ exfoliation syndrome ระยะสุดท้าย (ความดันลูกตา 47 mmHg)4) นำ IOL ออกผ่านแผลรูปตัว L ด้านล่าง-ขมับ (ทิศทาง 8 นาฬิกา) โดยรักษาเยื่อบุตา ส่วนบนไว้สำหรับการตัด trabecular หลังผ่าตัด 6 เดือน สายตาที่แก้ไขดีขึ้นจาก 0.2 เป็น 0.4 และความดันลูกตา ลดลงเหลือ 8 mmHg
หาก IOL เลื่อนหลุดเข้าห้องหน้าทำให้เกิด pupillary block ให้ใช้ยาขยายม่านตา (ห้ามใช้ยาหรี่ม่านตา ) หากไม่คลาย ต้องนำ IOL ออกโดยด่วน
การยึดติดผ่านตาขาว ด้วยไหมมีความเสี่ยงต่อการเลื่อนหลุดของ IOL ระยะหลังเนื่องจากการกร่อนหรือขาดของไหม ต้องติดตามระยะยาว
หลังการยึดติดภายในตาขาว มักเกิดการหนีบของม่านตา โดยเฉพาะในคนหนุ่มสาวเนื่องจากม่านตา ยืดหยุ่นสูง
การผ่าตัดเปลี่ยน IOL อาจทำให้เซลล์บุผนังกระจกตา ลดลง ควรประเมินสภาพบุผนังกระจกตา ก่อนผ่าตัด
Q
IOL ที่เลื่อนหลุดทั้งหมดต้องผ่าตัดหรือไม่?
A
ในกรณีที่เลื่อนหลุดเล็กน้อย ไม่มีผลต่อการมองเห็น มาก และไม่ทำลายเนื้อเยื่อรอบข้าง สามารถสังเกตอาการได้ อาจใช้แว่นสายตาแก้ไขและติดตามเป็นระยะ อย่างไรก็ตาม เนื่องจากอาจลุกลาม ควรพบจักษุแพทย์ทันทีหากมีอาการเปลี่ยนแปลง
Q
เลนส์แก้วตาเทียมหลายระยะที่หลุดสามารถนำกลับมาใช้ใหม่ได้หรือไม่?
A
หากเลนส์ไม่เสียหายและกำลังเหมาะสม สามารถนำกลับมาใช้ใหม่ได้โดยการยึดติดกับตาขาว (การ reposition) Eom และคณะ (2022) รายงานการใช้เทคนิค cable tie เพื่อยึดเลนส์หลายระยะที่มีห่วงรูปตัว C ด้วยแฟลนจ์ 4 จุด และฟื้นฟูการมองเห็น ทั้งไกลและใกล้ได้ดี 5) นอกจากนี้ยังมีข้อดีด้านต้นทุนเมื่อเทียบกับการเปลี่ยนเลนส์
กลไกการหลุดของเลนส์แก้วตาเทียม มีพื้นฐานมาจากความอ่อนแอและการฉีกขาดของโซนูลาร์ของ Zinn โซนูลาร์ของ Zinn เป็นเส้นใยที่ยึดถุงเลนส์กับซิลิอารีบอดี และภาพทางคลินิกจะแตกต่างกันไปตามขอบเขตของการฉีกขาด
การฉีกขาดบางส่วน : ทำให้เลนส์ (IOL ) สั่น, ม่านตา สั่น, และช่องหน้าม่านตาตื้น ตามขอบเขตของการฉีกขาดการฉีกขาดรอบวง : เลนส์ตกลงไปในโพรงวุ้นตา หรือหลุดออกไปยังช่องหน้าม่านตา
ในกลุ่มอาการเอ็กซ์โฟลิเอชัน สารเอ็กซ์โฟลิเอชันจะสะสมบนม่านตา , ผิวเลนส์, มุมช่องหน้าม่านตา , และผิวของซิลิอารีบอดี สารนี้สะสมโดยตรงบนโซนูลาร์ ทำให้เส้นใยอ่อนแอลงตามอายุ มักมีม่านตา ขยายไม่ดีร่วมด้วย ทำให้การผ่าตัดต้อกระจก ยากขึ้น
หลังการเปิดแคปซูลด้านหน้าแบบต่อเนื่องโค้ง (CCC ) เซลล์เยื่อบุผิวเลนส์ที่ขอบแผลจะเพิ่มจำนวนและเปลี่ยนเป็นไมโอไฟโบรบลาสต์ เมื่อแรงหดเข้าสู่ศูนย์กลางที่เกิดจากเซลล์เหล่านี้มากกว่าแรงเหวี่ยงออกของโซนูลาร์ จะเกิด capsulophimosis (การหดรัดของช่องเปิดแคปซูล) การเพิ่มจำนวนของเซลล์เยื่อบุผิวจากต้อกระจก ทุติยภูมิจะเพิ่มน้ำหนักของเลนส์และถุงเลนส์ ทำให้ความเครียดต่อโซนูลาร์เพิ่มขึ้นอีก 8) 9)
ในผู้ป่วยจอประสาทตา เสื่อมชนิดรงควัตถุ ความชุกของการหลุดของเลนส์แก้วตาเทียม รายงานอยู่ที่ 9-10% 6) สารพิษจากจอประสาทตา ที่เสื่อมสลายถูกสันนิษฐานว่าทำให้เกิดความเสียหายโดยตรงต่อโซนูลาร์ นอกจากนี้ยังมีข้อเสนอว่าการสลายของ blood-ocular barrier ทำให้ไซโตไคน์ในอารมณ์ขันน้ำเพิ่มขึ้น ส่งเสริมการเพิ่มจำนวนของเซลล์เยื่อบุผิวเลนส์และเร่งการหดรัดของแคปซูลด้านหน้า 6)
โรคเนื้อเยื่อเกี่ยวพันทางพันธุกรรมแบบ autosomal dominant จากการกลายพันธุ์ของยีน FBN1 นอกจากระบบโครงกระดูก (ตัวสูง, นิ้วแมงมุม, กระดูกสันหลังคด) และระบบหัวใจและหลอดเลือด (โป่งพองของเอออร์ตา, การฉีกขาด) ทางจักษุวิทยาประมาณ 60% ของผู้ป่วยมี ectopia lentis มักเลื่อนขึ้นด้านบนหรือขึ้นด้านบน-ขมับ นอกจากนี้ยังมีความเสี่ยงสูงต่อเลนส์ทรงกลม, สายตาสั้น รุนแรง, จอประสาทตาลอก , และต้อหิน
ในการยึด IOL กับตาขาว ความสามารถในการทำนายค่าสายตาลดลง โดยมีผู้ป่วยเพียงประมาณ 50% เท่านั้นที่อยู่ในช่วง ±0.5 D เทียบกับ 72% ในการยึดในถุงแคปซูล เลนส์ปรับค่าได้ด้วยแสง (Light Adjustable Lens; LAL ) คือ IOL ที่สามารถปรับกำลังได้หลังการผ่าตัดด้วยการฉายรังสีอัลตราไวโอเลต
Ma และคณะ (2023) ได้ทำการยึด LAL ด้วยวิธี ISHF (การยึดแฮปติกภายในตาขาว ) โดยใช้โทรคาร์ในผู้หญิงอายุ 53 ปีที่มีภาวะเลนส์เคลื่อนบางส่วนทั้งสองข้าง1) หลังการผ่าตัด ได้ปรับกำลังเพื่อให้เกิด micro-monovision และตาทั้งสองข้างมีสายตาไม่แก้ไข 20/20 การประยุกต์ใช้ LAL ในการยึดกับตาขาว เป็นแนวทางที่สามารถเอาชนะจุดอ่อนที่ใหญ่ที่สุดของ ISHF นั่นคือความคลาดเคลื่อนในการทำนายค่าสายตา
Bever และคณะ (2021) รายงานวิธีดัดแปลงโดยจงใจปล่อย IOL ตกลงบนจอประสาทตา จากนั้นใช้คีมขนาด 27 เกจจับปลายแฮปติกโดยตรงแล้วดึงออกนอกตาขาว 3) เทคนิคนี้ไม่ต้องจัดการในระนาบม่านตา และปลอดภัยและมีประสิทธิภาพสำหรับศัลยแพทย์ที่มีความชำนาญในการผ่าตัดวุ้นตา -จอประสาทตา ใน 4 ตา เลนส์ทั้งหมดมีความเสถียรและอยู่กึ่งกลางดี
Eom และคณะ (2022) รายงานการยึดภายในตาขาว แบบสี่จุดด้วยหน้าแปลนสำหรับ IOL หลายระยะที่เคลื่อนบางส่วนซึ่งมีแฮปติกแบบห่วง C และห่วง C คู่ โดยใช้วิธีสายรัดด้วยไหมโพลีโพรพิลีน 6-05) โดยการสร้างห่วงคล้ายสายรัดจากไหมผูก ทำให้เลนส์ถูกยึดอย่างแน่นหนาที่รอยต่อออปติก-แฮปติก ทั้งสองกรณีได้การอยู่กึ่งกลางเลนส์ที่ดีและสายตาระยะไกลและใกล้ที่ดีเยี่ยม
Ma CJ, Schallhorn CC, Stewart JM, Schallhorn JM. Modified intrascleral haptic fixation of the light adjustable lens in a case of spontaneous adult-onset bilateral lens subluxation. Am J Ophthalmol Case Rep. 2023;31:101864.
Hoang J, Gutowski M, Altaweel M, Liu Y. Combined minimally invasive conjunctival surgery with lens repositioning for traumatic bleb leak with dislocated intraocular lens. Trauma Case Rep. 2023;48:100936.
Bever GJ, Liu Y, Stewart JM. Modified technique for trocar-based sutureless scleral fixation of intraocular lenses: a new approach to haptic externalization. Am J Ophthalmol Case Rep. 2021;23:101145.
Mano Y, Mizobuchi K, Watanabe T, Watanabe A, Nakano T. Minimally invasive surgery for intraocular lens removal and intrascleral intraocular lens fixation with trabeculectomy in a patient with dislocated intraocular lens and elevated intraocular pressure. Case Rep Ophthalmol. 2021;12:538-542.
Eom Y, Lee YJ, Park SY, et al. Cable tie technique for securing scleral fixation suture to intraocular lens. Am J Ophthalmol Case Rep. 2022;27:101646.
Sim AYC, Yong MH, Tang SF, Mustapha M, Wan Abdul Halim WH. Bilateral sequential spontaneous anterior dislocated intraocular lens in a patient with retinitis pigmentosa. Cureus. 2022;14(7):e26986.
American Academy of Ophthalmology Preferred Practice Pattern Cataract and Anterior Segment Committee. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
Gross JG, Kokame GT, Weinberg DV; Dislocated In-The-Bag Intraocular Lens Study Group. In-the-bag intraocular lens dislocation. Am J Ophthalmol. 2004;137(4):630-635. PMID: 15059700. doi:10.1016/j.ajo.2003.10.037.
Hayashi K, Hirata A, Hayashi H. Possible predisposing factors for in-the-bag and out-of-the-bag intraocular lens dislocation and outcomes of intraocular lens exchange surgery. Ophthalmology. 2007;114(5):969-975. doi:10.1016/j.ophtha.2006.09.017.
Hartman M, Rauser M, Brucks M, Chalam KV. Evaluation of anterior capsular contraction syndrome after cataract surgery with commonly used intraocular lenses. Clin Ophthalmol. 2018;12:1399-1403.
Kristianslund O, Dalby M, Drolsum L. Late in-the-bag intraocular lens dislocation. J Cataract Refract Surg. 2021;47(7):942-954. PMID: 33750091. doi:10.1097/j.jcrs.0000000000000605.
Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142.