
การติดของเลนส์แก้วตาเทียมที่รูม่านตา (IOL capture)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. Pupillary capture ของเลนส์แก้วตาเทียมคืออะไร?
หัวข้อที่มีชื่อว่า “1. Pupillary capture ของเลนส์แก้วตาเทียมคืออะไร?”ภาวะที่ส่วนหนึ่งของส่วนแสงของเลนส์แก้วตาเทียม (IOL) ที่ไม่ได้ยึดติดในถุงเลนส์อย่างสมบูรณ์ยื่นออกมาด้านหน้าม่านตา เรียกว่า pupillary capture มักเกิดขึ้นหลังการยึดติดนอกถุงหรือการเย็บ แต่แม้ในการยึดติดในถุง ส่วนที่ไม่ได้ถูกหุ้มด้วยถุงเลนส์ส่วนหน้าก็อาจยื่นออกมาด้านหน้าม่านตาได้ เป็นที่ทราบกันว่าเกิดขึ้นบ่อยเมื่อมีการฉีดแก๊สระหว่างการผ่าตัดร่วมกับการตัดวุ้นตา นอกจากนี้ หลังการเย็บ IOL มักกลับเป็นซ้ำ และสันนิษฐานว่า reverse pupillary block อาจเป็นสาเหตุในบางกรณี
ในยุคปัจจุบัน เนื่องจากการยึดติดในถุงเลนส์กลายเป็นมาตรฐาน ความถี่โดยรวมมีแนวโน้มลดลง แต่ยังคงเป็นปัญหาในกรณีที่ถุงเลนส์หลังแตกหรือกรณีที่ไม่มีถุงเลนส์หลังการเย็บหรือการยึดติดในตาขาว อุบัติการณ์ใน IOL ที่เย็บกับตาขาวรายงานว่าอยู่ที่ 18 จาก 495 ตา (3.6%) 6) และถูกบันทึกว่าเป็นภาวะแทรกซ้อนระยะหลังในการศึกษาติดตามระยะยาวของการใส่ IOL เย็บร่วมกับการตัดวุ้นตา 1)
ควรสังเกตว่าการใส่ส่วนแสงของ IOL ผ่านการเปิดถุงเลนส์หลังแบบต่อเนื่อง (posterior CCC) เข้าไปในช่องเปิดถุงเลนส์หลังโดยเจตนา ซึ่งเรียกว่า “posterior optic capture” เป็นขั้นตอนที่มีเจตนาเพื่อป้องกันต้อกระจกทุติยภูมิ และแตกต่างจาก pupillary capture โดยไม่ได้ตั้งใจที่กล่าวถึงในบทความนี้
ความสัมพันธ์กับ UGH syndrome
หัวข้อที่มีชื่อว่า “ความสัมพันธ์กับ UGH syndrome”เมื่อส่วนรองรับ IOL (haptic) สัมผัสโดยตรงกับม่านตาหรือเนื้อเยื่อรอบข้างเนื่องจากการยึดติดนอกถุงหรือการยึดติดที่ไม่สมมาตร ส่วนรองรับจะเสียดสีกับม่านตาเชิงกล (iris chafing) ทำให้เม็ดสีม่านตาถูกปล่อยออกมา เม็ดสีนี้จะสะสมใน trabecula ทำให้เกิด pigmentary glaucoma และหากความเสียหายของม่านตารุนแรง อาจร่วมกับ iridocyclitis และ hyphema กลุ่มอาการนี้เรียกว่า uveitis-glaucoma-hyphema (UGH) syndrome การใส่ IOL อะคริลิกชิ้นเดียว (one-piece) ใน sulcus ปรับเลนส์มีข้อห้าม เนื่องจากอาจทำให้เกิดข้อบกพร่องในการส่องผ่านแสง การกระจายของเม็ดสี ความดันลูกตาสูง hyphema ซ้ำ และการอักเสบ 7)
เมื่อทำการตัดวุ้นตาพร้อมกันหรือฉีดแก๊ส มักเกิดขึ้นเร็วหลังการผ่าตัด (วันถึงสัปดาห์) หลังการเย็บ IOL หรือการยึดติดในตาขาว อาจเกิดขึ้นหลายเดือนถึงหลายปีหลังการผ่าตัด และมีลักษณะที่กลับเป็นซ้ำได้ง่าย ในการศึกษาของ Vote และคณะ รายงานว่าเป็นภาวะแทรกซ้อนระยะหลังในการติดตามระยะยาวหลังการตัดวุ้นตาร่วมกับการเย็บ IOL 1)
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”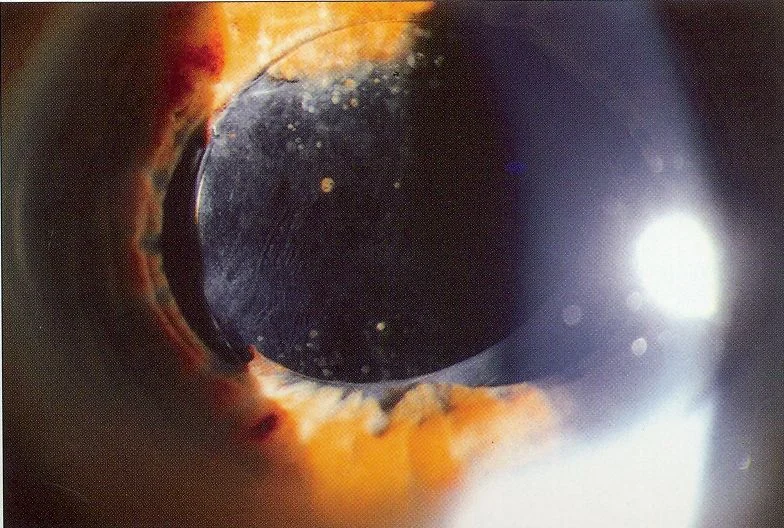
อาการที่ผู้ป่วยรู้สึก
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึก”- อาการแสบตาและกลัวแสงจากขอบแก้วตาเทียม: เกิดขึ้นโดยเฉพาะเมื่อขอบส่วนแก้วตาเทียมโผล่ในบริเวณรูม่านตา ผลโดยตรงต่อสายตาที่แก้ไขแล้วมักไม่รุนแรง
- ความผิดปกติของการหักเหแสง: สายตาเอียงหรือการเปลี่ยนแปลงค่าสายตาสั้นยาวมักเกิดขึ้นเนื่องจากการเคลื่อนของแก้วตาเทียม
- ความดันลูกตาสูง: หากส่วนแก้วตาเทียมที่ยื่นออกมาทำให้เกิดการอุดตันของรูม่านตา ความดันลูกตาอาจสูงขึ้น ทำให้เกิดอาการคล้ายภาวะต้อหินมุมปิดเฉียบพลัน
- สายตาเลือนราง: มักไม่รุนแรง แต่อาจลดลงหากมีภาวะ UGH syndrome หรือจอประสาทตาบวมน้ำชนิดซีสตอยด์ (CME) ร่วมด้วย 6)
- รูม่านตาเบี่ยงเบนหรือรูม่านตาผิดรูป: รูปร่างของรูม่านตาอาจเปลี่ยนไปเนื่องจากปฏิสัมพันธ์ระหว่างแก้วตาเทียมและม่านตา
อาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก”- แก้วตาเทียมส่วนเลนส์ยื่นออกมาด้านหน้าม่านตา: มองเห็นได้ง่ายด้วยกล้องจุลทรรศน์ชนิดกรีดหลังจากขยายรูม่านตา พบส่วนแก้วตาเทียมบางส่วนหรือทั้งหมดอยู่หน้าม่านตา
- การเปลี่ยนแปลงความลึกของช่องหน้าม่านตา: ในภาวะรูม่านตาอุดตันแบบกลับด้าน ช่องหน้าม่านตาจะลึกขึ้นโดยม่านตาโค้งไปด้านหลัง ซึ่งเป็นลักษณะเฉพาะ
- รอยรั่วแสงของม่านตา (iris transillumination defects): หลักฐานการเสียดสีของม่านตาจากขาแก้วตาเทียม ตรวจสอบเป็นสัญญาณของ UGH syndrome
- การกระจายของเม็ดสีและการสะสมของเม็ดสีในช่องหน้าม่านตา: การสะสมของเม็ดสีใน trabecular meshwork บ่งชี้ถึง UGH syndrome
- เลือดออกในช่องหน้าม่านตา: อาจเกิดขึ้นซ้ำๆ
- กระจกตาบวมน้ำ: เกิดขึ้นเมื่อขาแก้วตาเทียมสัมผัสกับ endothelial cells ของกระจกตา
แม้ว่าการมองเห็นจะไม่ได้รับผลกระทบอย่างมีนัยสำคัญ ให้พิจารณาการรักษาหากมีอาการกลัวแสงรุนแรงจากขอบเลนส์แก้วตาเทียม (IOL) หรือความดันลูกตาสูงขึ้นจากการอุดตันของรูม่านตา หากส่วนรองรับของ IOL สัมผัสกับเอ็นโดทีเลียมของกระจกตา จำเป็นต้องจัดตำแหน่งใหม่ทันที หากปล่อยไว้ ความเสียหายของเอ็นโดทีเลียมกระจกตาอาจดำเนินไปและนำไปสู่โรคกระจกตาพุพอง (bullous keratopathy) ในที่สุด
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”สาเหตุพื้นฐานของการขังของรูม่านตา (pupil capture) คือ IOL ไม่ได้ถูกยึดติดอย่างสมบูรณ์ภายในถุงเลนส์ มีรายงานปัจจัยเสี่ยงดังต่อไปนี้
| ปัจจัยเสี่ยง | กลไก |
|---|---|
| การยึดติดนอกถุงหรือการยึดติดแบบไม่สมมาตร | IOL ไม่ถูกปกคลุมด้วยถุงอย่างสมบูรณ์ |
| การเย็บ IOL ที่ซัลคัสซิลิอารี | ไม่มีการรองรับจากถุง เลนส์ มีแนวโน้มกลับเป็นซ้ำ |
| การยึดติดในชั้นสเคลอรา (รวมถึงวิธี Yamane) 8) | ไม่มีการรองรับจากถุง เลนส์ ยังคงมีการสั่นของ IOL |
| การฉีดแก๊สร่วมกับการผ่าตัดน้ำวุ้นตา | แก๊สขยายตัวดัน IOL ไปข้างหน้า |
| หลังการผ่าตัดน้ำวุ้นตา 6) | สูญเสียการรองรับ IOL จากน้ำวุ้นตา + ม่านตาหย่อน (flaccid iris) |
| ผู้ป่วยอายุน้อย | ม่านตายืดตัวได้สูง |
| การใส่ IOL อะคริลิกชิ้นเดียวในซิลิอารีซัลคัส 7) | การเสียดสีของม่านตาจากขอบด้านหน้าที่คม (ข้อห้าม) |
| ตำแหน่งเย็บตาขาวห่างจากลิมบัสน้อยกว่า 2 มม. 6) | IOL อยู่ใกล้ม่านตามากเกินไป |
ในการศึกษาของ Kokame และคณะ การกลับเป็นซ้ำลดลงอย่างมีนัยสำคัญในกลุ่มที่กำหนดตำแหน่งเย็บตาขาวให้อยู่ห่างจากลิมบัสไปทางด้านหลัง 2 มม. (p=0.025) 6)
ตรงกันข้ามกับ pupillary block ปกติ เป็นภาวะที่ความดันในช่องหน้าม่านตาสูงกว่าความดันในช่องหลังม่านตา และขอบม่านตาติดแน่นกับผิวหน้าของ IOL ทำหน้าที่เหมือนลิ้น มีลักษณะเฉพาะคือช่องหน้าม่านตาลึกและม่านตาโค้งไปทางด้านหลัง เมื่อ IOL ยื่นออกมาด้านหน้าม่านตา การไหลของ aqueous humor จากช่องหน้าไปช่องหลังจะถูกปิดกั้น ทำให้ความดันในช่องหลังเพิ่มขึ้นและเกิดวงจรอุบาทว์ การทำเลเซอร์ม่านตาทะลุ (LI) มีประสิทธิภาพในการกำจัดความแตกต่างของความดันระหว่างช่องหน้าและช่องหลัง 2)
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”| วิธีการตรวจ | เนื้อหาการประเมิน | ประเด็นสำคัญ |
|---|---|---|
| การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp) | ความสัมพันธ์ตำแหน่งระหว่างส่วนแสงของ IOL และม่านตา | ประเมินการครอบคลุมของส่วนแสงภายใต้การขยายม่านตา ตรวจสอบการยื่นของส่วนรองรับเข้าสู่ช่องหน้าม่านตาด้วย |
| การวัดความดันลูกตา | ความดันลูกตาสูงจากภาวะม่านตาปิดกั้น | การสูงขึ้นเฉียบพลันต้องได้รับการดูแลฉุกเฉิน |
| OCT ส่วนหน้าของลูกตา | การประเมินเชิงวัตถุวิสัยของความลึกช่องหน้าลูกตา ตำแหน่งเลนส์แก้วตาเทียม และความโค้งของม่านตา | มีประโยชน์ในการประเมินภาวะม่านตาปิดกั้นแบบกลับทิศ |
| กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM) | ความสัมพันธ์ตำแหน่งระหว่างเลนส์แก้วตาเทียม ซิลิอารีบอดี และซิลิอารีซัลคัส | การยืนยันตำแหน่งเลนส์แก้วตาเทียมที่เย็บหรือยึดในชั้นสเคลอรา |
| กล้องจุลทรรศน์สเปกคูลาร์ของเอ็นโดทีเลียมกระจกตา | ความหนาแน่นเซลล์เอ็นโดทีเลียมกระจกตา | การประเมินความเสียหายของเอ็นโดทีเลียมจากการสัมผัสของขาเลนส์แก้วตาเทียม |
| การตรวจมุมลูกตา (Gonioscopy) | การประเมินการสะสมเม็ดสีและการยึดติดของม่านตาส่วนหน้า | ใช้ในการประเมินกลุ่มอาการ UGH |
การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”- การเคลื่อนหรือตกของเลนส์แก้วตาเทียม (IOL): หาก IOL เคลื่อนออกจากตำแหน่งโดยสมบูรณ์และตกลงไปในช่องวุ้นตา ให้จัดการเป็นภาวะแยกต่างหาก
- กลุ่มอาการ UGH: เป็นภาวะแทรกซ้อนที่เกี่ยวข้องกับการขังของม่านตา แต่อาจเกิดขึ้นได้โดยไม่มีการขังของม่านตาเพียงจากการสัมผัสของ IOL
- การเยื้องศูนย์หรือเอียงของ IOL: IOL เยื้องภายในถุงแคปซูล แต่ไม่โผล่ออกมาด้านหน้าม่านตา
- ภาวะมุมปิดเฉียบพลัน: มีลักษณะความดันลูกตาสูง ช่องหน้าตื้น รูม่านตาขยายและตรึง แต่หลังผ่าตัด IOL ต้องแยกจากการขังของม่านตา
หากวินิจฉัยได้ชัดเจนด้วยกล้องจุลทรรศน์ชนิดกรีด ไม่จำเป็น แต่มีประโยชน์ในการประเมินการอุดตันรูม่านตาแบบกลับ (ความลึกช่องหน้าเพิ่มขึ้น การโค้งของม่านตาด้านหลัง) และบันทึกตำแหน่ง IOL อย่างเป็นกลาง โดยเฉพาะในกรณีที่เป็นซ้ำ การประเมินตำแหน่ง IOL เชิงปริมาณด้วย OCT หรือ UBM ช่วยในการกำหนดแนวทางการรักษา
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”การรักษาจะเลือกเป็นขั้นตอนตามลักษณะการเกิด การมีพังผืด และความถี่ของการกลับเป็นซ้ำ
ขั้นตอนที่ 1: การจัดตำแหน่งแบบอนุรักษ์ (เกิดเฉียบพลัน ไม่มีพังผืด)
หัวข้อที่มีชื่อว่า “ขั้นตอนที่ 1: การจัดตำแหน่งแบบอนุรักษ์ (เกิดเฉียบพลัน ไม่มีพังผืด)”- หลังจากให้ยาขยายม่านตา (tropicamide 1% + phenylephrine 2.5%) ให้ผู้ป่วยนอนหงาย → พยายามให้จัดตำแหน่งเอง
- ได้ผลหากไม่มีพังผืดระหว่างม่านตาและ IOL
- ในกรณี IOL เคลื่อนในช่องหน้าพร้อมการอุดตันรูม่านตา ให้ใช้ยาขยายม่านตา (ห้ามใช้ยาหดม่านตา)
ขั้นตอนที่ 2: การจัดตำแหน่งโดยการผ่าตัด (หากไม่จัดตำแหน่งเอง)
หัวข้อที่มีชื่อว่า “ขั้นตอนที่ 2: การจัดตำแหน่งโดยการผ่าตัด (หากไม่จัดตำแหน่งเอง)”- ผ่านแผลข้าง จัดตำแหน่งส่วนแสงของ IOL ไปด้านหลังม่านตาโดยใช้ตะขอหรือเครื่องมือปาด
- หากม่านตาและถุงหุ้มเลนส์ไม่ยึดติดกันอย่างแน่นหนา ขั้นตอนจะทำได้ง่าย
- เทคนิคการเจาะห้องหน้าด้วยเข็ม 30G แบบผู้ป่วยนอก: ภายใต้ยาชาหยอดตา เจาะห้องหน้าและฉีดสารหนืดเพื่อดัน IOL ไปด้านหลัง Kokame และคณะรายงานการรักษาผู้ป่วยนอก 54 ครั้งใน 18 ตา (3.6%) จาก 495 ตาที่มีภาวะ Pupillary capture โดยทั้งหมดจัดการได้โดยไม่ต้องนำเข้าห้องผ่าตัด 6)
ขั้นตอนที่ 3: การป้องกันการกลับเป็นซ้ำ (กรณีกลับเป็นซ้ำหลังเย็บตรึง IOL)
หัวข้อที่มีชื่อว่า “ขั้นตอนที่ 3: การป้องกันการกลับเป็นซ้ำ (กรณีกลับเป็นซ้ำหลังเย็บตรึง IOL)”หลังเย็บตรึง IOL หรือยึดในตาขาว ส่วนรับแสงจะไม่ถูกคลุมด้วยถุงหุ้มเลนส์ ทำให้ Pupillary capture เกิดซ้ำได้บ่อย
- การตัดม่านตาด้วยเลเซอร์ (LI / Iridectomy): ขจัดความแตกต่างของความดันระหว่างห้องหน้าและห้องหลังเมื่อมี Reverse pupillary block การตัดสินใจทำได้ยากแต่บางครั้งก็ได้ผล 2)
- เทคนิคการเย็บ (Suture technique): หากกลับเป็นซ้ำหลัง LI ให้พิจารณาใส่ไหมเพื่อป้องกัน IOL เลื่อนออกมาด้านหน้าม่านตา Lin และคณะรายงานการเย็บแบบห่วงสี่เหลี่ยม Kim และคณะรายงานเทคนิค Tram-track suture 3,4)
- การหดรัดม่านตาหรือเย็บเพิ่ม: สำหรับการกลับเป็นซ้ำบ่อยครั้ง ให้ลดขนาดรูม่านตาหรือทางเดินด้านหน้า IOL เพื่อป้องกันส่วนรับแสงหลุดออก มีรายงานการยับยั้งการกลับเป็นซ้ำด้วยไหมโพลีโพรพิลีนแบบมีปีก 5)
ขั้นตอนที่ 4: การเปลี่ยน IOL (กรณีไม่สามารถจัดตำแหน่งได้หรือรุนแรง)
หัวข้อที่มีชื่อว่า “ขั้นตอนที่ 4: การเปลี่ยน IOL (กรณีไม่สามารถจัดตำแหน่งได้หรือรุนแรง)”- ทำเฉพาะเมื่อการทำงานของสายตาลดลงอย่างมาก (เนื่องจากเป็นการรุกรานสูง)
- หากม่านตาและถุงหุ้มเลนส์ยึดติดแน่น หรือ IOL เคลื่อนเข้าห้องหน้าซ้ำๆ การฟื้นตัวโดยการจัดตำแหน่งเพียงอย่างเดียวทำได้ยาก และจำเป็นต้องเปลี่ยน IOL
- หาก Haptic ยื่นเข้าไปในห้องหน้าและสัมผัสกับเอ็นโดทีเลียมของกระจกตา ควรรีบจัดตำแหน่งโดยเร็วที่สุด
- วิธีการยึดเมื่อเปลี่ยน: การยึดร่องซิลิอารีของ IOL แบบสามชิ้นร่วมกับการสงวนแคปซูโลเรกซิสด้านหน้าแบบต่อเนื่อง (CCC) และการจับส่วนรับแสงให้ความมั่นคงดีเยี่ยม 7)
| วิธีการรักษา | ข้อบ่งชี้ | หมายเหตุพิเศษ |
|---|---|---|
| ขยายม่านตา + นอนหงาย | เริ่มเฉียบพลัน ไม่มีการยึดติด | ทางเลือกแรก ห้ามใช้ยาหรี่ม่านตา |
| จัดตำแหน่งด้วยตะขอ/พาย | กรณีที่ไม่สามารถจัดตำแหน่งเองได้ | ทำผ่านพอร์ตด้านข้าง |
| เจาะระบายด้วยเข็ม 30G 6) | จัดตำแหน่งแบบผู้ป่วยนอก | ภายใต้ยาชาหยอดตา ไม่ต้องใช้ห้องผ่าตัด |
| การตัดม่านตาด้วยเลเซอร์ 2) | สงสัยการอุดตันของรูม่านตาผิดปกติ | กำจัดความแตกต่างของความดันระหว่างช่องหน้าม่านตาและช่องหลัง |
| วิธีการเย็บ 3, 4) | กรณีที่กลับเป็นซ้ำหลังตัดม่านตา | ไหมเย็บตรึงผ่านตาขาว |
| การหดรัดม่านตาและการเย็บเพิ่มเติม5) | การกลับเป็นซ้ำซ้ำ | ปรับขนาดรูม่านตาและเส้นทางผ่าน |
| การเปลี่ยน IOL7) | กรณีที่ไม่สามารถจัดตำแหน่งได้หรือรุนแรง | เฉพาะเมื่อการทำงานของการมองเห็นลดลงอย่างมาก |
การป้องกัน
หัวข้อที่มีชื่อว่า “การป้องกัน”- ตำแหน่งการยึด IOL แบบเย็บตรึงกับตาขาว: การยึดที่ระยะ 2 มม. ด้านหลังลิมบัสช่วยลดการกลับเป็นซ้ำได้อย่างมีนัยสำคัญ (p=0.025).6)
- การจับส่วนแสงเมื่อยึดในซิลิอารีซัลคัส: หากแคปซูลหน้าถูกเก็บรักษาไว้ การสอดส่วนแสงเข้าไปในช่องเปิดของแคปซูลหน้าจะช่วยเพิ่มความเสถียรของ IOL.7)
- ไม่ควรใส่ IOL อะคริลิกชิ้นเดียวในซิลิอารีซัลคัส (เสี่ยงต่อการเสียดสีของม่านตาและกลุ่มอาการ UGH).7)
หลังการเย็บตรึง IOL หรือการยึดในตาขาว มักกลับเป็นซ้ำได้ง่าย ขั้นแรกให้ลองแก้ไขภาวะรูม่านตาอุดตันแบบกลับด้านด้วยการตัดม่านตาด้วยเลเซอร์2) หากยังกลับเป็นซ้ำอีก ให้ใช้วิธีการเย็บ3,4) หรือการเย็บเพิ่มเติม5) เพื่อป้องกันไม่ให้ IOL ออกมาด้านหน้าม่านตา ในบางกรณีสามารถจัดตำแหน่งใหม่ได้ด้วยเทคนิคการเจาะพาราเซนเทซิสด้วยเข็ม 30G ที่คลินิกโดยไม่ต้องนำผู้ป่วยไปห้องผ่าตัด.6)
6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด”1. ความไม่เสถียรทางกายภาพจากการยึด IOL ที่ไม่ดี
หัวข้อที่มีชื่อว่า “1. ความไม่เสถียรทางกายภาพจากการยึด IOL ที่ไม่ดี”เมื่อ IOL ไม่ได้ถูกยึดอย่างสมบูรณ์ภายในแคปซูล IOL จะแกว่งไปมาขณะเคลื่อนไหวลูกตา กระพริบตา และเปลี่ยนท่าทาง ในการยึดนอกแคปซูล ส่วนรองรับจะอยู่ในซิลิอารีซัลคัสและส่วนแสงจะอยู่ด้านหลังม่านตาทันที ทำให้แคปซูลหน้าคลุมไม่เพียงพอ การเคลื่อนไปข้างหน้าเพียงเล็กน้อยอาจทำให้ส่วนแสงหลุดออกผ่านม่านตาได้
2. การดันเลนส์แก้วตาเทียมไปข้างหน้าจากแก๊สในวุ้นตา
หัวข้อที่มีชื่อว่า “2. การดันเลนส์แก้วตาเทียมไปข้างหน้าจากแก๊สในวุ้นตา”เมื่อมีการฉีดแก๊สร่วมกับการผ่าตัดวุ้นตา แก๊สที่ขยายตัวจะดันเลนส์แก้วตาเทียม (IOL) ไปข้างหน้า ทำให้ส่วนเลนส์แก้วตาเทียมเคลื่อนผ่านระนาบรูม่านตาและหลุดออกมาด้านหน้าม่านตา หลังจากแก๊สถูกดูดซึม เลนส์จะกลับสู่ตำแหน่งเดิม แต่ในกรณีที่แคปซูลเลนส์รองรับไม่ดี มักเกิดการกลับเป็นซ้ำได้ง่าย
3. ม่านตาหย่อนหลังการตัดวุ้นตา
หัวข้อที่มีชื่อว่า “3. ม่านตาหย่อนหลังการตัดวุ้นตา”เมื่อวุ้นตาถูกกำจัดออก การรองรับเลนส์แก้วตาเทียมจากวุ้นตาจะหายไป ทำให้เลนส์ไม่มั่นคง ในภาวะที่ไม่มีแคปซูลเลนส์ จะเกิดม่านตาหย่อน (iridodonesis / flaccid iris) ซึ่งเพิ่มช่วงการเคลื่อนไหวของม่านตาในแนวหน้าหลัง ส่งผลให้ส่วนเลนส์แก้วตาเทียมหลุดออกมาด้านหน้าม่านตาได้ง่ายเมื่อรูม่านตาขยาย 6)
4. ภาวะรูม่านตาอุดตันแบบกลับทิศ (reverse pupillary block)
หัวข้อที่มีชื่อว่า “4. ภาวะรูม่านตาอุดตันแบบกลับทิศ (reverse pupillary block)”เมื่อความดันในช่องหน้าม่านตามากกว่าความดันในช่องหลังม่านตา ขอบรูม่านตาจะแนบกับผิวหน้าของเลนส์แก้วตาเทียมและทำหน้าที่เหมือนลิ้น (reverse pupillary block) การที่เลนส์แก้วตาเทียมเคลื่อนมาด้านหน้าม่านตาจะขัดขวางการไหลของอารมณ์ขันจากช่องหน้าม่านตาไปยังช่องหลังม่านตา ทำให้ความดันในช่องหลังม่านตาเพิ่มขึ้นอีกในวงจรอุบาทว์ ลักษณะเฉพาะคือช่องหน้าม่านตาลึกและม่านตาโค้งไปด้านหลัง 2)
5. กลไกการเกิดกลุ่มอาการ UGH
หัวข้อที่มีชื่อว่า “5. กลไกการเกิดกลุ่มอาการ UGH”ส่วนรองรับของเลนส์แก้วตาเทียมเสียดสีกับม่านตาโดยตรง ทำให้เม็ดสีม่านตาหลุดออก เม็ดสีจะไปสะสมที่ trabecular meshwork ทำให้เกิดต้อหินชนิดเม็ดสี และการเสียดสีอย่างต่อเนื่องทำให้เกิดม่านตาอักเสบร่วมกับซิลิอารีบอดี้และเลือดออกในช่องหน้าม่านตา ซึ่งพัฒนาไปสู่กลุ่มอาการ UGH
6. อิทธิพลของวัสดุและการออกแบบเลนส์แก้วตาเทียม
หัวข้อที่มีชื่อว่า “6. อิทธิพลของวัสดุและการออกแบบเลนส์แก้วตาเทียม”ในการยึดเลนส์แก้วตาเทียมอะคริลิกชิ้นเดียวในร่องซิลิอารี ขอบเลนส์/ขาเลนส์ด้านหน้าที่คม (sharp anterior optic/haptic edge) มักทำให้เกิดข้อบกพร่องในการส่องผ่านแสงของม่านตาและการกระจายของเม็ดสี 7) เลนส์สามชิ้นมีมุมขาเลนส์ด้านหลัง ซึ่งลดความเสี่ยงของการเสียดสีม่านตาเมื่อยึดในร่องซิลิอารี เส้นผ่านศูนย์กลางเลนส์ที่เพียงพอ (≥6.0 มม.) และความยาวขาเลนส์มีส่วนช่วยให้การยึดในร่องซิลิอารีมั่นคง
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”ความก้าวหน้าของเทคนิคการจัดเลนส์กลับในผู้ป่วยนอก
หัวข้อที่มีชื่อว่า “ความก้าวหน้าของเทคนิคการจัดเลนส์กลับในผู้ป่วยนอก”ในเทคนิคการเจาะช่องหน้าม่านตาด้วยเข็ม 30G ของ Kokame (2022) มีการจัดการตาที่มีเลนส์ติดรูม่านตา 18 ตา (3.6%) จาก 495 ตา ผ่านการทำหัตถการผู้ป่วยนอก 54 ครั้ง ทุกกรณีดำเนินการภายใต้ยาชาหยอดตาโดยไม่เจ็บปวด และสามารถเป็นทางเลือกที่มีประสิทธิภาพในสถานการณ์ที่การเข้าถึงห้องผ่าตัดมีจำกัด นอกจากนี้ยังแสดงให้เห็นว่าการวางไหมเย็บตาขาวที่ระยะ 2 มม. หลังลิมบัสช่วยลดการกลับเป็นซ้ำได้อย่างมีนัยสำคัญ (p=0.025) ซึ่งบ่งชี้ถึงความสำคัญของการปรับตำแหน่งยึดระหว่างผ่าตัดให้เหมาะสมเป็นกลยุทธ์ป้องกัน 6)
ความก้าวหน้าในการตรึงภายในตาขาว
หัวข้อที่มีชื่อว่า “ความก้าวหน้าในการตรึงภายในตาขาว”วิธี Yamane (การตรึงภายในตาขาวแบบมีปีก, 2017) เป็นเทคนิคที่ใช้เข็มคู่เพื่อตรึงแฮปติกของเลนส์แก้วตาเทียมภายในตาขาว ข้อดีเหนือวิธีการเย็บแบบดั้งเดิมคือหลีกเลี่ยงความเสี่ยงของการกร่อนหรือขาดของไหม แต่การไม่มีแคปซูลรองรับเหมือนกับวิธีการเย็บ ดังนั้นความเสี่ยงของการขังม่านตายังคงมีอยู่ 8) แนวคิดของการตรึงภายในตาขาวแบบไม่ต้องเย็บถูกรายงานครั้งแรกโดย Gabor & Pavlidis (2007) 9) และ Agarwal (2008) 10) อธิบายวิธีการตรึงแบบไม่ต้องเย็บโดยใช้กาวไฟบริน อุบัติการณ์ของการขังม่านตาและการเปรียบเทียบกับวิธีการเย็บเป็นหัวข้อที่ต้องศึกษาในอนาคต
การปรับตำแหน่งเย็บตาขาวให้เหมาะสม
หัวข้อที่มีชื่อว่า “การปรับตำแหน่งเย็บตาขาวให้เหมาะสม”การตรึงที่ระยะ 2 มม. หลังลิมบัสแสดงให้เห็นว่าลดการกลับเป็นซ้ำของการขังม่านตาได้อย่างมีนัยสำคัญ (p=0.025) และการสะสมข้อมูลเพื่อสร้างมาตรฐานของตำแหน่งตรึงที่เหมาะสมเป็นสิ่งที่พึงปรารถนา 6)
การตรึงภายในตาขาวหลีกเลี่ยงภาวะแทรกซ้อนที่เกี่ยวข้องกับไหมเย็บ (การกร่อนและการขาด) เมื่อเทียบกับวิธีการเย็บ แต่การไม่มีแคปซูลรองรับเหมือนกัน ดังนั้นความเสี่ยงของการขังม่านตายังคงมีอยู่ ข้อมูลเปรียบเทียบโดยตรงของอุบัติการณ์ระหว่างทั้งสองวิธีมีจำกัดและเป็นหัวข้อที่ต้องศึกษาในอนาคต 8)
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Vote BJ, Tranos P, Bunce C, et al. Long-term outcome of combined pars plana vitrectomy and scleral fixated sutured posterior chamber intraocular lens implantation. Am J Ophthalmol. 2006;141(2):308-312. PMID: 16458685
- 東出朋巳. 眼内レンズ毛様溝縫着後の逆瞳孔ブロックによる虹彩捕獲とその治療. IOL & RS. 2009;23(3):410-412. URL: https://cir.nii.ac.jp/crid/1573950399792764160
- Lin K, Hu Z, Lin Z, Chen T, Tang Y, Wu R. Rectangular loop suture to correct iris capture of the posterior chamber intraocular lens. BMC Ophthalmol. 2020;20:383. doi:10.1186/s12886-020-01650-3.
- Kim SI, Kim K. Tram-Track Suture Technique for Pupillary Capture of a Scleral Fixated Intraocular Lens. Case Rep Ophthalmol. 2016;7(2):290-295. PMID: 27462257. PMCID: PMC4943309. doi:10.1159/000446208.
- Kim DH, Moon DRC, Kang YK, et al. Case report: Management of recurrent pupillary optic capture with sutureless surgical technique using 7-0 polypropylene flange. Front Med (Lausanne). 2024;11:1367905. doi:10.3389/fmed.2024.1367905.
- Kokame GT, Card K, Pisig AU, Shantha JG. In office management of optic capture of scleral fixated posterior chamber intraocular lenses. Am J Ophthalmol Case Rep. 2022;25:101356. doi:10.1016/j.ajoc.2022.101356.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P52-P142.
- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142. PMID: 28457613
- Gabor SGB, Pavlidis MM. Sutureless intrascleral posterior chamber intraocular lens fixation. J Cataract Refract Surg. 2007;33(11):1851-1854. PMID: 17964387
- Agarwal A, Kumar DA, Jacob S, et al. Fibrin glue-assisted sutureless posterior chamber intraocular lens implantation in eyes with deficient posterior capsules. J Cataract Refract Surg. 2008;34(9):1433-1438. PMID: 18721701
