
Kẹt đồng tử của thủy tinh thể nhân tạo (IOL capture)
Những điểm chính cần biết
Phần tiêu đề “Những điểm chính cần biết”1. Kẹt đồng tử của thủy tinh thể nhân tạo là gì?
Phần tiêu đề “1. Kẹt đồng tử của thủy tinh thể nhân tạo là gì?”Tình trạng một phần của quang học thủy tinh thể nhân tạo (IOL) không được cố định hoàn toàn trong bao thoát ra phía trước mống mắt được gọi là kẹt đồng tử (pupillary capture). Tình trạng này thường xảy ra sau khi cố định ngoài bao hoặc khâu, nhưng ngay cả với cố định trong bao, phần không được bao trước che phủ cũng có thể lồi ra trước mống mắt. Được biết là thường xảy ra khi bơm khí trong phẫu thuật đồng thời với cắt dịch kính. Ngoài ra, sau khi khâu IOL, dễ tái phát, và được cho là block đồng tử ngược (reverse pupillary block) có thể là nguyên nhân trong một số trường hợp.
Trong thời hiện đại, vì cố định trong bao đã trở thành tiêu chuẩn, tần suất tổng thể có xu hướng giảm, nhưng vẫn còn là vấn đề trong các trường hợp vỡ bao sau hoặc trường hợp không có bao sau khi khâu hoặc cố định trong củng mạc. Tỷ lệ mắc ở IOL khâu củng mạc được báo cáo là 18 trên 495 mắt (3,6%), 6) và đã được ghi nhận là biến chứng muộn trong một nghiên cứu theo dõi dài hạn về đặt IOL khâu đồng thời với cắt dịch kính. 1)
Cần lưu ý rằng việc cố ý đưa quang học IOL qua đường mở bao sau liên tục (posterior CCC) vào lỗ mở bao sau, được gọi là “kẹt quang học bao sau” (posterior optic capture), là một thủ thuật có chủ đích để ngăn ngừa đục thủy tinh thể thứ phát, và khác với kẹt đồng tử ngẫu nhiên được thảo luận trong bài viết này.
Liên quan với hội chứng UGH
Phần tiêu đề “Liên quan với hội chứng UGH”Khi phần đỡ của IOL (haptic) tiếp xúc trực tiếp với mống mắt hoặc các mô xung quanh do cố định ngoài bao hoặc cố định không đối xứng, phần đỡ sẽ cọ xát cơ học vào mống mắt (iris chafing), giải phóng sắc tố mống mắt. Sắc tố này lắng đọng trong bè, gây glôcôm sắc tố, và nếu tổn thương mống mắt nghiêm trọng, có thể kèm theo viêm mống mắt-thể mi và xuất huyết tiền phòng. Chuỗi bệnh lý này được gọi là hội chứng viêm màng bồ đào-glôcôm-xuất huyết tiền phòng (UGH; uveitis-glaucoma-hyphema). Việc đưa IOL acrylic một mảnh (one-piece) vào rãnh thể mi bị chống chỉ định vì có thể gây khiếm khuyết xuyên sáng, phân tán sắc tố, tăng nhãn áp, xuất huyết tiền phòng tái phát và viêm. 7)
Khi thực hiện cắt dịch kính đồng thời hoặc bơm khí, tình trạng này có xu hướng xảy ra sớm sau phẫu thuật (vài ngày đến vài tuần). Sau khi khâu IOL hoặc cố định trong củng mạc, có thể xảy ra vài tháng đến vài năm sau phẫu thuật, và có đặc điểm dễ tái phát. Trong nghiên cứu của Vote và cộng sự, nó được báo cáo là biến chứng muộn trong theo dõi dài hạn sau cắt dịch kính với khâu IOL. 1)
2. Các triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Các triệu chứng chính và dấu hiệu lâm sàng”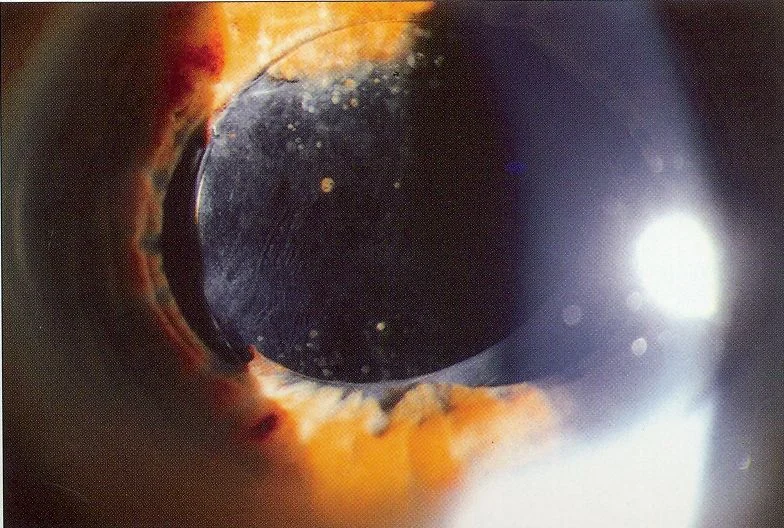
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”- Chói và sợ ánh sáng do cạnh IOL: Xuất hiện đặc trưng do phần rìa quang học lộ ra ở vùng đồng tử. Ảnh hưởng trực tiếp đến thị lực điều chỉnh thường nhẹ.
- Tật khúc xạ: Loạn thị hoặc thay đổi công suất cầu thường xảy ra do lệch IOL.
- Tăng nhãn áp: Nếu phần quang học thoát vị gây tắc đồng tử, nhãn áp có thể tăng, dẫn đến các triệu chứng giống cơn glôcôm góc đóng cấp tính.
- Giảm thị lực: Thường nhẹ, nhưng có thể giảm nếu kèm hội chứng UGH hoặc phù hoàng điểm dạng nang (CME). 6)
- Lệch đồng tử hoặc đồng tử không đều: Hình dạng đồng tử có thể thay đổi do tương tác giữa IOL và mống mắt.
Dấu hiệu lâm sàng
Phần tiêu đề “Dấu hiệu lâm sàng”- Thoát vị phần quang học IOL ra trước mống mắt: Dễ thấy khi khám đèn khe sau khi làm giãn đồng tử. Quan sát thấy một phần hoặc toàn bộ phần quang học ở phía trước mống mắt.
- Thay đổi độ sâu tiền phòng: Trong tắc đồng tử ngược, tiền phòng trở nên sâu hơn với mống mắt cong ra sau, một dấu hiệu đặc trưng.
- Khuyết xuyên sáng mống mắt (iris transillumination defects): Bằng chứng mống mắt bị cọ xát bởi các haptic IOL. Được kiểm tra như dấu hiệu của hội chứng UGH.
- Phân tán sắc tố và lắng đọng sắc tố trong tiền phòng: Lắng đọng sắc tố ở bè củng mạc gợi ý hội chứng UGH.
- Xuất huyết tiền phòng: Có thể xảy ra tái phát.
- Phù giác mạc: Xuất hiện nếu haptic IOL chạm vào nội mô giác mạc.
Ngay cả khi thị lực không bị ảnh hưởng đáng kể, hãy xem xét điều trị nếu có chứng sợ ánh sáng nghiêm trọng do cạnh IOL hoặc tăng nhãn áp do bít đồng tử. Nếu phần đỡ IOL tiếp xúc với nội mô giác mạc, cần phải điều chỉnh lại ngay lập tức; nếu không được điều trị, tổn thương nội mô giác mạc có thể tiến triển và cuối cùng dẫn đến bệnh giác mạc bọng nước.
3. Nguyên nhân và Yếu tố nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố nguy cơ”Nguyên nhân cơ bản của bắt đồng tử là IOL không được cố định hoàn toàn trong bao thể thủy tinh. Các yếu tố nguy cơ sau đây đã được báo cáo.
| Yếu tố nguy cơ | Cơ chế |
|---|---|
| Cố định ngoài bao hoặc cố định không đối xứng | IOL không được bao phủ hoàn toàn bởi bao |
| Khâu IOL vào rãnh mi | Không có hỗ trợ bao, dễ tái phát |
| Cố định trong củng mạc (bao gồm phương pháp Yamane) 8) | Không có hỗ trợ bao, IOL vẫn dao động |
| Tiêm khí đồng thời với phẫu thuật dịch kính | Khí giãn nở đẩy IOL về phía trước |
| Sau cắt dịch kính 6) | Mất hỗ trợ IOL do dịch kính + mống mắt nhão (flaccid iris) |
| Người trẻ tuổi | Độ giãn mống mắt cao |
| Đặt IOL acrylic một mảnh vào rãnh thể mi 7) | Cọ xát mống mắt do cạnh trước sắc (chống chỉ định) |
| Vị trí khâu củng mạc cách rìa giác mạc dưới 2 mm 6) | IOL quá gần mống mắt |
Trong nghiên cứu của Kokame và cộng sự, tái phát thấp hơn đáng kể ở nhóm có vị trí khâu củng mạc thống nhất cách rìa 2 mm về phía sau (p=0,025). 6)
Ngược lại với block đồng tử thông thường, đây là tình trạng áp lực tiền phòng vượt quá áp lực hậu phòng, và bờ đồng tử bám chặt vào mặt trước của IOL hoạt động như một van. Có các dấu hiệu đặc trưng như tiền phòng sâu và mống mắt cong về phía sau. Khi IOL nhô ra trước mống mắt, dòng chảy thủy dịch từ tiền phòng ra hậu phòng bị chặn, làm tăng áp lực hậu phòng và tạo thành vòng luẩn quẩn. Mở mống mắt bằng laser (LI) có hiệu quả trong việc loại bỏ chênh lệch áp lực giữa tiền phòng và hậu phòng. 2)
4. Chẩn đoán và Phương pháp Xét nghiệm
Phần tiêu đề “4. Chẩn đoán và Phương pháp Xét nghiệm”| Phương pháp xét nghiệm | Nội dung đánh giá | Điểm chính |
|---|---|---|
| Khám đèn khe | Mối quan hệ vị trí giữa phần quang học của IOL và mống mắt | Đánh giá độ che phủ phần quang học dưới giãn đồng tử. Cũng kiểm tra sự sa phần đỡ vào tiền phòng. |
| Đo nhãn áp | Tăng nhãn áp do tắc đồng tử | Tăng cấp tính cần xử trí khẩn cấp |
| OCT đoạn trước | Đánh giá khách quan độ sâu tiền phòng, vị trí IOL và độ cong mống mắt | Hữu ích để đánh giá tắc đồng tử ngược |
| Kính hiển vi siêu âm sinh học (UBM) | Mối quan hệ vị trí giữa IOL, thể mi và rãnh mi | Xác nhận vị trí IOL khâu cố định hoặc cố định trong củng mạc |
| Kính hiển vi nội mô giác mạc dạng gương | Mật độ tế bào nội mô giác mạc | Đánh giá tổn thương nội mô do tiếp xúc với chân đỡ IOL |
| Soi góc tiền phòng | Đánh giá lắng đọng sắc tố và dính mống mắt trước | Được sử dụng để đánh giá hội chứng UGH |
Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”- Sai hoặc rơi IOL: Nếu IOL hoàn toàn lệch khỏi vị trí và rơi vào buồng dịch kính, được quản lý như một bệnh cảnh riêng.
- Hội chứng UGH: Là biến chứng liên quan đến kẹp mống mắt, nhưng có thể xảy ra mà không có kẹp mống mắt chỉ do tiếp xúc IOL.
- Lệch hoặc nghiêng IOL: IOL lệch trong bao nhưng không thoát ra trước mống mắt.
- Cơn đóng góc cấp tính: Biểu hiện tăng nhãn áp, tiền phòng nông, đồng tử giãn cố định, nhưng sau phẫu thuật IOL, cần phân biệt với kẹp mống mắt.
Nếu chẩn đoán rõ ràng bằng đèn khe, không bắt buộc, nhưng hữu ích để đánh giá block đồng tử ngược (tăng độ sâu tiền phòng, cong mống mắt ra sau) và ghi nhận khách quan vị trí IOL. Đặc biệt trong các trường hợp tái phát, đánh giá định lượng vị trí IOL bằng OCT hoặc UBM giúp xác định hướng điều trị.
5. Điều trị tiêu chuẩn
Phần tiêu đề “5. Điều trị tiêu chuẩn”Điều trị được lựa chọn theo từng bước dựa trên tình trạng khởi phát, sự hiện diện của dính và tần suất tái phát.
Bước 1: Nắn chỉnh bảo tồn (Khởi phát cấp, không dính)
Phần tiêu đề “Bước 1: Nắn chỉnh bảo tồn (Khởi phát cấp, không dính)”- Sau khi dùng thuốc giãn đồng tử (tropicamid 1% + phenylephrin 2,5%), nằm ngửa → thử nắn chỉnh tự nhiên.
- Hiệu quả nếu không có dính giữa mống mắt và IOL.
- Trong trường hợp IOL trật vào tiền phòng gây block đồng tử, dùng thuốc giãn đồng tử (thuốc co đồng tử chống chỉ định).
Bước 2: Nắn chỉnh phẫu thuật (Nếu không tự nắn chỉnh)
Phần tiêu đề “Bước 2: Nắn chỉnh phẫu thuật (Nếu không tự nắn chỉnh)”- Qua đường rạch bên, nắn chỉnh phần quang học của IOL ra sau mống mắt bằng móc hoặc thìa.
- Nếu mống mắt và bao không dính chặt, thủ thuật sẽ dễ dàng.
- Kỹ thuật chọc dịch bằng kim 30G ngoại trú: Dưới gây tê nhỏ mắt, chọc tiền phòng và tiêm chất nhầy đàn hồi để đẩy IOL ra sau. Kokame và cộng sự báo cáo 54 lần điều trị ngoại trú cho 18 mắt (3,6%) trong số 495 mắt bị kẹt đồng tử, tất cả đều được xử lý mà không cần đưa vào phòng mổ. 6)
Bước 3: Phòng ngừa tái phát (trường hợp tái phát sau khi IOL được khâu cố định)
Phần tiêu đề “Bước 3: Phòng ngừa tái phát (trường hợp tái phát sau khi IOL được khâu cố định)”Sau khi khâu IOL hoặc cố định trong củng mạc, phần quang học không được bao phủ bởi bao, do đó dễ bị kẹt đồng tử tái phát.
- Mở mống mắt bằng laser (LI / cắt mống mắt): Loại bỏ chênh lệch áp suất giữa tiền phòng và hậu phòng khi có block đồng tử ngược. Khó quyết định nhưng đôi khi hiệu quả. 2)
- Kỹ thuật chỉ (chỉ giữ): Nếu tái phát sau LI, cân nhắc luồn chỉ để ngăn IOL thoát ra trước mống mắt. Lin và cộng sự báo cáo khâu vòng chữ nhật, Kim và cộng sự báo cáo kỹ thuật khâu đường ray. 3,4)
- Thu nhỏ đồng tử hoặc khâu bổ sung: Đối với tái phát nhiều lần, làm nhỏ đường kính đồng tử hoặc đường đi phía trước IOL để ngăn phần quang học thoát ra. Việc ức chế tái phát bằng chỉ polypropylene có mặt bích cũng đã được báo cáo. 5)
Bước 4: Thay IOL (trường hợp không thể nắn chỉnh hoặc nặng)
Phần tiêu đề “Bước 4: Thay IOL (trường hợp không thể nắn chỉnh hoặc nặng)”- Chỉ thực hiện khi chức năng thị giác suy giảm đáng kể (vì xâm lấn lớn).
- Nếu mống mắt và bao dính chặt, hoặc IOL bị lệch vào tiền phòng nhiều lần, việc phục hồi chỉ bằng nắn chỉnh là khó khăn và cần thay IOL.
- Nếu các haptic nhô vào tiền phòng và tiếp xúc với nội mô giác mạc, cần nắn chỉnh càng sớm càng tốt.
- Phương pháp cố định khi thay: Cố định rãnh mi của IOL ba mảnh với bảo tồn bao xé trước liên tục (CCC) và bắt quang học mang lại độ ổn định vượt trội. 7)
| Phương pháp điều trị | Chỉ định | Ghi chú đặc biệt |
|---|---|---|
| Giãn đồng tử + tư thế nằm ngửa | Khởi phát cấp tính, không dính | Lựa chọn đầu tiên. Thuốc co đồng tử chống chỉ định |
| Nắn chỉnh bằng móc/thìa | Trường hợp không tự nắn chỉnh được | Thực hiện qua cổng bên |
| Chọc dịch bằng kim 30G 6) | Nắn chỉnh ngoại trú | Dưới gây tê nhỏ mắt, không cần phòng mổ |
| Mở mống mắt bằng laser 2) | Nghi ngờ tắc đồng tử ngược | Loại bỏ chênh lệch áp suất tiền phòng-hậu phòng |
| Phương pháp khâu chỉ 3, 4) | Trường hợp tái phát sau mở mống mắt | Chỉ khâu cố định xuyên củng mạc |
| Co thắt mống mắt và khâu bổ sung5) | Tái phát nhiều lần | Điều chỉnh đường kính đồng tử và đường đi |
| Thay IOL7) | Trường hợp không thể nắn chỉnh hoặc nặng | Chỉ khi chức năng thị giác suy giảm đáng kể |
Phòng ngừa
Phần tiêu đề “Phòng ngừa”- Vị trí cố định IOL khâu củng mạc: cố định cách rìa 2 mm về phía sau làm giảm tái phát đáng kể (p=0,025).6)
- Kẹp quang học khi cố định ở rãnh mi: nếu bao trước được bảo tồn, đưa phần quang học vào lỗ mở bao trước giúp cải thiện độ ổn định của IOL.7)
- Không đặt IOL acrylic một mảnh vào rãnh mi (nguy cơ cọ xát mống mắt và hội chứng UGH).7)
Sau IOL khâu hoặc cố định trong củng mạc, dễ tái phát. Đầu tiên, thử giải quyết block đồng tử ngược bằng laser mở mống mắt2). Nếu vẫn tái phát, dùng phương pháp khâu chỉ3,4) hoặc khâu bổ sung5) để ngăn IOL ra trước mống mắt. Trong một số trường hợp, có thể nắn chỉnh bằng kỹ thuật chọc dịch kính kim 30G tại phòng khám mà không cần đưa bệnh nhân vào phòng mổ.6)
6. Sinh lý bệnh và cơ chế phát sinh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế phát sinh chi tiết”1. Mất ổn định vật lý do cố định IOL kém
Phần tiêu đề “1. Mất ổn định vật lý do cố định IOL kém”Khi IOL không được cố định hoàn toàn trong bao, IOL sẽ dao động ra trước và ra sau khi cử động mắt, chớp mắt và thay đổi tư thế. Trong cố định ngoài bao, phần đỡ nằm ở rãnh mi và phần quang học ngay sau mống mắt, do đó bao trước che phủ không đủ. Một dịch chuyển nhỏ về phía trước có thể khiến phần quang học thoát ra qua mống mắt.
2. Đẩy thể thủy tinh nhân tạo ra trước do khí nội nhãn
Phần tiêu đề “2. Đẩy thể thủy tinh nhân tạo ra trước do khí nội nhãn”Khi khí được bơm vào đồng thời với phẫu thuật dịch kính, khí giãn nở sẽ đẩy IOL ra phía trước, làm phần quang học vượt qua mặt phẳng đồng tử và thoát ra trước mống mắt. Sau khi khí được hấp thụ, IOL trở về vị trí cũ, nhưng ở những trường hợp hỗ trợ bao không đủ, tái phát thường xảy ra.
3. Mống mắt nhão sau cắt dịch kính
Phần tiêu đề “3. Mống mắt nhão sau cắt dịch kính”Khi dịch kính bị loại bỏ, sự hỗ trợ IOL từ dịch kính mất đi, khiến IOL không ổn định. Trong trạng thái thiếu bao thể thủy tinh, mống mắt trở nên nhão (iridodonesis / flaccid iris), làm tăng biên độ chuyển động trước-sau của mống mắt. Kết quả là, phần quang học dễ thoát ra trước mống mắt khi đồng tử giãn. 6)
4. Block đồng tử ngược (reverse pupillary block)
Phần tiêu đề “4. Block đồng tử ngược (reverse pupillary block)”Khi áp lực tiền phòng vượt quá áp lực hậu phòng, bờ đồng tử áp sát vào mặt trước IOL và hoạt động như một van (block đồng tử ngược). IOL thoát ra trước mống mắt làm tắc nghẽn dòng thủy dịch từ tiền phòng ra hậu phòng, khiến áp lực hậu phòng tăng thêm trong một vòng luẩn quẩn. Dấu hiệu đặc trưng là tiền phòng sâu và mống mắt cong ra sau. 2)
5. Cơ chế phát sinh hội chứng UGH
Phần tiêu đề “5. Cơ chế phát sinh hội chứng UGH”Phần đỡ IOL cọ xát cơ học vào mống mắt giải phóng sắc tố mống mắt. Sắc tố lắng đọng ở bè củng mạc gây glôcôm sắc tố, và sự cọ xát liên tục dẫn đến viêm mống mắt-thể mi và xuất huyết tiền phòng, tiến triển thành hội chứng UGH.
6. Ảnh hưởng của vật liệu và thiết kế IOL
Phần tiêu đề “6. Ảnh hưởng của vật liệu và thiết kế IOL”Trong cố định rãnh mi của IOL acrylic một mảnh, cạnh quang học/đỡ trước sắc (sharp anterior optic/haptic edge) dễ gây khuyết xuyên sáng mống mắt và phân tán sắc tố. 7) IOL ba mảnh có góc đỡ sau, giảm nguy cơ cọ xát mống mắt khi cố định rãnh mi. Đường kính quang học đủ (≥6,0 mm) và chiều dài đỡ góp phần ổn định cố định rãnh mi.
7. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai”Phát triển kỹ thuật nắn chỉnh ngoại trú
Phần tiêu đề “Phát triển kỹ thuật nắn chỉnh ngoại trú”Trong kỹ thuật chọc dịch tiền phòng bằng kim 30G của Kokame (2022), 18 mắt (3,6%) trong số 495 mắt bị kẹt đồng tử đã được quản lý qua 54 thủ thuật ngoại trú. Tất cả các trường hợp đều được thực hiện dưới gây tê nhỏ mắt không đau, có thể là một phương pháp thay thế hiệu quả trong các tình huống hạn chế tiếp cận phòng mổ. Cũng đã được chứng minh rằng đặt chỉ khâu củng mạc cách rìa 2 mm làm giảm tái phát đáng kể (p=0,025), cho thấy tầm quan trọng của việc tối ưu hóa vị trí cố định trong phẫu thuật như một chiến lược dự phòng. 6)
Tiến bộ trong Cố định Nội củng mạc
Phần tiêu đề “Tiến bộ trong Cố định Nội củng mạc”Phương pháp Yamane (cố định nội củng mạc có mặt bích, 2017) là kỹ thuật sử dụng kim đôi để cố định haptic IOL bên trong củng mạc. Ưu điểm so với phương pháp khâu truyền thống là tránh được nguy cơ xói mòn hoặc đứt chỉ, nhưng không có hỗ trợ bao thể thủy tinh giống như phương pháp khâu, do đó nguy cơ kẹt đồng tử vẫn còn. 8) Khái niệm cố định nội củng mạc không khâu lần đầu được báo cáo bởi Gabor & Pavlidis (2007) 9), và Agarwal (2008) 10) mô tả phương pháp cố định không khâu sử dụng keo fibrin. Tỷ lệ kẹt đồng tử và so sánh với phương pháp khâu là các chủ đề cần nghiên cứu trong tương lai.
Tối ưu hóa Vị trí Khâu Củng mạc
Phần tiêu đề “Tối ưu hóa Vị trí Khâu Củng mạc”Cố định cách rìa giác mạc 2 mm về phía sau đã được chứng minh làm giảm đáng kể tái phát kẹt đồng tử (p=0,025), và việc tích lũy dữ liệu để chuẩn hóa vị trí cố định tối ưu là mong muốn. 6)
Cố định nội củng mạc tránh được các biến chứng liên quan đến chỉ khâu (xói mòn và đứt) so với phương pháp khâu, nhưng không có hỗ trợ bao thể thủy tinh là giống nhau, do đó nguy cơ kẹt đồng tử vẫn còn. Dữ liệu so sánh trực tiếp tỷ lệ giữa hai phương pháp còn hạn chế và là chủ đề cần nghiên cứu trong tương lai. 8)
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”- Vote BJ, Tranos P, Bunce C, et al. Long-term outcome of combined pars plana vitrectomy and scleral fixated sutured posterior chamber intraocular lens implantation. Am J Ophthalmol. 2006;141(2):308-312. PMID: 16458685
- 東出朋巳. 眼内レンズ毛様溝縫着後の逆瞳孔ブロックによる虹彩捕獲とその治療. IOL & RS. 2009;23(3):410-412. URL: https://cir.nii.ac.jp/crid/1573950399792764160
- Lin K, Hu Z, Lin Z, Chen T, Tang Y, Wu R. Rectangular loop suture to correct iris capture of the posterior chamber intraocular lens. BMC Ophthalmol. 2020;20:383. doi:10.1186/s12886-020-01650-3.
- Kim SI, Kim K. Tram-Track Suture Technique for Pupillary Capture of a Scleral Fixated Intraocular Lens. Case Rep Ophthalmol. 2016;7(2):290-295. PMID: 27462257. PMCID: PMC4943309. doi:10.1159/000446208.
- Kim DH, Moon DRC, Kang YK, et al. Case report: Management of recurrent pupillary optic capture with sutureless surgical technique using 7-0 polypropylene flange. Front Med (Lausanne). 2024;11:1367905. doi:10.3389/fmed.2024.1367905.
- Kokame GT, Card K, Pisig AU, Shantha JG. In office management of optic capture of scleral fixated posterior chamber intraocular lenses. Am J Ophthalmol Case Rep. 2022;25:101356. doi:10.1016/j.ajoc.2022.101356.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P52-P142.
- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142. PMID: 28457613
- Gabor SGB, Pavlidis MM. Sutureless intrascleral posterior chamber intraocular lens fixation. J Cataract Refract Surg. 2007;33(11):1851-1854. PMID: 17964387
- Agarwal A, Kumar DA, Jacob S, et al. Fibrin glue-assisted sutureless posterior chamber intraocular lens implantation in eyes with deficient posterior capsules. J Cataract Refract Surg. 2008;34(9):1433-1438. PMID: 18721701
