
انحباس الحدقة للعدسة داخل العين (IOL capture)
نظرة سريعة على النقاط الرئيسية
Section titled “نظرة سريعة على النقاط الرئيسية”1. ما هو انحباس الحدقة للعدسة داخل العين؟
Section titled “1. ما هو انحباس الحدقة للعدسة داخل العين؟”تُسمى الحالة التي يبرز فيها جزء من الجزء البصري للعدسة داخل العين (IOL) غير المثبتة بالكامل داخل الكيسة أمام القزحية بانحباس الحدقة (pupillary capture). يحدث هذا غالبًا بعد التثبيت خارج الكيسة أو الخياطة، ولكن حتى مع التثبيت داخل الكيسة، قد يبرز الجزء غير المغطى بالكيسة الأمامية أمام القزحية. من المعروف أنه يحدث غالبًا عند حقن الغاز أثناء الجراحة المتزامنة مع جراحة الجسم الزجاجي. أيضًا، بعد خياطة العدسة داخل العين، يميل إلى التكرار، ويُعتقد أن انسداد الحدقة العكسي (reverse pupillary block) قد يكون سببًا في بعض الحالات.
في العصر الحديث، نظرًا لأن التثبيت داخل الكيسة أصبح معيارًا، فإن التكرار الإجمالي يتناقص، لكنه لا يزال يمثل مشكلة في حالات تمزق الكيسة الخلفية أو الحالات عديمة الكيسة بعد الخياطة أو التثبيت داخل الصلبة. تم الإبلاغ عن معدل حدوثه في العدسات داخل العين المخيطة للصلبة بـ 18 عينًا من 495 عينًا (3.6%)، 6) وقد تم تسجيله كمضاعف متأخر في دراسة متابعة طويلة الأمد لإدخال العدسة المخيطة بالتزامن مع جراحة الجسم الزجاجي. 1)
تجدر الإشارة إلى أن الإدخال المتعمد للجزء البصري للعدسة داخل العين من خلال فتح الكيسة الخلفية المستمر (posterior CCC) في فتحة الكيسة الخلفية، والمعروف باسم “التقاط الكيسة الخلفية البصري” (posterior optic capture)، هو إجراء متعمد للوقاية من إعتام عدسة العين الثانوي، ويختلف عن انحباس الحدقة العرضي الذي تتناوله هذه المقالة.
العلاقة بمتلازمة UGH
Section titled “العلاقة بمتلازمة UGH”عندما تتلامس عناصر دعم العدسة داخل العين (الهيبتيك) بشكل مباشر مع القزحية أو الأنسجة المحيطة بسبب التثبيت خارج الكيسة أو التثبيت غير المتماثل، فإن عناصر الدعم تحتك بالقزحية ميكانيكيًا (iris chafing)، مما يؤدي إلى إطلاق صبغة القزحية. تترسب هذه الصبغة في الشبكة التربيقية، مما يسبب الجلوكوما الصباغية، وإذا كان تلف القزحية شديدًا، فقد يترافق مع التهاب القزحية والجسم الهدبي ونزيف الغرفة الأمامية. تُعرف هذه المجموعة من الحالات بمتلازمة التهاب القزحية والجلوكوما ونزيف الغرفة الأمامية (UGH; uveitis-glaucoma-hyphema). يُمنع إدخال العدسة داخل العين المصنوعة من الأكريليك أحادي القطعة (one-piece) في التلم الهدبي لأنه يمكن أن يسبب عيوبًا في الشفافية، وتشتت الصبغة، وارتفاع ضغط العين، ونزيف الغرفة الأمامية المتكرر، والالتهاب. 7)
عند إجراء جراحة الجسم الزجاجي المتزامنة أو حقن الغاز، فإنه يميل إلى الحدوث مبكرًا بعد الجراحة (أيام إلى أسابيع). بعد خياطة العدسة داخل العين أو التثبيت داخل الصلبة، قد يحدث بعد عدة أشهر إلى سنوات من الجراحة، ويتميز بالميل إلى التكرار. في دراسة أجراها Vote وآخرون، تم الإبلاغ عنه كمضاعف متأخر في المتابعة طويلة الأمد بعد جراحة الجسم الزجاجي مع خياطة العدسة داخل العين. 1)
2. الأعراض الرئيسية والنتائج السريرية
Section titled “2. الأعراض الرئيسية والنتائج السريرية”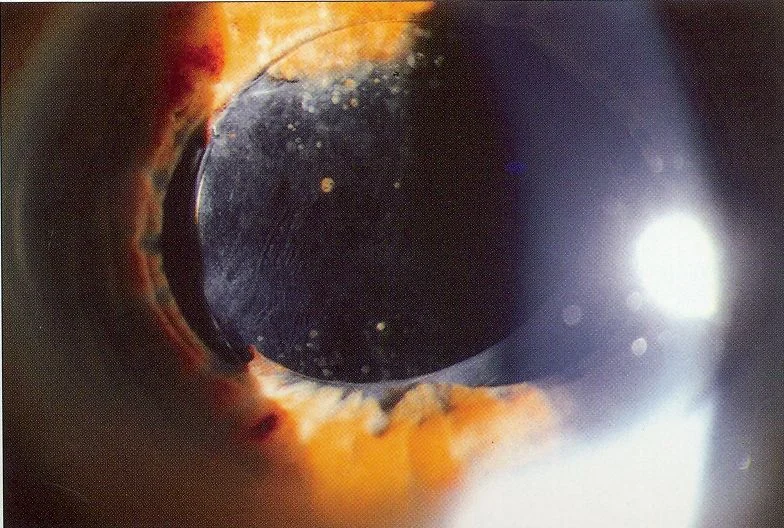
الأعراض الذاتية
Section titled “الأعراض الذاتية”- وهج حافة العدسة داخل العين ورهاب الضوء: يظهر بشكل مميز نتيجة تعرض حافة الجزء البصري لمنطقة الحدقة. عادة ما يكون التأثير المباشر على حدة البصر المصححة طفيفًا.
- الأخطاء الانكسارية: من الشائع حدوث اللابؤرية أو تغيرات في القدرة الكروية بسبب انحراف العدسة داخل العين.
- ارتفاع ضغط العين: عندما يسبب الجزء البصري المنفتق انسدادًا حدقيًا، قد يرتفع ضغط العين، مما يؤدي إلى أعراض مشابهة لنوبة انسداد الزاوية الحادة.
- انخفاض حدة البصر: عادة ما يكون طفيفًا، ولكنه قد ينخفض في حالة متلازمة UGH أو الوذمة البقعية الكيسية (CME). 6)
- انحراف الحدقة أو تشوهها: قد يتغير شكل الحدقة نتيجة التفاعل بين العدسة داخل العين والقزحية.
النتائج السريرية
Section titled “النتائج السريرية”- انفتاق الجزء البصري للعدسة داخل العين أمام القزحية: يمكن رؤيته بسهولة تحت المجهر الحيوي بعد توسيع الحدقة. يُلاحظ جزء أو كل الجزء البصري أمام القزحية.
- تغير في عمق الغرفة الأمامية: في حالة انسداد الحدقة العكسي، تصبح الغرفة الأمامية أعمق مع انحناء القزحية للخلف، وهي علامة مميزة.
- عيوب إضاءة القزحية (iris transillumination defects): دليل على احتكاك القزحية بأجزاء دعم العدسة داخل العين. يتم التحقق منها كعلامة لمتلازمة UGH.
- تشتت الصبغة وترسبها في الغرفة الأمامية: يشير ترسب الصبغة في الشبكة التربيقية إلى متلازمة UGH.
- نزيف الغرفة الأمامية: قد يحدث بشكل متكرر.
- وذمة القرنية: تظهر عندما تلامس أجزاء دعم العدسة داخل العين البطانة القرنية.
حتى إذا لم تكن الرؤية متأثرة بشكل كبير، يجب النظر في العلاج إذا كان هناك حساسية شديدة للضوء بسبب حافة العدسة داخل العين (IOL) أو ارتفاع ضغط العين الناتج عن انسداد الحدقة. إذا كان الجزء الداعم للعدسة داخل العين ملامسًا للبطانة القرنية، فإن إعادة الوضع الفوري ضرورية، وإلا فقد يتطور تلف البطانة القرنية تدريجيًا ويؤدي في النهاية إلى اعتلال القرنية الفقاعي.
3. الأسباب وعوامل الخطر
Section titled “3. الأسباب وعوامل الخطر”السبب الأساسي لانحباس الحدقة هو أن العدسة داخل العين (IOL) ليست مثبتة بالكامل داخل كيس العدسة. تم الإبلاغ عن عوامل الخطر التالية.
| عامل الخطر | الآلية |
|---|---|
| التثبيت خارج الكيس أو التثبيت غير المتماثل | العدسة داخل العين (IOL) غير مغطاة بالكامل بالكيس |
| خياطة العدسة داخل العين (IOL) في التلم الهدبي | لا يوجد دعم كيسي، عرضة للتكرار |
| التثبيت داخل الصلبة (بما في ذلك طريقة ياماني) 8) | لا يوجد دعم كيسي، يبقى تذبذب العدسة داخل العين (IOL) |
| حقن الغاز بالتزامن مع جراحة الجسم الزجاجي | الغاز المتوسع يدفع العدسة داخل العين (IOL) إلى الأمام |
| بعد استئصال الجسم الزجاجي 6) | فقدان دعم العدسة داخل العين (IOL) من الجسم الزجاجي + ارتخاء القزحية (flaccid iris) |
| الشباب | قابلية عالية لتمدد القزحية |
| إدخال عدسة IOL أكريليكية أحادية القطعة في التلم الهدبي 7) | احتكاك القزحية بسبب الحافة الحادة الأمامية (ممنوع) |
| موضع خياطة الصلبة على بعد أقل من 2 مم من الحوف 6) | قرب العدسة IOL من القزحية بشكل مفرط |
في دراسة كوكامي وآخرين، كان التكرار أقل بشكل ملحوظ في المجموعة التي تم فيها توحيد موضع خياطة الصلبة على بعد 2 مم خلف الحوف (p=0.025). 6)
على عكس انسداد الحدقة الطبيعي، هو حالة يرتفع فيها ضغط الغرفة الأمامية عن ضغط الغرفة الخلفية، ويلتصق حافة الحدقة بالسطح الأمامي للعدسة IOL لتعمل كصمام. تظهر علامات مميزة مثل تعمق الغرفة الأمامية وانحناء القزحية للخلف. عندما تبرز العدسة IOL أمام القزحية، يتم حجب مسار تدفق الخلط المائي من الأمام إلى الخلف، مما يزيد من ضغط الغرفة الخلفية ويشكل حلقة مفرغة. يعتبر بضع القزحية بالليزر (LI) فعالاً في تخفيف فرق الضغط بين الغرفتين. 2)
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”| طريقة الفحص | محتوى التقييم | النقاط الرئيسية |
|---|---|---|
| فحص المصباح الشقي | العلاقة الموضعية بين الجزء البصري للعدسة IOL والقزحية | تقييم تغطية الجزء البصري تحت توسيع الحدقة. التحقق أيضًا من بروز الجزء الداعم إلى الغرفة الأمامية |
| قياس ضغط العين | ارتفاع ضغط العين بسبب انسداد الحدقة | ارتفاع حاد يتطلب تدخلاً عاجلاً |
| التصوير المقطعي للجزء الأمامي (OCT) | تقييم موضوعي لعمق الغرفة الأمامية وموضع العدسة داخل العين وانحناء القزحية | مفيد لتقييم انسداد الحدقة العكسي |
| الفحص بالموجات فوق الصوتية المجهرية (UBM) | العلاقة الموضعية بين العدسة داخل العين والجسم الهدبي والتلم الهدبي | تأكيد موضع العدسة المثبتة بالخياطة أو التثبيت داخل الصلبة |
| المجهر المرآوي للبطانة القرنية | كثافة الخلايا البطانية للقرنية | تقييم الضرر البطاني الناتج عن تلامس دعامة العدسة |
| فحص زاوية العين (غونيوسكوبي) | تقييم التصبغ والالتصاق الأمامي للقزحية | يستخدم لتقييم متلازمة UGH |
التشخيص التفريقي
Section titled “التشخيص التفريقي”- خلع أو سقوط العدسة داخل العين (IOL): إذا انزاحت العدسة تمامًا عن موضعها وسقطت في التجويف الزجاجي، يتم التعامل معها كحالة منفصلة.
- متلازمة UGH: هي مضاعفة مرتبطة بانحباس الحدقة، ولكنها قد تحدث دون انحباس الحدقة فقط بسبب تلامس العدسة.
- انحراف أو ميلان العدسة داخل العين (IOL): تنحرف العدسة داخل الكيسة دون بروز أمام القزحية.
- نوبة انغلاق الزاوية الحادة: تتميز بارتفاع ضغط العين، ضيق الغرفة الأمامية، وتثبيت الحدقة المتوسعة، ولكن بعد جراحة العدسة، من المهم التفريق بينها وبين انحباس الحدقة.
إذا كان التشخيص واضحًا بفحص المصباح الشقي، فهو ليس ضروريًا، ولكنه مفيد لتقييم انسداد الحدقة العكسي (زيادة عمق الغرفة الأمامية، تقوس القزحية الخلفي) والتسجيل الموضوعي لموضع العدسة. خاصة في الحالات المتكررة، يساعد التقييم الكمي لموضع العدسة باستخدام OCT أو UBM في تحديد خطة العلاج.
5. العلاج القياسي
Section titled “5. العلاج القياسي”يتم اختيار العلاج تدريجيًا وفقًا لظروف ظهور الأعراض، وجود التصاقات، وتكرار النوبات.
الخطوة 1: الرد المحافظ (البداية الحادة، بدون التصاقات)
Section titled “الخطوة 1: الرد المحافظ (البداية الحادة، بدون التصاقات)”- بعد إعطاء موسعات الحدقة (تروبيكاميد 1% + فينيليفرين 2.5%)، يتم وضع المريض على الظهر → محاولة الرد التلقائي.
- فعال في حالة عدم وجود التصاقات بين القزحية والعدسة.
- في حالة خلع العدسة داخل الغرفة الأمامية مع انسداد الحدقة، يتم استخدام موسعات الحدقة (مضادات الانقباض ممنوعة).
الخطوة 2: الرد الجراحي (إذا لم يحدث الرد التلقائي)
Section titled “الخطوة 2: الرد الجراحي (إذا لم يحدث الرد التلقائي)”- من خلال فتحة جانبية، يتم رد الجزء البصري للعدسة خلف القزحية باستخدام خطاف أو ملعقة.
- إذا لم تكن القزحية والكيس ملتصقين بشدة، يكون الإجراء سهلاً.
- تقنية البزل بإبرة 30G في العيادة الخارجية: تحت التخدير الموضعي، يتم ثقب الحجرة الأمامية وحقن مادة لزجة مرنة لدفع العدسة داخل العين إلى الخلف. أبلغ Kokame وزملاؤه عن 54 جلسة علاج خارجي لـ 18 عينًا (3.6%) من أصل 495 عينًا مصابة بانحباس الحدقة، وتمت إدارتها جميعًا دون نقل إلى غرفة العمليات. 6)
الخطوة 3: الوقاية من التكرار (حالات التكرار بعد تثبيت العدسة داخل العين بالخياطة)
Section titled “الخطوة 3: الوقاية من التكرار (حالات التكرار بعد تثبيت العدسة داخل العين بالخياطة)”بعد تثبيت العدسة داخل العين بالخياطة أو التثبيت داخل الصلبة، لا يُغطى الجزء البصري بالكيس، مما يجعل انحباس الحدقة متكررًا.
- بضع القزحية بالليزر (LI / استئصال القزحية): يحل فرق الضغط بين الحجرتين الأمامية والخلفية عند وجود انسداد حدقي عكسي. قد يكون فعالاً رغم صعوبة تحديد الحالات المناسبة. 2)
- تقنية الخيط (خيط التثبيت): في حالة التكرار بعد بضع القزحية بالليزر، يُنظر في تمرير خيط لمنع انزلاق العدسة داخل العين أمام القزحية. أبلغ Lin وزملاؤه عن خياطة حلقة مستطيلة، وأبلغ Kim وزملاؤه عن تقنية خياطة مسار الترام. 3,4)
- تضييق الحدقة أو خياطة إضافية: للتكرار المتكرر، يتم تصغير قطر الحدقة أو ممر المرور أمام العدسة لمنع انزلاق الجزء البصري. كما تم الإبلاغ عن تثبيط التكرار باستخدام خياطة البولي بروبيلين ذات الحواف. 5)
الخطوة 4: استبدال العدسة داخل العين (حالات عدم إمكانية الإرجاع أو الشديدة)
Section titled “الخطوة 4: استبدال العدسة داخل العين (حالات عدم إمكانية الإرجاع أو الشديدة)”- يتم إجراؤه فقط عند انخفاض حاد في الوظيفة البصرية (لأنه تدخل جراحي كبير).
- إذا كانت القزحية والكيس ملتصقين بشدة، أو كان خلع العدسة داخل العين إلى الحجرة الأمامية متكررًا، يكون من الصعب التعافي بمجرد الإرجاع، ويصبح استبدال العدسة ضروريًا.
- إذا كانت أجزاء الدعم بارزة في الحجرة الأمامية وتلامس بطانة القرنية، يجب الإرجاع في أسرع وقت ممكن.
- طريقة التثبيت عند الاستبدال: التثبيت في التلم الهدبي لعدسة ثلاثية القطع مع الحفاظ على فتحة المحفظة الأمامية المستديرة المستمرة (CCC) والتقاط البصري يوفر ثباتًا ممتازًا. 7)
| طريقة العلاج | المؤشرات | ملاحظات خاصة |
|---|---|---|
| توسيع الحدقة + وضع الاستلقاء | بداية حادة، لا التصاقات | الخيار الأول. مضادات التقلص ممنوعة |
| إعادة وضع بالخطاف/الملعقة | حالات لا يمكن إعادة وضعها تلقائياً | يتم عبر المدخل الجانبي |
| بزل بإبرة 30G 6) | إعادة وضع في العيادة الخارجية | تحت تخدير موضعي بالقطرات، لا حاجة لغرفة العمليات |
| بضع القزحية بالليزر 2) | اشتباه في انسداد حدقي عكسي | إزالة فرق الضغط بين الحجرتين الأمامية والخلفية |
| طريقة الخياطة 3, 4) | حالات متكررة بعد بضع القزحية | خياطة تثبيت عبر الصلبة |
| تضييق القزحية وخياطة إضافية5) | تكرار الانتكاس | ضبط قطر حدقة العين ومسار المرور |
| تبديل العدسة داخل العين7) | حالات غير قابلة للإصلاح أو شديدة | فقط عند تدهور الرؤية بشكل كبير |
الوقاية
Section titled “الوقاية”- موضع تثبيت العدسة داخل العين المخيطة للصلبة: التثبيت على بعد 2 مم خلف الحوف يقلل بشكل ملحوظ من التكرار (p=0.025).6)
- التقاط البصري عند التثبيت في التلم الهدبي: إذا تم الحفاظ على محفظة العدسة الأمامية، فإن إدخال الجزء البصري في فتحة المحفظة يحسن استقرار العدسة داخل العين.7)
- لا يتم إدخال العدسة داخل العين الأكريليكية أحادية القطعة في التلم الهدبي (خطر احتكاك القزحية ومتلازمة UGH).7)
بعد تثبيت العدسة داخل العين بالخياطة أو التثبيت داخل الصلبة، يكون التكرار مرتفعًا. أولاً، حاول حل كتلة الحدقة العكسية باستخدام بضع القزحية بالليزر2). إذا استمر التكرار، استخدم طريقة الخياطة3,4) أو الخياطة الإضافية5) لمنع العدسة من البروز أمام القزحية. في بعض الحالات، يمكن إعادة الوضع باستخدام تقنية البزل بإبرة 30G في العيادة دون نقل المريض إلى غرفة العمليات.6)
6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية”1. عدم الاستقرار المادي بسبب سوء تثبيت العدسة داخل العين
Section titled “1. عدم الاستقرار المادي بسبب سوء تثبيت العدسة داخل العين”عندما لا تكون العدسة داخل العين مثبتة بالكامل داخل المحفظة، فإنها تتأرجح للأمام والخلف مع حركة العين والرمش وتغيير وضع الجسم. في التثبيت خارج المحفظة، يقع الجزء الداعم في التلم الهدبي والجزء البصري خلف القزحية مباشرة، مما يؤدي إلى تغطية غير كافية بالمحفظة الأمامية. أي إزاحة طفيفة للأمام يمكن أن تؤدي إلى بروز الجزء البصري عبر القزحية.
2. الدفع الأمامي بواسطة غاز الجسم الزجاجي
Section titled “2. الدفع الأمامي بواسطة غاز الجسم الزجاجي”عند حقن الغاز بالتزامن مع جراحة الجسم الزجاجي، يتم دفع العدسة داخل العين (IOL) إلى الأمام بسبب تمدد الغاز، مما يؤدي إلى خروج الجزء البصري أمام القزحية متجاوزًا مستوى الحدقة. بعد امتصاص الغاز، تعود العدسة إلى وضعها الطبيعي، ولكن في الحالات التي يكون فيها دعم الكبسولة غير كافٍ، يكون التكرار أكثر شيوعًا.
3. ارتخاء القزحية بعد استئصال الجسم الزجاجي
Section titled “3. ارتخاء القزحية بعد استئصال الجسم الزجاجي”عند إزالة الجسم الزجاجي، يُفقد دعم العدسة داخل العين (IOL) من الجسم الزجاجي، مما يجعلها غير مستقرة. في غياب كبسولة العدسة، يحدث ارتخاء في القزحية (iridodonesis / flaccid iris)، مما يزيد من نطاق حركة القزحية في الاتجاه الأمامي الخلفي. ونتيجة لذلك، يصبح الجزء البصري أكثر عرضة للانزلاق أمام القزحية عند توسع الحدقة. 6)
4. انسداد حدقي عكسي (reverse pupillary block)
Section titled “4. انسداد حدقي عكسي (reverse pupillary block)”عندما يتجاوز ضغط الغرفة الأمامية ضغط الغرفة الخلفية، يلتصق حافة الحدقة بالسطح الأمامي للعدسة داخل العين (IOL) ويعمل كصمام (انسداد حدقي عكسي). يؤدي خروج العدسة أمام القزحية إلى انسداد تدفق الخلط المائي من الغرفة الأمامية إلى الخلفية، مما يزيد من ضغط الغرفة الخلفية في حلقة مفرغة. تظهر علامة مميزة تتمثل في تعمق الغرفة الأمامية وانحناء القزحية للخلف. 2)
5. آلية حدوث متلازمة UGH
Section titled “5. آلية حدوث متلازمة UGH”يؤدي احتكاك أجزاء دعم العدسة داخل العين (IOL) بالقزحية ميكانيكيًا إلى إطلاق صبغة القزحية. تترسب الصبغة في الشبكة التربيقية مسببة الجلوكوما الصباغية، ومع الاحتكاك المستمر، يتطور التهاب القزحية والجسم الهدبي ونزف الغرفة الأمامية، مما يؤدي إلى متلازمة UGH.
6. تأثير مادة وتصميم العدسة داخل العين (IOL)
Section titled “6. تأثير مادة وتصميم العدسة داخل العين (IOL)”في تثبيت العدسة أحادية القطعة المصنوعة من الأكريليك في التلم الهدبي، تؤدي الحافة البصرية/المعلاقية الحادة الأمامية (sharp anterior optic/haptic edge) إلى حدوث عيوب في شفافية القزحية وتشتت الصبغة بسهولة. 7) العدسة ثلاثية القطع لها زاوية معلاقية خلفية، مما يقلل من خطر احتكاك القزحية عند التثبيت في التلم الهدبي. يساهم القطر البصري الكافي (6.0 مم أو أكثر) وطول المعلاق في استقرار التثبيت في التلم الهدبي.
7. أحدث الأبحاث والتوجهات المستقبلية
Section titled “7. أحدث الأبحاث والتوجهات المستقبلية”تطور تقنيات الرد في العيادات الخارجية
Section titled “تطور تقنيات الرد في العيادات الخارجية”في تقنية Kokame باستخدام إبرة 30G للبزل (2022)، تمت إدارة 18 عينًا (3.6%) من أصل 495 عينًا تعاني من انحباس الحدقة عبر 54 جلسة علاج خارجي. تم إجراء جميع الحالات تحت تخدير موضعي بالقطرات دون ألم، ويمكن أن تكون بديلاً فعالاً في الحالات التي يكون فيها الوصول إلى غرفة العمليات محدودًا. كما أظهرت النتائج أن وضع خياطة الصلبة على بعد 2 مم خلف الحوف يقلل بشكل كبير من التكرار (p=0.025)، مما يشير إلى أهمية تحسين موضع التثبيت أثناء الجراحة كاستراتيجية وقائية. 6)
التقدم في التثبيت داخل الصلبة
Section titled “التقدم في التثبيت داخل الصلبة”طريقة ياماني (التثبيت داخل الصلبة ذو الحافة، 2017) هي تقنية تستخدم إبرة مزدوجة لتثبيت هابتيك العدسة داخل الصلبة. ميزتها على طريقة الخياطة التقليدية هي تجنب خطر تآكل أو كسر الخيوط، لكن عدم وجود دعم كبسولي هو نفس طريقة الخياطة، لذا يبقى خطر انحباس الحدقة. 8) مفهوم التثبيت داخل الصلبة بدون خياطة تم الإبلاغ عنه لأول مرة بواسطة غابور وبافليديس (2007) 9)، ووصف أغاروال (2008) 10) طريقة تثبيت بدون خياطة باستخدام غراء الفيبرين. معدل حدوث انحباس الحدقة والمقارنة مع طريقة الخياطة هي مواضيع للدراسة المستقبلية.
تحسين موقع خياطة الصلبة
Section titled “تحسين موقع خياطة الصلبة”لقد ثبت أن التثبيت على بعد 2 مم خلف الحوف يقلل بشكل كبير من تكرار انحباس الحدقة (p=0.025)، ومن المرغوب فيه تجميع البيانات نحو توحيد موقع التثبيت الأمثل. 6)
يتجنب التثبيت داخل الصلبة المضاعفات المرتبطة بالخيوط (التآكل والكسر) مقارنة بطريقة الخياطة، لكن عدم وجود دعم كبسولي هو نفسه، لذا يبقى خطر انحباس الحدقة. البيانات المقارنة المباشرة لمعدلات الحدوث بين الطريقتين محدودة، وهي موضوع للدراسة المستقبلية. 8)
8. المراجع
Section titled “8. المراجع”- Vote BJ, Tranos P, Bunce C, et al. Long-term outcome of combined pars plana vitrectomy and scleral fixated sutured posterior chamber intraocular lens implantation. Am J Ophthalmol. 2006;141(2):308-312. PMID: 16458685
- 東出朋巳. 眼内レンズ毛様溝縫着後の逆瞳孔ブロックによる虹彩捕獲とその治療. IOL & RS. 2009;23(3):410-412. URL: https://cir.nii.ac.jp/crid/1573950399792764160
- Lin K, Hu Z, Lin Z, Chen T, Tang Y, Wu R. Rectangular loop suture to correct iris capture of the posterior chamber intraocular lens. BMC Ophthalmol. 2020;20:383. doi:10.1186/s12886-020-01650-3.
- Kim SI, Kim K. Tram-Track Suture Technique for Pupillary Capture of a Scleral Fixated Intraocular Lens. Case Rep Ophthalmol. 2016;7(2):290-295. PMID: 27462257. PMCID: PMC4943309. doi:10.1159/000446208.
- Kim DH, Moon DRC, Kang YK, et al. Case report: Management of recurrent pupillary optic capture with sutureless surgical technique using 7-0 polypropylene flange. Front Med (Lausanne). 2024;11:1367905. doi:10.3389/fmed.2024.1367905.
- Kokame GT, Card K, Pisig AU, Shantha JG. In office management of optic capture of scleral fixated posterior chamber intraocular lenses. Am J Ophthalmol Case Rep. 2022;25:101356. doi:10.1016/j.ajoc.2022.101356.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P52-P142.
- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142. PMID: 28457613
- Gabor SGB, Pavlidis MM. Sutureless intrascleral posterior chamber intraocular lens fixation. J Cataract Refract Surg. 2007;33(11):1851-1854. PMID: 17964387
- Agarwal A, Kumar DA, Jacob S, et al. Fibrin glue-assisted sutureless posterior chamber intraocular lens implantation in eyes with deficient posterior capsules. J Cataract Refract Surg. 2008;34(9):1433-1438. PMID: 18721701
