
گیر افتادن عدسی داخل چشمی در مردمک (IOL Capture)
نکات کلیدی در یک نگاه
Section titled “نکات کلیدی در یک نگاه”1. گیر افتادن عدسی داخل چشمی در مردمک چیست؟
Section titled “1. گیر افتادن عدسی داخل چشمی در مردمک چیست؟”وضعیتی که بخشی از اپتیک عدسی داخل چشمی (IOL) که کاملاً در کیسه کپسول ثابت نشده است، به جلوی عنبیه بیرون میزند، گیر افتادن مردمکی (pupillary capture) نامیده میشود. این حالت بیشتر پس از تثبیت خارج کپسولی یا بخیه زدن رخ میدهد، اما حتی در تثبیت داخل کپسولی نیز ممکن است بخشی که توسط کپسول قدامی پوشانده نشده، به جلوی عنبیه بیاید. مشخص است که در جراحی همزمان ویترکتومی با تزریق گاز، این حالت شایعتر است. همچنین پس از بخیه IOL، عود شایع است و تصور میشود که بلوک معکوس مردمک (reverse pupillary block) ممکن است علت آن باشد.
امروزه با استاندارد شدن تثبیت داخل کپسولی، فراوانی کلی رو به کاهش است، اما در موارد پارگی کپسول خلفی یا موارد بدون کپسول که پس از بخیه یا تثبیت داخل اسکلرا انجام میشود، همچنان مشکلساز است. بروز IOL بخیه شده به اسکلرا در 18 چشم از 495 چشم (3.6%) گزارش شده است، 6) و در مطالعه پیگیری طولانیمدت IOL بخیه شده همزمان با ویترکتومی نیز به عنوان عارضه دیررس ثبت شده است. 1)
توجه داشته باشید که «optic capture خلفی کپسول» که در آن اپتیک IOL عمداً از طریق کپسولوتومی خلفی مدور (posterior CCC) وارد دهانه کپسول خلفی میشود، یک روش عمدی برای پیشگیری از کدورت کپسول خلفی است و با گیر افتادن مردمکی تصادفی که در این مقاله بحث میشود، متفاوت است.
ارتباط با سندرم UGH
Section titled “ارتباط با سندرم UGH”در تثبیت خارج کپسولی یا تثبیت نامتقارن، زمانی که قسمت نگهدارنده (هاپتیک) IOL مستقیماً با عنبیه یا بافتهای اطراف تماس پیدا میکند، هاپتیک عنبیه را به صورت مکانیکی میساید (iris chafing) و رنگدانه عنبیه آزاد میشود. این رنگدانه در ترابکولوم رسوب کرده و باعث گلوکوم رنگدانهای میشود و اگر آسیب عنبیه شدید باشد، ممکن است با ایریدوسیکلیت و خونریزی اتاق قدامی همراه باشد. این مجموعه علائم سندرم یووئیت-گلوکوم-هایفما (UGH; uveitis-glaucoma-hyphema) نامیده میشود. تثبیت IOL آکریلیک تکتکه (one-piece) در شیار مژگانی میتواند باعث نقصهای ترانسایلومینیشن، پراکندگی رنگدانه، افزایش فشار چشم، خونریزی مکرر اتاق قدامی و التهاب شود، بنابراین قرار دادن در شیار مژگانی منع مصرف دارد. 7)
پس از ویترکتومی همزمان یا تزریق گاز، در اوایل دوره پس از عمل (چند روز تا چند هفته) شایعتر است. پس از IOL بخیه شده یا تثبیت داخل اسکلرا، ممکن است چند ماه تا چند سال پس از عمل رخ دهد و ویژگی عود دارد. در مطالعه Vote و همکاران، در پیگیری طولانیمدت پس از ویترکتومی + IOL بخیه شده به عنوان عارضه دیررس گزارش شده است. 1)
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”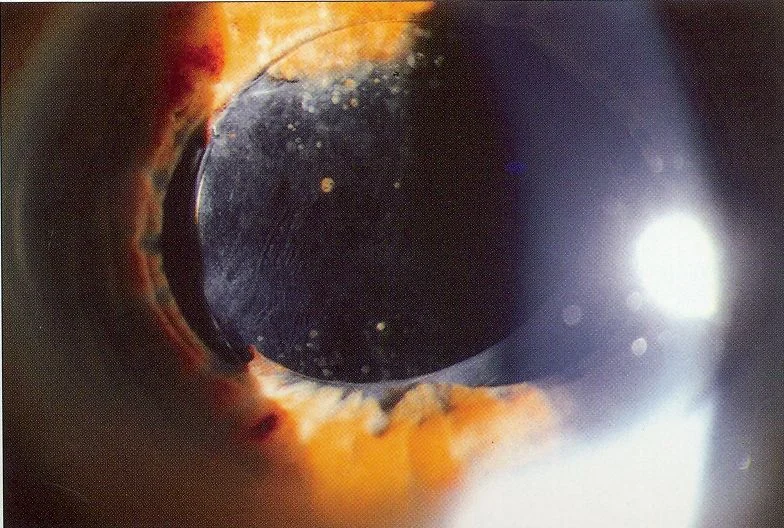
علائم ذهنی
Section titled “علائم ذهنی”- خیرگی و حساسیت به نور ناشی از لبه IOL: به طور مشخص در اثر قرار گرفتن لبه بخش اپتیک در ناحیه مردمک ظاهر میشود. تأثیر مستقیم بر حدت بینایی اصلاحشده معمولاً خفیف است.
- ناهنجاری انکساری: آستیگماتیسم و تغییر در توان کروی ناشی از جابجایی IOL شایع است.
- افزایش فشار داخل چشم: در صورت ایجاد بلوک مردمکی توسط بخش اپتیک بیرونزده، فشار داخل چشم افزایش یافته و ممکن است علائمی مشابه حمله حاد زاویه بسته ایجاد کند.
- کاهش بینایی: معمولاً خفیف است، اما در صورت همراهی با سندرم UGH یا ادم ماکولار سیستوئید (CME) ممکن است کاهش یابد. 6)
- جابجایی مردمک و مردمک نامنظم: شکل مردمک ممکن است در اثر تعامل IOL و عنبیه تغییر کند.
یافتههای بالینی
Section titled “یافتههای بالینی”- بیرونزدگی قدامی بخش اپتیک IOL: در معاینه با میکروسکوپ لامپ شکافی و در حالت گشاد شدن مردمک به راحتی قابل مشاهده است. بخشی یا تمام بخش اپتیک در جلوی عنبیه دیده میشود.
- تغییر در عمق اتاق قدامی: در صورت همراهی با بلوک معکوس مردمک، اتاق قدامی عمیقتر شده و عنبیه به سمت عقب خم میشود که یافتهای مشخص است.
- نقصهای عبور نور عنبیه (Iris transillumination defects): یافتهای از سایش عنبیه توسط بخش نگهدارنده IOL. به عنوان نشانه سندرم UGH بررسی میشود.
- پراکندگی رنگدانه و رسوب رنگدانه در اتاق قدامی: رسوب رنگدانه در شبکه ترابکولار نشاندهنده سندرم UGH است.
- خونریزی اتاق قدامی: ممکن است به صورت مکرر رخ دهد.
- ادم قرنیه: در صورت تماس بخش نگهدارنده IOL با اندوتلیوم قرنیه ظاهر میشود.
حتی اگر بینایی به طور قابل توجهی تحت تأثیر قرار نگیرد، در مواردی که فوتوفوبی ناشی از لبه IOL شدید است یا افزایش فشار داخل چشم به دلیل بلوک مردمک همراه است، درمان در نظر گرفته میشود. اگر قسمت نگهدارنده IOL با اندوتلیوم قرنیه تماس داشته باشد، جااندازی فوری ضروری است، زیرا در صورت عدم درمان، آسیب اندوتلیوم قرنیه پیشرفت کرده و در نهایت ممکن است به کراتوپاتی بولوز منجر شود.
3. علل و عوامل خطر
Section titled “3. علل و عوامل خطر”علت اصلی کپچر مردمک این است که IOL به طور کامل در داخل کپسول عدسی ثابت نشده است. عوامل خطر زیر گزارش شده است.
| عوامل خطر | مکانیسم |
|---|---|
| فیکساسیون خارج کپسولی یا فیکساسیون نامتقارن | IOL به طور کامل توسط کپسول پوشانده نمیشود |
| فیکساسیون IOL در شیار مژگانی | بدون پشتیبانی کپسول، مستعد عود |
| فیکساسیون داخل اسکلرا (شامل روش Yamane) 8) | بدون پشتیبانی کپسول، نوسان IOL باقی میماند |
| تزریق همزمان گاز در جراحی ویترکتومی | گاز منبسطشونده IOL را به سمت جلو هل میدهد |
| پس از ویترکتومی 6) | از دست دادن پشتیبانی IOL توسط زجاجیه + شل شدن عنبیه (flaccid iris) |
| جوانان | قابلیت کشش بالای عنبیه |
| قرار دادن IOL آکریلیک تکتکه در شیار مژگانی 7) | سایش عنبیه توسط لبه تیز قدامی (منع مصرف) |
| فاصله بخیه اسکلرا از لیمبوس کمتر از 2 میلیمتر 6) | نزدیک بودن بیش از حد IOL به عنبیه |
در مطالعه کوکامه و همکاران، عود در گروهی که محل بخیه اسکلرا به طور یکسان 2 میلیمتر پشت لیمبوس قرار داده شده بود، به طور معنیداری کمتر بود (p=0.025). 6)
برخلاف بلوک معمولی مردمک، در این حالت فشار اتاق قدامی از فشار اتاق خلفی بیشتر شده و لبه مردمک به سطح قدامی IOL چسبیده و مانند یک دریچه عمل میکند. یافته مشخصه آن عمیق شدن اتاق قدامی و خمیدگی عنبیه به سمت عقب است. هنگامی که IOL به جلوی عنبیه میآید، مسیر جریان زلالیه از اتاق قدامی به خلفی مسدود شده و فشار اتاق خلفی بیشتر افزایش مییابد و یک چرخه معیوب ایجاد میشود. ایریدوتومی لیزری (LI) برای رفع اختلاف فشار بین اتاق قدامی و خلفی مؤثر است. 2)
4. تشخیص و روشهای آزمایش
Section titled “4. تشخیص و روشهای آزمایش”| روش آزمایش | محتوای ارزیابی | نکات کلیدی |
|---|---|---|
| معاینه با لامپ شکاف | موقعیت اپتیک IOL و عنبیه | ارزیابی پوشش اپتیک در حالت گشاد شدن مردمک. همچنین بررسی بیرونزدگی هپتیک به اتاق قدامی |
| اندازهگیری فشار چشم | افزایش فشار چشم ناشی از بلوک مردمک | در افزایش حاد، اقدام فوری ضروری است |
| OCT بخش قدامی | ارزیابی عینی عمق اتاق قدامی، موقعیت IOL و خمیدگی عنبیه | مفید برای ارزیابی بلوک معکوس مردمک |
| میکروسکوپ فراصوت زیستی (UBM) | رابطه موقعیتی IOL با جسم مژگانی و شیار مژگانی | تأیید موقعیت IOL دوخته شده یا ثابت شده در صلبیه |
| میکروسکوپ آینهای اندوتلیوم قرنیه | تراکم سلولهای اندوتلیال قرنیه | ارزیابی آسیب اندوتلیال ناشی از تماس با بخش نگهدارنده IOL |
| گونیوسکوپی | ارزیابی رسوب رنگدانه و چسبندگی قدامی عنبیه | برای ارزیابی سندرم UGH استفاده میشود |
تشخیص افتراقی
Section titled “تشخیص افتراقی”- دررفتگی یا افتادن IOL: اگر IOL کاملاً از جای خود خارج شده و به داخل حفره زجاجیه افتاده باشد، به عنوان یک وضعیت جداگانه مدیریت میشود.
- سندرم UGH: این یک عارضه مرتبط با گیر افتادن مردمک است، اما ممکن است بدون گیر افتادن مردمک و تنها با تماس IOL رخ دهد.
- انحراف یا کج شدن IOL: IOL در داخل کپسول جابجا شده است اما به جلوی عنبیه بیرون نزده است.
- حمله حاد بسته شدن زاویه: با افزایش فشار چشم، کم عمق شدن اتاق قدامی و گشاد شدن ثابت مردمک تظاهر میکند، اما پس از جراحی IOL، تشخیص افتراقی از گیر افتادن مردمک مهم است.
اگر تشخیص با میکروسکوپ اسلیت لامپ واضح باشد، ضروری نیست، اما برای ارزیابی بلوک معکوس مردمک (افزایش عمق اتاق قدامی و تأیید خمیدگی خلفی عنبیه) و ثبت عینی موقعیت IOL مفید است. به ویژه در موارد عود، ارزیابی کمی موقعیت IOL با OCT بخش قدامی یا UBM به تعیین برنامه درمانی کمک میکند.
5. روشهای درمانی استاندارد
Section titled “5. روشهای درمانی استاندارد”درمان بر اساس شرایط بروز، وجود چسبندگی و دفعات عود به صورت مرحلهای انتخاب میشود.
مرحله 1: جااندازی محافظهکارانه (شروع حاد، بدون چسبندگی)
Section titled “مرحله 1: جااندازی محافظهکارانه (شروع حاد، بدون چسبندگی)”- پس از تجویز قطرههای گشادکننده مردمک (تروپیکامید 1% + فنیلافرین 2.5%)، بیمار به پشت بخوابد و جااندازی خودبهخودی امتحان شود.
- در صورتی که عنبیه و IOL چسبندگی نداشته باشند، مؤثر است.
- در صورت دررفتگی IOL به داخل اتاق قدامی و ایجاد بلوک مردمک، از قطرههای گشادکننده مردمک استفاده میشود (قطرههای تنگکننده مردمک منع مصرف دارند).
مرحله 2: جااندازی جراحی (در صورت عدم جااندازی خودبهخودی)
Section titled “مرحله 2: جااندازی جراحی (در صورت عدم جااندازی خودبهخودی)”- از طریق پورت جانبی، با قلاب یا اسپاتول، اپتیک IOL به پشت عنبیه جااندازی میشود.
- اگر عنبیه و کپسول به طور قابل توجهی چسبیده نباشند، روش کار آسان است.
- تکنیک پاراسنتز با سوزن 30G در مطب: تحت بیحسی قطرهای، اتاق قدامی سوراخ شده و ماده ویسکوالاستیک تزریق میشود تا IOL به عقب رانده شود. Kokame و همکاران 54 بار درمان سرپایی را برای 18 چشم از 495 چشم (3.6%) با گیر افتادن مردمک بدون نیاز به انتقال به اتاق عمل مدیریت کردند. 6)
مرحله 3: پیشگیری از عود (موارد عود پس از IOL بخیهشده)
Section titled “مرحله 3: پیشگیری از عود (موارد عود پس از IOL بخیهشده)”پس از بخیه IOL و تثبیت داخل اسکلرا، اپتیک توسط کپسول پوشانده نمیشود، بنابراین گیر افتادن مردمک به راحتی عود میکند.
- ایریدوتومی لیزری (LI / ایریدکتومی): در مواردی که بلوک معکوس مردمک نقش دارد، اختلاف فشار بین اتاق قدامی و خلفی را برطرف میکند. تصمیمگیری دشوار است اما ممکن است مؤثر باشد. 2)
- روش نخ کشی (نخ نگهدارنده): در صورت عود پس از LI، روش عبور نخ برای جلوگیری از بیرون زدگی IOL از عنبیه در نظر گرفته میشود. Lin و همکاران بخیه حلقه مستطیلی و Kim و همکاران تکنیک بخیه tram-track را گزارش کردهاند. 3,4)
- اسفنکتروتومی عنبیه / بخیه اضافی: برای عودهای مکرر، قطر مردمک یا مسیر عبور از جلوی IOL کوچک میشود تا از بیرون زدگی اپتیک جلوگیری شود. سرکوب عود با بخیه پلیپروپیلن فلنجدار نیز گزارش شده است. 5)
مرحله 4: تعویض IOL (موارد غیرقابل جااندازی یا شدید)
Section titled “مرحله 4: تعویض IOL (موارد غیرقابل جااندازی یا شدید)”- فقط در موارد کاهش شدید عملکرد بینایی انجام میشود (تهاجمی بالا).
- اگر عنبیه و کپسول به شدت چسبیده باشند یا دررفتگی IOL به داخل اتاق قدامی مکرر باشد، بهبودی تنها با جااندازی دشوار است و تعویض IOL ضروری است.
- اگر هپتیک وارد اتاق قدامی شده و با اندوتلیوم قرنیه تماس دارد، در اسرع وقت جااندازی شود.
- روش تثبیت در هنگام تعویض: تثبیت شیار مژگانی IOL سهتکه و optic capture با حفظ کپسولوتومی قدامی دایرهای پیوسته از ثبات بیشتری برخوردار است. 7)
| روش درمان | اندیکاسیون | نکات ویژه |
|---|---|---|
| میدریاز + وضعیت خوابیده به پشت | شروع حاد، بدون چسبندگی | خط اول درمان. داروهای میوتیک منع مصرف دارند |
| جایگذاری با قلاب/اسپاتول | مواردی که جایگذاری خودبهخودی ممکن نیست | انجام از طریق پورت جانبی |
| پاراسنتز با سوزن 30G 6) | جایگذاری سرپایی | تحت بیحسی قطرهای، نیاز به اتاق عمل ندارد |
| ایریدوتومی لیزری 2) | مشکوک به بلوک معکوس مردمک | رفع اختلاف فشار بین اتاق قدامی و خلفی |
| روش بخیه 3, 4) | موارد عودکننده پس از LI | بخیه نگهدارنده در داخل صلبیه |
| بستن عنبیه و بخیه اضافی 5) | عود مکرر | تنظیم قطر مردمک و مسیر عبور |
| تعویض IOL 7) | موارد غیرقابل جااندازی یا شدید | فقط در صورت کاهش شدید عملکرد بینایی |
اقدامات پیشگیرانه
Section titled “اقدامات پیشگیرانه”- موقعیت ثابت کردن IOL بخیهشده به صلبیه: تثبیت در ۲ میلیمتری پشت لیمبوس به طور معنیداری عود را کاهش میدهد (p=0.025). 6)
- گرفتن اپتیک در تثبیت شیار مژگانی: اگر کپسولوتومی قدامی دایرهای (CCC) حفظ شده باشد، قرار دادن بخش اپتیک در دهانه CCC پایداری IOL را بهبود میبخشد. 7)
- IOL آکریلیک تکتکه را در شیار مژگانی قرار ندهید (خطر سایش عنبیه و سندرم UGH). 7)
پس از IOL بخیهشده یا IOL با تثبیت داخل صلبیه، عود شایع است. ابتدا با ایریدوتومی لیزری سعی در رفع بلوک معکوس مردمک کنید 2). در صورت عود مجدد، با روش نخکشی برای جلوگیری از بیرون زدن IOL به جلوی عنبیه 3,4) یا بخیه اضافی 5) درمان کنید. گاهی با تکنیک پاراسنتز با سوزن ۳۰G در مطب و بدون انتقال به اتاق عمل میتوان جااندازی کرد 6).
۶. پاتوفیزیولوژی و مکانیسم دقیق بروز
Section titled “۶. پاتوفیزیولوژی و مکانیسم دقیق بروز”۱. ناپایداری فیزیکی ناشی از تثبیت نامناسب IOL
Section titled “۱. ناپایداری فیزیکی ناشی از تثبیت نامناسب IOL”هنگامی که IOL به طور کامل در داخل کپسول تثبیت نشده باشد، با حرکات چشم، پلک زدن و تغییر وضعیت، IOL به جلو و عقب نوسان میکند. در تثبیت خارج کپسولی، قسمت نگهدارنده در شیار مژگانی و بخش اپتیک درست پشت عنبیه قرار میگیرد، بنابراین پوشش کافی توسط کپسول قدامی وجود ندارد. جابجایی اندک به جلو میتواند باعث بیرون زدگی اپتیک از پشت عنبیه شود.
2. جابجایی قدامی توسط گاز ویتره
Section titled “2. جابجایی قدامی توسط گاز ویتره”تزریق گاز همزمان با ویترکتومی باعث میشود گاز منبسطشده لنز داخل چشمی (IOL) را به سمت جلو فشار داده و اپتیک از سطح مردمک فراتر رفته و در جلوی عنبیه خارج شود. پس از جذب گاز، لنز به جای خود بازمیگردد، اما در مواردی که پشتیبانی کپسول ناکافی است، عود شایع است.
3. شل شدن عنبیه پس از ویترکتومی
Section titled “3. شل شدن عنبیه پس از ویترکتومی”پس از برداشتن ویتره، پشتیبانی ویتره از IOL از بین رفته و لنز ناپایدار میشود. در غیاب کپسول عدسی، شل شدن عنبیه (iridodonesis/flaccid iris) رخ میدهد و دامنه حرکتی قدامی-خلفی عنبیه افزایش مییابد. در نتیجه، هنگام گشاد شدن مردمک، اپتیک به راحتی در جلوی عنبیه خارج میشود. 6)
4. بلوک معکوس مردمک (reverse pupillary block)
Section titled “4. بلوک معکوس مردمک (reverse pupillary block)”هنگامی که فشار اتاق قدامی از فشار اتاق خلفی بیشتر میشود، لبه مردمک به سطح جلویی IOL چسبیده و مانند یک دریچه عمل میکند (بلوک معکوس مردمک). خروج IOL به جلوی عنبیه باعث مسدود شدن جریان زلالیه از اتاق قدامی به خلفی شده و فشار اتاق خلفی بیشتر افزایش مییابد و یک چرخه معیوب تشکیل میشود. اتاق قدامی عمیق شده و عنبیه به سمت عقب خم میشود که یافتهای مشخص است. 2)
5. مکانیسم بروز سندرم UGH
Section titled “5. مکانیسم بروز سندرم UGH”سایش مکانیکی قسمتهای نگهدارنده IOL با عنبیه باعث آزاد شدن رنگدانه عنبیه میشود. رسوب رنگدانه در شبکه ترابکولار منجر به گلوکوم رنگدانهای میشود و سایش مداوم باعث ایجاد ایریدوسیکلیت و هیفما میشود که به سندرم UGH پیشرفت میکند.
6. تأثیر جنس و طراحی IOL
Section titled “6. تأثیر جنس و طراحی IOL”در تثبیت در شیار مژگانی با IOL آکریلیک تکتکه، لبه تیز قدامی اپتیک/هاپتیک به راحتی باعث نقص عبور نور عنبیه و پراکندگی رنگدانه میشود. 7) IOLهای سهتکه دارای زاویه هاپتیک خلفی هستند و خطر سایش عنبیه در تثبیت شیار مژگانی کمتر است. قطر اپتیک کافی (6.0 میلیمتر یا بیشتر) و طول هاپتیک به پایداری تثبیت در شیار مژگانی کمک میکند.
7. تحقیقات جدید و چشمانداز آینده
Section titled “7. تحقیقات جدید و چشمانداز آینده”پیشرفت تکنیکهای جااندازی سرپایی
Section titled “پیشرفت تکنیکهای جااندازی سرپایی”تکنیک پاراسنتز با سوزن 30G توسط Kokame و همکاران (2022) در 18 چشم از 495 چشم (3.6%) با گیرافتادگی مردمک در 54 نوبت درمان سرپایی مدیریت شد. همه موارد تحت بیحسی قطرهای و بدون درد انجام شد و میتواند جایگزین مؤثری در شرایط محدودیت دسترسی به اتاق عمل باشد. همچنین نشان داده شد که تنظیم موقعیت بخیه اسکلرا در 2 میلیمتری خلف لیمبوس به طور معنیداری عود را کاهش میدهد (p=0.025) و بهینهسازی موقعیت تثبیت حین عمل به عنوان یک استراتژی پیشگیرانه مهم است. 6)
پیشرفتهای تثبیت داخل صلبیه
Section titled “پیشرفتهای تثبیت داخل صلبیه”روش Yamane (تثبیت داخل صلبیه فلنجدار، 2017) یک روش با دو سوزن است که هپتیک لنز داخل چشمی را در داخل صلبیه تثبیت میکند. مزیت آن نسبت به روش دوخت سنتی، اجتناب از خطر فرسایش یا پارگی نخ بخیه است، اما از آنجایی که مانند روش دوخت از کپسول پشتیبانی نمیکند، خطر گرفتار شدن عنبیه باقی میماند. 8) مفهوم تثبیت داخل صلبیه بدون بخیه اولین بار توسط Gabor & Pavlidis (2007) 9) گزارش شد و Agarwal (2008) 10) روش تثبیت بدون بخیه با استفاده از چسب فیبرین را توصیف کرد. مقایسه میزان بروز گرفتار شدن عنبیه با روش دوخت، موضوعی برای بررسیهای آینده است.
بهینهسازی موقعیت دوخت صلبیه
Section titled “بهینهسازی موقعیت دوخت صلبیه”نشان داده شده است که تثبیت در 2 میلیمتری پشت لیمبوس به طور معنیداری عود گرفتار شدن عنبیه را کاهش میدهد (p=0.025) و جمعآوری دادهها برای استانداردسازی موقعیت بهینه تثبیت مطلوب است. 6)
تثبیت داخل صلبیه در مقایسه با روش دوخت از عوارض مرتبط با نخ بخیه (فرسایش، پارگی) جلوگیری میکند، اما از آنجایی که پشتیبانی کپسول وجود ندارد، خطر گرفتار شدن عنبیه باقی میماند. دادههای مقایسه مستقیم میزان بروز دو روش محدود است و موضوعی برای بررسیهای آینده است. 8)
8. منابع
Section titled “8. منابع”- Vote BJ, Tranos P, Bunce C, et al. Long-term outcome of combined pars plana vitrectomy and scleral fixated sutured posterior chamber intraocular lens implantation. Am J Ophthalmol. 2006;141(2):308-312. PMID: 16458685
- 東出朋巳. 眼内レンズ毛様溝縫着後の逆瞳孔ブロックによる虹彩捕獲とその治療. IOL & RS. 2009;23(3):410-412. URL: https://cir.nii.ac.jp/crid/1573950399792764160
- Lin K, Hu Z, Lin Z, Chen T, Tang Y, Wu R. Rectangular loop suture to correct iris capture of the posterior chamber intraocular lens. BMC Ophthalmol. 2020;20:383. doi:10.1186/s12886-020-01650-3.
- Kim SI, Kim K. Tram-Track Suture Technique for Pupillary Capture of a Scleral Fixated Intraocular Lens. Case Rep Ophthalmol. 2016;7(2):290-295. PMID: 27462257. PMCID: PMC4943309. doi:10.1159/000446208.
- Kim DH, Moon DRC, Kang YK, et al. Case report: Management of recurrent pupillary optic capture with sutureless surgical technique using 7-0 polypropylene flange. Front Med (Lausanne). 2024;11:1367905. doi:10.3389/fmed.2024.1367905.
- Kokame GT, Card K, Pisig AU, Shantha JG. In office management of optic capture of scleral fixated posterior chamber intraocular lenses. Am J Ophthalmol Case Rep. 2022;25:101356. doi:10.1016/j.ajoc.2022.101356.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P52-P142.
- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142. PMID: 28457613
- Gabor SGB, Pavlidis MM. Sutureless intrascleral posterior chamber intraocular lens fixation. J Cataract Refract Surg. 2007;33(11):1851-1854. PMID: 17964387
- Agarwal A, Kumar DA, Jacob S, et al. Fibrin glue-assisted sutureless posterior chamber intraocular lens implantation in eyes with deficient posterior capsules. J Cataract Refract Surg. 2008;34(9):1433-1438. PMID: 18721701
