
Cattura pupillare della lente intraoculare (IOL capture)
Punti chiave a colpo d’occhio
Sezione intitolata “Punti chiave a colpo d’occhio”1. Che cos’è il pupillary capture della lente intraoculare?
Sezione intitolata “1. Che cos’è il pupillary capture della lente intraoculare?”La condizione in cui una parte della porzione ottica di una lente intraoculare (IOL) non completamente fissata nel sacco capsulare fuoriesce davanti all’iride è chiamata pupillary capture. Si verifica spesso dopo fissazione extracapsulare o sutura, ma anche nella fissazione intracapsulare, la parte non coperta dalla capsula anteriore può fuoriuscire davanti all’iride. È noto che si verifica frequentemente quando viene iniettato gas durante un intervento chirurgico combinato di vitrectomia. Inoltre, dopo la sutura della IOL, le recidive sono frequenti e si ritiene che un blocco pupillare inverso (reverse pupillary block) possa esserne la causa.
Oggi, poiché la fissazione intracapsulare è standardizzata, la frequenza complessiva tende a diminuire, ma rimane un problema nei casi di rottura della capsula posteriore o di assenza di capsula dopo sutura o fissazione intrasclerale. L’incidenza riportata per le IOL suturate alla sclera è di 18 occhi su 495 (3,6%) 6), ed è stata anche documentata come complicanza tardiva in uno studio di follow-up a lungo termine sull’inserimento di IOL suturate contemporaneamente alla vitrectomia. 1)
Si noti che l’inserimento intenzionale della parte ottica della IOL nell’apertura della capsula posteriore attraverso una capsulotomia curvilinea continua posteriore (posterior CCC), chiamato ‘posterior optic capture’, è una procedura intenzionale eseguita per prevenire l’opacizzazione della capsula posteriore e si distingue dal pupillary capture accidentale trattato in questo articolo.
Relazione con la sindrome UGH
Sezione intitolata “Relazione con la sindrome UGH”Quando la parte di supporto (aptica) della IOL entra in contatto diretto con l’iride o i tessuti circostanti a causa di una fissazione extracapsulare o asimmetrica, la parte di supporto della IOL sfrega meccanicamente l’iride (iris chafing), rilasciando pigmento dell’iride. Questo pigmento si deposita nel trabecolato, causando glaucoma pigmentario, e se il danno all’iride è grave, possono verificarsi iridociclite ed emorragia della camera anteriore. Questa serie di condizioni è chiamata sindrome uveite-glaucoma-ipema (UGH). La fissazione di una IOL acrilica monopezzo (one-piece) nel solco ciliare può causare difetti di transilluminazione, dispersione di pigmento, aumento della pressione intraoculare, emorragie ricorrenti della camera anteriore e infiammazione; pertanto l’inserimento nel solco ciliare è controindicato. 7)
Dopo vitrectomia simultanea o iniezione di gas, si verifica spesso nel periodo postoperatorio precoce (da alcuni giorni ad alcune settimane). Dopo IOL suturata o IOL a fissazione intrasclerale, può verificarsi da alcuni mesi ad anni dopo l’intervento e tende a recidivare. Nello studio di Vote et al., è stata riportata come complicanza tardiva nel follow-up a lungo termine dopo vitrectomia e IOL suturata. 1)
2. Principali sintomi e reperti clinici
Sezione intitolata “2. Principali sintomi e reperti clinici”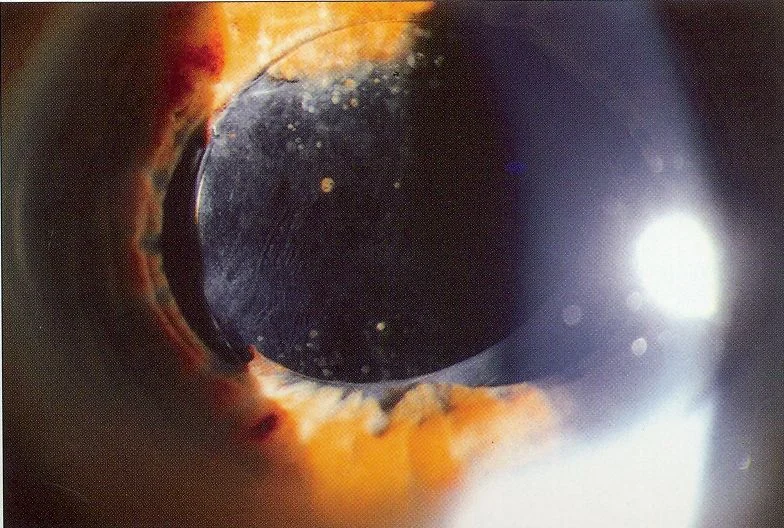
Sintomi soggettivi
Sezione intitolata “Sintomi soggettivi”- Abbagliamento e fotofobia da bordo della LIO : compaiono caratteristicamente quando il bordo della parte ottica è esposto nell’area pupillare. L’impatto diretto sull’acuità visiva corretta è solitamente lieve.
- Errore refrattivo : sono frequenti alterazioni dell’astigmatismo e del potere sferico dovute alla decentralizzazione della LIO.
- Aumento della pressione intraoculare : se la parte ottica prolassata causa un blocco pupillare, la pressione intraoculare può aumentare, provocando sintomi simili a un attacco acuto di glaucoma ad angolo chiuso.
- Riduzione dell’acuità visiva : solitamente lieve, ma può verificarsi in caso di sindrome UGH associata o edema maculare cistoide (EMC). 6)
- Deviazione pupillare e pupilla irregolare : la forma della pupilla può alterarsi a causa dell’interazione tra LIO e iride.
Segni clinici
Sezione intitolata “Segni clinici”- Prolasso anteriore della parte ottica della LIO : facilmente visibile all’esame con lampada a fessura in midriasi. Una parte o tutta la parte ottica si osserva anteriormente all’iride.
- Modifica della profondità della camera anteriore : in caso di blocco pupillare inverso, la camera anteriore è profonda e l’iride si incurva posteriormente, un reperto caratteristico.
- Difetti di transilluminazione dell’iride : segno di sfregamento dell’iride da parte degli elementi di supporto della LIO. Da verificare come segno di sindrome UGH.
- Dispersione pigmentaria e depositi di pigmento in camera anteriore : i depositi di pigmento sul trabecolato suggeriscono una sindrome UGH.
- Emorragia in camera anteriore : può verificarsi in modo ricorrente.
- Edema corneale : compare quando gli elementi di supporto della LIO sono a contatto con l’endotelio corneale.
Anche se la vista non è significativamente compromessa, si deve considerare il trattamento in caso di forte fotofobia dovuta al bordo della IOL o di aumento della pressione intraoculare da blocco pupillare. Se la parte di supporto della IOL è a contatto con l’endotelio corneale, è necessaria una pronta riposizione; senza trattamento, il danno endoteliale corneale può progredire fino alla cheratopatia bollosa.
3. Cause e fattori di rischio
Sezione intitolata “3. Cause e fattori di rischio”La causa fondamentale del capture pupillare è che la IOL non è completamente fissata all’interno del sacco capsulare. Sono stati riportati i seguenti fattori di rischio.
| Fattore di rischio | Meccanismo |
|---|---|
| Fissazione extracapsulare o asimmetrica | La IOL non è completamente coperta dalla capsula |
| Sutura della IOL nel solco ciliare | Nessun supporto capsulare, frequente recidiva |
| Fissazione intrasclerale (incluso il metodo di Yamane) 8) | Nessun supporto capsulare, mobilità residua della IOL |
| Iniezione di gas simultanea durante vitrectomia | Il gas espansivo spinge la IOL in avanti |
| Post-vitrectomia 6) | Perdita del supporto vitreale della IOL + iride flaccida |
| Pazienti giovani | Elevata estensibilità dell’iride |
| Inserimento nel solco ciliare di IOL acrilica monopezzo 7) | Sfregamento dell’iride da parte del bordo anteriore tagliente (controindicato) |
| Posizione della sutura sclerale a meno di 2 mm dal limbo 6) | IOL troppo vicina all’iride |
Nello studio di Kokame et al., il gruppo in cui la posizione della sutura sclerale era uniformata a 2 mm posteriormente al limbo presentava significativamente meno recidive (p=0,025). 6)
A differenza del blocco pupillare normale, la pressione della camera anteriore supera quella della camera posteriore e il bordo pupillare aderisce alla superficie anteriore dell’IOL, fungendo da valvola. La camera anteriore si approfondisce e l’iride si incurva posteriormente, un reperto caratteristico. Se l’IOL protrude anteriormente all’iride, il flusso di umore acqueo dalla camera anteriore a quella posteriore viene bloccato, aumentando ulteriormente la pressione posteriore, creando un circolo vizioso. L’iridotomia laser (LI) è efficace per risolvere il gradiente pressorio tra camera anteriore e posteriore. 2)
4. Diagnosi e metodi di esame
Sezione intitolata “4. Diagnosi e metodi di esame”| Metodo di esame | Contenuto della valutazione | Punti chiave |
|---|---|---|
| Esame con lampada a fessura | Rapporto posizionale tra la parte ottica dell’IOL e l’iride | Valutare la copertura della parte ottica in midriasi. Verificare anche la protrusione della parte di supporto in camera anteriore. |
| Misurazione della pressione intraoculare | Aumento della pressione intraoculare da blocco pupillare | Gestione d’urgenza in caso di aumento acuto |
| OCT del segmento anteriore | Valutazione oggettiva della profondità della camera anteriore, posizione della LIO e curvatura dell’iride | Utile per la valutazione del blocco pupillare inverso |
| Microscopia ultrasonica (UBM) | Rapporto posizionale tra LIO, corpo ciliare e solco ciliare | Conferma della posizione della LIO suturata o fissata alla sclera |
| Microscopia speculare dell’endotelio corneale | Densità delle cellule endoteliali corneali | Valutazione del danno endoteliale da contatto con la parte di supporto della LIO |
| Gonioscopia | Valutazione della pigmentazione e delle sinechie anteriori dell’iride | Utilizzata per la valutazione della sindrome UGH |
Diagnosi differenziale
Sezione intitolata “Diagnosi differenziale”- Lussazione/caduta dell’IOL: quando l’IOL è completamente dislocato e cade nel vitreo, viene gestito come entità separata.
- Sindrome UGH: complicanza associata al blocco pupillare, ma può verificarsi senza blocco pupillare solo per contatto con l’IOL.
- Decentramento/inclinazione dell’IOL: l’IOL è dislocato all’interno del sacco capsulare ma senza protrusione davanti all’iride.
- Attacco acuto di glaucoma ad angolo chiuso: si presenta con aumento della pressione intraoculare, camera anteriore poco profonda e midriasi fissa; dopo chirurgia dell’IOL è importante la diagnosi differenziale con il blocco pupillare.
Non è indispensabile se la diagnosi è chiara alla lampada a fessura, ma è utile per la valutazione del blocco pupillare inverso (aumento della profondità della camera anteriore, curvatura posteriore dell’iride) e per la documentazione oggettiva della posizione dell’IOL. In particolare nei casi ricorrenti, la valutazione quantitativa della posizione dell’IOL mediante OCT del segmento anteriore o UBM aiuta a determinare la strategia terapeutica.
5. Trattamento standard
Sezione intitolata “5. Trattamento standard”Il trattamento viene scelto in modo graduale in base alla presentazione, alla presenza di aderenze e alla frequenza delle recidive.
Passo 1: Riposizionamento conservativo (esordio acuto, senza aderenze)
Sezione intitolata “Passo 1: Riposizionamento conservativo (esordio acuto, senza aderenze)”- Dopo somministrazione di midriatici (tropicamide 1% + fenilefrina 2,5%), posizionare il paziente in decubito supino → tentare il riposizionamento spontaneo.
- Efficace se iride e IOL non sono aderenti.
- In caso di lussazione dell’IOL in camera anteriore con blocco pupillare, utilizzare midriatici (i miotici sono controindicati).
Passo 2: Riposizionamento chirurgico (se il riposizionamento spontaneo fallisce)
Sezione intitolata “Passo 2: Riposizionamento chirurgico (se il riposizionamento spontaneo fallisce)”- Tramite un port laterale, riposizionare la parte ottica dell’IOL dietro l’iride utilizzando un uncino o una spatola.
- La procedura è semplice se l’iride e il sacco capsulare non sono fortemente adesi.
- Tecnica ambulatoriale di paracentesi con ago 30G: sotto anestesia topica, puntura della camera anteriore e iniezione di viscoelastico per spingere posteriormente la IOL. Kokame et al. hanno gestito 54 procedure ambulatoriali per 18 occhi (3,6%) su 495 con cattura pupillare, tutti senza trasferimento in sala operatoria. 6)
Passo 3: Prevenzione delle recidive (casi recidivanti dopo IOL suturata)
Sezione intitolata “Passo 3: Prevenzione delle recidive (casi recidivanti dopo IOL suturata)”Dopo sutura della IOL o fissazione intrasclerale, l’ottica non è coperta dal sacco capsulare, favorendo catture pupillari ripetute.
- Iridotomia laser (LI / iridectomia) : Elimina la differenza di pressione tra camera anteriore e posteriore in caso di blocco pupillare inverso. Decisione difficile ma talvolta efficace. 2)
- Tecnica di tensione del filo (sutura di contenimento) : In caso di recidiva dopo LI, considerare un filo per prevenire l’erniazione anteriore della IOL. Lin et al. hanno riportato una sutura a cappio rettangolare, Kim et al. la tecnica tram-track suture. 3,4)
- Sutura dello sfintere irideo / sutura aggiuntiva : Per recidive ripetute, ridurre il diametro pupillare o il passaggio anteriore della IOL per prevenire l’erniazione dell’ottica. È stata riportata anche la soppressione delle recidive mediante sutura in polipropilene flangiata. 5)
Passo 4: Scambio della IOL (casi irreponibili o gravi)
Sezione intitolata “Passo 4: Scambio della IOL (casi irreponibili o gravi)”- Eseguire solo in caso di significativo calo visivo (procedura invasiva).
- Se l’iride e il sacco capsulare sono fortemente adesi o la lussazione anteriore della IOL si ripete, la sola riduzione è difficile e lo scambio della IOL è necessario.
- Se gli aptici protrudono in camera anteriore e toccano l’endotelio corneale, ridurre il prima possibile.
- Metodo di fissazione durante lo scambio: la fissazione nel solco ciliare di una IOL 3 pezzi con conservazione della capsuloresi anteriore e optic capture offre maggiore stabilità. 7)
| Trattamento | Indicazione | Note |
|---|---|---|
| Midriasi + posizione supina | Insorgenza acuta, senza aderenze | Prima scelta. I miotici sono controindicati |
| Riposizionamento con uncino/spatola | Casi in cui il riposizionamento spontaneo non è possibile | Eseguito tramite porta laterale |
| Paracentesi con ago 30G6) | Riposizionamento ambulatoriale | Sotto anestesia topica, sala operatoria non necessaria |
| Iridotomia laser2) | Sospetto di blocco pupillare inverso | Elimina la differenza di pressione tra camera anteriore e posteriore |
| Tecnica di sutura transclerale3, 4) | Casi di recidiva dopo iridotomia laser | Filo di fissaggio transclerale |
| Sutura di restringimento dell’iride e sutura aggiuntiva5) | Recidiva ripetuta | Regolazione del diametro pupillare e del passaggio |
| Scambio dell’IOL7) | Casi irreponibili o gravi | Solo se la funzione visiva è significativamente ridotta |
Misure preventive
Sezione intitolata “Misure preventive”- Posizione di fissaggio dell’IOL suturata alla sclera: il fissaggio a 2 mm posteriormente al limbo riduce significativamente le recidive (p=0,025).6)
- Cattura ottica nel fissaggio al solco ciliare: se la capsulorexi anteriore è preservata, l’incastro della parte ottica nell’apertura della CCC migliora la stabilità dell’IOL.7)
- Non inserire IOL acrilica monopezzo nel solco ciliare (rischio di sfregamento dell’iride e sindrome UGH).7)
Le recidive sono frequenti dopo IOL suturata o a fissazione intrasclerale. Provare prima un’iridotomia laser per risolvere il blocco pupillare inverso2). Se la recidiva persiste, trattare con una tecnica di tensione del filo3,4) o una sutura aggiuntiva5) per impedire all’IOL di passare davanti all’iride. Una paracentesi ambulatoriale con ago 30G può talvolta riposizionare l’IOL senza trasferimento in sala operatoria6).
6. Fisiopatologia e meccanismi dettagliati
Sezione intitolata “6. Fisiopatologia e meccanismi dettagliati”1. Instabilità fisica dovuta a scarsa fissazione dell’IOL
Sezione intitolata “1. Instabilità fisica dovuta a scarsa fissazione dell’IOL”Quando l’IOL non è completamente fissata nel sacco capsulare, i movimenti oculari, l’ammiccamento e i cambi di posizione causano un movimento antero-posteriore dell’IOL. Nella fissazione extracapsulare, gli aptici sono nel solco ciliare e l’ottica appena dietro l’iride, con conseguente copertura insufficiente da parte della capsula anteriore. Un leggero spostamento anteriore può far protrudere l’ottica oltre l’iride.
2. Spinta anteriore da gas vitreale
Sezione intitolata “2. Spinta anteriore da gas vitreale”Durante l’iniezione di gas in combinazione con vitrectomia, il gas in espansione spinge la IOL in avanti, facendo sì che la parte ottica superi il piano pupillare e si dislochi anteriormente all’iride. Dopo l’assorbimento del gas, la IOL si riposiziona, ma nei casi con insufficiente supporto capsulare le recidive sono frequenti.
3. Rilassamento dell’iride dopo vitrectomia
Sezione intitolata “3. Rilassamento dell’iride dopo vitrectomia”La rimozione del vitreo priva la IOL del supporto vitreale, rendendola instabile. In assenza di capsula del cristallino, si verifica un rilassamento dell’iride (iridodonesi / iride flaccida), con aumento della mobilità antero-posteriore dell’iride. Di conseguenza, durante la dilatazione pupillare, la parte ottica può facilmente dislocarsi anteriormente all’iride. 6)
4. Blocco pupillare inverso (reverse pupillary block)
Sezione intitolata “4. Blocco pupillare inverso (reverse pupillary block)”Quando la pressione della camera anteriore supera quella della camera posteriore, il bordo pupillare aderisce alla superficie anteriore della IOL, agendo come una valvola (blocco pupillare inverso). La dislocazione della IOL anteriormente all’iride ostruisce il flusso dell’umore acqueo dalla camera anteriore a quella posteriore, aumentando ulteriormente la pressione posteriore, creando un circolo vizioso. Si osserva un approfondimento della camera anteriore e una curvatura posteriore dell’iride come segni caratteristici. 2)
5. Meccanismo della sindrome UGH
Sezione intitolata “5. Meccanismo della sindrome UGH”Lo sfregamento meccanico degli elementi di supporto della IOL contro l’iride rilascia pigmento irideo. Il deposito di pigmento nel trabecolato causa glaucoma pigmentario, e lo sfregamento continuo porta a iridociclite ed emorragia della camera anteriore, evolvendo nella sindrome UGH.
6. Influenza del materiale e del design della IOL
Sezione intitolata “6. Influenza del materiale e del design della IOL”Nella fissazione nel solco ciliare di una IOL acrilica monopezzo, il bordo anteriore tagliente (sharp anterior optic/haptic edge) può causare difetti di transilluminazione dell’iride e dispersione pigmentaria. 7) Le IOL a tre pezzi hanno un angolo aptico posteriore e un minor rischio di sfregamento dell’iride durante la fissazione nel solco. Un diametro ottico sufficiente (≥6,0 mm) e una lunghezza aptica adeguata contribuiscono alla stabilità della fissazione nel solco ciliare.
7. Ricerche recenti e prospettive future
Sezione intitolata “7. Ricerche recenti e prospettive future”Sviluppo delle tecniche di riposizionamento ambulatoriale
Sezione intitolata “Sviluppo delle tecniche di riposizionamento ambulatoriale”La tecnica di paracentesi con ago 30G di Kokame et al. (2022) ha gestito 18 occhi su 495 (3,6%) con cattura pupillare in 54 procedure ambulatoriali. Tutti i casi sono stati eseguiti senza dolore in anestesia topica, rappresentando un’alternativa efficace anche in condizioni di accesso limitato alla sala operatoria. È stato inoltre dimostrato che posizionare la sutura sclerale a 2 mm posteriormente al limbo riduce significativamente le recidive (p=0,025), sottolineando l’importanza dell’ottimizzazione della posizione di fissazione intraoperatoria come strategia preventiva. 6)
Progressi nella fissazione intrasclerale
Sezione intitolata “Progressi nella fissazione intrasclerale”Il metodo di Yamane (fissazione intrasclerale flangiata, 2017) è una tecnica a doppio ago per fissare l’aptica dell’IOL all’interno della sclera. Il vantaggio rispetto alla sutura tradizionale è l’evitare i rischi di erosione e rottura del filo, ma la mancanza di supporto capsulare è la stessa della sutura, quindi il rischio di cattura pupillare persiste. 8) Il concetto di fissazione intrasclerale senza sutura è stato riportato per la prima volta da Gabor & Pavlidis (2007) 9), e Agarwal (2008) 10) ha descritto un metodo di fissazione senza sutura utilizzando colla di fibrina. L’incidenza della cattura pupillare e il confronto con la sutura sono argomenti di studio futuri.
Ottimizzazione della posizione della sutura sclerale
Sezione intitolata “Ottimizzazione della posizione della sutura sclerale”È stato dimostrato che la fissazione a 2 mm posteriormente al limbo riduce significativamente la recidiva della cattura pupillare (p = 0,025), e l’accumulo di dati per standardizzare la posizione di fissazione ottimale è auspicabile. 6)
La fissazione intrasclerale evita le complicanze legate alla sutura (erosione, rottura) rispetto alla sutura, ma la mancanza di supporto capsulare è la stessa, quindi il rischio di cattura pupillare persiste. I dati di confronto diretto dell’incidenza tra i due metodi sono limitati e costituiscono un argomento di studio futuro. 8)
8. Riferimenti
Sezione intitolata “8. Riferimenti”- Vote BJ, Tranos P, Bunce C, et al. Long-term outcome of combined pars plana vitrectomy and scleral fixated sutured posterior chamber intraocular lens implantation. Am J Ophthalmol. 2006;141(2):308-312. PMID: 16458685
- 東出朋巳. 眼内レンズ毛様溝縫着後の逆瞳孔ブロックによる虹彩捕獲とその治療. IOL & RS. 2009;23(3):410-412. URL: https://cir.nii.ac.jp/crid/1573950399792764160
- Lin K, Hu Z, Lin Z, Chen T, Tang Y, Wu R. Rectangular loop suture to correct iris capture of the posterior chamber intraocular lens. BMC Ophthalmol. 2020;20:383. doi:10.1186/s12886-020-01650-3.
- Kim SI, Kim K. Tram-Track Suture Technique for Pupillary Capture of a Scleral Fixated Intraocular Lens. Case Rep Ophthalmol. 2016;7(2):290-295. PMID: 27462257. PMCID: PMC4943309. doi:10.1159/000446208.
- Kim DH, Moon DRC, Kang YK, et al. Case report: Management of recurrent pupillary optic capture with sutureless surgical technique using 7-0 polypropylene flange. Front Med (Lausanne). 2024;11:1367905. doi:10.3389/fmed.2024.1367905.
- Kokame GT, Card K, Pisig AU, Shantha JG. In office management of optic capture of scleral fixated posterior chamber intraocular lenses. Am J Ophthalmol Case Rep. 2022;25:101356. doi:10.1016/j.ajoc.2022.101356.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P52-P142.
- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142. PMID: 28457613
- Gabor SGB, Pavlidis MM. Sutureless intrascleral posterior chamber intraocular lens fixation. J Cataract Refract Surg. 2007;33(11):1851-1854. PMID: 17964387
- Agarwal A, Kumar DA, Jacob S, et al. Fibrin glue-assisted sutureless posterior chamber intraocular lens implantation in eyes with deficient posterior capsules. J Cataract Refract Surg. 2008;34(9):1433-1438. PMID: 18721701
