
Pupilleneinklemmung der Intraokularlinse (IOL-Capture)
Auf einen Blick
Abschnitt betitelt „Auf einen Blick“1. Was ist Pupilleneinklemmung der Intraokularlinse?
Abschnitt betitelt „1. Was ist Pupilleneinklemmung der Intraokularlinse?“Den Zustand, bei dem ein Teil des optischen Teils einer nicht vollständig im Kapselsack fixierten Intraokularlinse (IOL) vor die Iris prolabiert, nennt man Pupilleneinklemmung (pupillary capture). Sie tritt häufig nach extrakapsulärer Fixation oder Nahtfixation auf, kann aber auch bei intrakapsulärer Fixation vorkommen, wenn ein nicht von der Vorderkapsel bedeckter Teil vor die Iris tritt. Bekanntlich tritt sie häufig auf, wenn bei einer gleichzeitigen Vitrektomie Gas injiziert wird. Außerdem neigt sie nach IOL-Naht zu Rezidiven, und es wird vermutet, dass ein umgekehrter Pupillarblock (reverse pupillary block) die Ursache sein kann.
Da heutzutage die intrakapsuläre Fixation standardisiert ist, nimmt die Gesamthäufigkeit tendenziell ab, aber bei Fällen mit hinterem Kapselriss oder Kapselverlust nach Naht- oder intrakleraler Fixation bleibt sie ein Problem. Die Inzidenz bei skleral genähten IOL wird mit 18 von 495 Augen (3,6 %) angegeben, 6) und in einer Langzeit-Follow-up-Studie zum Einsetzen genähter IOL gleichzeitig mit einer Vitrektomie wurde sie ebenfalls als Spätkomplikation dokumentiert. 1)
Beachten Sie, dass das absichtliche Einführen des optischen Teils der IOL in die hintere Kapselöffnung durch eine hintere kontinuierliche kurvilineare Kapsulotomie (posterior CCC), der sogenannte „posteriore Optic Capture“, ein beabsichtigtes Verfahren zur Verhinderung des Nachstars ist und von der in diesem Artikel behandelten akzidentellen Pupilleneinklemmung unterschieden wird.
Zusammenhang mit UGH-Syndrom
Abschnitt betitelt „Zusammenhang mit UGH-Syndrom“Wenn der Haptikteil (Haptik) der IOL aufgrund extrakapsulärer oder asymmetrischer Fixation in direktem Kontakt mit der Iris oder dem umliegenden Gewebe steht, scheuert der Haptikteil mechanisch an der Iris (Iris-Chafing), wodurch Irispigment freigesetzt wird. Dieses Pigment lagert sich im Trabekelwerk ab und verursacht ein Pigmentglaukom; bei schwerer Irisschädigung können eine Iridozyklitis und eine Vorderkammerblutung auftreten. Diese Reihe von Zuständen wird als Uveitis-Glaukom-Hyphämie (UGH)-Syndrom bezeichnet. Die Fixation einer einteiligen (one-piece) Acryl-IOL im Sulcus ciliaris kann Transilluminationsdefekte, Pigmentdispersion, Augeninnendruckerhöhung, rezidivierende Vorderkammerblutungen und Entzündungen verursachen; daher ist die Insertion in den Sulcus ciliaris kontraindiziert. 7)
Nach gleichzeitiger Vitrektomie oder Gasinjektion tritt sie häufig früh postoperativ (einige Tage bis Wochen) auf. Nach genähter IOL oder intrakleral fixierter IOL kann sie einige Monate bis Jahre nach der Operation auftreten und neigt zu Rezidiven. In der Studie von Vote et al. wurde sie als Spätkomplikation im Langzeit-Follow-up nach Vitrektomie und genähter IOL berichtet. 1)
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“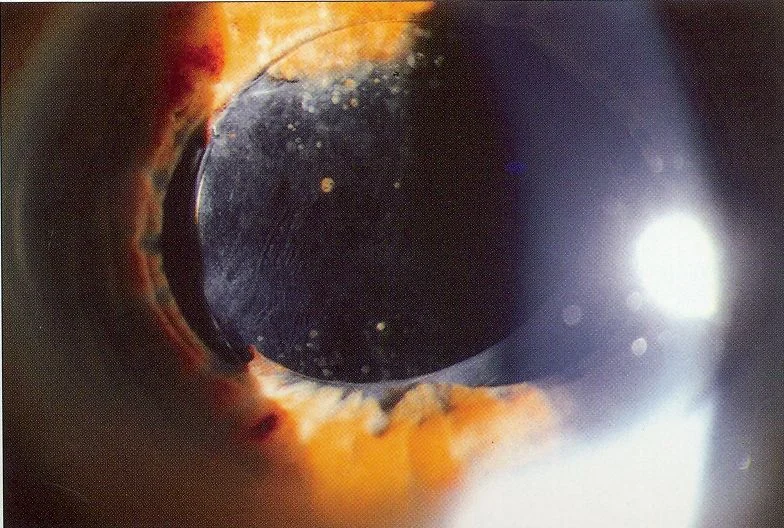
Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“- Blendung und Photophobie durch den IOL-Rand : tritt charakteristisch auf, wenn der Rand des optischen Teils im Pupillarbereich freiliegt. Die direkte Auswirkung auf die korrigierte Sehschärfe ist in der Regel gering.
- Refraktionsfehler : Durch IOL-Dezentrierung kommt es häufig zu Veränderungen des Astigmatismus und der sphärischen Brechkraft.
- Augeninnendruckerhöhung : Wenn der prolabierte optische Teil einen Pupillarblock verursacht, kann der Augeninnendruck ansteigen und Symptome ähnlich einem akuten Winkelblockglaukom hervorrufen.
- Sehverschlechterung : In der Regel gering, kann aber bei begleitendem UGH-Syndrom oder zystoidem Makulaödem (CME) auftreten. 6)
- Pupillenabweichung und entrundete Pupille : Durch die Interaktion zwischen IOL und Iris kann sich die Pupillenform verändern.
Klinische Befunde
Abschnitt betitelt „Klinische Befunde“- Anteriorer Irisprolaps des IOL-Optikteils : Bei der Spaltlampenuntersuchung unter Mydriasis gut erkennbar. Ein Teil oder der gesamte optische Teil wird vor der Iris beobachtet.
- Veränderung der Vorderkammertiefe : Bei inversem Pupillarblock ist die Vorderkammer tief und die Iris nach hinten gewölbt, ein charakteristischer Befund.
- Iris-Transilluminationsdefekte : Zeichen einer Irisabrasion durch die IOL-Stützteile. Als Hinweis auf ein UGH-Syndrom zu prüfen.
- Pigmentdispersion und Pigmentablagerungen in der Vorderkammer : Pigmentablagerungen im Trabekelwerk deuten auf ein UGH-Syndrom hin.
- Vorderkammerblutung : Kann rezidivierend auftreten.
- Hornhautödem : Tritt auf, wenn die IOL-Stützteile das Hornhautendothel berühren.
Auch wenn die Sehkraft nicht wesentlich beeinträchtigt ist, sollte eine Behandlung in Betracht gezogen werden, wenn starke Blendung durch den IOL-Rand oder ein erhöhter Augeninnendruck durch Pupillarblock vorliegt. Bei Kontakt des IOL-Stützteils mit dem Hornhautendothel ist eine sofortige Reposition erforderlich; unbehandelt kann eine fortschreitende Hornhautendothelschädigung bis hin zur bullösen Keratopathie führen.
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Die grundlegende Ursache des Pupilleneinfangs ist, dass die IOL nicht vollständig im Kapselsack fixiert ist. Folgende Risikofaktoren wurden berichtet.
| Risikofaktor | Mechanismus |
|---|---|
| Extrakapsuläre oder asymmetrische Fixation | IOL wird nicht vollständig vom Kapselsack bedeckt |
| IOL-Ziliarsulkus-Naht | Keine Kapselunterstützung, häufiges Rezidiv |
| Intrasklerale Fixation (einschließlich Yamane-Methode) 8) | Keine Kapselunterstützung, verbleibende IOL-Beweglichkeit |
| Gleichzeitige Gasinjektion bei Vitrektomie | Expansives Gas drückt die IOL nach vorne |
| Post-Vitrektomie 6) | Verlust der Glaskörperunterstützung der IOL + schlaffe Iris |
| Junge Patienten | Hohe Dehnbarkeit der Iris |
| Einsetzen einer einteiligen Acryl-IOL in den Sulcus ciliaris 7) | Irisreiben durch die scharfe Vorderkante (kontraindiziert) |
| Skleranahtposition weniger als 2 mm vom Limbus entfernt 6) | IOL zu nah an der Iris |
In der Studie von Kokame et al. war die Rezidivrate in der Gruppe, in der die Skleranahtposition einheitlich 2 mm hinter dem Limbus lag, signifikant niedriger (p=0,025). 6)
Im Gegensatz zum normalen Pupillarblock übersteigt der Druck in der Vorderkammer den in der Hinterkammer, und der Pupillenrand legt sich dicht an die Vorderfläche der IOL an und wirkt wie ein Ventil. Die Vorderkammer wird tiefer und die Iris wölbt sich nach hinten, ein charakteristischer Befund. Tritt die IOL vor die Iris, wird der Fluss des Kammerwassers von der Vorder- zur Hinterkammer blockiert, der Druck in der Hinterkammer steigt weiter an, und es entsteht ein Teufelskreis. Eine Laser-Iridotomie (LI) ist wirksam, um den Druckgradienten zwischen Vorder- und Hinterkammer zu beseitigen. 2)
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“| Untersuchungsmethode | Bewertungsinhalt | Wichtige Punkte |
|---|---|---|
| Spaltlampenmikroskopie | Lagebeziehung zwischen IOL-Optik und Iris | Beurteilung der Abdeckung der Optik unter Mydriasis. Auch Prolaps des Haptikteils in die Vorderkammer prüfen. |
| Augeninnendruckmessung | Augeninnendruckerhöhung durch Pupillarblock | Notfallbehandlung bei akutem Anstieg |
| Vorderabschnitts-OCT | Objektive Beurteilung von Vorderkammertiefe, IOL-Position und Iriswölbung | Nützlich zur Beurteilung eines inversen Pupillarblocks |
| Ultraschallbiomikroskopie (UBM) | Positionsbeziehung zwischen IOL und Ziliarkörper/Ziliarsulcus | Positionskontrolle von genähten oder sklerafixierten IOLs |
| Endothel-Spiegelmikroskopie der Hornhaut | Hornhautendothelzelldichte | Beurteilung von Endothelschäden durch Kontakt mit dem IOL-Stützteil |
| Gonioskopie | Beurteilung von Pigmentablagerungen und Irisvordersynechien | Verwendung zur Beurteilung des UGH-Syndroms |
Differenzialdiagnose
Abschnitt betitelt „Differenzialdiagnose“- IOL-Luxation/-Fall: Wenn die IOL vollständig disloziert und in den Glaskörperraum fällt, wird dies als separate Entität behandelt.
- UGH-Syndrom: Eine assoziierte Komplikation der Pupillenblockade, kann aber auch ohne Pupillenblockade allein durch IOL-Kontakt auftreten.
- IOL-Dezentrierung/-Neigung: Die IOL ist innerhalb des Kapselsacks verschoben, aber ohne Protrusion vor die Iris.
- Akuter Winkelblockanfall: Präsentiert sich mit erhöhtem Augeninnendruck, flacher Vorderkammer und fixierter Mydriasis; nach IOL-Operation ist die Abgrenzung zur Pupillenblockade wichtig.
Sie ist nicht zwingend erforderlich, wenn die Diagnose an der Spaltlampe klar ist, aber nützlich zur Beurteilung eines inversen Pupillarblocks (Zunahme der Vorderkammertiefe, posteriore Iriswölbung) und zur objektiven Dokumentation der IOL-Position. Insbesondere bei rezidivierenden Fällen hilft die quantitative Beurteilung der IOL-Position mittels Vorderabschnitts-OCT oder UBM bei der Festlegung der Behandlungsstrategie.
5. Standardtherapie
Abschnitt betitelt „5. Standardtherapie“Die Behandlung wird stufenweise je nach Symptomatik, Vorhandensein von Adhäsionen und Rezidivhäufigkeit ausgewählt.
Schritt 1: Konservative Reposition (akuter Beginn, keine Adhäsionen)
Abschnitt betitelt „Schritt 1: Konservative Reposition (akuter Beginn, keine Adhäsionen)“- Nach Gabe von Mydriatika (1% Tropicamid + 2,5% Phenylephrin) den Patienten in Rückenlage bringen → spontane Reposition versuchen.
- Wirksam, wenn Iris und IOL nicht verklebt sind.
- Bei IOL-Luxation in die Vorderkammer mit Pupillarblock Mydriatika verwenden (Miotika sind kontraindiziert).
Schritt 2: Operative Reposition (bei fehlgeschlagener spontaner Reposition)
Abschnitt betitelt „Schritt 2: Operative Reposition (bei fehlgeschlagener spontaner Reposition)“- Über einen Seitenport den optischen Teil der IOL mit einem Haken oder Spatel hinter die Iris reponieren.
- Der Eingriff ist einfach, wenn Iris und Kapsel nicht stark verklebt sind.
- Ambulante 30G-Nadel-Parazentese-Technik: Unter Tropfanästhesie Vorderkammerpunktion und Injektion von Viskoelastikum, um die IOL nach hinten zu drücken. Kokame et al. behandelten 18 von 495 Augen (3,6%) mit Pupilleneinklemmung durch 54 ambulante Eingriffe, alle ohne Verlegung in den Operationssaal. 6)
Schritt 3: Rezidivprophylaxe (Rezidive nach genähter IOL)
Abschnitt betitelt „Schritt 3: Rezidivprophylaxe (Rezidive nach genähter IOL)“Nach IOL-Naht oder intrakleraler Fixation ist die Optik nicht von der Kapsel bedeckt, was wiederholte Pupilleneinklemmungen begünstigt.
- Laser-Iridotomie (LI / Iridektomie) : Beseitigt den Druckunterschied zwischen Vorder- und Hinterkammer bei inversem Pupillarblock. Schwer zu entscheiden, aber manchmal wirksam. 2)
- Fadenspannungsmethode (Haltefaden) : Bei Rezidiv nach LI Erwägung eines Fadens, um die anteriore Herniation der IOL zu verhindern. Lin et al. berichteten über eine rechteckige Schlingennaht, Kim et al. über die Tram-Track-Nahttechnik. 3,4)
- Iris-Sphinkternaht / Zusatznaht : Bei wiederholten Rezidiven Verkleinerung des Pupillendurchmessers oder des vorderen Durchtrittswegs der IOL, um die Herniation der Optik zu verhindern. Auch die Rezidivunterdrückung durch geflanschte Polypropylennaht wurde berichtet. 5)
Schritt 4: IOL-Austausch (irreponible oder schwere Fälle)
Abschnitt betitelt „Schritt 4: IOL-Austausch (irreponible oder schwere Fälle)“- Nur bei signifikanter Sehverschlechterung durchführen (invasiver Eingriff).
- Bei starker Verklebung von Iris und Kapsel oder wiederholter Vorderkammerluxation der IOL ist eine alleinige Reposition schwierig und ein IOL-Austausch erforderlich.
- Wenn die Haptiken in die Vorderkammer ragen und das Hornhautendothel berühren, so schnell wie möglich reponieren.
- Fixationsmethode beim Austausch: Die Sulcus-fixation einer 3-teiligen IOL mit Erhalt der vorderen Kapsulorhexis und Optic-Capture bietet bessere Stabilität. 7)
| Behandlung | Indikation | Bemerkungen |
|---|---|---|
| Mydriasis + Rückenlage | Akuter Beginn, keine Adhäsionen | Erste Wahl. Miotika sind kontraindiziert |
| Reposition mit Haken/Spatel | Fälle, in denen eine spontane Reposition nicht möglich ist | Durchführung über einen Seitenport |
| 30G-Nadel-Parazentese6) | Ambulante Reposition | Unter Tropfanästhesie, kein Operationssaal erforderlich |
| Laser-Iridotomie2) | Verdacht auf inversen Pupillarblock | Beseitigt den Druckunterschied zwischen Vorder- und Hinterkammer |
| Transsklerale Nahttechnik3, 4) | Fälle mit Rezidiv nach Laser-Iridotomie | Skleral fixierender Faden |
| Irisraffnaht und zusätzliche Naht5) | Wiederholtes Rezidiv | Anpassung von Pupillendurchmesser und Durchgang |
| IOL-Austausch7) | Irreponible oder schwere Fälle | Nur bei signifikanter Sehfunktionsminderung |
Präventionsmaßnahmen
Abschnitt betitelt „Präventionsmaßnahmen“- Fixationsposition der skleral genähten IOL: Die Fixation 2 mm hinter dem Limbus reduziert Rezidive signifikant (p=0,025).6)
- Optik-Capture bei Ziliarsulkusfixation: Wenn die vordere Kapsulorhexis erhalten ist, verbessert das Einklemmen der Optik in die CCC-Öffnung die Stabilität der IOL.7)
- Keine einteilige Acryl-IOL in den Ziliarsulkus einsetzen (Risiko von Irisreiben und UGH-Syndrom).7)
Nach genähter IOL oder intrakleraler Fixation treten häufig Rezidive auf. Versuchen Sie zunächst eine Laser-Iridotomie zur Lösung des inversen Pupillarblocks2). Bei anhaltenden Rezidiven behandeln Sie mit einer Fadenspannungsmethode3,4) oder einer zusätzlichen Naht5), um ein Vorfallen der IOL vor die Iris zu verhindern. Eine ambulante Parazentese mit einer 30G-Nadel kann die IOL manchmal ohne Verlegung in den OP reponieren6).
6. Pathophysiologie und detaillierte Mechanismen
Abschnitt betitelt „6. Pathophysiologie und detaillierte Mechanismen“1. Physikalische Instabilität durch schlechte IOL-Fixation
Abschnitt betitelt „1. Physikalische Instabilität durch schlechte IOL-Fixation“Wenn die IOL nicht vollständig im Kapselsack fixiert ist, führt Augenbewegung, Lidschlag und Positionswechsel zu einer anteroposterioren Bewegung der IOL. Bei extrakapsulärer Fixation liegen die Haptiken im Ziliarsulkus und die Optik direkt hinter der Iris, was zu einer unzureichenden Abdeckung durch die Vorderkapsel führt. Eine geringe anteriore Verschiebung kann dazu führen, dass die Optik über die Iris hinaus prolabiert.
2. Vorwärtsdrängung durch Glaskörpergas
Abschnitt betitelt „2. Vorwärtsdrängung durch Glaskörpergas“Bei einer gleichzeitigen Vitrektomie mit Gasinjektion drückt das expandierende Gas die IOL nach vorne, sodass der optische Teil die Pupillenebene überquert und vor die Iris prolabiert. Nach Absorption des Gases reponiert sich die IOL, aber bei unzureichender Kapselunterstützung neigt sie zu Rezidiven.
3. Iriserschlaffung nach Vitrektomie
Abschnitt betitelt „3. Iriserschlaffung nach Vitrektomie“Nach Entfernung des Glaskörpers geht die glaskörperbedingte Unterstützung der IOL verloren, und sie wird instabil. Ohne Linsenkapsel kommt es zu einer Erschlaffung der Iris (Iridodonesis / flaccid Iris), wodurch die anteroposteriore Beweglichkeit der Iris zunimmt. Infolgedessen kann der optische Teil bei Pupillenerweiterung leicht vor die Iris prolabieren. 6)
4. Umgekehrter Pupillarblock (reverse pupillary block)
Abschnitt betitelt „4. Umgekehrter Pupillarblock (reverse pupillary block)“Wenn der Vorderkammerdruck den Hinterkammerdruck übersteigt, legt sich der Pupillenrand dicht an die Vorderfläche der IOL an und wirkt wie ein Ventil (umgekehrter Pupillarblock). Durch das Vorfallen der IOL vor die Iris wird der Kammerwasserfluss von der Vorder- in die Hinterkammer blockiert, was den Hinterkammerdruck weiter erhöht – ein Teufelskreis. Es zeigt sich eine tiefe Vorderkammer und eine nach hinten gewölbte Iris als charakteristischer Befund. 2)
5. Pathomechanismus des UGH-Syndroms
Abschnitt betitelt „5. Pathomechanismus des UGH-Syndroms“Durch mechanische Reibung der IOL-Stützteile an der Iris wird Irispigment freigesetzt. Das Pigment lagert sich im Trabekelwerk ab und verursacht ein Pigmentglaukom; die anhaltende Reibung führt zu Iridozyklitis und Vorderkammerblutung, was zum UGH-Syndrom fortschreitet.
6. Einfluss von IOL-Material und -Design
Abschnitt betitelt „6. Einfluss von IOL-Material und -Design“Bei der Ziliarsulkusfixation einer einteiligen Acryl-IOL kann die scharfe vordere Kante (sharp anterior optic/haptic edge) zu Iris-Transilluminationsdefekten und Pigmentdispersion führen. 7) Dreiteilige IOLs haben einen hinteren Haptikwinkel und ein geringeres Risiko einer Irisreibung bei Sulcusfixation. Ein ausreichender Optikdurchmesser (≥6,0 mm) und eine angemessene Haptiklänge tragen zur Stabilität der Sulcusfixation bei.
7. Aktuelle Forschung und Zukunftsperspektiven
Abschnitt betitelt „7. Aktuelle Forschung und Zukunftsperspektiven“Entwicklung ambulanter Repositionstechniken
Abschnitt betitelt „Entwicklung ambulanter Repositionstechniken“Die 30G-Nadel-Parazentese-Technik nach Kokame et al. (2022) behandelte 18 von 495 Augen (3,6 %) mit Pupilleneinklemmung in 54 ambulanten Eingriffen. Alle Fälle wurden schmerzfrei unter Tropfanästhesie durchgeführt und stellen eine wirksame Alternative dar, selbst wenn der Zugang zum Operationssaal eingeschränkt ist. Es wurde auch gezeigt, dass die Platzierung der Skleranaht 2 mm hinter dem Limbus die Rezidivrate signifikant senkt (p = 0,025), was die Bedeutung der Optimierung der intraoperativen Fixationsposition als Präventionsstrategie unterstreicht. 6)
Fortschritte der intrascleralen Fixation
Abschnitt betitelt „Fortschritte der intrascleralen Fixation“Die Yamane-Methode (Flanged Intrascleral Fixation, 2017) ist eine Technik mit zwei Nadeln, bei der die IOL-Haptik in der Sklera fixiert wird. Der Vorteil gegenüber der herkömmlichen Nahtmethode besteht darin, dass das Risiko von Naht erosion und -bruch vermieden wird. Da jedoch wie bei der Nahtmethode keine Kapselunterstützung vorhanden ist, besteht weiterhin das Risiko eines Pupillenfangs. 8) Das Konzept der nahtlosen intrascleralen Fixation wurde erstmals von Gabor & Pavlidis (2007) 9) berichtet, und Agarwal (2008) 10) beschrieb eine nahtlose Fixationsmethode mit Fibrinkleber. Die Inzidenz des Pupillenfangs und der Vergleich mit der Nahtmethode sind Gegenstand zukünftiger Untersuchungen.
Optimierung der Position der Skleralnaht
Abschnitt betitelt „Optimierung der Position der Skleralnaht“Es wurde gezeigt, dass die Fixation 2 mm hinter dem Limbus das Wiederauftreten eines Pupillenfangs signifikant reduziert (p = 0,025), und die Datensammlung zur Standardisierung der optimalen Fixationsposition ist wünschenswert. 6)
Die intrasclerale Fixation vermeidet im Vergleich zur Nahtmethode nahtbedingte Komplikationen (Erosion, Bruch), aber da die Kapselunterstützung fehlt, besteht weiterhin das Risiko eines Pupillenfangs. Direkte Vergleichsdaten zur Inzidenz beider Methoden sind begrenzt und Gegenstand zukünftiger Forschung. 8)
8. Literaturverzeichnis
Abschnitt betitelt „8. Literaturverzeichnis“- Vote BJ, Tranos P, Bunce C, et al. Long-term outcome of combined pars plana vitrectomy and scleral fixated sutured posterior chamber intraocular lens implantation. Am J Ophthalmol. 2006;141(2):308-312. PMID: 16458685
- 東出朋巳. 眼内レンズ毛様溝縫着後の逆瞳孔ブロックによる虹彩捕獲とその治療. IOL & RS. 2009;23(3):410-412. URL: https://cir.nii.ac.jp/crid/1573950399792764160
- Lin K, Hu Z, Lin Z, Chen T, Tang Y, Wu R. Rectangular loop suture to correct iris capture of the posterior chamber intraocular lens. BMC Ophthalmol. 2020;20:383. doi:10.1186/s12886-020-01650-3.
- Kim SI, Kim K. Tram-Track Suture Technique for Pupillary Capture of a Scleral Fixated Intraocular Lens. Case Rep Ophthalmol. 2016;7(2):290-295. PMID: 27462257. PMCID: PMC4943309. doi:10.1159/000446208.
- Kim DH, Moon DRC, Kang YK, et al. Case report: Management of recurrent pupillary optic capture with sutureless surgical technique using 7-0 polypropylene flange. Front Med (Lausanne). 2024;11:1367905. doi:10.3389/fmed.2024.1367905.
- Kokame GT, Card K, Pisig AU, Shantha JG. In office management of optic capture of scleral fixated posterior chamber intraocular lenses. Am J Ophthalmol Case Rep. 2022;25:101356. doi:10.1016/j.ajoc.2022.101356.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P52-P142.
- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142. PMID: 28457613
- Gabor SGB, Pavlidis MM. Sutureless intrascleral posterior chamber intraocular lens fixation. J Cataract Refract Surg. 2007;33(11):1851-1854. PMID: 17964387
- Agarwal A, Kumar DA, Jacob S, et al. Fibrin glue-assisted sutureless posterior chamber intraocular lens implantation in eyes with deficient posterior capsules. J Cataract Refract Surg. 2008;34(9):1433-1438. PMID: 18721701
