SS-OCT
Wellenlänge: 1310 nm (lange Wellenlänge)
Eindringtiefe: hoch (gesamter vorderer Augenabschnitt auf einem Bild darstellbar)
Auflösung: geringer als SD-OCT, aber praktisch ausreichend
Typisches Gerät: CASIA2 (Tomey)

Die optische Kohärenztomographie des vorderen Augenabschnitts (AS-OCT: Anterior Segment Optical Coherence Tomography) ist ein Untersuchungsgerät, das das Interferenzphänomen von Nahinfrarotlicht nutzt, um nicht-invasiv Schnittbilder von Hornhaut, Vorderkammer, Linse und Kammerwinkel zu erfassen. Es ermöglicht die Beobachtung und quantitative Beurteilung von Bereichen, die mit der Spaltlampe nicht untersucht werden können, und wird in vielen Bereichen eingesetzt, wie z. B. beim Screening auf Winkelblockglaukom, bei Hornhauterkrankungen, vor und nach refraktiver Chirurgie und bei der Winkelbeurteilung bei Glaukom.
Die Bildgebung mittels AS-OCT wurde erstmals 1994 von Izatt et al. berichtet. Anfangs wurde die gleiche Wellenlänge von 830 nm wie bei der retinalen OCT verwendet, aber die Penetration in streuendes Gewebe wie die Sklera war gering, was sie für die Darstellung des Kammerwinkels ungeeignet machte. Später wurden Geräte mit einer längeren Wellenlänge von 1310 nm entwickelt, die die Penetration in die Sklera und die Aufnahmegeschwindigkeit erheblich verbesserten.
Heutzutage ist die Fourier-Domänen-OCT (FD-OCT) der Standard. Im Vergleich zur Zeitdomänen-OCT (TD-OCT) bietet sie eine überlegene Messgeschwindigkeit, Auflösung und dreidimensionale Analysefähigkeit. FD-OCT umfasst zwei Typen: die Swept-Source-OCT (SS-OCT) und die Spektraldomänen-OCT (SD-OCT).
SS-OCT
Wellenlänge: 1310 nm (lange Wellenlänge)
Eindringtiefe: hoch (gesamter vorderer Augenabschnitt auf einem Bild darstellbar)
Auflösung: geringer als SD-OCT, aber praktisch ausreichend
Typisches Gerät: CASIA2 (Tomey)
SD-OCT
Wellenlänge: 840 nm (kurze Wellenlänge)
Eindringtiefe: gering (Darstellung des gesamten vorderen Augenabschnitts schwierig)
Auflösung: höher als SS-OCT
Anwendung: geeignet für die präzise Beobachtung von Hornhaut und Bindehaut
Das AS-OCT ist ein Diagnosegerät, das den Kammerwinkel nicht-invasiv beobachten kann; seine Auflösung ist der der Ultraschallbiomikroskopie (UBM) überlegen, aber der Ziliarkörper kann nicht beobachtet werden3). Sein Nutzen als Hilfsdiagnostikum in der Glaukomversorgung ist weithin anerkannt3).
Das Fundus-OCT ist ein Gerät zur Aufnahme von Netzhaut-Schnittbildern und verwendet eine Lichtquelle mit einer Wellenlänge von 840-870 nm. Das AS-OCT ist auf die Beobachtung des vorderen Augenabschnitts (Hornhaut, Kammerwinkel, Iris usw.) spezialisiert; die SS-OCT-Methode verwendet eine lange Wellenlänge von 1310 nm, um die Durchdringung tiefer Gewebe zu verbessern. Beobachtungsobjekt und verwendete Wellenlänge unterscheiden sich.
Zur tomografischen Bildgebung des vorderen Augenabschnitts gibt es zwei Arten: AS-OCT und Ultraschallbiomikroskopie (UBM). Beide haben Gemeinsamkeiten und deutliche Unterschiede.
| Merkmal | Vorderabschnitts-OCT (AS-OCT) | Ultraschallbiomikroskopie (UBM) |
|---|---|---|
| Prinzip | Licht (Wellenlänge 0,7–1,3 μm) | Ultraschall (30–50 MHz) |
| Kontakt | Kontaktlos | Kontakt (Wasserbad erforderlich) |
| Position | Sitzend (teilweise auch liegend möglich) | Liegend |
| Auflösung | 15 μm | 50 μm |
| Maximaler Scanbereich | 16 × 6 mm | 5 × 5 mm |
| Beobachtung des Ziliarkörpers | Unklar | Möglich |
| Rückseite der Iris | Unklar | Möglich |
| Hornhautoberfläche und Tränenmeniskus | Nützlich | Ungeeignet |
| Bildanalysesoftware | Umfangreich | Eingeschränkt |
| Direkt nach der Operation | Möglich (kein Infektionsrisiko) | Schwierig |
Die AS-OCT ist aufgrund ihrer Vorteile (berührungslos, schnell, hochauflösend) zur ersten Wahl in der täglichen Praxis geworden. Die UBM hingegen ist überlegen bei der Beobachtung des Ziliarkörpers, der Zonulafasern und der Irisrückfläche, die mit der AS-OCT schwer darstellbar sind. In Situationen, die eine Beobachtung des Ziliarkörpers erfordern, wie bei der Diagnose eines malignen Glaukoms oder der detaillierten Beurteilung eines Plateau-Iris, ist die UBM besonders wertvoll.
Die AS-OCT wird nach folgendem Ablauf durchgeführt.
Der CASIA2 (ausgestattet mit SS-OCT) führt eine automatische 360°-Kammerwinkelanalyse durch, berechnet den AOD500 über den gesamten Umfang und quantifiziert das Risiko eines engen Kammerwinkels mit einem Narrow-Angle-Index. In Kombination mit den Ergebnissen der Gonioskopie kann dies für die Schulung des Personals und die Patientenaufklärung genutzt werden.
Neovaskularisation und Pigmentierung des Kammerwinkels können mit der AS-OCT nicht erfasst werden. Sekundäre Ursachen für periphere anteriore Synechien (PAS), Pigmentierung und trabekuläre Dysfunktion können bei alleiniger AS-OCT-Beurteilung übersehen werden6).
Nein. Das AS-OCT hat den Vorteil der berührungslosen und dunklen Aufnahme, aber periphere anteriore Synechien, Pigmentierung und Neovaskularisation können mit AS-OCT schwer nachweisbar sein6). Bei allen Patienten mit Glaukomverdacht sollte eine Gonioskopie durchgeführt werden6).
Der wichtigste Orientierungspunkt bei der Interpretation von AS-OCT-Bildern ist der Skleralsporn (scleral spur). Er befindet sich an der Verbindung zwischen der inneren Skleraoberfläche und der Hornhautkrümmung und ist als nach innen vorspringende Struktur der Sklera sichtbar. Durch die Beurteilung der Apposition zwischen Iris und der inneren Kornea-Sklera-Wand kann ein Kammerwinkelverschluss erkannt werden.
Allerdings ist der Skleralsporn bei etwa 25 % der Fälle mit einem Scanprotokoll ohne Bildmittelung nicht sichtbar.
Die wichtigsten Parameter zur quantitativen Messung des Kammerwinkels sind nachfolgend aufgeführt.
| Parameter | Abkürzung | Definition |
|---|---|---|
| Kammerwinkelöffnungsdistanz | AOD | Abstand zwischen dem Punkt 500/750 μm vor dem Skleralsporn und der Iris |
| Kammerwinkeleinbuchtungsfläche | ARA | Fläche, die von AOD, Iris und der inneren Wand von Hornhaut und Sklera begrenzt wird |
| Trabekel-Iris-Zwischenraumfläche | TISA | Trapezfläche vom Skleralsporn zur AOD-Linie |
Darüber hinaus können auch Irisdicke, Vorderkammerbreite und Linsenvorwölbung (Lens Vault) gemessen werden.
AS-OCT ist nicht nur für die Beurteilung des Kammerwinkels, sondern auch für die präzise Beurteilung des Hornhautquerschnitts nützlich.
Die Winkeldiagnostik mittels Bildgebung ersetzt nicht die Gonioskopie 6). Die Gonioskopie sollte bei allen Patienten mit Verdacht auf Glaukom durchgeführt werden 6).
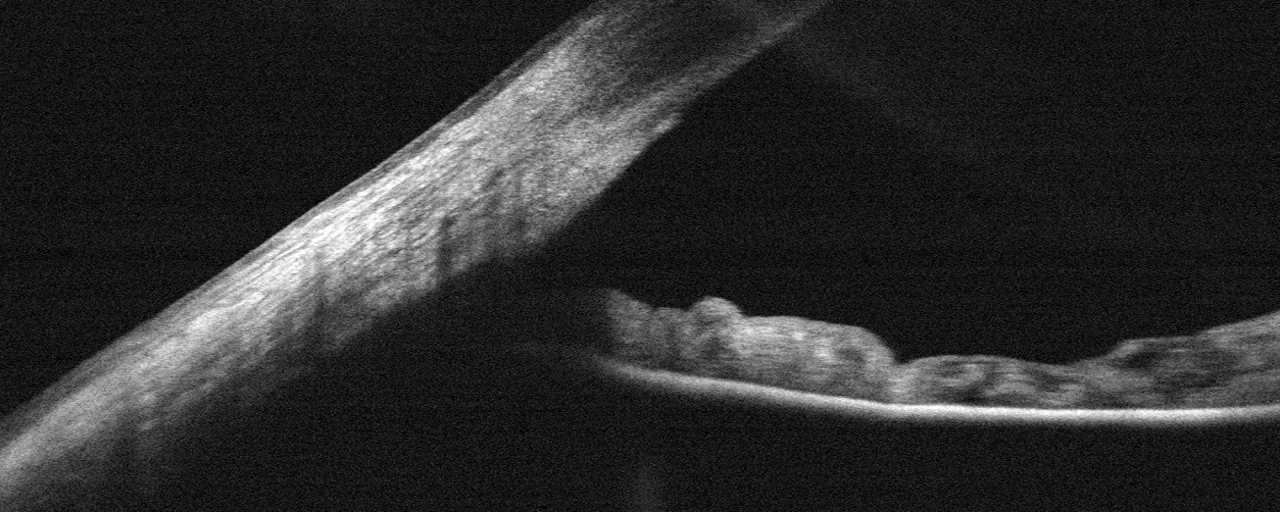
In der Glaukomklinik ist AS-OCT als Ergänzung zur Gonioskopie oder als Alternative nützlich, wenn die Gonioskopie aufgrund von Hornhauterkrankungen oder mangelnder Patientenmitarbeit schwierig ist. Da die Untersuchung kontaktlos und im Dunkeln durchgeführt werden kann, ist eine Winkelbeurteilung unter physiologischer Mydriasis möglich.
Basierend auf der Iris-Morphologie und der Position der Linse relativ zu den Vorderabschnittsstrukturen können Winkelverschlussmechanismen wie Pupillarblock oder Linsenvorwölbung unterschieden werden 4). Als diagnostische Hilfe bei Winkelverschluss (PAC/PACS) unterstützt es die Entscheidung für eine Laser-Iridotomie (LPI) oder Kataraktchirurgie 4).
Es ist auch als Patientenaufklärungsinstrument nützlich, wenn eine Laser-Iridotomie empfohlen wird 5). Es ist unverzichtbar geworden, um morphologische Veränderungen der Iris wie flache Vorderkammer, engen Winkel und Plateau-Iris zu beobachten.
AS-OCT wird auch zur prä- und postoperativen Beurteilung der Glaukomchirurgie eingesetzt. Es wird zur morphologischen Beurteilung von Filterkissen (bleb) nach Trabekulektomie und zur Überprüfung der Position von intraokularen Drainagevorrichtungen verwendet.
Tanito et al. (2024) visualisierten den Zustand eines PreserFlo MicroShunt (PFM) zwei Jahre nach Implantation, der mit herkömmlichen 2D-Schnittbildern schwer zu beurteilen war, mittels Raster-Scan und 3D-AS-OCT-Bildgebung eindeutig. Im rechten Auge wurde eine C-förmige Verformung festgestellt, die auf ein mögliches Austreten der Flügel aus der Skleraltasche hindeutete 1). Die Hinzunahme von 3D-Bildern zu 2D-Bildern verbesserte die Genauigkeit der Stentbeurteilung erheblich 1).
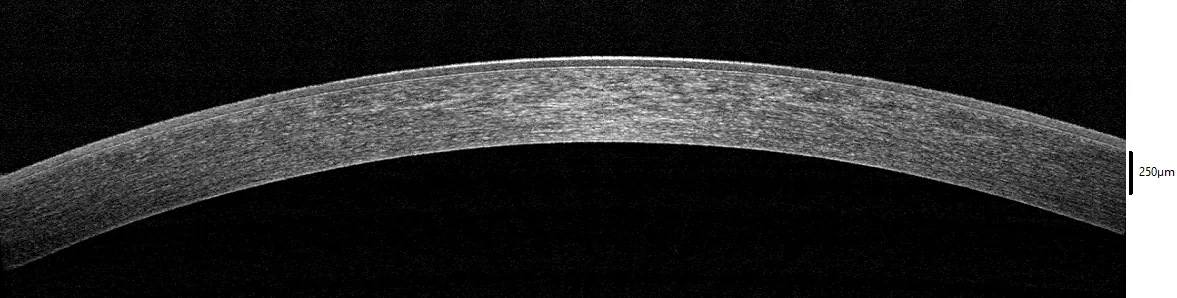
AS-OCT beurteilt die Tiefe von Hornhauttrübungen im Schnittbild und hilft bei der Auswahl des Operationsverfahrens für die Hornhauttransplantation.
Vor einer Kataraktoperation wird AS-OCT zur quantitativen Beurteilung des vorderen Augenabschnitts eingesetzt.
AS-OCT ist eine nicht-invasive Untersuchung, bei der kein Instrument das Auge berührt. Es treten keine Schmerzen oder Beschwerden auf. Es sind keine betäubenden Augentropfen erforderlich, und die Untersuchung dauert nur wenige Minuten.
AS-OCT nutzt das Prinzip des Michelson-Interferometers. Das Licht der Quelle wird in einen „Referenzarm“ und einen „Probenarm“ (Bestrahlung des Auges) aufgeteilt, und die reflektierten Lichter von beiden werden zur Interferenz gebracht, um die Reflexionsintensität aus jeder Tiefe im Gewebe als A-Scan-Signal zu erfassen. Durch Fourier-Transformation wird das A-Scan-Signal in eine Helligkeitsverteilung in der Tiefe umgewandelt, und durch zweidimensionales Scannen wird ein tomographisches Bild erzeugt.
Das FD-OCT (Fourier-Domänen-OCT) hat zwei Implementierungsarten.
Das SS-OCT mit 1310 nm hat eine Eindringtiefe, die bis zur Linsenrückfläche und zum Ziliarkörper reicht, und ist zum De-facto-Standard für AS-OCT-Anwendungen geworden.
Die optische Kohärenztomographie-Angiographie (OCTA) ist eine sich schnell entwickelnde Technologie. Sie soll weniger anfällig für Bodeneffekte sein als die Messung der retinalen Nervenfaserschicht und könnte bei der Beurteilung der Progression bei fortgeschrittenem Glaukom vorteilhafter sein als die OCT, aber ein standardisierter Einsatz in der klinischen Praxis ist noch nicht etabliert3).
Huang et al. (2024) führten eine bibliometrische Analyse über 20 Jahre (2004–2023) zur Anwendung von AS-OCT bei Glaukom durch und analysierten 931 Berichte. Die USA führten mit 288 Berichten, gefolgt von China (231) und Singapur (124). Unter den Autoren war Aung Tin mit 80 Berichten und 3595 Zitierungen führend2).
Ab 2012 nahm die Anzahl der Arbeiten rapide zu, und seit 2015 werden jährlich stabil über 60 Arbeiten veröffentlicht2). Seit 2018 hat der Fortschritt der künstlichen Intelligenz (KI) zu einer deutlichen Verschiebung der Forschung von manuellen Messungen hin zur automatischen Erkennung und Identifizierung geführt2).
Die aktuelle Forschungsfront umfasst die automatische Erkennung von Winkelblock durch Deep Learning2). Die herkömmliche AS-OCT-Bildauswertung beruhte auf manuellen Messungen verschiedener Parameter, was zeitaufwändig, subjektiv und wenig reproduzierbar war.
Deep-Learning-Algorithmen lernen direkt aus Bilddaten und sind in der Lage, offene, enge oder geschlossene Winkel mit hoher Genauigkeit zu klassifizieren. Ein 3D-Deep-Learning-basiertes digitales Gonioskopiesystem (DGS) zeigte eine hohe diagnostische Genauigkeit, vergleichbar mit der von Augenärzten, bei der Erkennung eines engen Kammerwinkels und peripherer vorderer Synechien2).
Das FD-AS-OCT, das bei einer Wellenlänge von 1310 nm arbeitet, ermöglicht zunehmend schnelle 3D-Würfelscans des vorderen Augenabschnitts. Dadurch werden die folgenden Bewertungen erwartet.
Die 3D-AS-OCT hat sich auch bei der postoperativen Bewertung von Glaukomchirurgie-Implantaten als nützlich erwiesen und ermöglicht eine klare Visualisierung der gesamten Verformung und Dislokation von Stents, was mit 2D-Bildern schwierig war1).
Sie befindet sich noch in der Forschungsphase. Die automatische Erkennung von Kammerwinkelverschlüssen durch Deep-Learning-Algorithmen zeigt eine hohe Genauigkeit2), ist aber noch nicht weit verbreitet in der klinischen Praxis. Es bleiben Herausforderungen wie Datenmangel und die Vereinheitlichung diagnostischer Kriterien.