กลุ่มอาการกระจายเม็ดสี (PDS ) และต้อหินชนิดเม็ดสี (PG) เป็นสเปกตรัมของโรคเดียวกัน2)
PDS ม่านตา ทั้งสองข้าง อาจมีความดันลูกตา สูงร่วมด้วยPG : PDS ที่มีภาวะประสาทตาเสื่อมจากต้อหิน ร่วมด้วย
PG คิดเป็น 1-1.5% ของต้อหิน ทั้งหมด2) พบได้บ่อยในชายผิวขาวที่สายตาสั้น การวินิจฉัยโดยทั่วไปอยู่ในช่วงอายุ 30-50 ปี2) 3) ความเสี่ยงของการดำเนินจาก PDS ไปเป็น PG รายงานไว้ที่ 10-50% ในการศึกษาในคลินิก แต่อาจมีความลำเอียงไปยังกลุ่มผู้ป่วย PDS ที่มีความดันลูกตา สูง2) 3) การศึกษาในชุมชนรายงานอัตราการเปลี่ยนประมาณ 10% ใน 5 ปี และประมาณ 15% ใน 15 ปี
Q
PDS และ PG แตกต่างกันอย่างไร?
A
PDS เป็นภาวะที่มีลักษณะเฉพาะคือการกระจายเม็ดสีจากม่านตา และการสะสมเม็ดสีในส่วนหน้าของลูกตา สามารถวินิจฉัยได้ทั้งในกรณีที่ความดันลูกตา ปกติหรือสูง PG คือ PDS ที่มีภาวะโพรงประสาทตาโตจากต้อหิน หรือความบกพร่องของลานสายตา ร่วมด้วย2) กล่าวคือ PDS เป็นระยะก่อนต้อหิน และไม่ใช่ผู้ป่วย PDS ทุกรายที่จะดำเนินไปเป็น PG
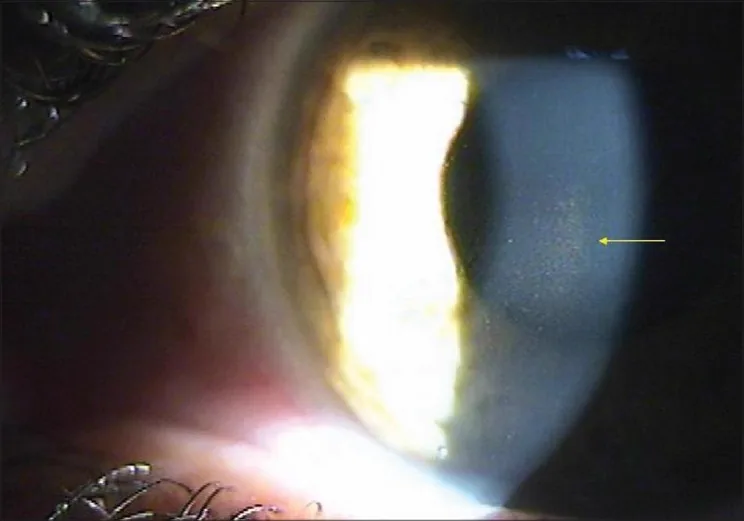
ภาพถ่ายด้วยกล้องสลิตแลมป์ของ Krukenberg spindle ที่พบใน pigment dispersion syndrome และ pigmentary glaucoma Bhallil S, et al. Pigment dispersion syndrome: An atypical presentation. Oman J Ophthalmol. 2010. Figure 1. PM
CI D: PMC2886225. License: CC BY.
ภาพถ่ายด้วยกล้องสลิตแลมป์แสดงการสะสมของเม็ดสีละเอียดที่รวมตัวกันเป็นรูปกระสวยตามแนวตั้งบนเยื่อบุผนังกระจกตา นี่คือลักษณะเฉพาะที่บ่งชี้ Krukenberg spindle ซึ่งเหมาะสมสำหรับการอธิบายลักษณะทางคลินิกของ pigment dispersion syndrome และ pigmentary glaucoma
PDS มักไม่มีอาการ การมองเห็น พร่ามัวชั่วคราวหลังออกกำลังกายหรือเมื่อม่านตา ขยายเนื่องจากความดันลูกตา สูงขึ้นเป็นอาการเฉพาะ2) 3) อาจเห็นแสงเป็นวง (halo) ได้ด้วย การสูญเสียลานสายตาจะรับรู้ได้เมื่อ PG ดำเนินไปถึงระยะลุกลาม ในผู้ป่วยที่รับรู้ว่ามองเห็นพร่ามัวสัมพันธ์กับการออกกำลังกาย การตรวจมุมตา และความดันลูกตา ทันทีหลังออกกำลังกายจะเป็นเบาะแสในการวินิจฉัย
สามลักษณะของส่วนหน้าดวงตา
Krukenberg spindle : การสะสมของเม็ดสีรูปกระสวยในแนวตั้งที่ส่วนกลางของเยื่อบุผนังกระจกตา วางตัวในแนวตั้งเนื่องจากการไหลเวียนแบบพาความร้อน พบในประมาณ 90% ของผู้ป่วย PDS /PG แต่ไม่จำเพาะต่อโรค2) 3)
รอยรั่วแสงของม่านตา บริเวณส่วนกลางรอบนอก : ลักษณะเป็นลายซี่ล้อ (รัศมี) ตรงกับบริเวณที่เยื่อบุผิวเม็ดสีม่านตา สัมผัสกับ zonule ของเลนส์มากที่สุด2) 3)
การสะสมเม็ดสีอย่างหนาแน่นใน trabecular meshwork : ในการตรวจ gonioscopy trabecular meshwork จะมีสีน้ำตาลเข้มสม่ำเสมอ2) 3)
ลักษณะอื่นๆ
Scheie line (Zentmayer ring) : การสะสมของเม็ดสีตามแนวเกาะของ zonule ที่แคปซูลหลังของเลนส์2) 3)
ช่องหน้าลึก : ร่วมกับการโค้งไปด้านหลังของม่านตา ส่วนรอบนอก (reverse pupillary block)2) 3)
Pigment inversion sign : ใน PG ที่ “หมดสภาพ” ในผู้สูงอายุ การสะสมเม็ดสีใน trabecular meshwork ส่วนบนจะมากกว่าส่วนล่าง
Anisocoria และ heterochromia iridis : ในกรณีที่มีความแตกต่างระหว่างสองข้าง รูม่านตา ด้านที่สูญเสียเม็ดสีอาจมีขนาดใหญ่กว่า
เม็ดสีเมลานินถูกปล่อยออกจากเยื่อบุผิวสร้างเม็ดสีของม่านตา 2) 3) สาเหตุเกิดจากการเสียดสีระหว่างเอ็นยึดเลนส์ (zonular fibers) กับผิวด้านหลังของม่านตา พบการโค้งไปด้านหลังของม่านตา ที่เรียกว่า “reverse pupillary block” ในตา PDS /PG หลายตา 2) 3)
เมื่อกระพริบตา อารมณ์ขันที่เป็นน้ำจะถูกดันจากช่องหลังตาไปยังช่องหน้าตา ทำให้เกิดความดันเกรเดียนต์ที่ความดันช่องหน้าตาสูงกว่าช่องหลังตา ส่งผลให้ม่านตา โค้งไปด้านหลังและพื้นที่สัมผัสกับเลนส์ขยายกว้างขึ้น การขยายม่านตา การปรับโฟกัส และการออกกำลังกายหนักก็กระตุ้นการปล่อยเม็ดสีเช่นกัน
ปัจจัย รายละเอียด เพศ พบบ่อยในเพศชาย (อัตราส่วนชาย:หญิง 2:1 ถึง 5:1) ค่าสายตา สายตาสั้น ปานกลาง (-3 ถึง -4 D) พบบ่อยที่สุดเชื้อชาติ พบบ่อยในคนผิวขาว
อายุที่เริ่มเป็นคือช่วง 30 ปีในเพศชาย และช้ากว่าประมาณ 10 ปีในเพศหญิง กระจกตาแบน ม่านตา เว้า และจุดเกาะม่านตา ด้านหลังก็เป็นปัจจัยที่เกี่ยวข้องเช่นกัน มีการเสนอว่ามีการถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์ที่มีการแทรกซึมไม่สมบูรณ์ และตำแหน่ง GP DS1 (7q35-q36) ถูกระบุผ่านการวิเคราะห์เชื่อมโยง
ม่านตา
ในผู้ป่วย PDS /PG การขยายม่านตา อาจกระตุ้นการกระจายของเม็ดสีและทำให้ความดันลูกตา เพิ่มขึ้น 1) แนะนำให้ติดตามความดันลูกตา เมื่อทำการขยายม่านตา เพื่อตรวจอวัยวะภายในตา
Q
ภาวะแก้วตาโป่งตีบกลับ (reverse pupillary block) คืออะไร?
A
ในภาวะแก้วตาโป่งตีบปกติ ความดันในช่องลูกตาส่วนหลังจะมากกว่าส่วนหน้า ทำให้ม่านตา โป่งไปข้างหน้า ส่วนภาวะแก้วตาโป่งตีบกลับนั้นตรงกันข้าม คือความดันในช่องลูกตาส่วนหน้ามากกว่าส่วนหลัง (เช่น จากการกระพริบตา) ทำให้ม่านตา เว้าไปข้างหลัง2) 3) การโค้งไปข้างหลังของม่านตา นี้ทำให้การสัมผัสระหว่างผิวด้านหลังของม่านตา กับเอ็นยึดเลนส์เพิ่มขึ้น ส่งผลให้มีการปล่อยเม็ดสีจากเยื่อบุผิวเม็ดสีของม่านตา การตัดม่านตาด้วยเลเซอร์ สามารถกำจัดความแตกต่างของความดันระหว่างช่องลูกตาส่วนหน้าและส่วนหลังได้1) .
การวินิจฉัยกลุ่มอาการกระจายเม็ดสี (PDS ) ขึ้นอยู่กับสามข้อค้นพบต่อไปนี้2) 3) :
รอยรั่วของแสงบริเวณส่วนกลางรอบนอกของม่านตา (แบบรัศมี)
การสะสมของเม็ดสีบนเยื่อบุผิวดวงตา (Krukenberg spindle)
การสะสมของเม็ดสีอย่างหนาแน่นและสม่ำเสมอใน trabecular meshwork
หากมีทั้งสามข้อค้นพบโดยไม่มีสาเหตุอื่น เช่น การบาดเจ็บ เลนส์แก้วตาเทียม ในช่องลูกตาส่วนหลัง หรือม่านตาอักเสบ ก็จะสงสัย PDS อย่างมาก การวินิจฉัยโรคต้อหิน จากเม็ดสี (PG) ต้องใช้เกณฑ์ของ PDS ร่วมกับภาวะขั้วประสาทตาบุ๋มกว้างขึ้นหรือความบกพร่องของลานสายตา
โรค จุดแตกต่างจาก PDS กลุ่มอาการสะสมสารคล้ายสะเก็ดเงินเทียม เม็ดสีใน TM กระจายเป็นหย่อมๆ ร่วมกับเส้น Sampaolesi (การสะสมเม็ดสีเกินเส้น Schwalbe) พบในผู้สูงอายุ ม่านตาอักเสบ เซลล์อักเสบในช่องลูกตาส่วนหน้าและตะกอนที่กระจกตา การกระจายเม็ดสีทุติยภูมิ มีปัจจัยกระตุ้น เช่น เลนส์แก้วตาเทียม ในซัลคัสซิลิอารี การบาดเจ็บ มะเร็งเมลาโนมาของม่านตา
ม่านตาอักเสบ การบาดเจ็บ การวางเลนส์แก้วตาเทียม ในซัลคัสซิลิอารี และมะเร็งเมลาโนมาของม่านตา ก็สามารถทำให้เกิดการสะสมเม็ดสีที่ trabecular meshwork อย่างรุนแรงได้เช่นกัน 4) ควรตรวจ gonioscopy ก่อนขยายม่านตา เพื่อประเมินรูปแบบการกระจายของเม็ดสีที่ trabecular meshwork 1)
สามารถใช้ UBM หรือ AS-OCT เพื่อประเมินความโค้งเว้าของม่านตา ได้ แต่ไม่จำเป็นสำหรับการวินิจฉัย
การรักษา PG เป็นไปตามหลักการรักษาโรคต้อหินมุมเปิดปฐมภูมิ 1) 2) 3) ไม่มีการรักษาที่จำเพาะสำหรับ PG 2) 3)
ใช้ยาหยอดตาเช่นเดียวกับโรคต้อหินมุมเปิดปฐมภูมิ (ยากลุ่ม prostaglandin analogs, beta-blockers, carbonic anhydrase inhibitors, alpha-2 agonists) 1) Pilocarpine ช่วยลดความโค้งเว้าของม่านตา และลดความดันลูกตา ที่เพิ่มขึ้นจากการออกกำลังกาย แต่ต้องระวังภาวะสายตาสั้น อาการเกร็งของกล้ามเนื้อปรับตา และความเสี่ยงต่อจอประสาทตาลอก (พบ lattice degeneration ได้ถึง 20%)
การรักษาด้วยเลเซอร์
เลเซอร์ trabeculoplasty : มีประสิทธิภาพเทียบเท่าการรักษาด้วยยา แต่การสะสมเม็ดสีที่ trabecular meshwork อย่างมากทำให้เสี่ยงต่อความดันลูกตา สูงหลังเลเซอร์ 2) 3) ควรทำด้วยพลังงานต่ำกว่าปกติและให้ยาก่อนเพื่อป้องกันความดันสูง 1) 2) 3)
เลเซอร์ iridotomy : พิจารณาเพื่อแก้ภาวะ reverse pupillary block และลดการสัมผัสระหว่างม่านตา กับ zonule 1) แต่ประสิทธิภาพยังเป็นที่ถกเถียง 3) อาจมีประโยชน์ในผู้ป่วยอายุน้อยที่มีการปล่อยเม็ดสีมาก
การรักษาด้วยการผ่าตัด
การถอดเลนส์แก้วตา : แก้ภาวะ reverse pupillary block และลดการกระจายเม็ดสี 1) ถือว่ามีประโยชน์ในการป้องกันความเสียหายของ trabecular meshwork ที่ไม่สามารถกลับคืนได้
การสร้างทางระบายอารมณ์น้ำ ขึ้นใหม่ : เช่น trabeculotomy อาจได้ผล 1)
การผ่าตัดกรอง การรักษาด้วยเลเซอร์ ไม่เพียงพอ 1)
ในโรคต้อหินชนิดเม็ดสี เนื่องจากมีการสะสมของเม็ดสีใน trabecular meshwork อย่างหนาแน่น จึงมีแนวโน้มที่จะเกิดความดันลูกตา พุ่งสูงขึ้นหลังการทำ trabeculoplasty ด้วยเลเซอร์ 2) 3) แนะนำให้ทำด้วยพลังงานต่ำกว่าปกติและดำเนินมาตรการลดความดันลูกตา เชิงป้องกัน
Q
ข้อควรระวังในการทำ trabeculoplasty ด้วยเลเซอร์สำหรับโรคต้อหินชนิดเม็ดสีคืออะไร?
A
ในโรคต้อหินชนิดเม็ดสี เนื่องจากการสะสมของเม็ดสีใน trabecular meshwork อย่างหนาแน่น การดูดซับพลังงานเลเซอร์จึงสูงและเกิดความดันลูกตา พุ่งสูงหลังผ่าตัดได้ง่าย 2) 3) ควรทำด้วยพลังงานต่ำกว่าปกติและควรทำการรักษาก่อนเพื่อป้องกันความดันลูกตา พุ่งสูง (เช่น การให้ยา alpha-2 agonist หรือ beta-blocker เชิงป้องกัน) 1) ผลการลดความดันลูกตา อาจลดลงหลังจากผ่านไปหลายปี 2)
การปล่อยเมลานินจากเยื่อบุผิวเม็ดสีของม่านตา เกิดขึ้นเนื่องจากการเสียดสีเชิงกลระหว่าง zonule ของ Zinn และผิวด้านหลังของม่านตา 2) 3) รูปแบบ “reverse pupillary block” ทำให้ม่านตา โค้งไปด้านหลัง เพิ่มการสัมผัสระหว่างม่านตา กับ zonule 2) 3)
การดัน aqueous humor เข้าสู่ช่องหน้าม่านตา ขณะกระพริบตา (ปรากฏการณ์ burp) สร้างความแตกต่างของความดันระหว่างช่องหน้าม่านตา และช่องหลังม่านตา รักษาความเว้าของม่านตา การขยายรูม่านตา การปรับโฟกัส และการออกกำลังกายหนักยังส่งเสริมการปล่อยเม็ดสี ความเข้มข้นของเม็ดสี granule ใน aqueous humor ของตา PDS /PG สูงถึง 15 เท่าของตาปกติ
เม็ดเมลานินตกตะกอนในทางระบาย aqueous humor และเพิ่มความต้านทานการไหล 2) 3) เซลล์ trabecular meshwork กลืนกินเม็ดสี แล้วนำไปสู่การตายของเซลล์ 2) 3) นี่คือความเข้าใจหลักในปัจจุบันเกี่ยวกับกลไกการเกิด PG ทางจุลพยาธิวิทยาพบการสลายของแผ่น trabecular, เม็ดสีอิสระ, มาโครฟาจที่กินเม็ดสี และเซลล์ endothelial ของ trabecular ที่เสื่อมสภาพ
เมื่ออายุมากขึ้น เลนส์ตาเคลื่อนไปข้างหน้า ลดการสัมผัสระหว่างม่านตา กับ zonule ดังนั้นการปล่อยเม็ดสีจึงลดลงในผู้สูงอายุ อย่างไรก็ตาม ความเสียหายที่ไม่สามารถกลับคืนได้ของ trabecular meshwork ยังคงอยู่ ดังนั้น PG ใหม่อาจปรากฏชัดในผู้สูงอายุ
ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานผู้ป่วยโรคต้อหินชนิดเม็ดสี รุนแรงทั้งสองข้างหลังการทำ photoablative iridoplasty เพื่อความสวยงาม 5) หญิงอายุ 32 ปีมีความดันลูกตา 50/42 mmHg หลังการรักษาด้วยเลเซอร์ เพื่อเปลี่ยนสีม่านตา ต้องได้รับการผ่าตัด trabeculectomy ฉุกเฉินทั้งสองข้าง 5) เกิด paracentral acute middle maculopathy (PAMM ) ร่วมด้วย ส่งผลให้สูญเสียการมองเห็น อย่างถาวร 5)
มีรายงานกรณีของการเกิด PDS หลังการวางเลนส์แก้วตาเทียม ขนาดใหญ่ (7 มม.) ในร่องซิลิอารี 6) สาเหตุเกิดจากการเสียดสีระหว่างม่านตา กับขอบเลนส์แก้วตาเทียม และอาการดีขึ้นหลังจากเปลี่ยนเป็นการยึดเลนส์แก้วตาเทียม ภายในตาขาว 6)
มีรายงานกรณีที่พัฒนาจากม่านตาอักเสบ ส่วนหน้าจากเชื้อ herpes simplex virus-1 ไปเป็นกลุ่มอาการคล้ายรอยทะลุแสงของม่านตา เฉียบพลัน ซึ่งนำไปสู่โรคต้อหิน สี 7) สงสัยว่าการรักษาด้วยสเตียรอยด์ เพียงอย่างเดียวโดยไม่ใช้ยาต้านไวรัสอาจทำให้การจำลองแบบของไวรัสรุนแรงขึ้นและส่งเสริมการทำลายเยื่อบุผิวสีของม่านตา 7)
การวิเคราะห์ความเชื่อมโยงระบุตำแหน่ง GP DS1 (7q35-q36) เป็นตำแหน่งยีนที่เกี่ยวข้องกับ PDS แต่ยังไม่มีการระบุยีนที่รับผิดชอบ การพัฒนาไบโอมาร์คเกอร์ที่ทำนายการเปลี่ยนจาก PDS ไปเป็น PG ก็เป็นความท้าทายในอนาคตเช่นกัน
Q
โรคต้อหินสีที่เกิดจาการรักษามีประเภทใดบ้าง?
A
มีรายงานกลไกหลักสองประการ ประการแรกคือการเปลี่ยนสีม่านตา ด้วยเลเซอร์เพื่อความสวยงาม (photoablative iridoplasty) ซึ่งทำให้เกิดโรคต้อหิน สีรุนแรงและจอประสาทตา เสียหาย (PAMM ) เนื่องจากการปล่อยเม็ดสีจำนวนมาก 5) ประการที่สองคือการเกิด PDS จากการเสียดสีของม่านตา หลังการวางเลนส์แก้วตาเทียม ขนาดใหญ่ในร่องซิลิอารีเนื่องจากการแตกของแคปซูลเลนส์ด้านหลังระหว่างการผ่าตัดต้อกระจก ซึ่งสามารถดีขึ้นได้โดยการเปลี่ยนตำแหน่งยึดเลนส์แก้วตาเทียม 6) ทั้งสองกรณีมีสาเหตุต่างจาก PDS /PG ดั้งเดิม แต่มีกลไกร่วมกันคือความดันลูกตา สูงขึ้นจากการกระจายของเม็ดสี
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. 2020.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
Liu J, Korban S, Moster MR, et al. Bilateral severe iatrogenic pigmentary glaucoma following laser treatment for cosmetic iris color change. Am J Ophthalmol Case Rep. 2023;32:101927.
Nagata M, Matsushima H, Senoo T. A case of pigment dispersion syndrome after placement of sulcus intraocular lens with 7-mm optic diameter after posterior capsule rupture. Case Rep Ophthalmol. 2022;13:1012-1018.
Radmilovic M, Maric G, Vukojevic A, et al. An unusual manifestation of 単純ヘルペスウイルス-1 uveitis transforming into an acute iris transillumination-like syndrome with pigmentary glaucoma. Life. 2025;15:1164.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต