眼前段三徵

色素性青光眼與色素分散症候群
1. 什麼是色素性青光眼和色素散佈症候群?
Section titled “1. 什麼是色素性青光眼和色素散佈症候群?”色素散佈症候群(PDS)和色素性青光眼(PG)構成同一疾病的譜系2)。
PG佔所有青光眼的1-1.5%2)。好發於近視的白人男性,典型診斷年齡為30-50歲2)3)。PDS患者進展為PG的風險在臨床研究中報告為10-50%,但這可能偏向於眼壓升高的PDS患者群體2)3)。基於人群的研究報告5年轉化率約為10%,15年約為15%。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”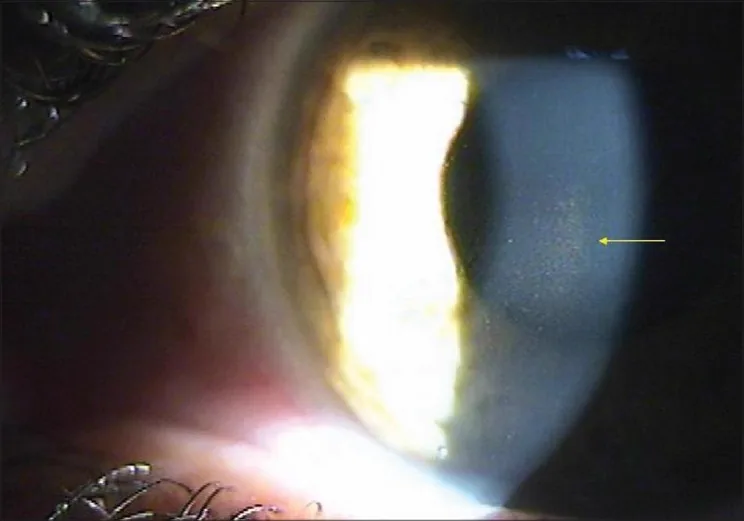
PDS通常無症狀。運動後或散瞳時因眼壓峰值引起的一過性視力模糊是特徵性症狀2)3)。也可能出現光暈(halo)。視野缺損僅在PG進展時才會被察覺。在運動後出現視力模糊的病例中,運動後立即檢查隅角和眼壓可為診斷提供線索。
其他所見
Scheie線(Zentmayer環):水晶體後囊懸韌帶附著處沿線的色素沉著2)3)。
深前房:伴有周邊虹膜向後彎曲(反向瞳孔阻滯)2)3)。
色素逆轉徵:在老年「燃盡」的PG中,上方小樑網色素沉著比下方更強。
瞳孔不等大和虹膜異色:在有左右差異的病例中,色素消失側的瞳孔可能變大。
3. 原因和風險因素
Section titled “3. 原因和風險因素”黑色素從虹膜色素上皮釋放2)3)。原因是水晶體懸韌帶與虹膜後表面的摩擦。許多PDS/PG眼可見虹膜後凸,稱為「反向瞳孔阻滯」2)3)。
眨眼時,房水從後房被推入前房,產生前房壓超過後房壓的壓力梯度。這導致虹膜向後凹陷,與水晶體的接觸面積增大。散瞳、調節和劇烈運動也會促進色素釋放。
| 因素 | 詳情 |
|---|---|
| 性別 | 男性好發(男女比2:1至5:1) |
| 屈光 | 中度近視(-3至-4 D)最常見 |
| 種族 | 白種人多見 |
發病年齡男性在30多歲,女性晚約10年。扁平角膜、凹形虹膜和虹膜後附著也是相關因素。提示體染色體顯性遺傳伴不完全外顯率,連鎖分析已確定GPDS1位點(7q35-q36)。
在正常瞳孔阻滯中,後房壓力超過前房壓力,導致虹膜向前膨隆。反向瞳孔阻滯則相反:由於眨眼等因素,前房壓力超過後房壓力,導致虹膜向後凹陷 2)3)。這種虹膜向後彎曲增加了虹膜色素上皮與水晶體懸韌帶的接觸,導致虹膜色素上皮釋放色素。雷射虹膜切開術可能消除前後房之間的壓力差 1)。
4. 診斷與檢查
Section titled “4. 診斷與檢查”PDS的診斷基於以下三個發現 2)3)。
- 虹膜中周邊部透照缺損(放射狀圖案)
- 角膜內皮色素沉著(Krukenberg梭形)
- 小樑網緻密均勻的色素沉著
如果三個發現均存在,且無外傷、後房型IOL或葡萄膜炎等其他原因,則高度懷疑PDS。PG的診斷需要滿足PDS標準加上視盤凹陷擴大和視野缺損。
| 疾病 | 與PDS的鑑別點 |
|---|---|
| 假性剝脫症候群 | TM色素呈斑片狀分佈。伴有Sampaolesi線(越過Schwalbe線的色素沉著)。老年患者。 |
| 葡萄膜炎 | 前房炎症細胞和KP。 |
| 續發性色素散布 | 有睫狀溝IOL、外傷、虹膜黑色素瘤等誘因 |
葡萄膜炎、外傷、睫狀溝IOL放置、虹膜黑色素瘤也可能導致重度小樑網色素沉著4)。隅角鏡檢查應在散瞳前進行,以評估小樑網色素沉著的分佈模式1)。
UBM或AS-OCT可評估虹膜凹陷,但對診斷並非必要。
5. 標準治療方法
Section titled “5. 標準治療方法”PG的治療參照原發性開放隅角青光眼1)2)3)。PG沒有特異性的治療方法2)3)。
使用治療原發性開放隅角青光眼的眼藥水(前列腺素類似物、β阻斷劑、碳酸酐酶抑制劑、α2促進劑)1)。毛果芸香鹼可減輕虹膜凹陷並抑制運動誘發的眼壓升高,但需注意近視、調節痙攣和視網膜剝離風險(格子狀變性發生率高達20%)。
雷射和手術治療
Section titled “雷射和手術治療”雷射治療
雷射小樑網成形術:療效與藥物治療相當,但由於小樑網色素沉著嚴重,術後易發生眼壓峰值2)3)。應以較低能量進行,並採取預防眼壓峰值的預處理1)2)3)。
雷射虹膜切開術:旨在解除反向瞳孔阻滯,減少虹膜與水晶體懸韌帶的接觸1)。但其有效性存在爭議3)。對於年輕且活動性色素釋放的患者可能有益。
手術治療
在色素性青光眼中,由於小樑網色素沉著嚴重,雷射能量吸收大,術後容易發生眼壓峰值2)3)。應以比平時更低的能量進行手術,並應進行預防眼壓峰值的前處理(如預防性使用α2受體激動劑或β阻斷劑)1)。另外,降眼壓效果可能在數年後減弱2)。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”色素釋放的機轉
Section titled “色素釋放的機轉”虹膜色素上皮釋放黑色素顆粒是由於水晶體懸韌帶與虹膜後面的機械摩擦所致2)3)。「反向瞳孔阻滯」形態使虹膜向後彎曲,增加虹膜與懸韌帶的接觸2)3)。
眨眼時房水被推入前房(burp現象)產生前後房的壓力梯度,維持虹膜的凹陷形態。散瞳、調節和劇烈運動也會促進色素釋放。PDS/PG眼房水中色素顆粒濃度達到正常對照的15倍。
對小樑網的影響
Section titled “對小樑網的影響”黑色素顆粒沉積在房水流出通道,增加流出阻力2)3)。小樑網細胞吞噬色素,隨後導致細胞死亡2)3)。這是目前對PG發病機轉的核心理解。病理組織學上可見小樑板層崩解、游離色素顆粒、吞噬色素的巨噬細胞和變性小樑內皮細胞。
隨著年齡增長,水晶體向前移動,虹膜與懸韌帶的接觸減少,因此老年人色素釋放減弱。但小樑網的不可逆損傷仍然存在,因此老年人可能新發PG。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”醫源性色素性青光眼
Section titled “醫源性色素性青光眼”近年來,有報導稱在美容目的的雷射虹膜成形術後發生雙側重度色素性青光眼的病例5)。一名32歲女性在接受改變虹膜顏色的雷射治療後眼壓升至50/42 mmHg,需要緊急行雙側小樑切除術5)。同時合併旁中心急性中層黃斑病變(PAMM),導致不可逆的視功能損害5)。
也有報告在睫狀溝放置大直徑(7 mm)人工水晶體後發生PDS的病例6)。原因是虹膜與IOL光學部邊緣的摩擦,透過改為鞏膜內IOL固定術獲得改善6)。
病毒相關性色素性青光眼
Section titled “病毒相關性色素性青光眼”有報告指出,單純疱疹病毒-1前葡萄膜炎進展為急性虹膜透照缺損樣症候群,進而發生色素性青光眼的病例7)。提示單獨使用類固醇而不使用抗病毒藥物可能加劇病毒複製,促進虹膜色素上皮破壞7)。
連鎖分析已將GPDS1位點(7q35-q36)確定為與PDS相關的遺傳位點,但致病基因尚未確定。開發預測PDS向PG轉化的生物標誌物也是未來的課題。
8. 參考文獻
Section titled “8. 參考文獻”
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. 2020.
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
- Liu J, Korban S, Moster MR, et al. Bilateral severe iatrogenic pigmentary glaucoma following laser treatment for cosmetic iris color change. Am J Ophthalmol Case Rep. 2023;32:101927.
- Nagata M, Matsushima H, Senoo T. A case of pigment dispersion syndrome after placement of sulcus intraocular lens with 7-mm optic diameter after posterior capsule rupture. Case Rep Ophthalmol. 2022;13:1012-1018.
- Radmilovic M, Maric G, Vukojevic A, et al. An unusual manifestation of 単純ヘルペスウイルス-1 uveitis transforming into an acute iris transillumination-like syndrome with pigmentary glaucoma. Life. 2025;15:1164.
