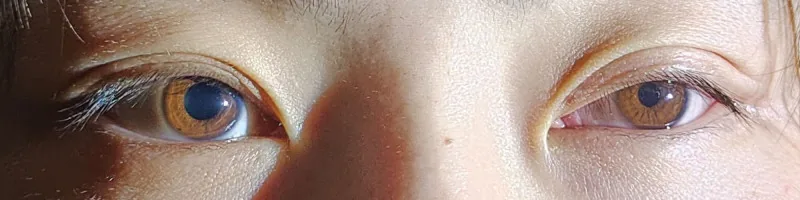
瞳孔 不等是指左右瞳孔 大小不同的狀態,約20%的正常人存在生理性瞳孔 不等。如果在暗處差異增大,懷疑交感神經障礙(Horner症候群);如果在亮處差異增大,懷疑副交感神經障礙(Adie瞳孔 或動眼神經麻痺 )。
急性發作的瞳孔 散大伴有頭痛、眼瞼下垂 或複視 時,需要緊急排除後交通動脈瘤等危及生命的疾病。
藥物性散瞳 容易被忽略,多種藥物如多汗症治療藥、東莨菪鹼貼片、霧化用抗膽鹼藥等均可引起。
診斷時,在亮處和暗處兩種條件下測量瞳孔 直徑,並根據需要進行藥物點眼試驗(如阿普拉可樂定、毛果芸香鹼等)是有用的。
生理性瞳孔 不等、藥物性散瞳 和Adie瞳孔 通常是良性的,主要根據病因進行觀察或對症治療。
如果背景疾病嚴重(如動脈瘤、頸動脈剝離、腫瘤等),則優先治療該疾病。
瞳孔 不等(Anisocoria)是指左右瞳孔 大小不同的狀態的總稱。有時定義為瞳孔 直徑左右差在0.4mm以上5) 。
約20%的正常人存在生理性瞳孔 不等,一般人群中的盛行率約為19% 4) 。生理性瞳孔 不等的左右差異通常為1mm以下,在明處和暗處兩種條件下差異幾乎恆定,對光反射和輻輳反射保持正常。
原因的大分類中,以下兩個系統很重要。
交感神經支配障礙 :瞳孔 開大肌功能不全,患眼側散瞳 不充分,縮瞳明顯(如Horner症候群)。副交感神經支配障礙 :瞳孔 括約肌功能不全,患眼側保持散瞳 狀態(如Adie瞳孔 、動眼神經麻痺 、藥物性散瞳 等)。
瞳孔 不等的病因從良性的生理性到危及生命的腦動脈瘤、頸動脈剝離、腦中風多種多樣,因此適當的鑑別診斷不可或缺。
Q
瞳孔大小左右不同是疾病嗎?
A
約20%的正常人有生理性瞳孔 不等,左右差異在1mm以下且對光反射正常時大多沒有問題。但急性發病時,或伴有頭痛、眼瞼下垂 、複視 、麻木、無力時,需要緊急檢查。
???????????? Xiao-Ming Li et al. Neuro-ophthalmic observation and 16-month follow-up of horner syndrome after thyroidectomy: A case report. Medicine. 2026 Jan 16; 105(3):e47236. Figure 1. PM
CI D: PMC12826322. License: CC BY.
???????????????????????????????????????Horner ??????????????????????????
單獨的瞳孔 不等常無症狀。患者注意到的主要症狀如下。
畏光 /眩光散瞳 側因虹膜 遮光不充分,產生眩光或光敏感。Adie瞳孔 時畏光 可能成為主訴 5) 。調節障礙 :副交感神經障礙時睫狀肌收縮受損,看近處困難。提示緊急疾病的症狀 :伴有頭痛、眼眶 周圍痛、複視 、眼瞼下垂 、視力 下降、麻木、無力、共濟失調時,可能存在動脈瘤、剝離、腦中風危及生命的疾病,需要緊急檢查。
在明亮和黑暗環境下瞳孔 直徑的變化對於確定病變部位至關重要。
暗處明顯的瞳孔不等
提示交感神經障礙(Horner症候群) 。患側瞳孔 散大不充分,在暗處與健側的差異增大。
散瞳 延遲瞳孔 散大緩慢。
三聯徵 :中度縮瞳、輕度眼瞼下垂 、假性眼球內陷(眼瞼裂狹窄)。對光反射正常,但縮瞳後散瞳 延遲。
面部出汗減少 :節後病變時患側面部和前額出汗減少。
明處明顯的瞳孔不等
提示副交感神經障礙 。患側瞳孔 持續散大,在明處與健側的差異增大。
Adie瞳孔 :中度散大、不規則。節段性虹膜 麻痺和蠕蟲樣運動是特徵。對光反射消失或微弱,但近反射緩慢保留(光-近反射分離 )。
動眼神經麻痺 眼瞼下垂 、外下斜視 和調節障礙。伴有瞳孔 散大的動眼神經麻痺 中動脈瘤的發生率很高。
藥物性散瞳 :瞳孔 散大固定,對高濃度毛果芸香鹼(1-2%)無反應。
生理性瞳孔 不等 :最常見原因。多達20%的人口有此現象,左右差異≤1mm。推測是因Edinger-Westphal核的暫時性不對稱核上性抑制。先天性無虹膜 症 :發生率約5~10萬分之一。由PAX6基因突變引起,30%的散發病例在5歲前合併Wilms腫瘤,需注意。其他先天異常 :虹膜缺損 (coloboma)、先天性小瞳孔 (瞳孔 直徑≤2mm)、瞳孔膜殘留 。
藥物直接或間接作用於眼部,引起散瞳 或縮瞳。特點是不論給藥途徑(外用、口服、經皮等)皆可能發生。
以下列出主要藥物及其特點。
藥物 途徑 備註 格隆溴銨片 口服(經CL) 微粒附著於CL並轉移至單眼1) 。散瞳 可持續長達1週。 Qbrexza(格隆溴銨)濕巾 外用 不當的手部衛生導致接觸眼睛,瞳孔 直徑達8mm2) 。 東莨菪鹼經皮貼片 經皮 經由手指接觸眼睛。散瞳 效果可持續長達2週4) 阿斯特米唑0.5%眼藥水 局部 儘管是H1抗組織胺藥,仍引起散瞳 。停藥後72小時恢復3) 異丙托溴銨霧化吸入劑 吸入 面罩佩戴不當導致眼睛暴露。停藥後12小時恢復7) 東莨菪鹼粉末(實驗室) 吸入/接觸 散瞳 +心搏過速、頭暈。毛果芸香鹼無效,5天恢復4)
其他藥物如阿托品、托吡卡胺、環噴托酯、去氧腎上腺素和腎上腺素眼藥水也可引起散瞳 。天使喇叭花(含有阿托品、東莨菪鹼和莨菪鹼)即使在割草時吸入暴露也可引起散瞳 7) 。引起縮瞳的藥物包括毛果芸香鹼、溴莫尼定、前列腺素類似物 、阿片類藥物和有機磷殺蟲劑。
霍納氏症候群 海綿竇 病變)。Raeder症候群(三叉神經 痛+節後性霍納氏症候群 )需要檢查內頸動脈瘤或中顱窩腫瘤。Adie強直性瞳孔 :睫狀神經節或短睫狀神經損傷。90%為20-40歲女性,80%為單側,70%合併深腱反射減弱(Adie症候群)。也可合併於Fisher症候群、帶狀皰疹、神經梅毒、脊髓小腦變性症、糖尿病。Ross症候群中Adie瞳孔 合併腱反射異常、出汗異常及起立性低血壓。動眼神經麻痺 瞳孔異常 。缺血性、糖尿病性有時可保持瞳孔 正常(pupil sparing)。糖尿病性動眼神經麻痺 由海綿竇 內營養血管的動脈硬化性閉塞引起,可能伴有疼痛。硬腦膜動靜脈瘻管(CCF ) :後方引流型硬腦膜頸動脈海綿竇 瘻管可表現為孤立性疼痛性動眼神經麻痺 ,即「白眼型頸動脈海綿竇 瘻管」,缺乏典型的眼前部徵象如結膜 充血 和搏動性眼球突出 6) 。橋腦性縮瞳 :橋腦出血導致的雙側嚴重縮瞳(針尖樣瞳孔 ,約1mm)是預後不良的徵象。三叉神經 自主神經性頭痛、自體免疫性自主神經節疾病瞳孔異常 。
外傷性散瞳 (虹膜 根部斷裂)、急性閉角型青光眼 發作後的麻痺性散瞳 、葡萄膜炎 引起的虹膜後粘連 等。
Q
市售眼藥水或貼片會改變瞳孔大小嗎?
A
抗組織胺眼藥水(如氮卓斯汀)3) 、暈車用的東莨菪鹼經皮貼片4) 、治療多汗症的格隆溴銨濕巾2) 等可引起藥物性散瞳 。停用致病藥物後均可自然恢復,但向醫師報告很重要。
發病方式 :急性發作還是慢性病程。舊照片對評估慢性瞳孔不等大 很有用。伴隨症狀 :有無頭痛、複視 、眼瞼下垂 、麻木、無力。用藥史 :確認多汗症治療藥物(格隆溴銨錠、Qbrexza濕巾)1, 2) 、抗組織胺眼藥水3) 、東莨菪鹼貼片4) 、霧化吸入抗膽鹼能藥物7) 、接觸植物(如木本曼陀羅等)的病史。外傷史與隱形眼鏡使用史 。
在明室和暗室兩種條件下測量瞳孔 直徑是最重要的檢查。正常瞳孔 直徑在室內平均約4毫米(範圍2-6毫米,有個體差異)。嬰幼兒較小,約2-2.5毫米,老年人瞳孔 傾向於縮小。
明室和暗室的瞳孔 直徑測量 :暗處明顯→交感神經障礙;明處明顯→直接關聯副交感神經障礙的鑑別。光反射 :檢查直接和間接(共感)反應的速度和程度。光源角度應在左右相同條件下進行。近反射 :光-近反射分離 提示Adie瞳孔 或Argyll Robertson瞳孔 。擺動閃光試驗 :有助於檢測RAPD 。用於視神經 損傷的客觀評估。注意:如果單純瞳孔 不等的原因為傳入系統障礙,則不會出現瞳孔 不等。
以下為主要藥物試驗的目的和判定。
藥物 目的 判定要點 阿普可樂定(0.5-1%) 確認Horner症候群 健眼縮瞳,患眼散瞳 →瞳孔 不等逆轉。敏感性88-100%。幼兒禁用。 古柯鹼(4-10%) 確認Horner症候群 正常眼散大,Horner眼不動→不等擴大。 羥苯丙胺(1%) 節後性 vs. 中樞/節前性鑑別 可卡因/阿普樂定滴眼後48小時進行 低濃度毛果芸香鹼(0.1%~0.125%) 確認Adie瞳孔 因去神經超敏反應而縮瞳;正常瞳孔 無反應 高濃度毛果芸香鹼(1%~2%) 藥物性散瞳 vs. 動眼神經麻痺 的鑑別 縮瞳→動眼神經麻痺 ;無反應→藥物性散瞳 1, 4) 去氧腎上腺素(1%) 確認Horner症候群(節後性) 因去神經超敏反應,僅患眼散瞳
觀察有無虹膜 括約肌撕裂、虹膜 萎縮、葡萄膜炎 徵象,以及Adie瞳孔 的節段性虹膜 麻痺和蠕蟲樣運動。
當藥物試驗結果不明確,或臨床懷疑動脈瘤、剝離、腫瘤時進行。急性Horner症候群可直接進行影像學檢查而省略藥物試驗。MRI/MRA比CT/CTA更適用於檢測頸動脈海綿竇 瘻管,3D時間飛躍法MRA在檢測靜脈竇內流速訊號方面更優6) 。
Q
發現瞳孔不等大時,應進行哪些檢查?
A
首先,在亮光和暗光兩種條件下測量瞳孔 直徑最為重要。接著檢查光反射和近反射,並根據需要進行藥物點眼試驗(如阿普可樂定、匹魯卡品)以縮小病因範圍。如果懷疑動脈瘤、剝離等緊急疾病,應直接進行頭部MRI/MRA,無需等待藥物試驗。
治療的首要任務是排除並適當處理高緊急性的基礎疾病,如後交通動脈瘤、頸動脈剝離和急性閉角型青光眼 。
良性/生理性
生理性瞳孔不等大 :無需治療,僅追蹤觀察。
Adie瞳孔 :良性,有自然恢復趨勢(隨時間瞳孔 趨於縮小)。若畏光 嚴重,可使用低濃度匹魯卡品(0.125%~0.25%)點眼液、遮光眼鏡或帶虹膜 的隱形眼鏡。調節障礙可使用近用眼鏡。
藥物性瞳孔不等大 :停用致病藥物後自然消失。給隱形眼鏡使用者處方抗膽鹼藥物時,應指導其徹底洗手1, 2) 。
神經疾病
Horner症候群 :優先治療基礎疾病(如頸動脈剝離、肺上溝瘤等)。良性原因則觀察。
動眼神經麻痺 動眼神經麻痺 優先治療糖尿病。良性原因則觀察。
頸動脈海綿竇 瘻管(硬腦膜動靜脈瘻管) :經靜脈線圈栓塞術。後引流型頸動脈海綿竇 瘻管引起的動眼神經麻痺 自然恢復率為10%~73%6) 。
眼部局部與結構
先天性無虹膜 症 :使用有色隱形眼鏡或遮光眼鏡減輕畏光 。少數情況下可進行人工虹膜 移植術。
機械性瞳孔 不等 :包括虹膜 根部斷裂、葡萄膜炎 後沾黏等。可能需要手術矯正結構缺陷。
Q
Adie瞳孔需要治療嗎?
A
Adie瞳孔 是良性疾病,有自然恢復傾向,無症狀時僅需觀察。若畏光 嚴重,可使用低濃度毛果芸香鹼眼藥水或太陽眼鏡/遮光眼鏡緩解症狀。但需排除Fisher症候群、神經梅毒等全身性疾病。
交感神經由三級神經元組成。
第一級神經元 :從下視丘後外側經腦幹下行至Budge睫狀脊髓中樞(C8–T2)。第二級神經元 :離開脊髓,越過肺尖,在頸動脈分叉處的頸上神經節換元。第三級神經元 :沿頸內動脈壁外膜上行,經海綿竇 ,支配瞳孔 開大肌、上眼瞼Müller肌和下眼瞼下瞼板 肌。
副交感神經路徑包括光反射的傳入和傳出支。
傳入支 :視網膜神經節細胞 →視神經 →視交叉 →視束→中腦背側頂蓋前核。頂蓋前核 →雙側Edinger-Westphal(EW)核(共感性光反射的解剖基礎)。EW核→動眼神經內副交感神經纖維 →海綿竇 →眶上裂→在睫狀神經節換元。短睫狀神經 →支配瞳孔 括約肌(5%)和睫狀肌(95%)。
調節纖維比瞳孔 括約肌纖維多95倍的結構不對稱性,是睫狀神經節損傷後異常再支配以及光-近反射分離 的病理基礎。
近反射至EW核的核上纖維走行於中腦頂蓋前區的腹側,而光反射的傳入纖維通過頂蓋前區,因此頂蓋前區損傷會導致光反射和近反射分離(Argyll Robertson瞳孔 )。
瞳孔 括約肌瞳孔 開大肌
抗膽鹼藥 :抑制毒蕈鹼受體(M3)→瞳孔 括約肌鬆弛→散瞳 和調節麻痺。格隆溴銨容易穿透角膜 ,即使在低濃度下也比阿托品具有更強的散瞳 效果1) 。擬交感神經藥 :刺激α1受體→瞳孔 開大肌收縮→散瞳 。
睫狀神經節或短睫狀神經損傷→異常再生→膽鹼能受體上調(去神經超敏)。由於調節纖維(95%)異常再支配瞳孔 括約肌,對近刺激的反應保留,但光反射微弱(光-近反射分離 )。此外,由於去神經超敏,正常瞳孔 對低濃度毛果芸香鹼(0.1-0.125%)無反應,但Adie瞳孔 會收縮。
靜脈叢壓力升高導致動眼神經受海綿竇 外側壁壓迫、靜脈淤滯和血管盜血共同參與6) 。動眼神經沿海綿竇 外側壁走行,因此容易受到靜脈擴張的壓迫,三叉神經 第一支沿動眼神經的神經外膜走行,導致疼痛6) 。
治療多汗症的藥物格隆溴銨,除傳統錠劑外,還開發了口腔崩散錠(Dartisla ODT)。
Adamkiewicz等人(2024)指出,口腔崩散錠比傳統錠劑崩散更快,因此藥物微粒直接接觸眼睛的風險可能更高1) 。他們建議,在給隱形眼鏡佩戴者開立口服抗膽鹼藥物時,應加強手部衛生指導,以預防藥物性瞳孔 不等。
Qbrexza(格隆溴銨甲苯磺酸鹽濕巾)是2018年FDA批准的相對較新的藥物,醫師對其認識不足可能導致不必要的神經影像學檢查。
Sasher等人(2024)透過兩個病例強調,在未詳細詢問用藥史的情況下對瞳孔 不等患者進行神經影像學檢查,會給患者帶來負擔、增加成本並浪費醫療資源2) 。他們建議,對於使用多汗症藥物且出現突發性瞳孔 不等的患者,應首先懷疑藥物性原因。
標準藥物性瞳孔散大 的診斷流程中,對高濃度毛果芸香鹼(1-2%)無反應提示藥物性瞳孔散大 。然而,東莨菪鹼引起的瞳孔 散大已有非典型反應的報導。
Li等人(2025)報導了一例東莨菪鹼透皮貼片引起的藥物性瞳孔散大 ,在滴用毛果芸香鹼(1-2%)後出現暫時性縮瞳,隨後再次散大4) 。這一發現表明,毛果芸香鹼試驗在診斷藥物性瞳孔散大 時並非總是可靠,詳細詢問用藥史至關重要。
全身麻醉下,麻醉藥和肌肉鬆弛劑等藥物效應會使瞳孔 表現的解讀變得困難。
Harada等人(2023)報導了一例病例,患者在全身麻醉誘導後偶然發現未確診的Adie瞳孔 ,因懷疑腦血管疾病而取消了手術5) 。他們提出,將標準瞳孔 檢查納入術前全身評估,可能有助於防止麻醉下不必要的手術取消。
Adamkiewicz D, Magazin M, Thomas D. A case of pharmacologic anisocoria in systemic glycopyrrolate use from presumed local ocular inoculation. Neuro-Ophthalmology. 2024;48(1):41–45.
Sasher T, Bomar P, Feuer D, McDonald L. Anisocoria in patients with hyperhidrosis: a case series for the primary care physician. J Family Med Prim Care. 2024;13(2):797–799.
Ribeiro M, Teixeira-Martins R, Meira J. Pharmacologic anisocoria with azelastine: the importance of a good anamnesis. Cureus. 2024;16(3):e56649.
Li L, Lian L, Zhou R. Transdermal and powdered scopolamine-induced anisocoria: a report of two cases. Case Rep Ophthalmol. 2025;16:341–345.
Harada E, Sato-Boku A, Kanazawa M, Tachi N, Okuda M. A case of surgery cancellation following the discovery of anisocoria after induction of general anesthesia. Cureus. 2023;15(1):e33803.
Mosleh R, Aung A, Saindane AM, Newman NJ, Biousse V. Carotid-cavernous fistula presenting as isolated painful anisocoria. Neuro-Ophthalmology. 2023;47(2):100–105.
Ekici A, Caglar B, Kara O, Oto A, Kilic N. Rare causes of anisocoria: ipratropium bromide and Angel’s trumpet. North Clin Istanb. 2021;8(6):623–625.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。