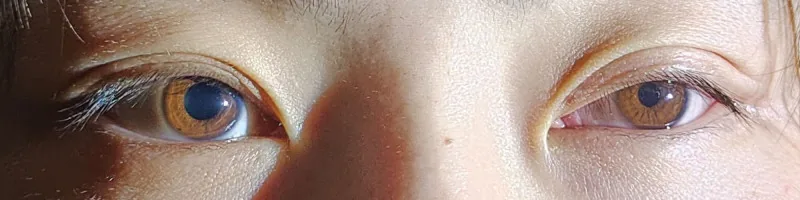
ม่านตา ไม่เท่ากันคือภาวะที่ขนาดเส้นผ่านศูนย์กลางของม่านตา ซ้ายและขวาแตกต่างกัน ประมาณ 20% ของคนปกติมีม่านตา ไม่เท่ากันทางสรีรวิทยาหากความแตกต่างเพิ่มขึ้นในที่มืด ให้สงสัยความผิดปกติของระบบประสาทซิมพาเทติก (กลุ่มอาการฮอร์เนอร์ ) หากเพิ่มขึ้นในที่สว่าง ให้สงสัยความผิดปกติของระบบประสาทพาราซิมพาเทติก (ม่านตา เอดี หรืออัมพาตเส้นประสาทกล้ามเนื้อตา)
หากม่านตา ขยายเฉียบพลันร่วมกับปวดศีรษะ หนังตาตก หรือเห็นภาพซ้อน จำเป็นต้องรีบแยกโรคที่คุกคามชีวิต เช่น โป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลัง
ม่านตา ขยายจากยามักถูกมองข้าม ยาหลายชนิด เช่น ยารักษาภาวะเหงื่อออกมาก แผ่นแปะสโคโพลามีน และยาต้านโคลิเนอร์จิกชนิดพ่น อาจเป็นสาเหตุได้เพื่อการวินิจฉัย การวัดขนาดเส้นผ่านศูนย์กลางม่านตา ในที่สว่างและมืด และการทดสอบหยอดยาตามวัตถุประสงค์ (เช่น อะพราโคลนิดีน พิโลคาร์พีน) มีประโยชน์
ม่านตา ไม่เท่ากันทางสรีรวิทยา ม่านตา ขยายจากยา และม่านตา เอดี โดยทั่วไปไม่เป็นอันตราย การดูแลหลักคือการสังเกตหรือรักษาตามอาการตามสาเหตุหากโรคพื้นหลังรุนแรง (เช่น โป่งพอง หลอดเลือดแดงคาโรติดฉีกขาด เนื้องอก) การรักษาโรคนั้นมีความสำคัญก่อน
ม่านตา ไม่เท่ากัน (Anisocoria) คือคำทั่วไปสำหรับภาวะที่ขนาดเส้นผ่านศูนย์กลางของม่านตา ซ้ายและขวาแตกต่างกัน บางครั้งนิยามว่าความแตกต่างของเส้นผ่านศูนย์กลางม่านตา ตั้งแต่ 0.4 มม. ขึ้นไป 5) .
ประมาณ 20% ของคนปกติมีภาวะม่านตา ไม่เท่ากันทางสรีรวิทยา โดยรายงานความชุกในประชากรทั่วไปประมาณ 19% 4) ในภาวะม่านตา ไม่เท่ากันทางสรีรวิทยา ความแตกต่างระหว่างสองตาปกติ ≤1 มม. คงที่เกือบเท่ากันทั้งในที่สว่างและมืด และปฏิกิริยารีเฟลกซ์ต่อแสงและการปรับระยะใกล้เป็นปกติ
สาเหตุหลักแบ่งออกเป็นสองกลุ่มใหญ่ดังนี้:
ความผิดปกติของระบบประสาทซิมพาเทติก : กล้ามเนื้อขยายม่านตา ทำงานไม่เต็มที่ ทำให้ม่านตา ข้างที่ได้รับผลกระทบขยายไม่พอและเห็นการหดตัวชัดเจน (เช่น กลุ่มอาการฮอร์เนอร์ )ความผิดปกติของระบบประสาทพาราซิมพาเทติก : กล้ามเนื้อหดม่านตา ไม่ทำงาน ทำให้ม่านตา ข้างที่ได้รับผลกระทบขยายค้าง (เช่น ม่านตา Adie, อัมพาตเส้นประสาทสมองคู่ที่ 3, ม่านตา ขยายจากยา)
สาเหตุของม่านตา ไม่เท่ากันมีตั้งแต่ทางสรีรวิทยาที่ไม่ร้ายแรงไปจนถึงอันตรายถึงชีวิต เช่น หลอดเลือดโป่งพองในสมอง, การฉีกขาดของหลอดเลือดคาโรติด, และโรคหลอดเลือดสมอง ดังนั้นการวินิจฉัยแยกโรคที่เหมาะสมจึงจำเป็น
Q
ม่านตาขนาดต่างกันเป็นโรคหรือไม่?
A
ประมาณ 20% ของคนปกติมีม่านตา ไม่เท่ากันทางสรีรวิทยา หากความแตกต่าง ≤1 มม. และปฏิกิริยารีเฟลกซ์ต่อแสงปกติ มักไม่มีปัญหา แต่หากเริ่มมีอาการเฉียบพลันหรือมีอาการปวดศีรษะ, หนังตาตก , เห็นภาพซ้อน , ชา, หรืออ่อนแรงร่วมด้วย จำเป็นต้องตรวจอย่างเร่งด่วน
???????????? Xiao-Ming Li et al. Neuro-ophthalmic observation and 16-month follow-up of horner syndrome after thyroidectomy: A case report. Medicine. 2026 Jan 16; 105(3):e47236. Figure 1. PM
CI D: PMC12826322. License: CC BY.
???????????????????????????????????????Horner ??????????????????????????
ม่านตา ไม่เท่ากันแบบเดี่ยวมักไม่มีอาการ อาการหลักที่ผู้ป่วยสังเกตได้คือ:
กลัวแสง (อาการแสบตา) : ในข้างที่ม่านตา ขยาย ม่านตา ไม่สามารถบังแสงได้เพียงพอ ทำให้ไวต่อแสง ในม่านตา Adie กลัวแสงอาจเป็นอาการหลัก 5) ความผิดปกติของการปรับระยะใกล้ : ในความผิดปกติของระบบพาราซิมพาเทติก การหดตัวของกล้ามเนื้อซิลิอารีบกพร่อง ทำให้มองใกล้ลำบากอาการที่บ่งชี้ภาวะฉุกเฉิน : หากมีอาการปวดศีรษะ, ปวดรอบเบ้าตา , เห็นภาพซ้อน , หนังตาตก , การมองเห็น ลดลง, ชา, อ่อนแรง, หรือเสียการทรงตัวร่วมด้วย อาจเป็นหลอดเลือดโป่งพอง, การฉีกขาดของหลอดเลือด, หรือโรคหลอดเลือดสมองที่คุกคามชีวิต ต้องตรวจอย่างเร่งด่วน
การเปลี่ยนแปลงขนาดเส้นผ่านศูนย์กลางของรูม่านตา ในที่สว่างและมืดมีความจำเป็นในการระบุตำแหน่งของรอยโรค
รูม่านตาไม่เท่ากันอย่างชัดเจนในที่มืด
บ่งชี้ถึง ความผิดปกติของระบบประสาทซิมพาเทติก (กลุ่มอาการฮอร์เนอร์ ) รูม่านตา ข้างที่ได้รับผลกระทบขยายไม่เพียงพอ และความแตกต่างกับตาข้างปกติเพิ่มขึ้นในที่มืด
การขยายช้า (dilation lag) : แม้จะเข้าไปในห้องมืด รูม่านตา ข้างที่ได้รับผลกระทบจะขยายช้า
สามประการ : รูม่านตา หดขนาดปานกลาง หนังตาตก เล็กน้อย และลูกตาจมเทียม (รอยแยกเปลือกตาแคบ) รีเฟล็กซ์แสงปกติ แต่การขยายหลังการหดตัวช้า
เหงื่อออกบนใบหน้าลดลง : ในรอยโรคหลังปมประสาท เหงื่อออกบนใบหน้าและหน้าผากข้างที่ได้รับผลกระทบลดลง
รูม่านตาไม่เท่ากันอย่างชัดเจนในที่สว่าง
บ่งชี้ถึง ความผิดปกติของระบบประสาทพาราซิมพาเทติก รูม่านตา ข้างที่ได้รับผลกระทบยังคงขยาย และความแตกต่างกับตาข้างปกติเพิ่มขึ้นในที่สว่าง
รูม่านตา Adieม่านตา แบบเป็นปล้องและการเคลื่อนไหวแบบตัวหนอน (vermiform movement) รีเฟล็กซ์แสงไม่มีหรืออ่อน แต่รีเฟล็กซ์การปรับระยะใกล้ยังคงอยู่ช้า (การแยกรีเฟล็กซ์แสง-การปรับระยะใกล้)
อัมพาตเส้นประสาทกล้ามเนื้อตา : มักมีหนังตาตก เบนตาลงและออกด้านนอก และความผิดปกติของการปรับระยะใกล้ร่วมด้วย อัมพาตเส้นประสาทกล้ามเนื้อตาที่มีรูม่านตา ขยายมีความสัมพันธ์กับความถี่สูงของโป่งพอง
รูม่านตาขยายจากยา รูม่านตา ขยายและคงที่ ไม่ตอบสนองต่อพิโลคาร์พีนความเข้มข้นสูง (1-2%)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด
มีประโยชน์ในการยืนยันการฉีกขาดของกล้ามเนื้อหูรูดม่านตา ฝ่อของม่านตา สัญญาณของม่านตาอักเสบ และสังเกตอัมพาตของม่านตา แบบเป็นปล้องและการเคลื่อนไหวแบบตัวหนอนที่เป็นลักษณะเฉพาะของรูม่านตา Adie
ม่านตา ไม่เท่ากันทางสรีรวิทยาภาวะไม่มีม่านตา แต่กำเนิด : พบ 1 ใน 50,000-100,000 คน เกิดจากการกลายพันธุ์ของยีน PAX6, 30% ของผู้ป่วยประปรายมีเนื้องอกวิล์มส์ก่อนอายุ 5 ปี จึงต้องเฝ้าระวังความผิดปกติแต่กำเนิดอื่นๆ : รูพรุนม่านตา (coloboma), รูม่านตา เล็กแต่กำเนิด (เส้นผ่านศูนย์กลาง ≤2 มม.), เยื่อรูม่านตา ค้าง
ยาทำให้เกิดการขยายหรือหดตัวของรูม่านตา โดยออกฤทธิ์โดยตรงหรือโดยอ้อมต่อดวงตา สามารถเกิดขึ้นได้ไม่ว่าจะโดยวิธีใด (ทา, รับประทาน, ผ่านผิวหนัง)
ต่อไปนี้เป็นยาหลักและลักษณะเฉพาะ:
ยา ทางให้ยา ข้อสังเกตพิเศษ ยาเม็ดไกลโคไพร์โรเลต รับประทาน (ผ่านคอนแทคเลนส์) อนุภาคขนาดเล็กเกาะติดคอนแทคเลนส์และถ่ายโอนไปยังตาข้างเดียว1) รูม่านตา ขยายนานถึง 1 สัปดาห์ Qbrexza (ไกลโคไพร์โรเนียม) ทิชชู่ ทาเฉพาะที่ สุขอนามัยมือที่ไม่เหมาะสมทำให้สัมผัสดวงตา ส่งผลให้รูม่านตา ขยาย 8 มม.2) แผ่นแปะสโคโพลามีนทางผิวหนัง ทางผิวหนัง สัมผัสดวงตาผ่านนิ้วมือ ผลการขยายรูม่านตา นานถึง 2 สัปดาห์ 4) ยาหยอดตา azelastine 0.5% เฉพาะที่ ขยายรูม่านตา แม้จะเป็นยาแก้แพ้ H1 ฟื้นตัวภายใน 72 ชั่วโมงหลังหยุดยา 3) เครื่องพ่นละออง ipratropium bromide สูดดม สัมผัสดวงตาเนื่องจากสวมหน้ากากไม่เหมาะสม ฟื้นตัวภายใน 12 ชั่วโมงหลังหยุดยา 7) ผงสโคโพลามีน (ห้องปฏิบัติการ) สูดดม/สัมผัส ขยายรูม่านตา + หัวใจเต้นเร็ว เวียนศีรษะ Pilocarpine ไม่ได้ผล ฟื้นตัวใน 5 วัน 4)
นอกจากนี้ ยาหยอดตา เช่น atropine, tropicamide, cyclopentolate, phenylephrine และ adrenaline ก็ทำให้เกิดการขยายรูม่านตา ต้นแองเจิลทรัมเป็ต (Angel’s trumpet; มี atropine, scopolamine, hyoscyamine) อาจทำให้เกิดการขยายรูม่านตา แม้จากการสูดดมขณะตัดหญ้า 7) ยาที่ทำให้เกิดการหดรูม่านตา ได้แก่ pilocarpine, brimonidine, ยากลุ่ม prostaglandin, opioid และยาฆ่าแมลงกลุ่มออร์กาโนฟอสเฟต
กลุ่มอาการฮอร์เนอร์ โพรงเลือดดำคาเวอร์นัส ) ในกลุ่มอาการ Raeder (ปวดเส้นประสาทไทรเจมินัล + กลุ่มอาการฮอร์เนอร์ ชนิดหลังปมประสาท) จำเป็นต้องตรวจหาหลอดเลือดแดงคาโรติดภายในโป่งพองและเนื้องอกในแอ่งกะโหลกกลางรูม่านตา ดีโทนิกของ Adieรูม่านตา Adie ร่วมกับความผิดปกติของการตอบสนองของเอ็น ความผิดปกติของการขับเหงื่อ และความดันโลหิตต่ำเมื่อเปลี่ยนท่าอัมพาตเส้นประสาทกล้ามเนื้อตา : รอยโรคกดทับ (โป่งพองของหลอดเลือดแดงคอมมูนิแคนส์หลัง, การเคลื่อนของสมองผ่านช่องเทนโทเรียม, เนื้องอก) มักมีความผิดปกติของรูม่านตา ร่วมด้วย อัมพาตจากขาดเลือดหรือเบาหวานอาจรักษารูม่านตา ให้ปกติ (pupil sparing) อัมพาตเส้นประสาทกล้ามเนื้อตาจากเบาหวานเกิดจากการอุดตันของหลอดเลือดเลี้ยงในโพรงเลือดดำคาเวอร์นัส จากหลอดเลือดแดงแข็ง และอาจมีอาการเจ็บปวดช่องทะลุระหว่างหลอดเลือดแดงและดำของเยื่อดูรา (CCF ) : ช่องทะลุระหว่างหลอดเลือดแดงคาโรติดและโพรงเลือดดำคาเวอร์นัส ของเยื่อดูราชนิดที่มีการระบายทางด้านหลังอาจแสดงเป็นอัมพาตเส้นประสาทกล้ามเนื้อตาที่เจ็บปวดแบบแยกเดี่ยวโดยไม่มีสัญญาณด้านหน้าทั่วไป เช่น ตาแดง และตาโปนตุ๊บๆ (white-eyed carotid-cavernous fistula)6) รูม่านตา เล็กจากพอนส์รูม่านตา เล็กมากทั้งสองข้าง (pin point pupil, ประมาณ 1 มม.) จากเลือดออกในพอนส์เป็นสัญญาณพยากรณ์โรคไม่ดีปวดศีรษะแบบไทรเจมินัลออโตโนมิก, โรคปมประสาทอัตโนมัติจากภูมิต้านตนเอง ก็อาจทำให้เกิดความผิดปกติของรูม่านตา ได้
ม่านตา ขยายจากบาดเจ็บ (ม่านตาฉีกขาด ), ม่านตา ขยายแบบอัมพาตหลังภาวะต้อหินมุมปิดเฉียบพลัน , ม่านตาติด หลังเนื่องจากม่านตาอักเสบ เป็นต้น
Q
ขนาดของรูม่านตาสามารถเปลี่ยนแปลงได้จากยาหยอดตาหรือแผ่นแปะที่ซื้อได้โดยไม่ต้องมีใบสั่งยาหรือไม่?
A
มีรายงานม่านตา ขยายจากยาด้วยยาหยอดตาต้านฮิสตามีน (เช่น azelastine)3) , แผ่นแปะสโคโพลามีนผ่านผิวหนังสำหรับอาการเมารถ4) , และผ้าเช็ดไกลโคไพร์โรเนียมสำหรับรักษาภาวะเหงื่อออกมาก2) ทั้งหมดจะหายเองเมื่อหยุดยาที่เป็นสาเหตุ แต่การแจ้งให้แพทย์ทราบเป็นสิ่งสำคัญ
รูปแบบการเริ่มต้น : เริ่มเฉียบพลันหรือเรื้อรัง ภาพถ่ายเก่ามีประโยชน์ในการประเมินรูม่านตาไม่เท่ากัน เรื้อรังอาการร่วม : มีปวดศีรษะ, เห็นภาพซ้อน , หนังตาตก , ชา, อ่อนแรงประวัติการใช้ยา : ตรวจสอบยารักษาภาวะเหงื่อออกมาก (ยาเม็ดไกลโคไพร์โรเลต, ผ้าเช็ด Qbrexza)1, 2) , ยาหยอดตาต้านฮิสตามีน3) , แผ่นแปะสโคโพลามีน4) , ยาต้านโคลิเนอร์จิกชนิดพ่นฝอยละออง7) , และการสัมผัสพืช (เช่น ลำโพง)ประวัติการบาดเจ็บและการใช้คอนแทคเลนส์
การวัดขนาดเส้นผ่านศูนย์กลางรูม่านตา ในสภาพห้องสว่างและมืดเป็นการตรวจที่สำคัญที่สุด ขนาดรูม่านตา ปกติในห้องเฉลี่ยประมาณ 4 มม. (แตกต่างกันไป 2-6 มม. ตามแต่ละบุคคล) ในทารกและเด็กเล็กจะมีขนาดเล็กกว่า (2-2.5 มม.) และในผู้สูงอายุมีแนวโน้มที่จะหดตัวของรูม่านตา
การวัดขนาดรูม่านตา ในที่สว่างและมืด : หากเด่นชัดในที่มืด → เกี่ยวข้องกับความผิดปกติของระบบประสาทซิมพาเทติก หากเด่นชัดในที่สว่าง → เกี่ยวข้องโดยตรงกับความผิดปกติของระบบประสาทพาราซิมพาเทติกรีเฟล็กซ์แสง : ตรวจสอบความเร็วและระดับของปฏิกิริยาโดยตรงและโดยอ้อม (ร่วมรู้สึก) มุมของแหล่งกำเนิดแสงต้องเท่ากันทั้งสองข้างรีเฟล็กซ์การปรับตาใกล้ : การแยกของรีเฟล็กซ์แสงและการปรับตาใกล้บ่งชี้ถึงรูม่านตา Adie หรือรูม่านตา Argyll Robertsonการทดสอบไฟฉายแกว่ง : มีประโยชน์ในการตรวจหา RAPD ใช้สำหรับการประเมินความผิดปกติของเส้นประสาทตา อย่างเป็นกลาง แต่ควรสังเกตว่าหากสาเหตุของ anisocoria บริสุทธิ์เป็นความผิดปกติของทางเดินนำเข้า จะไม่เกิด anisocoria
ด้านล่างนี้คือวัตถุประสงค์และการแปลผลของการทดสอบยาหลัก
ยา วัตถุประสงค์ จุดที่ใช้ในการแปลผล Apraclonidine (0.5-1%) ยืนยันกลุ่มอาการ Horner รูม่านตา หดในตาปกติและรูม่านตา ขยายในตาที่เป็นโรค → การกลับกันของ anisocoria ความไว 88-100% ห้ามใช้ในเด็กเล็กCocaine (4-10%) ยืนยันกลุ่มอาการ Horner ขยายในตาปกติและไม่ตอบสนองในตา Horner → ความแตกต่างเพิ่มขึ้น ไฮดรอกซีแอมเฟตามีน (1%) การแยกระหว่างหลังปมประสาทกับส่วนกลาง/ก่อนปมประสาท ทำหลังจากทดสอบโคเคน/อะพราโคลนิดีน 48 ชั่วโมง พิโลคาร์พีนความเข้มข้นต่ำ (0.1-0.125%) ยืนยันรูม่านตา Adie ม่านตา หดเนื่องจากภาวะไวเกินจากการเสียประสาท รูม่านตา ปกติไม่ตอบสนองพิโลคาร์พีนความเข้มข้นสูง (1-2%) การแยกระหว่างม่านตา ขยายจากยาและอัมพาตเส้นประสาทกล้ามเนื้อตา ม่านตา หด → อัมพาตเส้นประสาทกล้ามเนื้อตา, ไม่ตอบสนอง → ม่านตา ขยายจากยา1, 4) ฟีนิลเอฟริน (1%) ยืนยันกลุ่มอาการฮอร์เนอร์ (หลังปมประสาท) ม่านตา ขยายเฉพาะตาข้างที่ได้รับผลกระทบเนื่องจากภาวะไวเกินจากการเสียประสาท
ในม่านตา ขยายจากยาที่เกิดจากสโคโพลามีน มีรายงานการตอบสนองที่ไม่ปกติคือม่านตา หดชั่วคราวแล้วขยายอีกครั้งหลังหยดพิโลคาร์พีน (1-2%)4) การทดสอบพิโลคาร์พีนไม่น่าเชื่อถือเสมอไปในการแยกม่านตา ขยายจากยา และการซักประวัติการใช้ยาอย่างละเอียดเป็นสิ่งจำเป็น
สังเกตการมีอยู่ของรอยฉีกขาดของกล้ามเนื้อหูรูดม่านตา ฝ่อของม่านตา สัญญาณของม่านตาอักเสบ และอัมพาตของม่านตา แบบปล้องที่มีการเคลื่อนไหวคล้ายหนอนในรูม่านตา Adie
การตรวจภาพจะทำเมื่อการทดสอบด้วยยาไม่ชัดเจน หรือเมื่อมีข้อสงสัยทางคลินิกเกี่ยวกับโป่งพอง การฉีกขาดของผนังหลอดเลือด หรือเนื้องอก ในกลุ่มอาการฮอร์เนอร์ เฉียบพลัน ควรข้ามการทดสอบด้วยยาและดำเนินการตรวจภาพโดยตรง MRI/MRA มีประโยชน์มากกว่า CT/CTA ในการตรวจหาทวารหลอดเลือดแดงคาโรติด-โพรงไซนัส และ MRA 3D time-of-flight เหนือกว่าในการตรวจจับสัญญาณความเร็วการไหลภายในไซนัสหลอดเลือดดำ6)
Q
หากพบว่ารูม่านตาไม่เท่ากัน ควรได้รับการตรวจอะไรบ้าง?
A
ขั้นแรก การวัดเส้นผ่านศูนย์กลางรูม่านตา ในสภาพสว่างและมืดเป็นสิ่งสำคัญที่สุด จากนั้นตรวจรีเฟล็กซ์ต่อแสงและรีเฟล็กซ์การมองใกล้ และใช้การทดสอบหยอดยาที่เหมาะสม (เช่น อะพราโคลนิดีน พิโลคาร์พีน) เพื่อจำกัดสาเหตุ หากสงสัยภาวะฉุกเฉินเช่นโป่งพองหรือการฉีกขาดของผนังหลอดเลือด ให้ทำ MRI/MRA ของศีรษะโดยไม่ต้องรอการทดสอบด้วยยา
ลำดับความสำคัญของการรักษาคือการแยกแยะและรักษาโรคพื้นฐานที่มีความเสี่ยงสูง เช่น โป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลัง การฉีกขาดของผนังหลอดเลือดแดงคาโรติด และต้อหินมุมปิด เฉียบพลัน
ไม่ร้ายแรง / ทางสรีรวิทยา
รูม่านตาไม่เท่ากัน ทางสรีรวิทยา
รูม่านตา Adieม่านตา หดเมื่อเวลาผ่านไป) หากมีอาการกลัวแสง รุนแรง อาจใช้ยาหยอดพิโลคาร์พีนความเข้มข้นต่ำ (0.125-0.25%) หรือแว่นกันแดด/คอนแทคเลนส์ที่มีม่านตา สำหรับความผิดปกติของการปรับตา แว่นสายตาใกล้มีประโยชน์
รูม่านตาไม่เท่ากัน จากยา1, 2)
โรคทางระบบประสาท
กลุ่มอาการฮอร์เนอร์
อัมพาตเส้นประสาทกล้ามเนื้อตา : รอยโรคที่เกิดจากการกดทับจากโป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลังต้องผ่าตัดฉุกเฉิน ในกรณีจากเบาหวาน การรักษาเบาหวานเป็นลำดับความสำคัญ กรณีที่ไม่ร้ายแรงให้สังเกตอาการ
ทวารหลอดเลือดแดงคาโรติด-โพรงไซนัส (ทวารหลอดเลือดแดง-ดำดูรา) : การอุดหลอดเลือดด้วยขดลวดผ่านทางหลอดเลือดดำ การฟื้นตัวเองของอัมพาตเส้นประสาทกล้ามเนื้อตาจากทวารหลอดเลือดแดงคาโรติด-โพรงไซนัสชนิดระบายเลือดทางหลังรายงานอยู่ที่ 10-73%6)
เฉพาะที่และโครงสร้าง
ภาวะไม่มีม่านตา ตั้งแต่กำเนิด : ลดอาการกลัวแสง ด้วยคอนแทคเลนส์สี ที่มีม่านตา หรือแว่นตาป้องกันแสง ในบางกรณีอาจพิจารณาผ่าตัดปลูกถ่ายม่านตาเทียม
รูม่านตาไม่เท่ากัน จากกลไกม่านตา หรือพังผืดยึดหลังม่านตาอักเสบ อาจจำเป็นต้องผ่าตัดแก้ไขความบกพร่องทางโครงสร้าง
Q
รูม่านตา Adie จำเป็นต้องรักษาหรือไม่?
A
รูม่านตา Adie เป็นโรคไม่ร้ายแรงที่มีแนวโน้มฟื้นตัวได้เอง ดังนั้นหากไม่มีอาการก็เพียงสังเกตอาการ หากกลัวแสงรุนแรง สามารถลดอาการได้ด้วยยาหยอด pilocarpine ความเข้มข้นต่ำหรือแว่นกันแดด/แว่นป้องกันแสง อย่างไรก็ตาม จำเป็นต้องตรวจสอบว่าไม่มีโรคทางระบบแอบแฝง เช่น กลุ่มอาการ Fisher หรือซิฟิลิสระบบประสาท
เส้นประสาทซิมพาเทติกประกอบด้วยนิวรอน 3 ตัว
นิวรอนที่ 1 : ไฮโปทาลามัสส่วนหลังด้านข้าง → ลงมาตามก้านสมอง → ศูนย์ซิลิโอสไปนัลของ Budge (C8–T2)นิวรอนที่ 2 : ออกจากไขสันหลัง ข้ามยอดปอด → สร้างไซแนปส์ที่ปมประสาทคอส่วนบนบริเวณแยกของหลอดเลือดแดงคาโรติดนิวรอนที่ 3 : ขึ้นไปในชั้นแอดเวนทิเชียของผนังหลอดเลือดแดงคาโรติดภายใน → โพรงเลือดดำคาเวอร์นัส → ไปเลี้ยงกล้ามเนื้อขยายรูม่านตา กล้ามเนื้อมึลเลอร์ของเปลือกตาบน และกล้ามเนื้อทาร์ซาลิสล่าง
เส้นประสาทพาราซิมพาเทติกประกอบด้วยทางนำเข้าและทางนำออกสำหรับรีเฟล็กซ์แสง
ทางนำเข้า : เซลล์ปมประสาทจอตา → เส้นประสาทตา → ออปติกไคแอสมาออปติกแทรกต์ → นิวเคลียสพรีเทกทัลในสมองส่วนกลางด้านหลังนิวเคลียสพรีเทกทัล → นิวเคลียสเอดิงเงอร์-เวสต์ฟาลทั้งสองข้าง (พื้นฐานทางกายวิภาคของรีเฟล็กซ์รูม่านตา แบบคอนเซนชวล)นิวเคลียสเอดิงเงอร์-เวสต์ฟาล → เส้นใยประสาทพาราซิมพาเทติกในเส้นประสาทกล้ามเนื้อตา → โพรงเลือดดำคาเวอร์นัส (cavernous sinus) → รอยแยกเบ้าตา ส่วนบน (superior orbital fissure) → ส่งสัญญาณที่ปมประสาทซิลิอารี (ciliary ganglion)เส้นประสาทซิลิอารีสั้น (short ciliary nerves) → ควบคุมกล้ามเนื้อหูรูดม่านตา (5%) และกล้ามเนื้อซิลิอารี (95%)
ความไม่สมมาตรทางโครงสร้างที่เส้นใยการปรับโฟกัสมีมากกว่าเส้นใยกล้ามเนื้อหูรูดม่านตา ถึง 95 เท่า เป็นพื้นฐานทางพยาธิสรีรวิทยาของการฟื้นฟูเส้นประสาทที่ผิดปกติหลังความเสียหายของปมประสาทซิลิอารี และการแยกกันของรีเฟล็กซ์แสงและการปรับโฟกัส
เนื่องจากเส้นใยเหนือนิวเคลียสสำหรับการตอบสนองการปรับโฟกัสไปยังนิวเคลียสเอดิงเงอร์-เวสต์ฟาล วิ่งอยู่ทางด้านหน้าท้อง (ventral) ของบริเวณพรีเทคตัล (pretectal area) ในสมองส่วนกลาง ซึ่งเป็นทางผ่านของเส้นใยนำเข้าของรีเฟล็กซ์แสง ดังนั้นความเสียหายต่อบริเวณพรีเทคตัลทำให้เกิดการแยกกันระหว่างรีเฟล็กซ์แสงและการตอบสนองการปรับโฟกัส (Argyll Robertson pupil )
กล้ามเนื้อหูรูดม่านตา : ถูกควบคุมแบบคู่โดยระบบประสาทพาราซิมพาเทติก (กระตุ้น) และซิมพาเทติก (ยับยั้ง)กล้ามเนื้อขยายม่านตา : ถูกควบคุมแบบคู่โดยระบบประสาทซิมพาเทติก (กระตุ้น) และพาราซิมพาเทติก (ยับยั้ง)
ยาต้านโคลิเนอร์จิก : ยับยั้งตัวรับมัสคารินิก (M3) → คลายกล้ามเนื้อหูรูดม่านตา → ม่านตา ขยายและอัมพาตของการปรับโฟกัส ไกลโคไพร์โรเลต (glycopyrrolate) ซึมผ่านกระจกตา ได้ง่าย และให้ผลขยายม่านตา ที่แรงกว่าแอโทรพีนแม้ในความเข้มข้นต่ำ1) ยาซิมพาโทมิเมติก : กระตุ้นตัวรับ α1 → หดตัวของกล้ามเนื้อขยายม่านตา → ม่านตา ขยาย
ความเสียหายต่อปมประสาทซิลิอารีหรือเส้นประสาทซิลิอารีสั้น → การฟื้นฟูเส้นประสาทที่ผิดปกติ → การเพิ่มจำนวนตัวรับโคลิเนอร์จิก (denervation hypersensitivity) เนื่องจากเส้นใยการปรับโฟกัส (95%) ฟื้นฟูเส้นประสาทไปยังกล้ามเนื้อหูรูดม่านตา อย่างผิดปกติ การตอบสนองต่อสิ่งเร้าการปรับโฟกัสจึงยังคงอยู่ แต่รีเฟล็กซ์แสงจะอ่อนลง (การแยกกันของรีเฟล็กซ์แสงและการปรับโฟกัส) นอกจากนี้ เนื่องจาก denervation hypersensitivity ม่านตา ปกติจะไม่ตอบสนองต่อพิโลคาร์พีนความเข้มข้นต่ำ (0.1-0.125%) ในขณะที่ Adie pupil จะหดตัว
ความดันในหลอดเลือดดำที่เพิ่มขึ้นทำให้เกิดการกดทับเส้นประสาทกล้ามเนื้อตาที่ผนังด้านข้างของโพรงเลือดดำคาเวอร์นัส ภาวะเลือดคั่งในหลอดเลือดดำ และภาวะเลือดถูกขโมย (vascular steal) ซึ่งเกี่ยวข้องกันอย่างซับซ้อน6) เส้นประสาทกล้ามเนื้อตาวิ่งไปตามผนังด้านข้างของโพรงเลือดดำคาเวอร์นัส จึงเสี่ยงต่อการถูกกดทับจากการขยายตัวของหลอดเลือดดำ และการวิ่งของแขนงแรกของเส้นประสาทไตรเจมินัลไปตามเยื่อหุ้มเส้นประสาทของเส้นประสาทกล้ามเนื้อตาทำให้เกิดอาการปวด6)
สำหรับยาแก้เหงื่อออกมาก glycopyrrolate นอกเหนือจากยาเม็ดทั่วไปแล้ว ยังมีการพัฒนาเม็ดยาที่ละลายในช่องปาก (Dartisla ODT) อีกด้วย
Adamkiewicz และคณะ (2024) ชี้ให้เห็นว่าเม็ดยาที่ละลายในช่องปากสลายตัวเร็วกว่าเม็ดยาทั่วไป จึงอาจเพิ่มความเสี่ยงของการสัมผัสโดยตรงของอนุภาคยากับดวงตา 1) มีคำแนะนำว่าการปฏิบัติตามคำแนะนำด้านสุขอนามัยมือเมื่อสั่งจ่ายยาแก้โคลิเนอร์จิกชนิดรับประทานให้กับผู้ใส่คอนแทคเลนส์มีความสำคัญในการป้องกันรูม่านตาไม่เท่ากัน จากยา
Qbrexza (ผ้าเช็ด glycopyrronium tosylate) เป็นยาที่ค่อนข้างใหม่ ได้รับการอนุมัติจาก FDA ในปี 2018 และการขาดความตระหนักในหมู่แพทย์อาจนำไปสู่การตรวจภาพทางระบบประสาทที่ไม่จำเป็น
Sasher และคณะ (2024) ผ่านสองกรณีศึกษา เน้นย้ำถึงภาระของผู้ป่วย ค่าใช้จ่าย และการใช้ทรัพยากรทางการแพทย์ที่ไม่จำเป็นอันเกิดจากการตรวจภาพทางระบบประสาทในผู้ป่วยรูม่านตาไม่เท่ากัน โดยไม่มีการซักประวัติการใช้ยาอย่างละเอียด 2) พวกเขาแนะนำว่าในกรณีรูม่านตาไม่เท่ากัน อย่างเฉียบพลันในผู้ป่วยที่ใช้ยาแก้เหงื่อออกมาก ควรสงสัยสาเหตุจากยาเป็นอันดับแรก
ในแนวทางการวินิจฉัยมาตรฐานสำหรับม่านตา ขยายจากยา การไม่ตอบสนองต่อ pilocarpine ความเข้มข้นสูง (1-2%) บ่งชี้ถึงม่านตา ขยายจากยา อย่างไรก็ตาม มีรายงานการตอบสนองที่ไม่ปกติในม่านตา ขยายที่เกิดจาก scopolamine
Li และคณะ (2025) รายงานกรณีม่านตา ขยายจากยาเนื่องจากแผ่นแปะ scopolamine ผ่านผิวหนัง ซึ่งเกิดม่านตา หดชั่วคราวหลังหยอด pilocarpine (1-2%) แล้วขยายอีกครั้ง 4) การค้นพบนี้ชี้ให้เห็นว่าการทดสอบ pilocarpine ไม่น่าเชื่อถือเสมอไปในการวินิจฉัยม่านตา ขยายจากยา และการซักประวัติการใช้ยาอย่างละเอียดเป็นสิ่งจำเป็น
ภายใต้การดมยาสลบ การแปลผลการตรวจรูม่านตา ทำได้ยากเนื่องจากผลของยา เช่น ยาเสพติดและยาคลายกล้ามเนื้อ
Harada และคณะ (2023) รายงานกรณีรูม่านตา Adie ที่ไม่ได้รับการวินิจฉัยมาก่อน ถูกค้นพบโดยบังเอิญหลังการเหนี่ยวนำการดมยาสลบ ทำให้ต้องยกเลิกการผ่าตัดเนื่องจากสงสัยอุบัติเหตุหลอดเลือดสมอง 5) พวกเขาเสนอว่าการรวมการตรวจรูม่านตา มาตรฐานเข้ากับการประเมินก่อนผ่าตัดโดยรวมอาจป้องกันการยกเลิกการผ่าตัดที่ไม่จำเป็นภายใต้การดมยาสลบ
Adamkiewicz D, Magazin M, Thomas D. A case of pharmacologic anisocoria in systemic glycopyrrolate use from presumed local ocular inoculation. Neuro-Ophthalmology. 2024;48(1):41–45.
Sasher T, Bomar P, Feuer D, McDonald L. Anisocoria in patients with hyperhidrosis: a case series for the primary care physician. J Family Med Prim Care. 2024;13(2):797–799.
Ribeiro M, Teixeira-Martins R, Meira J. Pharmacologic anisocoria with azelastine: the importance of a good anamnesis. Cureus. 2024;16(3):e56649.
Li L, Lian L, Zhou R. Transdermal and powdered scopolamine-induced anisocoria: a report of two cases. Case Rep Ophthalmol. 2025;16:341–345.
Harada E, Sato-Boku A, Kanazawa M, Tachi N, Okuda M. A case of surgery cancellation following the discovery of anisocoria after induction of general anesthesia. Cureus. 2023;15(1):e33803.
Mosleh R, Aung A, Saindane AM, Newman NJ, Biousse V. Carotid-cavernous fistula presenting as isolated painful anisocoria. Neuro-Ophthalmology. 2023;47(2):100–105.
Ekici A, Caglar B, Kara O, Oto A, Kilic N. Rare causes of anisocoria: ipratropium bromide and Angel’s trumpet. North Clin Istanb. 2021;8(6):623–625.