กลุ่มอาการฮอร์เนอร์เป็นกลุ่มอาการที่เกิดจากความผิดปกติของระบบประสาทซิมพาเทติกตา (สายโซ่ 3 นิวรอน) โดยมีสามอาการหลัก ได้แก่ รูม่านตา เล็ก หนังตาตก (ประมาณ 2 มม.) และเหงื่อออกลดลง
จำแนกตามตำแหน่งที่เกิดรอยโรคเป็น: ส่วนกลาง (นิวรอนที่ 1), ก่อนปมประสาท (นิวรอนที่ 2) และหลังปมประสาท (นิวรอนที่ 3)
ม่านตา ไม่เท่ากันจะเห็นชัดที่สุดในที่มืด ส่วนรีเฟล็กซ์แสงยังคงปกติยาหยอดตา apraclonidine 1% (Iopidine®) ให้ความไว 88-100% และความจำเพาะ 100% ในการวินิจฉัย (นอกเหนือข้อบ่งชี้ ต้องมีอาการอย่างน้อย 3 วัน)
การฉีกขาดของหลอดเลือดแดงคาโรติด (เริ่มเฉียบพลัน + ปวดคอ/ปวดศีรษะ) ต้องได้รับการดูแลฉุกเฉิน
ในเด็ก ทั้งชนิดแต่กำเนิดและภายหลัง จำเป็นต้องค้นหานิวโรบลาสโตมา
ในผู้ป่วยรายใหม่ที่มีอายุ ≥50 ปี ควรพิจารณาแยกโรคหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ (GCA)
กลุ่มอาการฮอร์เนอร์เป็นกลุ่มอาการที่แสดงอาการทางตาและทั่วร่างกายที่หลากหลายเนื่องจากความผิดปกติของระบบประสาทซิมพาเทติกตา อาการหลักสามประการคือ รูม่านตา เล็ก หนังตาตก และเหงื่อออกลดลง รอยโรคสามารถเกิดขึ้นได้ทั้งในตำแหน่งส่วนกลาง ก่อนปมประสาท หรือหลังปมประสาท
โรคนี้ตั้งชื่อตาม Claude Bernard (1852) และ Johann Friedrich Horner (1869) ปัจจุบันเรียกอีกอย่างว่ากลุ่มอาการเบอร์นาร์ด-ฮอร์เนอร์ เส้นทางของประสาทซิมพาเทติกตายาว เริ่มจากไฮโปทาลามัสผ่านนิวรอนสามตัวไปยังกล้ามเนื้อขยายรูม่านตา สาเหตุและระดับความเร่งด่วนแตกต่างกันมากตามตำแหน่งของรอยโรค
รูม่านตา เล็กในระดับปานกลาง และม่านตา ไม่เท่ากันจะเห็นชัดที่สุดในที่มืด รีเฟล็กซ์แสงยังคงปกติ ซึ่งเป็นจุดสำคัญในการแยกจากรูม่านตา Adie และอัมพาตเส้นประสาทกล้ามเนื้อตา การสูญเสียประสาทซิมพาเทติกของกล้ามเนื้อมึลเลอร์ที่หนังตาบนทำให้หนังตาตก เล็กน้อยประมาณ 2 มม. และความผิดปกติของกล้ามเนื้อมึลเลอร์ที่หนังตาล่างทำให้หนังตาล่างยกขึ้นเล็กน้อย (หนังตาตก กลับด้าน) การรวมกันนี้ทำให้รอยแยกเปลือกตาแคบลงและลูกตาดูเหมือนบุ๋ม
Q
หนังตาตกในกลุ่มอาการฮอร์เนอร์จะรุนแรงหรือไม่?
A
โดยปกติหนังตาตก เล็กน้อยประมาณ 2 มม. เนื่องจากการสูญเสียประสาทซิมพาเทติกของกล้ามเนื้อมึลเลอร์ที่หนังตาบน หนังตาล่างก็ยกขึ้นเล็กน้อย (หนังตาตก กลับด้าน) ทำให้รอยแยกเปลือกตาดูแคบลงและลูกตาดูบุ๋ม การแยกจากหนังตาตก ทั้งหมด (อัมพาตเส้นประสาทกล้ามเนื้อตา) เป็นสิ่งสำคัญ
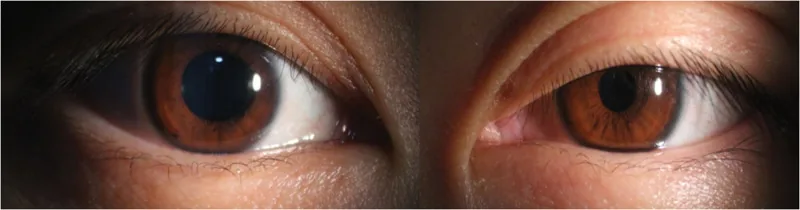
ภาพถ่ายทางคลินิกของกลุ่มอาการฮอร์เนอร์ แสดงหนังตาตกเล็กน้อยและม่านตาหดในตาข้างเดียว Li XM, et al. Neuro-ophthalmic observation and 16-month follow-up of horner syndrome after thyroidectomy: A case report. Medicine (Baltimore). 2026. Figure 2. PM
CI D: PMC12826322. License: CC BY.
ภาพถ่ายภายนอกของตาทั้งสองข้าง แสดง
หนังตาตก เล็กน้อยและ
ม่านตา หดในตาข้างเดียว แสดงให้เห็นอาการแสดงทางคลินิกที่พบบ่อยของกลุ่มอาการฮอร์เนอร์อย่างชัดเจน เหมาะสำหรับอธิบายอาการหลักและอาการแสดงทางคลินิก
ม่านตา หดม่านตา หดระดับปานกลาง ความแตกต่างของขนาดม่านตา ระหว่างตาป่วยและตาปกติชัดเจนที่สุดในที่มืด ปฏิกิริยาต่อแสงยังคงปกติหนังตาตก หนังตาตก เล็กน้อยประมาณ 2 มม. เนื่องจากความผิดปกติของกล้ามเนื้อมึลเลอร์ที่หนังตาบน ความผิดปกติของกล้ามเนื้อมึลเลอร์ที่หนังตาล่างทำให้หนังตาล่างยกสูงขึ้น (หนังตาตก กลับด้าน) → รอยแยกเปลือกตาแคบลงเหงื่อออกน้อย : ขอบเขตแตกต่างกันไปตามตำแหน่งของรอยโรค สัมพันธ์โดยตรงกับการวินิจฉัยตำแหน่ง อาจมีอาการร้อนวูบวาบและแดงบริเวณที่เหงื่อออกน้อยร่วมด้วย
ลูกตาลึกแบบเทียม (ที่จริงตำแหน่งลูกตาไม่เปลี่ยนแปลง)
การขยายช่วงการปรับตา
การหลั่งน้ำตาลดลง
ความดันลูกตา ลดลงเยื่อบุตาอักเสบ แดง
ตำแหน่งรอยโรค ขอบเขตเหงื่อออกน้อย ส่วนกลาง (นิวรอนที่ 1) ครึ่งซีกของร่างกายทั้งหมด ก่อนปมประสาท (นิวรอนที่ 2) ครึ่งซีกของใบหน้า หลังปมประสาท (นิวรอนที่ 3) กลางหน้าผากและปลายจมูก (บางครั้งปกติ)
หากเกิดขึ้นตั้งแต่แรกเกิดหรือภายในปีแรกของชีวิต อาจมีภาวะเม็ดสีของม่านตา ลดลง (ม่านตา สองสี) ร่วมด้วย สาเหตุรวมถึงการบาดเจ็บที่คอขณะคลอด เช่น การคลอดด้วยคีม แต่หลายกรณีไม่ทราบสาเหตุ
กลุ่มอาการรีเดอร์ เส้นประสาทไทรเจมินัล + กลุ่มอาการฮอร์เนอร์ชนิดหลังปมประสาท บ่งชี้รอยโรคใกล้ปมประสาทไทรเจมินัล จำเป็นต้องตรวจหาภาวะโป่งพองของหลอดเลือดแดงคาโรติดภายใน เนื้องอกในแอ่งกะโหลกกลาง และเนื้องอกในโพรงจมูกส่วนคอหอยสัญญาณฮอร์เนอร์สลับข้าง : ข้างที่เกิดรอยโรคสลับกันเป็นรอบเกือบสม่ำเสมอ (ทุก 1-3 วัน) เกิดขึ้นระหว่างการนอนหลับตอนกลางคืน มีรายงานความสัมพันธ์กับกลุ่มอาการไช-เดรเกอร์ การบาดเจ็บไขสันหลังระดับคอ และโรคปลอกประสาทเสื่อมแข็ง
เส้นประสาทซิมพาเทติกของตาประกอบด้วยนิวรอน 3 ตัวต่อกัน และโรคที่เป็นสาเหตุแตกต่างกันไปตามตำแหน่งของรอยโรค
ส่วนกลาง (นิวรอนที่ 1)
เส้นทาง : ไฮโปทาลามัส → ศูนย์บัดจ์ (C8-T2)
สาเหตุที่พบบ่อย : กล้ามเนื้อสมองส่วนก้านสมองตาย (Wallenberg syndrome), เนื้องอกก้านสมอง, โรคปลอกประสาทเสื่อมแข็ง
อาการร่วม : รอยโรคไฮโปทาลามัส → อัมพาตครึ่งซีกตรงข้ามและเสียความรู้สึก, รอยโรคพอนส์ → อัมพาตเส้นประสาทแอบดูเซนส์, รอยโรคเมดัลลาออบลองกาตา → Wallenberg syndrome (ใบหน้าผิดปกติด้านเดียวกับรอยโรค, เสียความรู้สึกร้อนเย็นและปวดด้านตรงข้าม, lateropulsion, skew deviation)
ก่อนปมประสาท (นิวรอนที่สอง)
เส้นทาง : ศูนย์บัดจ์ → ปมประสาทสเตลเลต (ปมประสาทคอส่วนบน)
สาเหตุที่พบบ่อย : เนื้องอกแพนโคสต์ (เนื้องอกปลายปอด), อัมพาตของข่ายประสาทแขน, โป่งพองของหลอดเลือดแดงใต้กระดูกไหปลาร้า, หลังผ่าตัดคอ
ลักษณะเด่น : เนื่องจากเส้นทางผ่านปลายปอดและเมดิแอสตินัม จึงต้องแยกมะเร็งปอดและเนื้องอกเมดิแอสตินัมเป็นอันดับแรก
หลังปมประสาท (นิวรอนที่สาม)
เส้นทาง : ปมประสาทสเตลเลต → กล้ามเนื้อขยายรูม่านตา
สาเหตุที่พบบ่อย : การฉีกขาดของหลอดเลือดแดงคาโรติดภายใน, หลังผ่าตัดต่อมไทรอยด์, หลังผ่าตัดเอาผนังหลอดเลือดแดงคาโรติดออก, การฉีกขาดของหลอดเลือดแดงคาโรติดภายในจากอุบัติเหตุ
ลักษณะเด่น : เริ่มเฉียบพลันร่วมกับปวดคอและปวดศีรษะ บ่งชี้ถึงการฉีกขาดของหลอดเลือด ซึ่งเป็นภาวะฉุกเฉิน
แต่กำเนิด : การคลอดโดยใช้คีม, การบาดเจ็บที่คอขณะคลอด, มักไม่ทราบสาเหตุภายหลัง : รอยโรคของระบบประสาทส่วนกลาง, การบาดเจ็บที่คอและกะโหลกศีรษะ, นิวโรบลาสโตมา
GCA (Giant Cell Arteritis) เป็นโรคหลอดเลือดอักเสบชนิดแกรนูโลมาในหลอดเลือดขนาดกลางและใหญ่ที่เกิดในผู้ที่มีอายุมากกว่า 50 ปี และมีรายงานว่าสัมพันธ์กับกลุ่มอาการฮอร์เนอร์ 1) ในการวิเคราะห์ชุดผู้ป่วย GCA พบกลุ่มอาการฮอร์เนอร์ใน 2 จาก 53 ราย (ประมาณ 4%) 1)
ในรายงานผู้ป่วย ชายอายุ 67 ปีมีอาการอัมพาตเส้นประสาทโทรเคลียร์ข้างขวาและกลุ่มอาการฮอร์เนอร์ข้างซ้าย โดยมี ESR 70 มม./ชม. และ CRP 10 มก./ล. หลังจากเริ่มเพรดนิโซน 60 มก. ภาพซ้อน หายไป แต่กลุ่มอาการฮอร์เนอร์ยังคงอยู่ 1) ชายอีกคนอายุ 71 ปีมีอาการปวดศีรษะสองข้าง ปวดกราม กลุ่มอาการฮอร์เนอร์ข้างซ้าย และ skew deviation โดยมี ESR 68 มม./ชม. และ CRP 46 มก./ล. หลังจากเริ่มเพรดนิโซน 60 มก. 3 วัน อาการทั้งหมดรวมถึงกลุ่มอาการฮอร์เนอร์หายไป 1) ทั้งสองรายได้รับการยืนยัน GCA โดยการตัดชิ้นเนื้อหลอดเลือดแดงขมับ และ MRI/MRA ไม่พบความผิดปกติ 1)
เมื่อกลุ่มอาการฮอร์เนอร์เกิดขึ้นใหม่ในผู้ที่มีอายุ 50 ปีขึ้นไป จำเป็นต้องแยกโรค GCA ออก ตรวจสอบอาการของ GCA (ปวดศีรษะ ปวดกรามขณะเคี้ยว น้ำหนักลด ความผิดปกติของหลอดเลือดแดงขมับ) และวัด ESR และ CRP 1) การพลาด GCA อาจทำให้สูญเสียการมองเห็น อย่างถาวร
หยอดอะพราโคลนิดีน ไฮโดรคลอไรด์ 1% (Iopidine®) ในตาทั้งสองข้าง (อยู่นอกเหนือการคุ้มครองของประกัน)
ตาปกติ : เนื่องจากผลต่อตัวรับ α2 เป็นหลัก จึงไม่มีปฏิกิริยาหรือม่านตา หดเล็กน้อยตาฮอร์เนอร์ : เนื่องจากภาวะไวเกินจากการเสียประสาท ตัวรับ α1 เพิ่มขึ้น → ม่านตา ขยายหลังหยอด 30-60 นาที → การกลับกันของม่านตา ไม่เท่ากันความไว : 88-100%ความจำเพาะ : 100%ข้อควรระวัง : หากยังไม่ผ่าน 3 วันขึ้นไปนับจากเริ่มมีอาการ ภาวะไวเกินจากการเสียประสาทยังไม่เกิดขึ้น ทำให้ผลลบลวง
ใช้โคเคน 5% หยอดตาเพื่อยับยั้งการนำกลับของนอร์อะดรีนาลีน เพื่อประเมินการมีอยู่ของม่านตา ขยาย ในตาปกติ ม่านตา ขยาย (++) เกิดขึ้นหลังจาก 90-120 นาที แต่ในตาฮอร์เนอร์ ม่านตา ขยายไม่ดี
ยาหยอดตา เวลาประเมิน ปกติ ส่วนกลาง ก่อนปมประสาท หลังปมประสาท 5% โคเคน 90-120 นาที ++ + − − 5% ไทรามีน 45 นาที + + + − อะดรีนาลีน 1.25% 60 นาที − − + ++
ไทรามีนออกฤทธิ์โดยการปล่อยนอร์เอพิเนฟรินจากปลายประสาท ในรอยโรคก่อนปมประสาท รูม่านตา จะขยายเนื่องจากนอร์เอพิเนฟรินยังคงอยู่ที่ปลายประสาท ในรอยโรคหลังปมประสาท รูม่านตา จะไม่ขยายเนื่องจากไม่มีนอร์เอพิเนฟริน
ยาหยอดตาไฮดรอกซีแอมเฟตามีน (1%) สามารถใช้แยกรอยโรคก่อนปมประสาทและหลังปมประสาทได้เช่นกัน โดยรอยโรคก่อนปมประสาทจะแสดงการขยายของรูม่านตา (+) และรอยโรคหลังปมประสาทจะแสดงการไม่ขยายของรูม่านตา (−)2)
Q
สามารถทำการทดสอบอะพราโคลนิดีนได้ทุกเมื่อหรือไม่?
A
เนื่องจากภาวะไวเกินจากการเสียเส้นประสาทจะพัฒนาไม่เต็มที่จนกว่าจะผ่านไป 3 วันหลังเริ่มมีอาการ จึงอาจให้ผลลบปลอมในระยะเฉียบพลัน (ภายใน 3 วันหลังเริ่มมีอาการ) แนะนำให้ทำการทดสอบโคเคนในระยะเฉียบพลัน แต่ยาหยอดตาโคเคนอาจหายากในญี่ปุ่น
การตรวจภาพจะดำเนินการตามตำแหน่งของรอยโรค แต่ละตำแหน่งรอยโรคต้องมีการตรวจภาพที่สอดคล้องกัน แต่ ควรให้ความสำคัญกับการตรวจภาพทรวงอก เพื่อแยกมะเร็งปอดและเนื้องอกในเมดิแอสตินัม
หลังปมประสาท : MRI/MRA คอ (การแยกภาวะผนังหลอดเลือดแดงคาโรติดฉีกขาดเป็นกรณีฉุกเฉิน)ส่วนกลาง : MRI ศีรษะ (เพื่อค้นหารอยโรคก้านสมอง)เด็ก : CT/MRI ช่องท้องและทรวงอก + คาเทโคลามีนในปัสสาวะ (เพื่อแยกนิวโรบลาสโตมา )
ในผู้ป่วยรายใหม่ที่มีอายุ ≥50 ปี ให้วัด ESR และ CRP 1) ; หากสงสัย GCA ให้ทำการตัดชิ้นเนื้อหลอดเลือดแดงขมับ 1) .
กลุ่มอาการฮอร์เนอร์ที่เริ่มมีอาการเฉียบพลัน + ปวดคอ/ปวดศีรษะ → สงสัยการฉีกขาดของหลอดเลือดแดงคาโรติดภายใน ให้ทำ MRI/MRA ของคอ (หรือ CTA) ทันที มีความเสี่ยงต่อภาวะสมองขาดเลือด จำเป็นต้องส่งต่อทันทีไปยังอายุรกรรมประสาทหรือศัลยกรรมประสาท
การรักษาโรคต้นเหตุเป็นสิ่งสำคัญที่สุด หากไม่พบความผิดปกติอื่นๆ ทั่วร่างกายและประเมินว่าไม่ร้ายแรง ให้สังเกตอาการ
ยาหยอดตา Privina® (Naphazoline) : ในหนังตาตก ชนิดส่วนปลาย (ที่มีภาวะไวเกินจากการเสียเส้นประสาท) กล้ามเนื้อมุลเลอร์อาจหดตัวและทำให้หนังตาตก ดีขึ้น (ใช้นอกข้อบ่งชี้)การผ่าตัดซ่อมแซมเอ็นกล้ามเนื้อลิเวเตอร์ : มีประสิทธิภาพสำหรับหนังตาตก ประมาณ 2 มม.
การฉีกขาดของหลอดเลือดแดงคาโรติด (ฮอร์เนอร์เฉียบพลัน + ปวดคอ/ปวดศีรษะ): ส่งต่อทันทีไปยังอายุรกรรมประสาทหรือศัลยกรรมประสาท พิจารณาการรักษาด้วยยาต้านการแข็งตัวของเลือด (ยาต้านการแข็งตัวหรือยาต้านเกล็ดเลือด)เนื้องอกแพนโคสต์ (รอยโรคที่ยอดปอด): ส่งต่อไปยังแผนกมะเร็งวิทยาเด็ก / นิวโรบลาสโตมา (ฮอร์เนอร์ที่เกิดขึ้นในเด็ก): ส่งต่อไปยังกุมารเวชศาสตร์หรือศัลยกรรมเด็กGCA (อายุ >50 ปี มีการเพิ่มขึ้นของเครื่องหมายการอักเสบ): เริ่มเพรดนิโซนชนิดรับประทานขนาดสูง (60 มก./วัน) ทันที 1) เพื่อป้องกันการสูญเสียการมองเห็น แบบถาวร
Q
หลังการรักษา Horner syndrome รูม่านตาหรี่ลงจะดีขึ้นหรือไม่?
A
หากรักษาโรคต้นเหตุแล้ว โอกาสฟื้นตัวแตกต่างกันไปตามตำแหน่งและสาเหตุของรอยโรค กรณีที่เกิดจากหัตถการ (หลังผ่าตัด) และไม่ทราบสาเหตุมักมีแนวทางไม่รุนแรง การฉีกขาดของหลอดเลือดแดงคาโรติดอาจดีขึ้นได้ด้วยการรักษาฉุกเฉิน สาเหตุจากเนื้องอกขึ้นอยู่กับพยากรณ์โรคของเนื้องอกเอง ในกรณี GCA มีรายงานว่าอาการดีขึ้นด้วยเพรดนิโซน แต่ Horner syndrome อาจคงอยู่ในบางกรณี
นิวรอนที่ 1 (ส่วนกลาง) : ไฮโปทาลามัส → ลงผ่านก้านสมอง → ศูนย์ Budge (ศูนย์ซิลิโอสไปนัล, C8-T2 แตรด้านข้าง) สร้างไซแนปส์นิวรอนที่ 2 (ก่อนปมประสาท) : ศูนย์ Budge → ออกจากไขสันหลังและผ่านยอดปอด → ปมประสาทสเตลเลต (ปมประสาทคอส่วนบน) สร้างไซแนปส์นิวรอนที่ 3 (หลังปมประสาท) : ปมประสาทสเตลเลต → ขึ้นไปตามหลอดเลือดแดงคาโรติดภายใน → ผ่านโพรงเลือดดำคาเวอร์นัส → ไปถึงกล้ามเนื้อขยายรูม่านตา และกล้ามเนื้อมุลเลอร์ในรูปของเส้นประสาทซิลิอารียาว
เนื่องจากเส้นทางนี้ยาว สาเหตุต่างๆ ตั้งแต่ก้านสมองถึงยอดปอดและคอจึงอาจเกี่ยวข้องได้
กล้ามเนื้อมุลเลอร์ของหนังตาบน (มีส่วนในการยกหนังตาประมาณ 2 มม.) และกล้ามเนื้อมุลเลอร์ของหนังตาล่างได้รับการควบคุมจากประสาทซิมพาเทติก การเสียประสาททำให้หนังตาตก (ประมาณ 2 มม.) และหนังตาล่างยกขึ้น (หนังตาตก กลับด้าน) ส่งผลให้ร่องตาแคบลงและลูกตาดูบุ๋ม
ในรอยโรคหลังปมประสาท การปล่อยนอร์อะดรีนาลีนจากปลายประสาทจะหยุดลง ทำให้เกิดการเพิ่มขึ้นแบบชดเชย (up-regulation) ของตัวรับ α1 บนกล้ามเนื้อขยายรูม่านตา แม้ฤทธิ์ α1 เพียงเล็กน้อย (ฤทธิ์ α1 ของ apraclonidine) ก็สามารถทำให้รูม่านตา ขยายได้ ซึ่งเป็นหลักการของการวินิจฉัยทางเภสัชวิทยา การเกิดภาวะไวเกินนี้ต้องใช้เวลาอย่างน้อย 3 วัน
เชื่อว่าหลอดเลือดอักเสบใน GCA ลุกลามไปถึงแขนงเจาะทะลุของหลอดเลือดแดงเวอร์ทีบรัล ทำให้เลือดไปเลี้ยงก้านสมองลดลงและเกิดรอยโรคของนิวรอนที่ 1 1) หรือการอักเสบแบบแกรนูโลมาในผนังหลอดเลือดแดงคาโรติดภายในอาจทำลายข่ายประสาทซิมพาเทติกโดยตรง ทำให้เกิดรอยโรคหลังปมประสาท 1) การทบทวนวรรณกรรมรายงานทั้งรอยโรคส่วนกลางและหลังปมประสาท ตำแหน่งรอยโรคแตกต่างกันในแต่ละกรณี 1)
รายงานผู้ป่วยกลุ่มอาการฮอร์เนอร์ที่เกี่ยวข้องกับ GCA พบได้น้อยมาก โดยมีน้อยกว่า 10 รายในวรรณกรรม และยังไม่ทราบกลไกการเกิดที่แน่ชัด 1) จาก 8 รายที่รายงานก่อนหน้านี้ อาการทางระบบดีขึ้นในผู้ป่วยทุกรายด้วยยาเพรดนิโซน 60 มก./วัน (ประมาณ 1 มก./กก./วัน) การฟื้นตัวของกลุ่มอาการฮอร์เนอร์แตกต่างกันไปในแต่ละราย โดยบางรายหายไปอย่างสมบูรณ์ภายใน 3 วันหลังเริ่มการรักษา และบางรายยังคงอยู่ 1) รอยโรคส่วนกลาง (เซลล์ประสาทลำดับที่หนึ่ง) น่าจะเกิดจากภาวะขาดเลือดของก้านสมอง และมักมีอัมพาตของเส้นประสาทโทรเคลียร์หรือ skew deviation ร่วมด้วย 1) MRI/MRA มักตรวจไม่พบความผิดปกติในหลายราย และการวินิจฉัยโดยอาศัยอาการทางคลินิกและเครื่องหมายการอักเสบถือว่าสำคัญ 1)
การทำให้การทดสอบอะพราโคลนิดีนเป็นมาตรฐาน และการสร้างวิธีการวินิจฉัยทางเลือกในระยะเฉียบพลัน (ภายใน 3 วันหลังจากเริ่มมีอาการ)
แนวทางที่เหมาะสมที่สุดสำหรับการคัดกรองนิวโรบลาสโตมา ในกลุ่มอาการฮอร์เนอร์ในเด็ก
การพัฒนาวิธีการถ่ายภาพรายละเอียดเพื่อประเมินภาวะหลอดเลือดอักเสบในผู้ป่วย GCA (เช่น MRI ความละเอียดสูง)
การทำให้แนวทางการจัดการระยะเฉียบพลันของกลุ่มอาการฮอร์เนอร์ที่เกี่ยวข้องกับการฉีกขาดของหลอดเลือดแดงคาโรติดเป็นมาตรฐาน
Sverdlichenko I, Lam C, Donaldson L, Margolin E. Horner Syndrome in Giant Cell Arteritis: Case Series and Review of the Literature. J Neuroophthalmol.
Martin TJ. Horner syndrome: a clinical review. ACS Chem Neurosci. 2018;9:177-186.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต