中枢性(1次ニューロン)

ホルネル症候群
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. ホルネル症候群とは
Section titled “1. ホルネル症候群とは”ホルネル症候群は、眼交感神経系の障害により眼所見や全身所見に多彩な症状を示す症候群である。縮瞳・眼瞼下垂・発汗低下を3主徴とし、障害は中枢性・節前性・節後性のいずれの部位でも生じうる。
疾患名はClaude Bernard(1852年)とJohann Friedrich Horner(1869年)の両名にちなんで命名された。現在はBernard-Horner症候群とも呼ばれる。眼交感神経の走行は視床下部から3つのニューロンを経由して瞳孔散大筋に至る長大な経路であり、障害部位によって原因疾患と緊急度が大きく異なる。
縮瞳は中等度で、暗所では健眼との瞳孔不同が最も著明となる。対光反射は正常に保たれる点がアディー瞳孔や動眼神経麻痺との重要な鑑別点となる。上眼瞼のMüller筋が脱神経されることで約2mmの軽度眼瞼下垂を生じ、下眼瞼のMüller筋障害により下眼瞼が軽度上昇(upside-down ptosis)する。これらが合わさって瞼裂狭小と見かけ上の眼球陥凹をきたす。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”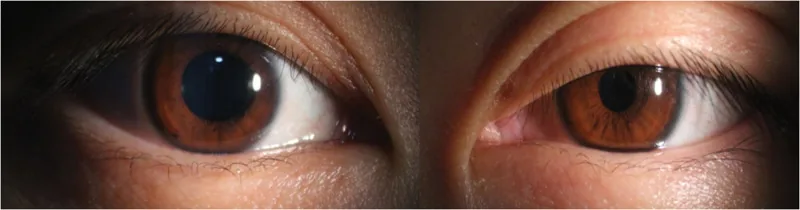
- 縮瞳:中等度の縮瞳。暗所で健眼との瞳孔不同が最も著明。対光反射は正常に保たれる。
- 眼瞼下垂:上眼瞼のMüller筋障害で約2mmの軽度下垂。下眼瞼のMüller筋障害で下眼瞼上昇(upside-down ptosis)→ 瞼裂狭小。
- 発汗低下:障害部位により範囲が異なり、局在診断に直結する。発汗低下部位のほてりや紅潮を伴う。
その他の臨床所見
Section titled “その他の臨床所見”- 見かけ上の眼球陥凹(実際には眼球位置は不変)
- 調節幅の拡大
- 涙液分泌低下
- 眼圧低下
- 結膜充血
発汗パターンによる局在診断
Section titled “発汗パターンによる局在診断”| 障害部位 | 発汗低下範囲 |
|---|---|
| 中枢性(1次ニューロン) | 全身の半側 |
| 節前性(2次ニューロン) | 顔面半側 |
| 節後性(3次ニューロン) | 前額内側と鼻尖部(正常のこともある) |
先天性の特徴
Section titled “先天性の特徴”先天性または生後1年以内に発症した場合、虹彩の色素低形成(虹彩異色)を合併する。原因として鉗子分娩などの出生時頸部外傷が挙げられるが、原因不明の例も多い。
- Raeder症候群:三叉神経痛+節後性ホルネル症候群。三叉神経節近傍での障害を示し、内頸動脈の動脈瘤・中頭蓋窩腫瘍・鼻咽頭腫瘍の精査が必要。
- 交代性Horner徴候:障害側がほぼ正確な周期(1〜3日ごと)で交代する。夜間睡眠中に起こる。Shy-Drager症候群・頸髄外傷・多発性硬化症との合併が報告されている。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”眼交感神経は3ニューロン連鎖で構成されており、障害部位ごとに原因疾患が異なる。
節前性(2次ニューロン)
経路:Budge中枢〜星状神経節(上頸神経節)
代表的原因:Pancoast腫瘍(肺尖部腫瘍)、上腕神経叢麻痺、鎖骨下動脈瘤、頸部手術後
特徴:肺尖部〜縦隔を通過する経路のため、肺癌・縦隔腫瘍の除外が優先される
節後性(3次ニューロン)
経路:星状神経節〜瞳孔散大筋
代表的原因:内頸動脈解離、甲状腺手術後、頸動脈内膜剥離術後、外傷性内頸動脈解離
特徴:急性発症+頸部痛・頭痛は解離を強く示唆する緊急疾患
- 先天性:鉗子分娩・出生時頸部外傷、原因不明例が多い
- 後天性:中枢神経系の障害、頸部および頭蓋部の外傷、神経芽細胞腫(小児特有・精査必須)
GCA(巨細胞性動脈炎)に伴うホルネル症候群
Section titled “GCA(巨細胞性動脈炎)に伴うホルネル症候群”GCAは50歳以上に発症する中・大型血管の肉芽腫性血管炎であり、ホルネル症候群を併発することが報告されている1)。GCA患者を対象とした症例シリーズの解析では、53例中2例(約4%)にホルネル症候群が認められた1)。
症例報告では、67歳男性が右滑車神経麻痺と左ホルネル症候群を呈し、ESR 70mm/hr・CRP 10mg/Lの上昇を示した。プレドニゾン60mgを開始後に複視は消失したが、ホルネル症候群は残存した1)。別の71歳男性は両側頭部頭痛・顎痛・左ホルネル症候群・skew deviationを示し、ESR 68mm/hr・CRP 46mg/Lを認めた。プレドニゾン60mg開始3日後にホルネル症候群を含む全症状が消失した1)。両例とも側頭動脈生検でGCAが確定し、MRI/MRAでは異常は検出されなかった1)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”薬理学的点眼試験
Section titled “薬理学的点眼試験”アプラクロニジン試験(現在の推奨)
Section titled “アプラクロニジン試験(現在の推奨)”1%アプラクロニジン塩酸塩(アイオピジン®)を両眼に点眼する(保険適用外)。
- 正常眼:α2受容体作用が主体のため無反応〜軽度縮瞳
- ホルネル眼:脱神経過敏によりα1受容体が増加→点眼30〜60分後に散瞳→瞳孔不同が左右逆転
- 感度:88〜100%
- 特異度:100%
- 注意点:発症後3日以上経過していないと脱神経過敏が獲得されておらず偽陰性となる
コカイン試験(従来法)
Section titled “コカイン試験(従来法)”5%コカイン点眼によるノルアドレナリン再取り込み阻害を利用して散瞳の有無を判定する。正常眼では90〜120分後に散瞳(++)を示すが、ホルネル眼では散瞳不良となる。
障害部位の鑑別(薬理学的局在診断)
Section titled “障害部位の鑑別(薬理学的局在診断)”| 点眼薬 | 判定時間 | 正常 | 中枢性 | 節前性 | 節後性 |
|---|---|---|---|---|---|
| 5%コカイン | 90〜120分 | ++ | + | − | − |
| 5%チラミン | 45分 | + | + | + | − |
| 1.25%アドレナリン | 60分 | − | − | + | ++ |
チラミンはノルアドレナリンを神経終末から放出させる作用を持つ。節前性では神経終末にノルアドレナリンが残存しているため散瞳する。節後性では残存しないため散瞳しない。
ヒドロキシアンフェタミン(1%)点眼でも節前性と節後性の鑑別が可能で、節前性では散瞳(+)、節後性では散瞳(−)を示す2)。
発症後3日以上経過しないと脱神経過敏が十分に獲得されないため、急性期(発症3日以内)では偽陰性となりうる。急性期にはコカイン点眼試験が推奨されるが、日本ではコカイン点眼液の入手が困難な場合がある。
画像検査・全身検索
Section titled “画像検査・全身検索”障害部位に応じた画像検査を実施する。各障害部位に相当する画像検査が要求されるが、肺癌・縦隔腫瘍の除外のため胸部画像検査を優先する。
- 節後性:頸部MRI/MRA(頸動脈解離の除外が緊急)
- 中枢性:頭部MRI(脳幹病変の検索)
- 小児:腹部・胸部CT/MRI+尿中カテコラミン(神経芽細胞腫の除外)
50歳以上の新規症例ではESR・CRPを測定し1)、GCA疑い例では側頭動脈生検を行う1)。
5. 標準的な治療法
Section titled “5. 標準的な治療法”原疾患の治療が最優先である。全身的に他の所見がなく良性と判断されれば経過観察となる。
眼瞼下垂への対応
Section titled “眼瞼下垂への対応”緊急対応が必要な場合
Section titled “緊急対応が必要な場合”- 頸動脈解離(急性発症のホルネル+頸部痛・頭痛):脳神経内科・外科へ即時紹介。抗血栓療法(抗凝固または抗血小板)を検討
- Pancoast腫瘍(肺尖部陰影):腫瘍科へ紹介
- 小児・神経芽細胞腫(後天性の小児ホルネル):小児科・小児外科へ紹介
- GCA(50歳以上で炎症マーカー上昇):高用量経口プレドニゾン(60mg/日)を直ちに開始し1)、不可逆的視力喪失を予防する
原疾患が治療されれば、障害部位・原因によって回復の見込みは異なる。医原性(手術後)・特発性では良性経過が多い。頸動脈解離は緊急治療により症状が改善することがある。腫瘍性原因では腫瘍自体の予後に依存する。GCA例ではプレドニゾンにより症状が改善した報告があるが、ホルネル症候群が残存する例もある。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”眼交感神経経路(3ニューロン連鎖)
Section titled “眼交感神経経路(3ニューロン連鎖)”- 1次ニューロン(中枢性):視床下部 → 脳幹を下降 → Budge中枢(毛様体脊髄中枢、C8-T2側角)でシナプス
- 2次ニューロン(節前性):Budge中枢 → 脊髄を出て肺尖部を通過 → 星状神経節(上頸神経節)でシナプス
- 3次ニューロン(節後性):星状神経節 → 内頸動脈に沿って上行 → 海綿静脈洞を経由 → 長毛様体神経として瞳孔散大筋・Müller筋に到達
この経路が長大であるため、脳幹から肺尖部・頸部まで多様な原因が関与しうる。
Müller筋の交感神経支配と症状発生機序
Section titled “Müller筋の交感神経支配と症状発生機序”上眼瞼のMüller筋(約2mmの眼瞼挙上に関与)と下眼瞼のMüller筋が交感神経支配を受けている。脱神経により上眼瞼下垂(2mm程度)と下眼瞼挙上(upside-down ptosis)が生じ、瞼裂狭小と見かけ上の眼球陥凹をきたす。
脱神経過敏のメカニズム
Section titled “脱神経過敏のメカニズム”節後性では神経終末からのノルアドレナリン放出が途絶する。これにより瞳孔散大筋のα1受容体が代償的に増加(up-regulation)する。わずかなα1作用(アプラクロニジンのα1作用)でも散瞳するようになるため、薬理学的診断の原理となる。この過敏性の獲得には少なくとも3日以上を要する。
GCAにおける機序
Section titled “GCAにおける機序”GCAの血管炎が椎骨動脈穿通枝に波及することで脳幹への血流が低下し、1次ニューロン障害をきたすと推定されている1)。あるいは内頸動脈の血管壁における肉芽腫性炎症が交感神経叢を直接障害し、節後性障害をきたす場合もある1)。文献レビューでは中枢性・節後性いずれの報告もあり、障害部位は症例により異なる1)。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”GCAに伴うホルネル症候群の文献的知見
Section titled “GCAに伴うホルネル症候群の文献的知見”GCAに伴うホルネル症候群の報告例は文献上10例未満と稀であり、発症機序の詳細はいまだ解明されていない1)。既報8例中、プレドニゾン60mg/日(約1mg/kg/日)で全例の全身症状は改善した。ホルネル症候群の回復は症例により異なり、治療開始3日後に完全消失した例と残存した例がある1)。中枢性障害(1次ニューロン)は脳幹虚血による可能性が高く、滑車神経麻痺やskew deviationを合併することが多い1)。MRI/MRAでは異常を検出できない症例が多く、臨床所見と炎症マーカーによる診断が重要とされている1)。
- アプラクロニジン試験の標準化と急性期(発症3日以内)の代替診断法の確立
- 小児ホルネル症候群における神経芽細胞腫スクリーニングの最適プロトコル
- GCA合併例における血管炎の詳細な画像評価法(高解像度MRI等)の開発
- 頸動脈解離に伴うホルネル症候群の急性期管理プロトコルの標準化
8. 参考文献
Section titled “8. 参考文献”-
Sverdlichenko I, Lam C, Donaldson L, Margolin E. Horner Syndrome in Giant Cell Arteritis: Case Series and Review of the Literature. J Neuroophthalmol.
-
Martin TJ. Horner syndrome: a clinical review. ACS Chem Neurosci. 2018;9:177-186.
