中樞性(第一級神經元)
路徑:下視丘至Budge中樞(C8-T2)
常見原因:腦幹梗塞(Wallenberg症候群)、腦幹腫瘤、多發性硬化症
伴隨發現:下視丘病變→對側半身麻痺及感覺減退;橋腦病變→外展神經麻痺;延髓病變→Wallenberg症候群(同側臉部感覺異常、對側溫痛覺減退、側傾、斜視偏差)

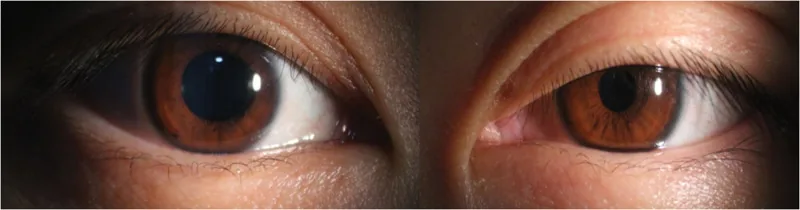
霍納氏症候群是因眼交感神經系統受損,導致眼部及全身出現多種症狀的症候群。三大主徵為瞳孔縮小、眼瞼下垂及出汗減少,病變可發生於中樞、節前或節後任何部位。
該病以Claude Bernard(1852年)和Johann Friedrich Horner(1869年)命名,也稱為Bernard-Horner症候群。眼交感神經通路從下視丘經三個神經元到達瞳孔開大肌,路徑長,病變部位不同,病因和緊急程度差異很大。
瞳孔縮小為中度,在暗處患眼與健眼瞳孔不等大最為明顯。對光反射保持正常,這是與Adie瞳孔和動眼神經麻痺的重要鑑別點。上眼瞼Müller肌去神經支配導致約2mm的輕度眼瞼下垂,下眼瞼Müller肌受累導致下眼瞼輕度上抬(反向性眼瞼下垂)。兩者共同導致眼瞼裂狹窄和外觀上的眼球內陷。
| 病變部位 | 出汗減少範圍 |
|---|---|
| 中樞性(第一級神經元) | 全身半側 |
| 節前性(第二級神經元) | 臉部半側 |
| 節後性(第三級神經元) | 前額內側和鼻尖(也可能正常) |
如果先天性或出生後一年內發病,則伴有虹膜色素減退(虹膜異色)。原因包括產鉗分娩等出生時頸部外傷,但也有許多原因不明的病例。
眼交感神經通路由三個神經元鏈組成,根據病變部位不同,病因也不同。
中樞性(第一級神經元)
路徑:下視丘至Budge中樞(C8-T2)
常見原因:腦幹梗塞(Wallenberg症候群)、腦幹腫瘤、多發性硬化症
伴隨發現:下視丘病變→對側半身麻痺及感覺減退;橋腦病變→外展神經麻痺;延髓病變→Wallenberg症候群(同側臉部感覺異常、對側溫痛覺減退、側傾、斜視偏差)
節前性(第二級神經元)
路徑:Budge中樞至星狀神經節(頸上神經節)
常見原因:Pancoast腫瘤(肺尖腫瘤)、臂神經叢麻痺、鎖骨下動脈瘤、頸部手術後
特點:因路徑經過肺尖及縱膈,應優先排除肺癌及縱膈腫瘤
節後性(第三級神經元)
路徑:星狀神經節至瞳孔擴張肌
常見原因:內頸動脈剝離、甲狀腺手術後、頸動脈內膜切除術後、外傷性內頸動脈剝離
特點:急性發作伴頸部疼痛或頭痛強烈提示剝離,屬於急症
GCA是一種發生於50歲以上族群的中大型血管肉芽腫性血管炎,已有報告指出可併發霍納氏症候群1)。一項針對GCA患者的病例系列分析顯示,53例中有2例(約4%)出現霍納氏症候群1)。
病例報告中,一名67歲男性出現右滑車神經麻痺和左側霍納氏症候群,ESR 70mm/hr、CRP 10mg/L升高。開始使用prednisone 60mg後複視消失,但霍納氏症候群持續存在1)。另一名71歲男性出現雙側頭痛、下巴痛、左側霍納氏症候群和skew deviation,ESR 68mm/hr、CRP 46mg/L。開始使用prednisone 60mg後3天,包括霍納氏症候群在內的所有症狀消失1)。兩例均透過顳動脈切片確診GCA,MRI/MRA未發現異常1)。
將1% apraclonidine hydrochloride(Iopidine®)點入雙眼(仿單標示外使用)。
使用5%古柯鹼點眼抑制正腎上腺素再回收,判斷散瞳情況。正常眼在90-120分鐘後出現散瞳(++),而霍納氏眼散瞳不良。
| 點眼藥 | 判定時間 | 正常 | 中樞性 | 節前性 | 節後性 |
|---|---|---|---|---|---|
| 5%古柯鹼 | 90~120分鐘 | ++ | + | − | − |
| 5%酪胺 | 45分鐘 | + | + | + | − |
| 1.25%腎上腺素 | 60分鐘 | − | − | + | ++ |
酪胺會促使神經末梢釋放正腎上腺素。節前病變時,神經末梢仍有正腎上腺素殘留,因此瞳孔散大。節後病變時無殘留,因此瞳孔不散大。
羥苯丙胺(1%)眼藥水也可用於鑑別節前和節後病變:節前病變表現為瞳孔散大(+),節後病變表現為瞳孔不散大(−)2)。
由於去神經超敏反應在發病後至少3天才能充分建立,因此在急性期(發病3天內)可能出現偽陰性。急性期建議使用古柯鹼滴眼試驗,但在日本古柯鹼滴眼液可能難以取得。
根據病變部位進行相應的影像學檢查。需要針對各病變部位進行相應的影像學檢查,但優先進行胸部影像學檢查以排除肺癌和縱膈腔腫瘤。
對於50歲及以上的新病例,測量ESR和CRP 1)。疑似GCA時,進行顳動脈切片 1)。
原發疾病的治療是首要任務。如果沒有其他全身性表現且判斷為良性,則進行觀察。
如果原發疾病得到治療,恢復的可能性因損傷部位和原因而異。醫源性(手術後)和特發性病例通常預後良好。頸動脈剝離經緊急治療後症狀可能改善。腫瘤性原因取決於腫瘤本身的預後。GCA病例有使用潑尼松後症狀改善的報告,但部分病例霍納症候群可能持續存在。
由於該路徑較長,從腦幹到肺尖和頸部的多種原因都可能涉及。
上眼瞼的Müller肌(參與約2 mm的眼瞼上提)和下眼瞼的Müller肌受交感神經支配。去神經支配導致上眼瞼下垂(約2 mm)和下眼瞼上提(反向性上眼瞼下垂),引起瞼裂縮小和外觀上的眼球內陷。
在節後性病變中,神經末梢釋放去甲腎上腺素中斷。這導致瞳孔開大肌的α1受體代償性上調。即使微弱的α1作用(如阿普可樂定的α1作用)也能引起瞳孔散大,這是藥理學診斷的原理。這種超敏性的獲得至少需要3天以上。
推測GCA的血管炎波及椎動脈穿通支,導致腦幹血流減少,引起第一級神經元損傷1)。或者,頸內動脈血管壁的肉芽腫性炎症直接損傷交感神經叢,引起節後性損傷1)。文獻綜述中既有中樞性也有節後性的報告,損傷部位因病例而異1)。
GCA相關霍納症候群的報告病例在文獻中不足10例,十分罕見,其發病機制的細節尚未闡明1)。在既往報告的8例中,所有患者使用潑尼松60mg/天(約1mg/kg/天)後全身症狀均得到改善。霍納症候群的恢復因病例而異,有在治療開始後3天完全消失的病例,也有殘留症狀的病例1)。中樞性病變(第一級神經元)很可能由腦幹缺血引起,常合併滑車神經麻痺或skew deviation1)。許多病例在MRI/MRA上無法檢測到異常,因此基於臨床表現和炎症標誌物的診斷被認為很重要1)。
Sverdlichenko I, Lam C, Donaldson L, Margolin E. Horner Syndrome in Giant Cell Arteritis: Case Series and Review of the Literature. J Neuroophthalmol.
Martin TJ. Horner syndrome: a clinical review. ACS Chem Neurosci. 2018;9:177-186.