完全麻痺

動眼神經麻痺
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是動眼神經麻痺?
Section titled “1. 什麼是動眼神經麻痺?”動眼神經麻痺是因第三對腦神經(動眼神經)損傷引起的眼球運動障礙。動眼神經支配以下肌肉:
- 體性外眼肌:內直肌、上直肌、下直肌、下斜肌、上眼瞼提肌
- 自律神經:瞳孔括約肌、睫狀肌(副交感神經纖維)
這些障礙導致眼瞼下垂、眼球運動受限、瞳孔散大和調節障礙同時出現13。麻痺分為完全麻痺和部分麻痺(上枝麻痺、下枝麻痺)。動眼神經麻痺是第二常見的腦神經麻痺。
在奧姆斯特德郡的居民基礎研究(Fang 等人 2017)中,年齡和性別調整後的年發生率為每10萬人4.0例,60歲以上升至12.5例,原因頻率報告如下2。
| 原因 | 成人(Fang 2017)2 | 兒童(估計)1 |
|---|---|---|
| 微血管缺血(糖尿病、高血壓等) | 約42% | 少數 |
| 外傷 | 約12% | 約13~23% |
| 腫瘤壓迫 | 約11% | 約10% |
| 術後 | 約10% | — |
| 動脈瘤壓迫 | 約6% | 約7% |
| 先天性 | — | 約43~47% |
日常臨床中,血管性原因(糖尿病、高血壓、動脈硬化引起的缺血)最為常見12。成人的麻痺性斜視多因循環障礙或外傷引起,常可自然緩解,但兒童的麻痺性斜視除感染外,絕大多數由腦腫瘤引起,因此需作為急症處理。兒童中最常見的是先天性,其次是外傷性1。
它是第二常見的腦神經麻痺,在日常臨床中也有機會遇到。成人中最常見的是缺血性,老年人、糖尿病患者和高血壓患者尤其需要注意。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”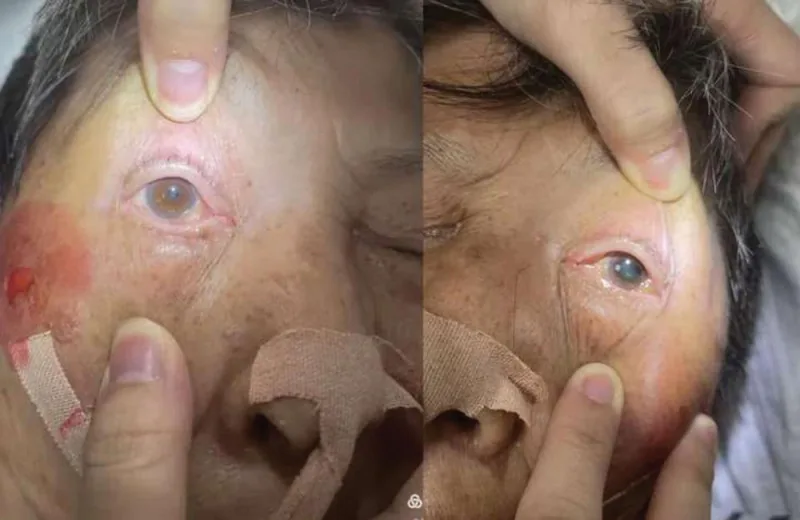
- 複視:最常見的眼部症狀之一。常以突然複視發病。
- 眼瞼下垂:約佔初發症狀的70%。完全性上眼瞼提肌麻痺時,眼裂完全閉合。
- 眼痛/頭痛:可能作為三叉神經第一支刺激症狀出現。動脈瘤時可能伴有特別劇烈的頭痛。
- 全身神經症狀:根據病變部位,可能出現偏癱、不自主運動或意識障礙。
完全麻痺和部分麻痺的所見不同。
部分麻痺
上枝麻痺:眼瞼下垂 + 上直肌麻痺(上轉受限)。海綿竇內動脈瘤時,上枝麻痺比下枝麻痺更常見。
下枝麻痺:表現為瞳孔纖維、下直肌、下斜肌和內直肌受累的組合。
異位再生:外傷或壓迫性病變後常見。先天性動眼神經麻痺中61~93%可見。
動眼神經麻痺時,可能採取代償頭位以避免複視。若因內直肌麻痺導致外展偏位,則將面部轉向患側以維持融合。
動眼神經的副交感纖維(支配瞳孔括約肌)走行於神經最表層和背內側,易受壓迫。瞳孔散大提示後交通動脈瘤從外部壓迫,動脈瘤破裂可導致致命的蜘蛛膜下腔出血。詳情請參見「原因與風險因素」一節。
3. 原因與風險因素
Section titled “3. 原因與風險因素”- 血管性疾病(日常臨床中最常見):糖尿病、高血壓、動脈硬化引起的缺血。突然發病,常在起床時發現複視。好發於老年人。通常不伴瞳孔散大124。
- 後交通動脈瘤(IC-PC動脈瘤):最重要的壓迫性病變。常以瞳孔散大為首發症狀。破裂可致命,是危及生命的緊急疾病16。
- 鉤回疝:顱內壓增高導致小腦幕切跡疝壓迫動眼神經。最常見原因為顱內出血。
- 腫瘤:垂體腫瘤側方擴展、腦膜瘤等。成人中約佔11%2。
- 外傷:成人中約佔12%2。常伴有嚴重頭部外傷。外傷後易發生異常再生。
- 炎症性(Tolosa-Hunt症候群):特發性肉芽腫性炎症引起的痛性眼肌麻痺。對類固醇治療反應良好7。
- 糖尿病神經病變:海綿靜脈竇內營養血管的動脈硬化性閉塞。微血管缺血主要是由於小動脈玻璃樣變和血-神經屏障破壞導致的脫髓鞘,通過再髓鞘化可逆性恢復4。瞳孔纖維側支循環豐富,通常不伴瞳孔散大,但並非絕對正常。預後良好,數月內恢復24。
- 其他:鼻竇真菌病、帶狀皰疹、巨細胞動脈炎、腦膜炎、腦炎、膠原血管病、白血病、霍奇金淋巴瘤、神經外科術後併發症等。
主要風險因子:糖尿病、高血壓、血管炎、感染、外傷、腫瘤、動脈瘤。
糖尿病神經病變引起的動眼神經麻痺,其機轉是海綿竇內營養血管的動脈粥樣硬化性阻塞。缺血波及神經內部,但由於瞳孔纖維有豐富的側支循環,通常不伴有瞳孔散大。預後良好,多在數月內恢復,治療糖尿病為首要任務。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”診斷以臨床表現為基礎,但確定病因需要各種檢查。
問診與眼科檢查
Section titled “問診與眼科檢查”- 問診:發病方式(突然或緩慢)、有無眼痛或頭痛、糖尿病或高血壓病史、症狀的日內變化(對鑑別重症肌無力很重要)
- 眼球運動評估:各方向的運動受限、共同運動的確認
- 上眼瞼提肌功能:評估是完全性還是部分性眼瞼下垂
- 瞳孔對光反射與調節反射:直接和間接對光反射是否消失
- 裂隙燈檢查:檢查內下轉時眼球內旋的有無,以鑑別滑車神經麻痺
主要影像檢查方法的比較如下所示。
| 檢查方法 | 特點/用途 |
|---|---|
| MRI(SPGR法) | 薄層掃描(2-3 mm),高解析度。清晰顯示IC-PC動脈瘤的壓迫影像。 |
| MRA | 非侵入性腦血管成像。發現IC-PC動脈瘤最簡便且診斷價值最高。 |
| CTA(3D-CT血管攝影) | 對直徑≥3 mm的動脈瘤敏感度達90%。可與MRA一同作為首選檢查。 |
| DSA(數位減影血管攝影) | 黃金標準。有創但準確性最高。 |
MRI檢查(T1加權、T2加權、脂肪抑制、擴散加權、釓增強)是基礎,比CT更有用3。
血液檢查及其他
Section titled “血液檢查及其他”- 血液檢查:CBC、ESR、CRP、綜合代謝面板(CMP)。必要時加查抗核抗體、C-ANCA、P-ANCA、ACE、β-D葡聚糖等。
- 腦脊髓液檢查:懷疑海綿竇或顱底病變時進行。
- 病理診斷(切片):確診時可能需要。
- 重症肌無力:坦希隆試驗(依酚氯銨10 mg,分2.5 mg靜脈注射)、冰袋試驗(將冰袋置於上眼瞼2分鐘,改善≥2 mm為陽性,敏感度80%~92%)、評估晝夜波動、抗AChR抗體(眼肌型陽性率≤50%)
- 甲狀腺眼病變:CT/MRI確認眼外肌肥大
- 其他:眼眶假瘤、核間性眼肌麻痺、慢性進行性眼外肌麻痺(CPEO)、巨細胞動脈炎
重症肌無力以晝夜波動(傍晚後惡化)為特徵,冰袋試驗(敏感度80%~92%)和坦希隆試驗有助於鑑別。抗AChR抗體在眼肌型中陽性率≤50%,陰性不能排除。MRI/CT排除動眼神經和眼窩的器質性病變也很重要。
5. 標準治療
Section titled “5. 標準治療”病因治療為首要原則。 根據病因的治療策略如下。
缺血性
動脈瘤
緊急處理:緊急進行神經外科治療(夾閉、線圈栓塞等)。Birchall等人的報告顯示,後交通動脈瘤血管內線圈栓塞術後,所有3例患者的動眼神經功能在1~18天內完全恢復6。
需要當日影像學檢查和緊急轉診至專科。
發炎性(Tolosa-Hunt)
外傷性
觀察:恢復相對困難。6個月後仍無改善時考慮手術治療5。
- 糖尿病性:優先治療糖尿病。預後良好,常在數月內恢復。
- 腫瘤/鉤回疝:對原發疾病進行外科或內科治療。
殘留缺損的處理(症狀治療)
Section titled “殘留缺損的處理(症狀治療)”- 稜鏡眼鏡:在症狀穩定6個月後考慮使用5。
- 肉毒桿菌毒素:向拮抗肌注射進行化學去神經,暫時減輕複視。
- 斜視手術:主要目的是矯正第一眼位和閱讀位置的眼位。完全麻痺時,結合外直肌的超最大後徙、切除並縫合至外側眼眶壁骨膜、上斜肌向內直肌附著點方向的鼻側移位、以及內直肌的最大縮短5。如果存在異常再生,避免對具有二次神經再支配的肌肉進行手術。
- 眼瞼下垂手術:如果Bell現象嚴重受損,需注意暴露性角膜病變的風險。
6. 病理生理學及詳細發病機轉
Section titled “6. 病理生理學及詳細發病機轉”動眼神經核的解剖
Section titled “動眼神經核的解剖”動眼神經核位於中腦被蓋部,呈複合核結構。各亞核的支配關係如下。
- 內直肌、下直肌、下斜肌核:同側支配
- 上直肌核:對側支配(交叉部位不明)
- 上眼瞼提肌核(尾側中央核):單一核支配雙側
- 自律神經核(包括Edinger-Westphal核):位於核群吻側,同側支配
核內纖維排列呈吻側-尾側方向:最吻側為副交感神經,然後下直肌、下斜肌,最尾側為上眼瞼提肌和上直肌。內外側方向上,上直肌和下斜肌在外側,瞳孔纖維和下直肌在內側。
在周邊,瞳孔纖維走行於動眼神經最表層的背內側(上鼻側),易受壓迫,但對缺血相對耐受(因側支循環豐富)。這一解剖特性構成了臨床規律的基礎:「壓迫性病變→瞳孔散大,缺血性病變→瞳孔正常」13。
動眼神經與後交通動脈在蜘蛛膜下腔內並行,因此易受動脈瘤壓迫。特別是瞳孔纖維位於動眼神經纖維的內側,最靠近後交通動脈,因此常以瞳孔散大為首發症狀1。
依病變部位的症候群
Section titled “依病變部位的症候群”核性病變
特徵:通常引起雙側障礙。
單側核性麻痺表現為同側動眼神經麻痺+中度雙側眼瞼下垂+對側上直肌麻痺。
纖維束病變(中腦症候群)
Weber症候群:大腦腳病變。同側動眼神經麻痺+對側偏癱。
Benedikt症候群:紅核病變。同側動眼神經麻痺+對側不隨意運動。
Claude症候群:紅核+上小腦腳病變。同側動眼神經麻痺+對側失調和震顫。
Nothnagel症候群:上小腦腳病變。同側動眼神經麻痺+小腦性失調。
蜘蛛膜下腔、海綿靜脈竇和眼眶內病變
Section titled “蜘蛛膜下腔、海綿靜脈竇和眼眶內病變”- 蜘蛛膜下腔:後交通動脈瘤壓迫最為重要。鉤迴疝壓迫也可發生。瞳孔纖維走行在最表層,因此早期出現瞳孔散大1。
- 海綿靜脈竇:易出現與其他腦神經(IV、V1、VI)的複合麻痺(海綿靜脈竇症候群)。動眼神經分為上支和下支後,易發生分支麻痺3。
- 眼眶內:伴有視力下降、眼肌麻痺和眼球突出。易發生分支麻痺3。
7. 參考文獻
Section titled “7. 參考文獻”- Modi P, Singh J. Cranial Nerve III Palsy (Oculomotor Palsy). In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2026. PMID: 30252368. https://www.ncbi.nlm.nih.gov/books/NBK526112/
- Fang C, Leavitt JA, Hodge DO, Holmes JM, Mohney BG, Chen JJ. Incidence and Etiologies of Acquired Third Nerve Palsy Using a Population-Based Method. JAMA Ophthalmol. 2017;135(1):23-28. doi:10.1001/jamaophthalmol.2016.4456. PMID: 27893002. PMCID: PMC5462106.
- Shree R, Mahesh KV, Balaini N, Goel A. Oculomotor Cranial Neuropathies: Diagnosis and Management. Ann Indian Acad Neurol. 2022;25(Suppl 2):S70-S82. doi:10.4103/aian.aian_167_22. PMID: 36589037. PMCID: PMC9795710.
- Galtrey CM, Schon F, Nitkunan A. Microvascular Non-Arteritic Ocular Motor Nerve Palsies—What We Know and How Should We Treat? Neuroophthalmology. 2014;39(1):1-11. doi:10.3109/01658107.2014.963252. PMID: 27928323. PMCID: PMC5123092.
- Singh A, Bahuguna C, Nagpal R, Kumar B. Surgical management of third nerve palsy. Oman J Ophthalmol. 2016;9(2):80-86. doi:10.4103/0974-620X.184509. PMID: 27433033. PMCID: PMC4932800.
- Birchall D, Khangure MS, McAuliffe W. Resolution of third nerve paresis after endovascular management of aneurysms of the posterior communicating artery. AJNR Am J Neuroradiol. 1999;20(3):411-413. PMID: 10219405. PMCID: PMC7056059.
- Dutta P, Anand K. Tolosa-Hunt Syndrome: A Review of Diagnostic Criteria and Unresolved Issues. J Curr Ophthalmol. 2021;33(2):104-111. doi:10.4103/joco.joco_134_20. PMID: 34409218. PMCID: PMC8365592.
