眶尖型

特發性眼眶炎症(眼眶假瘤)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是特發性眼眶炎症?
Section titled “1. 什麼是特發性眼眶炎症?”眼眶組織常發生非感染性的非特異性急性至亞急性炎症病變。此病態的特徵是同時滿足以下三個條件:
- 病理組織學上非特異性 — 無法確定特定原因
- 對抗生素無反應 — 難以指出感染源
- 皮質類固醇治療有效
這種情況以前被稱為「眼眶炎性假瘤」。它得名於一個較早的時代,因為它會導致眼球突出和眼瞼腫脹,就像形成了腫瘤一樣。這個術語來自影像診斷技術有限的時期;現在,MRI使得識別炎性病變相對容易,該術語被認為不合適,正在被特發性眼眶炎症(idiopathic orbital inflammation; IOI) 這一診斷名稱所取代1)。
眼眶原發性腫瘤中最常見的是淋巴增殖性疾病,佔所有眼眶腫瘤的50-60%。這一組包括惡性淋巴瘤、反應性淋巴增生、IgG4相關性眼病(IgG4-ROD)和特發性眼眶炎症。據報導,IOI約佔所有眼眶佔位性病變的8-10%1,2)。
近年來,隨著IgG4相關性眼病被確立為一個獨立的疾病,以前包含在IOI中的病例被重新分類,IOI的疾病概念被縮小和精煉。目前的IOI指的是排除這些特定疾病後剩餘的「真正的非特異性炎症」3,4)。
2. 主要症狀與分類
Section titled “2. 主要症狀與分類”通常急性至亞急性發病,表現為以下症狀。
- 眼瞼腫脹和發紅:患側眼瞼的腫脹和發紅
- 眼球突出:由於眼眶內容物增加
- 眼球移位:根據病變部位,眼球被推擠
- 眼球運動障礙和複視:在外肌型和眶尖型中尤為明顯
- 疼痛:眶尖型和肌炎型伴有劇烈疼痛
- 視力下降:眶尖型因視神經受壓或浸潤而發生
病灶很少在眼眶內瀰漫性擴散,常以淚腺、眼外肌、眼球周圍或眼眶尖端為中心,邊界相對不清地擴展。
按發炎部位分類
Section titled “按發炎部位分類”根據CT/MRI影像學表現,按發炎發生部位分為五型:前眶型、瀰漫型、眶尖型、肌炎型和淚腺型1,2)。
肌炎型(眼眶肌炎)
好發部位:眼外肌(包括肌腱附著處)
主要症狀:眼球運動障礙、複視。眼球運動時疼痛。
注意事項:選擇性侵犯眼外肌。預後良好。與甲狀腺眼病的鑑別很重要(肌腱附著處受累是鑑別點)。
淚腺型
好發部位:淚腺
主要症狀:淚腺區腫脹、疼痛。眼瞼外側腫脹。
注意事項:與IgG4相關眼病(IgG4-ROD)的鑑別最為重要。IgG4-ROD常為無痛性、雙側性。
各局限類型的特徵如下所示。
| 類型 | 好發部位 | 主要症狀 | 備註 |
|---|---|---|---|
| 前部眼眶型 | 眼周區域 | 眼瞼腫脹、結膜充血 | — |
| 瀰漫型 | 眼眶脂肪組織 | 眼球突出 | 瀰漫性病灶。罕見。 |
| 尖端型 | 眼眶尖端 | 視力下降、劇烈疼痛 | 最嚴重。必須與感染鑑別。 |
| 肌組織型 | 外眼肌 | 眼球運動障礙、複視 | 預後良好 |
| 淚腺型 | 淚腺 | 淚腺腫脹、疼痛 | 與IgG4-ROD鑑別 |
- 急性型:以急劇的眼瞼腫脹、眼球突出發病
- 亞急性型:相對緩慢進展
- 慢性型(特發性硬化性眼眶炎症):伴有高度纖維化的病變。類固醇反應差,難治性
眼眶尖端型最為嚴重。由於靠近視神經,視力下降風險高,伴有劇烈疼痛。慢性型(特發性硬化性眼眶炎症)因高度纖維化,類固醇反應差,成為難治性。侷限於外眼肌的肌組織型通常預後良好。
3. 流行病學
Section titled “3. 流行病學”在眼眶原發性腫瘤中,淋巴增殖性疾病(包括惡性淋巴瘤、反應性淋巴增生、IgG4相關眼病和IOI)最為常見,佔所有眼眶腫瘤的50%–60%。其中,特發性眼眶炎症是成人良性眼眶疾病的代表性疾病之一。
隨著IgG4相關眼病被確立為獨立疾病,部分過去診斷為IOI的病例被重新分類,純IOI的頻率正在下降。國外報告顯示好發於中年成人(40–60歲),但日本國內的詳細流行病學數據有限。關於性別差異,也缺乏顯示一致趨勢的大規模數據。
4. 診斷與鑑別診斷
Section titled “4. 診斷與鑑別診斷”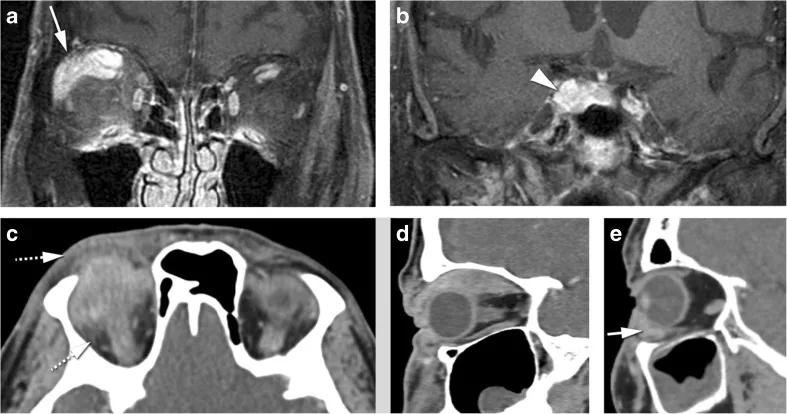
當出現急性至亞急性的眼瞼腫脹、眼球突出和眼球偏位時,應進行CT和MRI影像檢查。
- MRI T2加權STIR序列:炎性病變呈高信號。對評估炎症的定位效果極佳。
- MRI T1加權釓增強脂肪抑制序列:炎性病變呈高信號區域。有助於評估病變範圍。
- CT:用於評估眼眶內病變的定位模式(確認5型分類)、有無骨破壞以及鼻竇病變。
確診的三項條件
Section titled “確診的三項條件”- 病理組織學顯示非特異性炎症表現
- 抗生素治療無效
- 類固醇治療顯著有效
臨床上,當影像學懷疑特發性眼眶炎症時,通常進行類固醇試驗性治療;若效果顯著,則臨床診斷得以確認。
切片檢查的考量
Section titled “切片檢查的考量”急性期或治療前的切片檢查通常應避免,因為治療後容易引起眼球運動障礙等後遺症。但在以下情況下應考慮切片檢查:
- 對類固醇反應不佳時
- 反覆復發的難治性病例
- 需要與IgG4相關眼疾或淋巴瘤鑑別時
尤其重要的是與感染性疾病(眼眶蜂窩組織炎)和惡性疾病(MALT淋巴瘤)的鑑別。Aryasit等人(2021)的報告顯示,在最初診斷為IOI的45例中,有21例(46.7%)的組織中確認有IgG4陽性漿細胞浸潤,強烈建議進行組織學重新評估和IgG4免疫染色4)。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 眼眶蜂窩組織炎 | 感染性。發燒、白血球增多。透過CT/血液檢查鑑別。 |
| IgG4相關眼疾 | IgG4陽性漿細胞浸潤。血清IgG4升高。組織學鑑別。 |
| 甲狀腺眼病變 | 甲狀腺功能異常。眼外肌腫大(僅肌腹,肌腱附著處保留)。亞急性病程。 |
| 肉芽腫性多血管炎(GPA) | ANCA陽性。壞死性肉芽腫。多器官病變。 |
| MALT淋巴瘤 | 病程緩慢。切片確診。IgH基因重組檢測。 |
| 鼻竇囊腫破裂 | 急性發作。CT影像顯示鼻竇病變。 |
感染性疾病如眼眶蜂窩組織炎和鼻竇囊腫向眶內破裂是重要的鑑別診斷,因為它們會引起急性眼瞼腫脹、眼球突出和眼球偏移。透過血液檢查和CT等影像檢查進行鑑別。亞急性進展的眼眶疾病包括甲狀腺眼病和肉芽腫性多血管炎等特異性眼眶發炎性疾病。
甲狀腺眼病是在甲狀腺功能異常(如葛瑞夫茲病)背景下眼外肌腫大的疾病,影像學特徵為僅肌腹腫大而肌腱附著點不受影響。IOI甲狀腺功能正常,眼外肌包括肌腱附著點瀰漫性發炎。結合血液檢查(甲狀腺激素、TSH受體抗體)和影像學表現進行鑑別。
5. 標準治療方法
Section titled “5. 標準治療方法”首選口服類固醇治療。但如果疼痛等症狀不嚴重,也可能自然緩解,因此也可以選擇觀察。
開始使用類固醇前,必須充分排除感染(尤其是眼眶尖部的真菌感染)。
口服類固醇療法(第一線治療)
Section titled “口服類固醇療法(第一線治療)”以prednisolone 0.25~1.0 mg/kg/天開始,目標在3~6個月內逐漸減量並停藥1,3)。減量過程中常發生復發。快速減量會增加復發風險,因此必須在足夠長的時間內緩慢減量。
處方範例如下。
| 藥物 | 用法用量 | 備註 |
|---|---|---|
| Prednisone 5mg 錠 | 每日6錠,分2次(早上4錠、中午2錠,飯後) | 依病情減量。目標3~6個月內停藥。 |
| Caster D 10mg 錠(alfacalcidol) | 每日2錠,分2次(早晚餐後) | 合併使用以預防類固醇引起的骨質疏鬆症。 |
難治性及復發性病例的治療
Section titled “難治性及復發性病例的治療”對於反覆復發的難治性病例,可嘗試以下治療。
- 類固醇脈衝療法:大劑量methylprednisolone靜脈輸注。適用於重症或眼眶尖端型且視神經損傷迫在眉睫的病例。
- 放射治療:針對反覆復發的難治性病例的選擇。適當劑量需在專業機構評估。
- 甲氨蝶呤:作為免疫抑制劑用於減少或停用類固醇(仿單外使用)。Smith等人(2001年)對14例病例的研究顯示,71%完成了4個月的試驗,64%報告了臨床有效性5)。
- 其他免疫抑制劑:環孢素、黴酚酸酯等可用於難治性病例3)。
對類固醇的反應通常良好。透過充分治療,許多病例可以無復發地控制。但減量過快容易導致復發,因此需要充分追蹤。侷限於眼外肌的病例(特發性眼眶肌炎)通常預後良好。少數病例可能成為持續性難治性病例。
本病是原因不明的非特異性炎症,類固醇抑制炎症但未消除根本原因。因此,減量時炎症容易復發。在3至6個月內緩慢減量對預防復發很重要。對於難治性或頻繁復發的病例,考慮改用放射治療或免疫抑制劑。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”特發性眼眶炎症的病因不明。它被認為是原因不明的眼眶組織非特異性炎症。
組織學上表現為非特異性炎症細胞浸潤(主要是淋巴細胞和漿細胞)。尚未確定特定的病原微生物或特異性自體抗體,但推測涉及自體免疫機制。
炎症很少在眼眶內瀰漫性擴散;常發生在特定部位,如淚腺、眼外肌、眼球周圍和眶尖,邊界相對不清晰。這種部位選擇性的機制尚不清楚。
特發性硬化性眼眶炎症是一種伴有廣泛纖維化的慢性亞型。主要特徵是纖維母細胞活化和膠原纖維過度沉積,導致對類固醇反應差和預後不良。
歷史上,統稱為「眼眶假瘤」的病變群中,IgG4相關眼病和MALT淋巴瘤已被確立為獨立疾病,剩餘的非特異性炎症現在被歸類為狹義的IOI。當前的IOI是指排除這些特定疾病後剩餘的「真正非特異性炎症」的概念。
與反應性淋巴增生的區別也是課題,尤其隨著IgG4相關眼病被確立為獨立疾病,大多數淋巴增殖性病變已被重新分類為IgG4-ROD或MALT淋巴瘤。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”疾病概念的精緻化
Section titled “疾病概念的精緻化”隨著IgG4相關疾病被確立為獨立疾病,IOI的疾病概念已縮小並精緻化。分子生物學技術(流式細胞術、免疫組織化學、IgH基因重排檢測等)的進步使得以前被歸類為IOI的病例能夠更精確地鑑別和分類。未來有望鑑定出有助於闡明IOI病因的分子標誌物。
硬化性眼眶炎症的治療開發
Section titled “硬化性眼眶炎症的治療開發”特發性硬化性眼眶炎症(硬化型)常表現出類固醇抵抗,治療困難。關於甲氨蝶呤和黴酚酸酯等免疫抑制劑的療效證據正在累積。
生物製劑的嘗試
Section titled “生物製劑的嘗試”利妥昔單抗(抗CD20抗體)等生物製劑已被嘗試用於IOI難治性病例。Suhler等人(2014)的第1/2期隨機臨床試驗顯示,在10例類固醇和其他免疫抑制劑抵抗的眼眶炎症中,有7例在24週時得到改善,並成功減少了類固醇用量6)。然而,由於與IgG4-ROD存在診斷重疊,IOI單獨的大規模證據仍在累積中。需要透過未來的臨床研究驗證其有效性。
8. 參考文獻
Section titled “8. 參考文獻”- Yeşiltaş YS, Gündüz AK. Idiopathic Orbital Inflammation: Review of Literature and New Advances. Middle East Afr J Ophthalmol. 2018;25(2):71-80. PMID: 30122852. PMCID: PMC6071347. DOI: 10.4103/meajo.MEAJO_44_18.
- Espinoza GM. Orbital inflammatory pseudotumors: etiology, differential diagnosis, and management. Curr Rheumatol Rep. 2010;12(6):443-447. PMID: 20803107. DOI: 10.1007/s11926-010-0128-8.
- Fang Y, Shen B, Dai Q, et al. Orbital inflammatory pseudotumor: new advances in diagnosis, pathogenesis, and treatment. Eur J Med Res. 2023;28(1):395. PMID: 37794419. PMCID: PMC10548690. DOI: 10.1186/s40001-023-01330-0.
- Aryasit O, Tiraset N, Preechawai P, et al. IgG4-related disease in patients with idiopathic orbital inflammation. BMC Ophthalmol. 2021;21(1):356. PMID: 34625052. PMCID: PMC8499436. DOI: 10.1186/s12886-021-02115-x.
- Smith JR, Rosenbaum JT. A role for methotrexate in the management of non-infectious orbital inflammatory disease. Br J Ophthalmol. 2001;85(10):1220-1224. PMID: 11567968. PMCID: PMC1723732. DOI: 10.1136/bjo.85.10.1220.
- Suhler EB, Lim LL, Beardsley RM, et al. Rituximab therapy for refractory orbital inflammation: results of a phase 1/2, dose-ranging, randomized clinical trial. JAMA Ophthalmol. 2014;132(5):572-578. PMID: 24652467. PMCID: PMC4321949. DOI: 10.1001/jamaophthalmol.2013.8179.
