眼球突出
特徵:緩慢進展、單眼、無痛
方式:因肌錐內腫塊,典型表現為軸向突出
測量:使用Hertel眼球突出計評估左右差異。

眼眶海綿狀血管瘤(orbital cavernous hemangioma)是一種來源於血管內皮的良性腫瘤,是成人眼眶腫瘤中最具代表性的良性腫塊。它形成邊界清晰、有包膜的實性腫塊,好發於肌錐內(眼眶外眼肌形成的錐形空間內)。
組織學上,血管瘤分為多形性血管瘤(血管壁所有成分均發生腫瘤化)和單形性血管瘤(僅一種成分發生腫瘤化)。海綿狀血管瘤屬於單形性血管瘤,由海綿狀血管腔構成。
從年齡分佈來看,不同年齡段的血管性眼眶腫瘤好發類型不同。嬰兒期以毛細血管瘤最多見,兒童期常見淋巴管瘤。相比之下,海綿狀血管瘤好發於成人,尤其是3050歲。女性略多,男女比例約為1:1.41:2。
在近年國際血管異常研究學會(ISSVA)分類的修訂中,有觀點提出將傳統上歸類為「腫瘤」的海綿狀血管瘤重新分類為低流量血管畸形(靜脈畸形)[1,7]。然而,臨床實踐中仍廣泛使用「海綿狀血管瘤」這一名稱,因此本文也採用此名稱。
它是良性腫瘤,惡性轉化極為罕見。它是一個有包膜的邊界清晰的腫塊,不侵犯周圍組織。絕大多數血管瘤在組織學上是良性的,但極少數可能表現出復發或周圍組織破壞等惡性特徵。適當的診斷和治療選擇可改善預後。完全切除後復發極為罕見,預後通常良好。
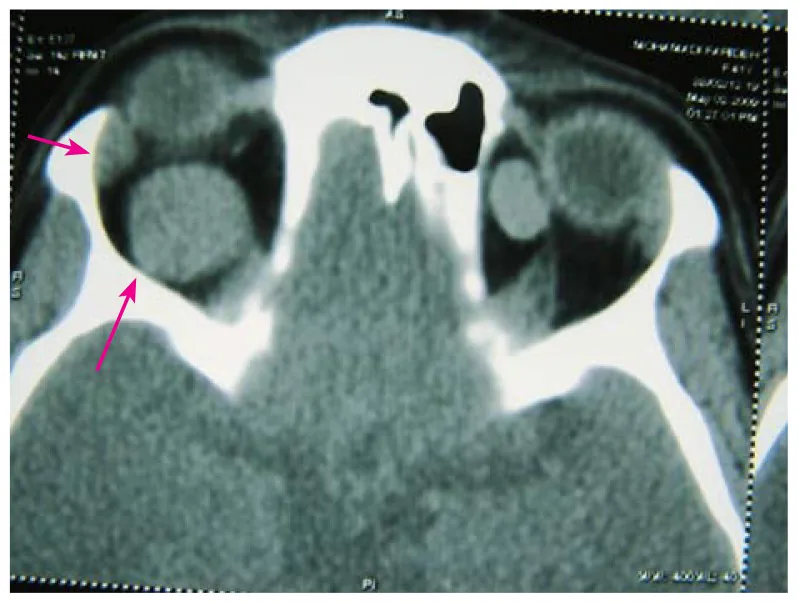
眼窩海綿狀血管瘤生長緩慢,症狀在數月至數年間逐漸進展。急劇增大罕見,但發生腫瘤內出血時可能導致相對快速的增大。
典型的自覺症狀如下:
此外,無症狀而在影像檢查中偶然發現的病例也不少見。此類病例的基本處理原則是觀察。
眼球突出量用Hertel眼球突出計測量。眼底檢查時,可能因腫塊壓迫眼球壁而出現脈絡膜皺襞。
眼球突出
特徵:緩慢進展、單眼、無痛
方式:因肌錐內腫塊,典型表現為軸向突出
測量:使用Hertel眼球突出計評估左右差異。
視力下降與複視
視力下降:由視神經受壓引起。在眼眶尖端腫瘤中尤為明顯。
複視:由眼外肌受壓和移位引起。
病程:多為緩慢進展型。快速惡化提示腫瘤內出血。
影像學特徵
CT:邊界清晰、均質的實性腫塊。好發於肌錐內。
MRI動態增強:特徵性延遲強化。
超音波:包膜高回聲,內部連續棘狀高回聲。
眼眶原發性腫瘤中最常見的是淋巴增殖性疾病,佔所有眼眶腫瘤的50%~60%。眼眶海綿狀血管瘤是僅次於淋巴增殖性疾病的常見良性眼眶腫瘤,是成人中最常見的良性眼眶腫瘤。
好發年齡為30~50歲,兒童罕見(兒童好發毛細血管瘤和淋巴管瘤)。性別方面,有報告女性略多,但大規模流行病學數據有限。
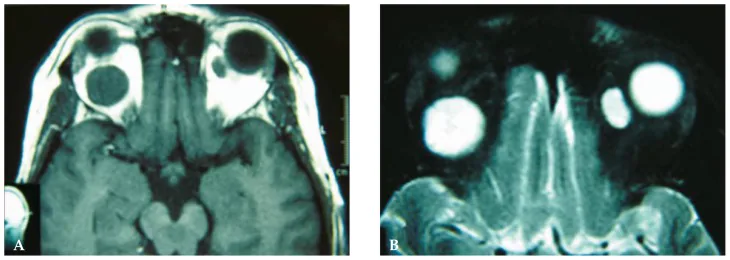
眼眶海綿狀血管瘤的診斷主要依靠CT和MRI等影像學檢查。影像學檢查對於確診必不可少,需要腦血管造影的病例很少。
影像學上,良性腫瘤通常邊界清晰,不侵犯正常組織。而惡性腫瘤和炎性疾病常表現為邊界不清和浸潤性模式,有助於鑑別。
| 檢查方法 | 表現 | 特徵與注意事項 |
|---|---|---|
| CT | 邊界清晰、均勻的實性腫塊 | 好發於肌錐內。鈣化罕見。增強CT呈均勻強化。 |
| MRI T1/T2 | T1低至等訊號,T2高訊號 | 邊界清晰、均勻。內部訊號強度均勻。 |
| MRI動態增強 | 延遲強化(漸進性強化) | 該病最具特徵性。早期不均勻→隨時間逐漸均勻強化。 |
| 超音波(A模式) | 包膜高回聲 + 內部連續刺狀高回聲 | high internal reflectivity with regular pattern |
| 超音波(B模式) | 邊界清晰的實質性腫塊 | 可觀察到包膜回聲的高反射 |
MRI動態攝影中的延遲顯影(gradual enhancement / progressive filling)是眼眶海綿狀血管瘤最具特徵性的影像學表現[3,4,6]。對比劑注射早期,腫瘤內部訊號不均勻(顯影從一點或一部分開始),部分區域未顯影。隨著時間推移,顯影範圍擴大,最終整個腫瘤均勻顯影。這種延遲模式反映了腫瘤內緩慢的血流,與神經鞘瘤早期廣泛顯影形成對比,對於與其他眼眶腫瘤的鑑別很重要[3,4]。
在A模式超音波中,腫瘤前壁可見代表包膜的高反射,腫瘤內部可見連續刺狀高回聲。這種表現稱為high internal reflectivity with regular pattern,是海綿狀血管瘤的特徵。
以下是眼眶海綿狀血管瘤的主要鑑別診斷和鑑別要點。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 神經鞘瘤 | 在肌錐內難以鑑別。MRI T2加權像上呈不均勻高訊號(常有囊性變)。動態MRI上呈早期顯影傾向。 |
| 眼眶靜脈曲張 | Valsalva動作(憋氣)時腫塊增大、突出加劇。體位改變時有變化。 |
| 淋巴管瘤 | 好發於兒童。多房性、可見液平。反覆自發性出血。 |
| 淚腺多形性腺瘤 | 侷限於淚腺窩(眼眶外上方)。可能伴有骨壓迫變形。 |
細針穿刺抽吸細胞學檢查(FNA)常僅抽吸到血液成分,診斷價值低。
MRI動態增強掃描中的延遲強化(gradual enhancement)是最特徵性的表現。造影劑注射早期,腫塊內部不均勻,部分不強化,但隨時間推移均勻強化。這反映了腫塊內部緩慢的血流。A型超音波上的包膜高回聲加內部刺狀高回聲的連續模式也具有特徵性。結合多種檢查方式可提高診斷準確性。
眼眶海綿狀血管瘤是良性腫瘤,無症狀病例以觀察追蹤為基本原則。定期進行影像學檢查(MRI或CT)監測腫瘤是否增大。
手術適應症如下:
在罕見的兒童病例中,若擔心影響視力發育,或複視嚴重干擾日常生活時,應考慮早期手術介入。
外側開眶術(標準術式)
適應症:肌錐內的腫瘤。適用於大多數病例。
操作:顳部皮膚切開→顳肌剝離→外側眼眶壁骨切開→進入肌錐內腫瘤。
要點:完整切除腫瘤(en bloc resection),不破壞包膜。包膜損傷會增加術中出血和不完全切除的風險。
前方/經結膜入路
適應症:位於眼眶前部的小型腫瘤。
特點:創傷相對較小。無需外側眼眶壁骨切開。
經結膜入路:對於小型腫瘤,可選擇創傷更小的入路。
觀察的適應症
條件:無症狀,且對視覺功能無影響。
管理:定期影像檢查(每6-12個月)確認增大情況。
介入時機:出現視力下降、複視或明顯眼球突出時考慮手術。
大多數病例可通過外側開眶術(lateral orbitotomy)切除腫瘤[2,5]。手術要點如下。
完整保留包膜是最重要的要點。 如果包膜破裂,腫瘤內的血液成分會流出,導致術野不清,難以完全切除。保留包膜可使腫瘤安全地整塊切除。
主要併發症包括以下:
術後暫時性眼球運動障礙多隨時間改善[2,5]。術前無視力下降者,術後視功能保持良好。一項164例的大規模世代研究報告,術後視力、視野、複視、眼球突出和眼球運動均有顯著改善[2]。
可以。由於是良性腫瘤,若無視力障礙、眼球運動障礙或明顯眼球突出,觀察是基本方針。當出現增大趨勢或對視功能產生影響時,再考慮手術。對於無症狀偶然發現的病例,常透過定期影像檢查(MRI或CT)確認腫瘤無增大來追蹤。
若能完整切除而不破壞包膜,復發極為罕見。由於包膜清晰,完全切除率高。但包膜損傷導致的不完全切除是復發風險,因此術中保護包膜至關重要。少數腫瘤可表現出惡性特徵如復發或周圍組織破壞,建議適當追蹤。
眼眶海綿狀血管瘤是一種來源於血管內皮細胞的良性腫瘤。整個腫瘤被纖維包膜包裹,內部由海綿狀擴張的血管腔(海綿狀腔隙)集合構成。
血管腔的內壁由血管內皮細胞覆蓋,腔內充滿血液。血管腔之間的隔膜由纖維結締組織和平滑肌樣細胞組成。這種結構賦予腫瘤特有的柔軟橡膠樣質地。
腫瘤內的血管腔形成封閉系統,與全身循環的交通有限。因此,顯影劑流入腫瘤緩慢,這是動態MRI上觀察到延遲顯影(漸進性顯影)的原因。
顯影劑從腫瘤周邊逐漸滲透,最終均勻地使整個腫瘤顯影。這種「從周邊到中心的漸進性顯影模式」是海綿狀血管瘤的特徵,有助於與早期即均勻顯影的眼眶腫瘤(如部分神經鞘瘤或轉移性腫瘤)鑑別。
通常生長緩慢,被認為是由血液在血管腔內緩慢積聚所致。惡性轉化的報告極為罕見。
腫瘤內出血(內部出血)可能導致快速增大。這是因為腫瘤內血管腔破裂導致血液積聚,引起急性眼球突出、視力下降和疼痛。在這種情況下,可能需要緊急手術。
在2018年ISSVA(國際血管異常研究學會)分類修訂中,提出將海綿狀血管瘤重新分類為「靜脈畸形」。這是基於靜脈畸形是血管結構的先天性畸形而非血管內皮異常增殖的理解。免疫組織化學研究也報告了提示成人包膜海綿狀病變與嬰兒血管瘤發病機制不同的發現[7]。這一分類變化可能影響治療策略和疾病理解,但眼眶「海綿狀血管瘤」在臨床上是否適合重新分類仍存在爭議[1]。
隨著ISSVA分類修訂,關於將傳統上歸類為「腫瘤」的眼眶海綿狀血管瘤重新分類為「低流量靜脈畸形」的討論仍在繼續。這種重新分類是否具有臨床意義(例如硬化療法的適應症)需要在眼眶疾病中進行大規模比較研究。
經鼻內視鏡入路已被報導為位於眼眶內側(鼻側)腫瘤的微創技術。它不需要外側眼眶壁截骨,術後美容問題較少,但需要內視鏡手術的技術熟練度,適應症有限。
已有報告嘗試使用MRI擴散加權成像(DWI)和表觀擴散係數(ADC)值來鑑別眼眶腫瘤的良惡性。海綿狀血管瘤被認為具有較高的ADC值,可能有助於與惡性腫瘤鑑別,但在眼眶區域的大規模驗證仍不充分。
眼眶海綿狀血管瘤的自然消退極為罕見,但有個別病例報告。有研究指出其可能與懷孕後或女性荷爾蒙波動有關,但機制尚未明瞭,尚未確立為無症狀病例繼續觀察的依據。
Calandriello L, Grimaldi G, Petrone G, et al. Cavernous venous malformation (cavernous hemangioma) of the orbit: Current concepts and a review of the literature. Surv Ophthalmol. 2017;62(4):393-403. doi:10.1016/j.survophthal.2017.01.004. PMID: 28131871
Strianese D, Bonavolontà G, Iuliano A, et al. Risks and Benefits of Surgical Excision of Orbital Cavernous Venous Malformations (So-Called Cavernous Hemangioma): Factors Influencing the Outcome. Ophthalmic Plast Reconstr Surg. 2021;37(3):248-254. doi:10.1097/IOP.0000000000001767. PMID: 32826827
Tanaka A, Mihara F, Yoshiura T, et al. Differentiation of cavernous hemangioma from schwannoma of the orbit: a dynamic MRI study. AJR Am J Roentgenol. 2004;183(6):1799-1804. doi:10.2214/ajr.183.6.01831799. PMID: 15547232
Xian J, Zhang Z, Wang Z, et al. Evaluation of MR imaging findings differentiating cavernous haemangiomas from schwannomas in the orbit. Eur Radiol. 2010;20(9):2221-2228. doi:10.1007/s00330-010-1774-y. PMCID: PMC2914262
Kim MH, Kim JH, Kim SE, Yang SW. Surgical Outcomes of Intraconal Cavernous Venous Malformation According to Their Location in Four Right-Angled Sectors. J Craniofac Surg. 2019;30(6):1700-1705. doi:10.1097/SCS.0000000000005501. PMID: 30950949
Zhang L, Li X, Tang F, Gan L, Wei X. Diagnostic Imaging Methods and Comparative Analysis of Orbital Cavernous Hemangioma. Front Oncol. 2020;10:577452. doi:10.3389/fonc.2020.577452. PMCID: PMC7539693
Osaki TH, Jakobiec FA, Mendoza PR, Lee Y, Fay AM. Immunohistochemical investigations of orbital infantile hemangiomas and adult encapsulated cavernous venous lesions (malformation versus hemangioma). Ophthalmic Plast Reconstr Surg. 2013;29(3):183-195. doi:10.1097/IOP.0b013e31828b0f1f. PMID: 23584448